Восстановление после родов
В большинстве случаев восстановление нормального самочувствия не бывает стремительным. Первое ощущение невероятного облегчения прошло, и теперь вы замечаете, что живот по-прежнему большой, и даже немного побаливает. Чтобы принять прежние размеры, матка должна еще долго и старательно сокращаться. Ее масса в течение 6-8 недель уменьшается с 1 кг до 50 г.
Поскольку сокращение матки происходит за счет работы мышц, это сопровождается болевыми ощущениями различной интенсивности, напоминающими легкие схватки. Вы можете заметить усиление боли во время кормления малыша грудью. Все дело в том, что стимуляция соска вызывает повышение уровня окситоцина в крови, способствующего маточным сокращениям.
Для лучшего сокращения матки рекомендуется лежать после родов на животе. Если чувствуете себя хорошо, старайтесь больше двигаться и делать гимнастику.
После родов часто появляются геморроидальные узлы. Уменьшить боль помогают тщательная гигиена и ежедневный вечерний душ. Не забывайте и о диете, включайте в свой рацион продукты, богатые клетчаткой и обладающие легким послабляющим действием: морскую капусту, свеклу, печеные яблоки, цветную капусту, проращенные злаки. Медикаменты обычно не применяются, потому что с течением времени воспаление в большинстве случаев проходит. Если же все не проходит само собой и женщину продолжает мучить геморрой, нужно обратиться к врачу и применять выписанные им медикаменты или принять курс физиотерапевтических процедур.
Запоры, которые возникали в период беременности, могут и в после родовой период напоминать о себе. Они, в частности, вызваны страхом повредить швы на промежности. Однако такое опасение напрасно. Кроме того, во время дефекации можно придерживать область, где наложены швы, салфеткой, что уменьшит растяжение тканей, да и дефекация будет менее болезненной. Стул обычно бывает не сразу после родов, а через 2-3 дня. Чтобы не допустить запора, ешьте чернослив и курагу, пейте минеральную воду. И только в том случае, если и на 3-й день дефекации не было, можно воспользоваться слабительной свечой.
После родов из матки особенно сильные выделения наблюдаются в первые сутки, затем они уменьшаются. Уже через 3 дня выделения становятся слизисто-кровянистые. К 5-6-й неделе после родов выделения из матки прекращаются вообще. В этот период нужно тщательно соблюдать гигиену, ведь инфекция, попавшая в матку, может привести к эндометриту (воспали тельному процессу слизистой матки).
Прежде всего старайтесь регулярно кормить ребенка грудью, и в первые 3-4 дня после родов ограничьте прием жидкости до 800 мл в день. Тогда молочные железы постепенно станут опять мягкими. Кроме того, важно знать, что в первые дни после родов кожа сосков очень нежная и может потрескаться. Это делает их уязвимыми для инфекции, попадание которой в трещинки чревато развитием мастопатии. Поэтому нужно хорошо ухаживать за сосками и носить удобный бюстгальтер, что поможет правильному становлению лактации.
Чтобы на сосках не появились трещины, нужно в первые 2-3 дня после родов поочередно прикладывать ребенка к каждой груди. Сначала на 5-7 минут дать малышу одну, затем на 5-7 минут другую. Для предотвращения трещин существует специальный крем, который нужно использовать между кормлениями, а перед ними тщательно смывать его остатки.
Вот и все неприятности, которые легко забываются и кажутся не такими уж и значительными на фоне новых забот. Теперь ваше внимание постоянно будет занимать малыш. Однако очень важно не забывать и о себе, поддерживать свое здоровье и возвращать былую красоту. Не у всех это получается, что способствует развитию послеродовой депрессии.
После родов под воздействием выделяемых грануляционным валом клеточных ферментов происходит разжижение кровяных сгустков и обрывков децидуальной оболочки, оставшихся на стенках матки. Кроме того, через раневую поверхность в полость матки проникают лейкоциты, эритроциты, плазма и лимфа. Все эти элементы образуют лохии – послеродовый раневой секрет, в норме активно оттекающий из полости матки через цервикальный канал во влагалище.
Первые 2-3 дня после родов лохии имеют кровянистый характер, затем, с 4-5-го дня, приобретают темно-красный и буроватый оттенок, а через неделю становятся желтовато-белыми за счет большого содержания лейкоцитов. С 10-х суток выделения делаются светлыми, водянистыми, серозно-слизистой консистенции. Постепенно количество лохий уменьшается, а к концу 3-ей недели выделения практически прекращаются и вскоре исчезают совсем.
Причины развития лохиометры
Развитие лохиометры обусловлено механическими препятствиями для оттока выделений в цервикальном канале или недостаточной сократительной способностью матки.
Механические препятствия могут быть обусловлены перегибами (гиперантефлексией) матки или закупоркой шеечного канала кровяными сгустками, остатками децидуальной оболочки и отслаивающихся тканей матки.
Недостаточная сократительная активность матки в послеродовом периоде обычно развивается вследствие перерастяжения матки (при крупном плоде, многоводии или многоплодной беременности), слабой или дискоординированной родовой деятельности.спазма внутреннего зева, кесарева сечения.
Развитию лохиометры способствует длительный постельный режим и малая активность после родов.
Лохиометра развивается на 5-7 сутки после родов, характеризуется заметным уменьшением или прекращением послеродовых выделений из матки. При этом отмечается увеличение размеров матки по сравнению с нормой на текущие послеродовые сутки, ее болезненность при пальпации. Общее самочувствие и объективное состояние женщины при лохиометре не страдает, температура тела в норме, тахикардия отсутствует.
При затягивании своевременной лечебной тактики в отношении лохиометры появляется лихорадка (t° тела 38-40°С), озноб, схваткообразные боли, мутные с неприятным запахом выделения, тахикардия. Через 1-2 суток температура критически снижается с одновременным появлением жидких гноевидных лохиальных выделений.
Лохиометру диагностируют по характерным клиническим признакам. С помощью гинекологического исследования определяется неравномерно увеличенная и болезненная матка, имеющая плотноэластическую консистенцию, часто – закрытие внутреннего зева, перегиб матки.
Уточняющая диагностика лохиометры включает проведение УЗИ. в ходе которого выявляется расширение полости матки, наличие в ней гиперэхогенных кровяных сгустков и жидкой крови.
Лечение лохиометры заключается в обеспечении свободного оттока лохий с учетом причины, вызвавшей данное состояние.
При выявлении лохиометры гинеколог назначает инъекции спазмолитиков (папаверина, но-шпы) для снятия спазма маточного зева. В лечении лохиометры применяются утеротонические (сокращающие матку) средства – окситоцин, метилэргометрин. Для свободного оттока выделений родильнице рекомендуется 2—3 раза в сутки в течение 1—2 часов лежать на животе.
При гиперантефлексии матки производится устранение загиба в процессе бимануального исследования; назначается лечебная физкультура. В случае лохиометры, обусловленной закупоркой шеечного канала сгустками, при осмотре на кресле осуществляется пальцевое расширение цервикального канала и осторожное удаление сгустков.
Профилактика и прогноз при лохиометре
Для предотвращения развития лохиометры требуется грамотное ведение беременности и подготовка женщины к родам, а также тщательное наблюдение за родильницей в течение послеродового периода: регулярный контроль за сокращением матки (каждодневное пальпаторное определение ее чувствительности, консистенции, высоты стояния дна), объемом и характером выделений.
В послеродовом периоде женщине необходимо следить за своевременностью опорожнения мочевого пузыря и кишечника, по требованию кормить новорожденного грудью, выполнять послеродовую гимнастику, лежать на животе.
После выписки из родильного дома молодая мама также должна следить за своим самочувствием и выделениями из половых путей. В случае повышения температуры, задержки лохий, изменения их характера или запаха, необходимо немедленное обращение к гинекологу.
Прогноз при своевременном обнаружении и устранении лохиометры благоприятный.
Стимулирующие мускулатуру матки
Препараты, стимулирующие мускулатуру матки (утеротоники, утеротонические средства) – это лекарственные средства, которые избирательно повышают сократительную активность мышечного слоя тела матки – миометрия.
Показания к применению
Утеротоники используют при слабости родовой деятельности – для стимуляции физиологических родов.
Средства, стимулирующие сокращение матки, также показаны для стимуляции родовой деятельности при внутриутробной смерти плода или при внутриутробной задержки развития плода («замерший» плод).
Помимо этого, утеротонические средства используют в акушерской практике для остановки маточных кровотечений, ускорения инволюции матки (обратного уменьшения в размере, возврата ее на место после проседания под тяжестью плода и схваток).
Отдельные утеротонические средства, в частности, препараты простагландинов и мифепристон, используют для стимуляции медикаментозного аборта на ранних сроках беременности (до 3 месяцев).
Мифепристон в низких дозах также используют как средство экстренной контрацепции – в течение 72 часов после незащищенного полового акта.
Окситоцин также могут использовать для стимуляции выделения молока у кормящих мам.
Фармакологическое действие
Утеротонические средства вызывают сокращение мускулатуры матки путем стимуляции α-адренорецепторов, активации окситоциновых, простагландиновых и эстрогеновых рецепторов, блокады рецепторов прогестерона или повышают тонус матки благодаря совокупному влиянию суммы биологически активных веществ на миометрий.
Спазмированные мышцы матки механически пережимают кровоточащие сосуды, что лежит в основе кровоостанавливающего действия.
Окситоцин дополнительно стимулирует продукцию и выделение молока из молочных желез.
Классификация препаратов, стимулирующих мускулатуру матки
Классификация утеротоников достаточно разнообразна, базируется преимущественно на происхождении и механизме действия препаратов:
Кроме того, утеротонические средства классифицируют в зависимости от особенностей действия на матку:
Основы лечения препаратами, стимулирующими мускулатуру матки
Препараты утеротоников назначает только высококвалифицированный врач-акушер-гинеколог. Обычно применение утеротонических средств осуществляют в условиях стационара, при этом пациентка находится под постоянным контролем медицинского персонала.
Утеротоники, стимулирующие ритмические сокращения матки, используют при слабости родовой деятельности, в то время как препараты, повышающие тонус матки – для остановки маточных кровотечений.
Эффект окситоцина зависит от дозы – в более низких дозах препарат вызывает ритмические сокращения, что обусловливает его применение при слабых родовых схватках, в то время как высокие дозы препарата существенно повышают тонус матки, делая возможным его назначение при маточных кровотечениях.
Важно отметить, что беременная матка гораздо сильнее чувствительна к препаратам гормонов задней доли гипофиза (в частности, окситоцину), чем небеременная. Действие окситоцина увеличивается с ростом срока беременности и достигает пика перед родами.
Для медикаментозного аборта на ранних сроках беременности обычно используют мифепристон и препарат простагландинов (мизопростол или динопростон) с интервалом в 36-48 часов.
Для лечения длительных, хронических, особенно на фоне воспалительных заболеваний, маточных кровотечений используют препараты растительного происхождения – на основе травы пастушьей сумки и листьев барбариса.
Особенности лечения препаратами, стимулирующими мускулатуру матки
Утеротонические препараты, повышающие тонус матки, строго противопоказаны для использования при родах, особенно в начальных периодах, до появления головки плода – спазм мышц матки может вызвать у плода нарушения дыхания – асфиксию.
Кроме того, утеротоники нельзя применять при наличии рубцов на матке (например, после кесарева сечения), поскольку сильные сокращения миометрия могут привести к разрыву рубца.
Также средства, повышающие тонус и сократительную активность матки, противопоказаны при неправильном положении плода.
ВНИМАНИЕ! Цены актуальны только при оформлении заказа в электронной медицинской информационной системе Аптека 911. Цены на товары при покупке непосредственно в аптечных заведениях-партнерах могут отличаться от указанных на сайте!
Восстановление после родов: первые часы.
Питье, еда:
Ешьте легко усваиваемую пищу: каши, супы, тушеные овощи и др. Добавляйте в еду (кашу, суп) натуральные растительные масла (2-3 ст.л. в сутки), чтобы предупредить запоры. Если это не помогло, можно использовать глицериновые или облепиховые свечи. Облепиховые свечи также помогают заживить трещины, если они образовались, и их же можно использовать для лечения геморроя. При геморрое можно использовать мазь «эскулюс» и «гамамелис» (есть и свечи). В случае, каких-либо осложнений, можно получить индивидуальные рекомендации у специалистов нашего центра (акушеров-гинекологов, акушерок, гомеопатов, гирудотерапевта и др.).
Кормление грудью:
Очень важен контакт с ребенком (эмоциональный, физический, визуальный): важен контакт «кожа к коже», не сдерживайте свои эмоции! Обнимайте малыша, целуйте! Вы гладите кроху, любуетесь им, а организм тут же начинает выброс гормонов, способствующих сокращению матки и стимулирующих выработку молока (молозива). Не беспокойтесь о том, есть ли у вас молозиво или нет, прикладывайте ребенка к груди по требованию. Старайтесь сразу делать это правильно, чтобы малыш полностью захватывал ареолу. Учите малыша широко открывать рот, для этого дразните его, прикасаясь пальцем или соском к подбородку или к нижней губе ребенка. При сосании вам не должно быть больно, и обратите внимание, чтобы челюсть малыша двигалась вверх и вниз, губки были развернуты, а кончик носика прижимался к груди.
Во время кормления, вне зависимости от позы, в которой вы кормите, вам должно быть удобно.Если вам хорошо, то ребенку будет тоже. Ребенок должен лежать уверенно в ваших руках, ему не так важно насколько правильно вы что-то делаете – деткам очень нужны уверенные руки родителей! При соблюдении вышесказанного, молоко придёт в нужный для ребенка момент. Сложности возникают, если у мамы до беременности были проблемы с пролактином, был длительный прием окситоцина, при разлуке после родов. Впрочем, это может и никак не повлиять – все индивидуально!
Используйте трикотажный или х/б бюстгальтер, спортивные майки поддерживающие грудь. Важно, чтобы вам было удобно и нигде не давило.
Для заживления сосков используйте 100% ланолин (пурилан) или бепантен, также можно использовать облепиховое масло. Начиная с 38 недели беременности, можно начать протирать ареолу замороженным отваром коры дуба (поочередно, то левую, то правую ареолу протираем по 2-3 секунды, повторяя 10-15 раз). Благодаря дубильным веществам и контрасту температуры, кожа на груди немного загрубеет. Обтирание хорошо продолжить и после родов, пока есть необходимость.
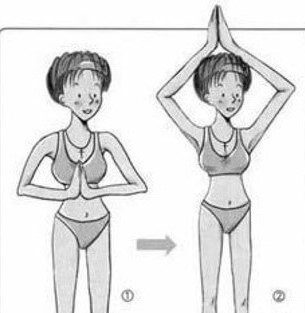
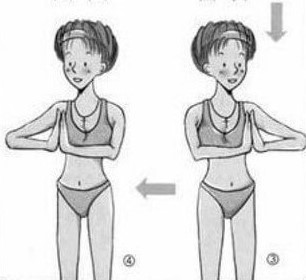
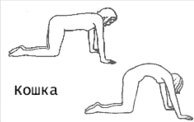
Чтобы избежать застоя в груди, с конца вторых суток старайтесь полностью исключить все горячее, ешьте и пейте все комнатной температуры. Воду лучше пить часто, но маленькими глоточками, чтобы понять потребность организма в воде. Старайтесь не пить сладких напитков (компотов, чая с сахаром и др. напитков), они требуют дополнительной жидкости. Как только начнете чувствовать, что прибывает молоко (грудь становиться горячее обычного и появляются ощущения наполнения), начинайте делать упражнения для грудной клетки. Там где есть движение – не бывает застоев! Напомню несколько упражнений, для примера: когда руки кладете на плечи и вращаете локтями от себя; руки согнуты в локтях перед собой и сжимаем ладони, также их двигаем из стороны в сторону, вверх. Кошка добрая и злая – это упражнение не только улучшит кровообращение в грудной клетке, но и поможет лучше сокращаться матке.
Делайте массаж груди легкими, массирующими движениями. Ребенка прикладываем к груди по требованию мамы, если он просит чаще – это здорово! Ни в коем случае не сцеживайте грудь «полностью», если вдруг возникла такая ситуация, что надо сцедить, делайте это до облегчения в груди. Но грудь при этом должна оставаться наполненной. Молоко приходит по требованию, если Вы будете сцеживать, то организм не наладит правильный ритм выработки молока, а Вы превратитесь в молочную фабрику.
Как только поймете, что молоко приходит по требованию ребенка, начинайте пить то, что хотите и той температуры, которая Вам нравится.
Личная гигиена:
Используйте х/б белье или послеродовые одноразовые трусы. Меняйте прокладки после каждого похода в туалет. Также каждый раз хорошо было бы подмыться отваром из коры дуба или тысячелистником, ромашкой. При травме промежности (разрыв или эпизиотомия), после обработки антисептиком, можно использовать ранозаживляющие мази для слизистой (масло облепихи, мазь календулы, арники, солкосерил и др.). Чаще опорожняйте мочевой пузырь, терпеть нельзя. Если вдруг Вы не чувствуете позывов, то ходите в туалет, каждые 3 часа, как по будильнику.
Полезен контрастный душ (если не на всё тело, то хотя бы на область матки). Меняйте температуру воды так, чтобы вам было комфортно, поливайте себя секунд по 30-40, при этом старайтесь не обжечься и не переохладиться.
Гимнастика:
Настроение:
Пастушьей сумки трава измельченное : инструкция по применению
Инструкция
Пастушьей сумки трава содержит пептиды окситоциноподобного действия, флавоноиды, амины, (холин, ацетилхолин, тирамин), инозит, дубильные вещества, органические кислоты (бурсовую, фумаровую, яблочную, лимонную и винную), витамины С, К, каротиноиды, фитонциды, эфирное масло.
Состав
Пастушьей сумки трава, измельченное сырье.
Фармакотерапевтическая группа
Прочие средства, стимулирующие тонус и сократительную активность миометрия.
Показания к применению
В составе комплексной терапии для уменьшения интенсивности обильных менструальных кровотечений у женщин с регулярным менструальным циклом после консультации врача.
Применение основано исключительно на опыте традиционного многолетнего использования.
Противопоказания
Гиперчувствительность. Беременность, период лактации, детский возраст до 18 лет.
Способ применения и дозировка
10 г (2 столовые ложки) измельченной травы помещают в эмалированную посуду, заливают 200 мл (1 стакан) кипяченой воды комнатной температуры, закрывают крышкой и нагревают в кипящей воде (водяной бане) 15 мин. Охлаждают при комнатной температуре 45 мин, процеживают. Оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Перед употреблением настой рекомендуется взбалтывать.
Побочное действие
Аллергические реакции. Прием большого количества настоя может вызвать сердцебиение.
В случае возникновения побочных реакций, в том числе не указанных в данной инструкции, следует прекратить прием настоя и обратиться к врачу.
Средства стимулирующие мускулатуру матки
МЕТИЛЭРГОМЕТРИН (Methylergometrinum)
Синонимы: Эргопартин, Метергин, Метилэргобазин, Метилэргобревин, Миомергин.
Фармакологическое действие. Усиливает сокращения матки.
Показание к применению. Гипотония и атония (понижение и потеря тонуса) матки после родов, кровотечения в послеродовом периоде, при кесаревом сечении и аборте.
Способ применения и дозы. Вводят под кожу и внутримышечно по 0,5-1,0 мл 0,02% раствора, в вену 0,25-1,0 мл (в 20 мл 40% раствора глюкозы).
Побочное действие. Головная боль, головокружение, тошнота, рвота, понос, учащенные сердцебиения, брадикардия (редкий пульс).
Противопоказания. Беременность, тяжелые сердечнососудистые заболевания, тиреотоксикоз (заболевание щитовидной железы).
Форма выпуска. Ампулы по 1 мл 0,02% раствора в упаковке по 5 штук.
Условия хранения. Список Б. В защищенном от света месте.
ЭРГОМЕТРИНА МАЛЕАТ (Ergometrinimaleas)
Синонимы: Метриклавин, Эрметрин, Маргоновин, Секометрин, Эргометрин, Эргобазин малеат, Эргоновин малеат, Эрготрат малеат, Эргостабил, Панэргал.
Фармакологическое действие. Повышает тонус и увеличивает частоту сокращений матки.
Показание к применению. Маточные кровотечения (после ручного отделения плаценты, непосредственно после родов и в послеродовом периоде, после кесарева сечения, аборта и др.). Кровотечения на почве миом матки (доброкачественных опухолей мышечного слоя матки).
Способ применения и дозы. Внутрь по 0,0002-0,0004 г 2-3 раза в день; парентерально (внутримышечно и внутривенно) по 0,5-1 мл 0,02% раствора.
Побочное действие. Головная боль, головокружение, шум в ушах, боль в животе, тошнота, рвота, понос, боли в груди, тахикардия или брадикардия (учащение или урежение сердечных сокращений), одышка.
Противопоказания. Беременность, I и II период родов, сепсис (заражение крови микробами из очага гнойного воспаления), тяжелые заболевания сердца и сосудов, нарушения функции печени и почек, тиреотоксикоз (заболевание щитовидной железы).
Форма выпуска. Таблетки по 0,0002 г в упаковке по 10 штук; ампулы по 1 мл 0,02% раствора в упаковке по 10 штук.
Условия хранения. Список Б. В защищенном от света месте при температуре не выше +10 °С.
ЭРГОТАЛ (Ergotalum)
Смесь фосфатов алкалоидов спорыньи. Фармакологическое действие. Повышает тонус мускулатуры матки и увеличивает частоту ее сокращений.
Показания к применению. Маточные кровотечения, вызванные атонией (потерей тонуса) матки; для ускорения обратного развития матки в послеродовом периоде.
Способ применения и дозы. Внутрь по 0,0005-0,001 г 2-3 раза в день, подкожно или внутримышечно по 0,5-1 мл 0,05% раствора.
Побочное действие и противопоказания. Те же, что для эргометрина малеата.
Форма выпуска. Таблетки по 0,0005 и 0,001 г; ампулы по 1 мл 0,05% раствора в упаковке по 10 штук; рН раствора 2,0-3,0.
Условия хранения. Список Б. В защищенном от света месте при температуре не выше +5 «С.
ЭРГОТАМИН (Ergotamin)
Синонимы: Эрготамин гидротартрат, Корнутамин, Эрготартрат, Фемергин, Гинекорн, Гинерген, Гинофорт, Секотамин, Синэрган и др.
Алакалоид спорыньи Secalecomutum. В медицинской практике применяется эрготамина гидротартрат.
Фармакологическое действие. Увеличивает частоту и амплитуду сокращений матки, а также обладает симпатолитическими и седативными (успокаивающим действием на центральную нервную систему) свойствами.
Показание к применению. Маточные кровотечения, атония (потеря тонуса) матки, неполный аборт; мигрень.
Способ применения и дозы. Назначают внутрь по 10-15 капель 0,1% раствора (или 40 капель 0,025% раствора) или по 1 таблетке (драже) по 0,001 г 1-3 раза в день.
Под кожу и внутримышечно вводят по 0,5-1,0 мл (0,25-0,5 мг) 0,05% раствора. При необходимости вводят медленно в вену 0,5 мл 0,05% раствора.
Побочное действие. Диспепсические расстройства (расстройства пищеварения); при повышенной нервной возбудимости побледнение лица, похолодание конечностей, парестезии (чувство онемения в конечностях).
Противопоказания. Беременность, I и II период родов, заболевания печени, почек, сепсис (заражение крови), выраженный атеросклероз, стенокардия, заболевания периферических сосудов.
Форма выпуска. Драже по 0,001 г в упаковке по 10 штук; ампулы по 1 мл 0,05% раствора (в 1 мл 0,5 мг
эрготамина) в упаковке по 10 штук; во флаконах (20 капель соответствуют 1 мг) по 10 мл.
Условия хранения. Список А. В защищенном от света месте.
Эрготамин также в состав препаратов авамнгран, беллергал, драже «беллоид», кофетамин.
ЛЕКАРСТВЕННЫЕСРЕДСТВА ГРУППЫ ОКСИТОЦИНА
ГИФОТОЦИН (Hyphotocinum)
Синонимы: Питуитрин М.
Препарат гипофиза, максимально освобожденный от вазопрессина. В основном содержит окситоцин.
Фармакологическое действие. Оказывает окситотическое (стимулирующее сокращение матки) действие.
Показание к применению. Слабая родовая деятельность, переношенная беременность, гипотонические послеродовые кровотечения (кровотечения, связанные с пониженным тонусом матки); для нормализации инволюции матки (сокращения матки в послеродовом периоде) после родов и абортов.
Способ применения и дозы. Внутримышечно в первом периоде родов по 0,2-0,4 мл 4-6 раз в день (через каждые 30 мин); во втором периоде родов внутримышечно до 1 мл или 1 мл внутривенно капельно в 500 мл 5% раствора глюкозы или медленно в 40 мл 40% раствора.
Для искусственного возбуждения родовой деятельности вводят гифотоцин через 2-4-6 ч после вскрытия плодного пузыря. Общее количество гифотоцина, введенного во время родов или для искусственного вызывания родовой деятельности, не должно превышать 5-10 ЕД.
Противопоказания. Несоответствие размеров головки плода и таза, рубцы и угрожающий разрыв матки, неправильное положение плода.
Форма выпуска. Ампулы по 1 мл (5 ЕД) в упаковке по 6 штук.
Условия хранения. Список Б. В прохладном, защищенном от света месте.
ДЕЗАМИНООКСИТОЦИН (Desaminooxytocinum)
Синонимы: Сандопарт, Демокситоцин, Дезокситоцин.
Фармакологическое действие. Оказывает возбуждающее действие на гладкую мускулатуру матки, сокращает миоэпителиальные клетки молочной железы.
Показание к применению. В акушерстве и гинекологии для возбуждения и усиления родовой деятельности при ее первичной и вторичной слабости, для ускорения инволюции (сокращения) матки в послеродовом периоде.
Способ применения и дозы. Трансбуккально (за щеку). Таблетку закладывают за щеку попеременно с левой и правой стороны и держат во рту (не разжевывая и не проглатывая) до полного рассасывания. Рекомендуется применять таблетки повторно с промежутками 30 мин. Максимальная суммарная доза 500 ЕД (10 таблеток), в редких случаях 900 ЕД и больше.
При появлении регулярных, сильных схваток последующие разовые дозы уменьшают вдвое (1/2 таблетки) или увеличивают интервал между введениями (1ч).
При отсуствии эффекта курс приема препарата повторяют через 24 ч.
Противопоказания. Несоответствие размеров таза и плода, угрожающие разрывы матки, аномалия положения плода, слишком сильные схватки, после операции кесарева сечения и других операциях на матке.
Форма выпуска. Таблетки, содержащие 50 ЕД, в упаковке по 10 штук.
Условия хранения. Список Б. В сухом, защищенном от света месте при температуре не выше +25 °С.
ОКСИТОЦИН (Oxytocinum)
Синонимы: Синтоцин, Синтоцинон, Ипофамин, Оцитоцин, Орастин, Оксистин, Оксит, Партокон, Питоцин, Питупартин, Синпитан, Утедрин, Утеракон и др.
Полипептидный гормон задней доли гипофиза. В настоящее время получают синтетическим путем.
Фармакологическое действие. Вызывает сильные сокращения мускулатуры матки (особенно беременной).
Показание к применению. Для стимулирования родовой деятельности, при гипотонических маточных кровотечениях (кровотечениях, связанных с пониженным тонусом матки) в послеродовом периоде. Может применяться для искусственного вызывания родов (при осложнениях беременности).
Способ применения и дозы. Внутривенно или капельно по 1 мл в 500 мл 5% раствора глюкозы; начинают с 5-8 капель в минуту, затем количество капель постепенно увеличивают (каждые 5-10 мин на 5 капель, но не более 40 капель в минуту) до установления энергичной родовой деятельности. Капельное введение продолжают в течение всего родового акта, причем количество вводимого раствора можно снизить до минимального, поддерживающего хорошую родовую деятельность. Рекомендуется с начала вливания окситоцина применять спазмолитические (снимающие спазмы) и анальгезируюшие (обезболивающие) средства (апрофен, промедол и др.).
Одномоментное внутривенное введение окситоцина в дозе 0,2 мл (1 ЕД) в 20 мл 40% раствора глюкозы допускается лишь при полном открытии шейки матки и наличии условий для быстрого естественного разрешения родов.
Побочное действие. Возможны резкие схватки с развитием внутриматочной гипоксии плода (недостаточного кровоснабжения плода).
Противопоказания. Угрожающий разрыв матки; поперечное и косое положение плода, несоответствие величины головки плода размерам таза.
Форма выпуска. Ампулы по 1 мл (5 ЕД) в упаковке по 5 штук.
Условия хранения. Список Б. В прохладном, защищенном от света месте.
ПИТУИТРИН (Pituitrinum)
Синонимы: Гландуитрин, Гипофен, Гипофизин, Питон, Питугландол, Питуиган и др.
Гормональный препарат гипофиза.
Фармакологическое действие. Оказывает окситоцическое (стимулирующее сокращения мускулатуры матки), вазопрессорное (сосудосуживающее) и антидиуретическое (уменьшающее секрецию мочи) действие.
Показание к применению. Для возбуждения и усиления сокращений матки при слабой родовой деятельности, переношенной беременности, гипотонических кровотечениях (связанных с пониженным тонусом матки) и для нормализации инволюции матки (сокращения матки в послеродовом периоде).
Способ применения и дозы. Подкожно и внутримышечно по 0,2-0,25 мл каждые 15-30 мин 4-6 раз. Для профилактики и остановки гипотонических маточных кровотечений в ранний послеродовой период при необходимости вводят внутривенно капельно 1 мл в 500 мл 5% раствора глюкозы или очень медленно 0,5-1 мл в 40 мл 40% раствора глюкозы.
Побочное действие. Большие дозы могут вызвать спазмы (резкое сужение просвета) сосудов головного мозга, коллапс (резкое падение артериального давления), нарушение гемодинамики, тетанические (судорожные) сокращения матки во время родов (при передозировке).
Противопоказания. Выраженный атеросклероз, миокардит (воспаление мышцы сердца), гипертоническая болезнь (стойкий подъем артериального давления), тромбофлебит (воспаление стенки вен с их закупоркой), сепсис (заражение крови), нефропатия беременных (токсикоз второй половины беременности); наличие рубцов и угроза разрыва матки, неправильное положение плода.
Форма выпуска. В ампулах по 1 мл (5 ЕД) в упаковке по 6 штук.
Условия хранения. Список Б. В прохладном, защищенном от света месте.ПРОСТАГЛАНДИНЫ
ДИНОПРОСТ (Dinoprost)
Синонимы: Энзапрост F, Простагландин р2 альфа, ПГР2 альфа, Энзапрост, Амоглашшн, Минпростин р2 альфа, Панацелан F, Простаглан, Простармон, Простармон F, Простин F2 альфа.
Фармакологическое действие. Оказывает выраженное стимулирующее действие на гладкую мускулатуру матки.
Показание к применению. Используют в акушерской практике для возбуждения и стимуляции сократительной деятельности матки в любые сроки беременности только в условиях стационара (больницы).
Способ применения и дозы. С целью аборта. Производят глубокую чрезбрюшную пункцию (прокалывание) плодного пузыря и удаляют не менее 1 мл амниотической жидкости (околоплодных вод), затем медленно вводят в плодный пузырь 40 мг (8 мл) препарата. Первые 5 мг (1 мл) вводят очень медленно и только при условии, что амниотическая жидкость чистая (не окрашена кровью). Если в течение 24 часов после введения первой дозы препарата аборт не начался или не завершился, можно (при невскрывшемся плодном пузыре) ввести еще 10-40 мг (2-8 мл) препарата. Длительное (более 2 дней)введение препарата не рекомендуют.
Для индукции (стимуляции) родов (в срок) и/или для изгнания содержимого полости матки в третьем триместре беременности в случае внутриутробной гибели плода, как минимум, в течение 30 минут проводят внутривенную инфузию раствора с концентрацией 15 мкг/мл со скоростью 2,5 мкг/мин. Если достигается адекватный ответ мускулатуры матки, этот темп можно сохранять; в противном случает темп введения можно повышать на 2,5 мкг/мин каждый час до тех пор, пока не будет достигнут требующийся эффект, однако не следует превышать уровень 20 мкг/мин.
В случае возникновения гипертонуса (повышенного тонуса) матки (с брадикардией /редкими сердцебиениями/ плода или без таковой) инфузию прерывают и, прежде чем возобновляют введение с меньшей скоростью, следует оценить необходимость дальнейшего применения препарата.
Если в течение первых 12-24 часов применения препарата не наблюдается никакого эффекта, то его использование прекращают.
Противопоказания. Повышенная чувствительность к препарату; острые воспалительные заболевания органов малого таза; активные сердечные, легочные, почечные и печеночные заболевания. При назначении для индукции родов в срок также кесарево сечение или большие хирургические вмешательства на матке в анамнезе (бывшие ранее); высокая степень несоответствия размеров таза и головки; трудные и/или травматичные роды в анамнезе;
6 или более доношенных беременностей; кровянистые выделения из половых путей невыясненной этиологии (причины) во втором или третьем триместрах беременности; предшествующий дистресс плода (нарушение кровоснабжения /доставки кислорода/ плода).
Форма выпуска. Таблетки; стерильный раствор 5 мг/мл в ампулах по 1; 1,5; 4; 5 и 8 мл.
Условия хранения. Список Б. В защищенном от света месте при температуре не выше +5 °С.
ДИНОПРОСТОН (Dinoproston)
Синонимы: Простагландин Е2, ПГЕ2, Цервипрост, Энзапрост-Е, Медуллин, Препидил, Простармон Е2, Простин Е2.
Фармакологическое действие. Препарат простагландина Е2. Оказывает стимулирующее влияние на сократительную активность и тонус миометрия (мышечного слоя матки). Применение динопростона вызывает ритмичные сокращения беременной матки в любой период беременности. Чувствительность беременной матки к препарату в начале и середине беременности ниже, чем в конце.
Способ применения и дозы. Для индукции родов при доношенной беременности дозу подбирают в соответствии с чувствительностью пациентки и поддерживают ее на возможно более низком уровне, обеспечивающим как достаточную реакцию матки, так и нормальное прогрессивное раскрытие шейки. Внутрь назначают в первой дозе 0,5 мг. В последующем дают по 0,5 мг каждый час. Если активность матки является недостаточной, то дозировку увеличивают до 1 мг в час, пока активность матки не увеличится. Не рекомендуется увеличивать дозу препарата свыше 1,5 мг в час. В случае прогрессирующего расширения шейки матки возможно уменьшение дозы вводимого препарата до 0,5 мг в час. Не рекомендуют длительное, более 2 дней, применение препарата.
Для внутривенного введения применяют инфузионный раствор с концентрацией 1,5 мкг/мл. Начальная скорость инфузий, которую поддерживают в течение, как минимум, первых 30 минут, составляет 0,25 мкг/мин. Если достигают
желаемого эффекта, то введение продолжают с этой же скоростью. В противном случае темп введения может быть повышен до 0,5 мкг/мин. В некоторых случаях допускают постепенное увеличение скорости введения до 1,0 или 2,0 мкг/мин, однако, при этом учитывают ответ со стороны матки и возможность побочных эффектов.
В случае возникновения гипертонуса (повышенного тонуса) матки или дистресса плода (нарушения кровоснабжения /доставки кислорода/ плода) инфузию прекращают до нормализации состояния пациентки и плода. После этого инфузию можно возобновить со скоростью, составляющей 50% от последней.
Для индукции родов возможно также применение вагинального геля в начальной дозе 1 мг. Гель вводят в задний свод влагалища. При необходимости через 6 часов можно ввести вторую дозу геля, которая составляет от 1 до 2 мг. Дозу 2 мг назначают в случае полного отсутствия эффекта от первого введения. Дозу 1 мг применяют для усиления уже достигнутого эффекта.
Для индукции изгнания плода в случае его внутриутробной гибели применяют внутривенную инфузию с начальной скоростью 0,5 мкг/мин, с дальнейшим повышением скорости с интервалами не меньше часа. Не следует превышать скорость инфузии 4 мкг/мин. Не рекомендуется длительное (более 2 дней) применение препарата.
Для медикаментозного аборта, при несостоявшемся аборте или пузырном заносе применяют внутривенную инфузию раствора с концентрацией 5,0 мкг/мл. Рекомендуемая начальная скорость введения для первых 30 мин составляет 2,5 мкг/мин. Если нужный эффект достигнуть не удается, темп введения следует повысить до 5 мкг/мин. Если после, как минимум, 4 часов такой инфузии необходимого уровня сократимости матки достигнуть не удается, и при этом не отмечено выраженных побочных эффектов, темп инфузии повышают до 10 мкг/мин. При возникновении побочных эфффектов скорость инфузии уменьшают на 50% или прекаращают ее.
Для приготовления раствора используют изотонический раствор натрия хлорида или 5% раствор глюкозы.
Растворы для внутривенного применения могут быть использованы в течение 24 часов.
Побочное действие. Возможны повышение тонуса матки, тетанические (судорожные) сокращения матки. Тошнота, рвота, понос, головная боль, головокружение, раздражение тканей и эритема (покраснение кожи) в месте внутривенного введения, приливы, дрожь, повышение температуры тела, лейкоцитоз (увеличение числа лейкоцитов в крови). Следствием избыточной стимуляции матки могут быть нарушения сердечного ритма плода, сдавление плода, его асфиксия (нарушение кровоснабжения плода).
Противопоказания. Повышенная чувствительность к препарату. При назначении для индукции родов при недоношенной беременности также: кесарево сечение или большие хирургические вмешательства на матке в анамнезе (бывшие ранее); высокая степень несоответствия размеров таза и головки плода; трудные и/или травматичные роды в анамнезе; 6 или более доношенных беременностей; предшествующий дистресс плода; аномальные положения плода; пельвиоперитонит (воспаление брюшины в области малого таза) в анамнезе. При назначении для индукции родов геля вагинального также: немакушечные предлежания плода; инфекции нижних отделов полового тракта; кровянистые выделения из половых путей неуточненного характера во время беременности; вскрывшийся плодный пузырь. При назначении для медикаментозного аборта: инфекция тазовых органов в случае, если не проведена адекватная предшествующая терапия; цервицит (воспаление шейки матки) или инфекции влагалища (противопоказано экстраамниотическое /в пространство, окружающее плодный пузырь/ введение).
Форма выпуска. Таблетки по 0,5 мг; стерильный раствор 10 мг/мл в ампулах по 0,5 мл; стерильный раствор
для внутривенного введения 1 мг/мл в ампулах по 0,75 мл; стерильный раствор для экстраамниотического введения в ампулах по 0,5 мл в комплекте с растворителем во флаконах по 50 мл.
Гель вагинальный 3 г (2,5 мл) в шприцах по 1 мг или по 2 мг динопростона.
Условия хранения. Список Б. В защищенном от света месте при температуре +2-+5 °С.
ПРОСТЕНОН (Prostenonum)
Фармакологическое действие. Простенок, подобно динопросту и динопростону, вызывает стимуляцию мускулатуры матки и применяется для родовозбуждения и стимуляции родовой деятельности.
Показание к применению. В качестве средства, стимулирующего родовую деятельность, простенок применяют в условиях стационара (больницы) при следующих состояниях: поздних токсикозах, переношенной беременности, резус-конфликтной ситуации (несоответствии резус-фактора крови беременной и плода) и в других случаях, требующих досрочного вызывания родовой деятельности, в том числе сопровождающихся гипертонической болезнью (стойким повышением артериального давления), сердечно-сосудистой недостаточностью, сахарным диабетом, бронхиальной астмой, а также при преждевременном излитой околоплодных вод, слабости родовой деятельности, если нет противопоказаний в связи с состоянием плода и матери (см. Противопоказания).
Способ применения и дозы. Для применения в качестве средства, стимулирующего родовую деятельность, разводят 1 мл 0,1% (или 0,5%) раствора простенона в изотоническом растворе натрия хлорида. Для этого содержимое 1 ампулы смешивают с 500 мл изотонического раствора натрия хлорида, взбалтывают. Полученный раствор годен к применению в течение 24 ч.
Приготовленный раствор препарата начинают вводить со скоростью 6-10 капель в минуту. При отсутствии выраженного эффекта через 20-30 мин скорость вливания постепенно увеличивают до 20 капель в минуту (прибавляют через каждые 10 мин по 4-5 капель в минуту) до установления регулярной родовой деятельности. Максимальная скорость введения препарата не должна превышать 35 капель в минуту. В процессе введения препарата необходимо динамическое наблюдение за характером родовой деятельности и состоянием плода. Латентный период (время до начала развития эффекта) варьирует от 20 до 40 мин. При возникновении гипертонуса (повышенного тонуса) матки или ухудшении состояния плода вливание раствора прекращают до исчезновения этих явлений. Вливание раствора простенона возобновляют, уменьшив вдвое дозу; в дальнейшем скорость введения можно постепенно повышать. Дозирование простенона должно быть индивидуальным в зависимости от активности матки и переносимости. Количество расходуемого препарата варьирует от 0,75 до 5 мг.
При чрезмерном снижении артериального давления следует немедленно прекратить инфузию простенона.
Противопоказания. Аллергия к препарату, послеоперационные рубцы и опухоли матки, склонность к маточным кровотечениям, острые воспалительные заболевания любой причины и локализации (кроме острой почечной
недостаточности), тромбофлебит вен конечностей и малого таза (воспаление стенки вен с их закупоркой), недостаточность кровообращения НБ-1Н стадии, тяжелая ишемическая болезнь сердца, проявляющаяся приступами стенокардии напряжения и покоя, острый инфаркт миокарда. Кроме того, при стимуляции родовой деятельности простенон нельзя назначать женщинам с анатомически или функционально узким тазом, при несоответствии размера таза и головки плода, аномалиях развития половых органов.
Форма выпуска. 0,1% или 0,5% спиртовой раствор (1 или 5 мг) в ампулах по 1 мл.
Условия хранения. Список Б. В защищенном от света месте при температуре не выше +4 °С.
ЛЕКАРСТВЕННЫЕ СРЕДСТВА РАСТИТЕЛЬНОГО ПРОИСХОЖДЕНИЯ, СТИМУЛИРУЮЩИЕМУСКУЛАТУРУ МАТКИ
БАРБАРИСА ОБЫКНОВЕННОГО ЛИСТЬЕВ НАСТОЙКА (Tincturafolionimberberis)
Фармакологическое действие. Вызывает сокращение гладкой мускулатуры матки и сужение сосудов, несколько ускоряет свертываемость крови. Оказывает умеренное желчегонное действие.
Показание к применению. Атонические (связанные с пониженным тонусом матки) кровотечения в послеродовом периоде и при субинволюции матки (неполном сокращении матки в послеродовом пероиде), а также маточные кровотечения, вызванные воспалительными процессами.
Способ применения и дозы. Внутрь по 30-40 капель 2-3 раза в день в течение 2-3 нед.
Противопоказания. Беременность.
Форма выпуска. Спиртовое извлечение 1:5 на 40% спирте во флаконах по 25 мл.
Условия хранения. В прохладном, защищенном от света месте.
КОТАРНИНА ХЛОРИД (Cotarninichloridum)
Синонимы: Стиптицин, Оксистиптин, Стиптоген.
Фармакологическое действие. Оказывает тонизирующее действие на мускулатуру внутренних органов (особенно матки).
Показание к применению. Маточные кровотечения после родов, абортов и др.
Противопоказания. Беременность.
Форма выпуска. Таблетки по 0,05 г в упаковке по 20 штук.
Условия хранения. Список Б. В хорошо укупоренных банках оранжевого стекла в защищенном от света месте.
КРАПИВЫ ЭКСТРАКТ ЖИДКИЙ (ExtractumUrticaefluidum)
Фармакологическое действие. Оказывает кровоостанавливающее действие при различных кровотечениях. Усиливает сокращения матки и повышает ее тонус.
Показание к применению. Атония (потеря тонуса) матки; атонические или гипотонические маточные (связанные с пониженным тонусом матки) кровотечения; для ускорения инволюции (сокращения) матки в послеродовом периоде. Кровотечения из дыхательных путей, желудочно-кишечного тракта; носовые кровотечения.
Способ применения и дозы. Назначают по 25-30 капель
3 раза в сутки. Возможно увеличение дозы до 40 капель
4 раза в сутки. Препарат следует принимать за 30 мин до еды.
Побочное действие. В отдельных случаях возможны реакции повышенной чувствительности к препарату.
Противопоказания. Повышенная чувствительность к препарату.
Форма выпуска. Экстракт жидкий для приема внутрь во флаконах.
Условия хранения. Список Б. В защищенном от света месте.
ПАСТУШЬЕЙ СУМКИ ТРАВА (HerbaBursaepastoris)
Содержит витамин К, ацетилхолин, холин, соли калия, органические кислоты, дубильные вещества.
Показание к применению. Как кровоостанавливающее средство при атонии (потере тонуса) матки и маточных кровотечениях.
Способ применения и дозы. Внутрь в виде настоя (10,0:200,0) по столовой ложке 3 раза в день или в виде экстракта по 20-25 капель 2-3 раза в день.
Противопоказания. Беременность.
Форма выпуска. Трава резаная в упаковке по 100 г; жидкий экстракт во флаконах по 25 г.
Условия хранения. В прохладном, защищенном от света месте.
ПЕРЦА ВОДЯНОГО ТРАВА (HerbaPolygon! hydropiperis)
Синонимы: Горца перечного трава.
Содержит флавоновые гликозиды (рутин, кверцетрин, гиперозид), флавоноиды (кверцетин, изорамнетин), витамин К, гликозид полигопеперин, дубильные вещества (3,8%), органические кислоты.
Показание к применению. Как кровоостанавливающее средство преимущественно при маточных кровотечениях.
Способ применения и дозы. В виде настоя (20,0:200,0) по 1 столовой ложке 3-4 раза в день; в виде экстракта по 30-40 капель 3-4 раза в день.
Форма выпуска. Трава резаная в бумажных пакетах по 100 г; жидкий экстракт во флаконах по 25 мл.
Условия хранения. В сухом прохладном месте.
СФЕРОФИЗИН (Sphaerophysinum)
Фармакологическое действие. Оказывает стимулирующее влияние на мускулатуру матки. Также обладает ганглиоблокируюшей активностью.
Показание к применению. Применяют Сферофизин в акушерско-гинекологической практике при слабой родовой деятельности, кровотечениях в послеродовом периоде и атониях (потере тонуса) матки как средство, ускоряющее обратное развитие матки и способствующее прекращению кровотечений. Может применяться у рожениц, страдающих гипертензией (подъемом артериального давления) и атеросклерозом, когда питуитрин противопоказан.
Способ применения и дозы. Для стимулирования родовой деятельности вводят под кожу или внутримышечно по 1 мл 1% раствора повторно через 1 ч; всего 6 инъекций. Внутрь назначают по 0,03 г повторно через 2 ч.
В связи с гипотензивным (снижающим артериальное давление) действием Сферофизин иногда применяют для снижения артериального давления при гипертонической болезни (стойком подъеме артериального давления) I и II стадии.
Назначают внутрь по 0,03 г 2-3 раза в день, под кожу или в мышцу по 1 мл 1% раствора (также 2-3 раза вдень).
Противопоказания. Беременность. Форма выпуска. Порошок.
Условия хранения. Список Б. В хорошо укупоренных банках оранжевого стекла в защищенном от света месте.
ЧИСТЕЦА БУКВИЦВЕТНОГО ЭКСТРАКТ ЖИДКИЙ (ExtractumStachydisbetonicaeflorefluidum)
Спиртовое извлечение 1:1 на 40% спирте из надземных частей чистеца буквицветного.
Фармакологическое действие. Усиливает сокращения матки.
Показание к применению. При субинволюции матки (неполном сокращении) после родов и абортов, при функциональных маточных кровотечениях (воспалительного характера), кровотечениях на почве фибромиом (доброкачественной опухоли тела матки).
Способ применения и дозы. Внутрь по 20-30 капель 3-4 раза в день.
Противопоказания. Беременность.
Форма выпуска. Во флаконах по 20 и 50 мл.
Условия хранения. В прохладном, защищенном от света месте.