Повреждение передней и задней крестообразной связки: что предлагает современная медицина?
Анатомия коленного сустава крайне сложна. Это самый крупный сустав тела, специфичный по своему строению и испытывающий ежедневные большие нагрузки. Для обеспечения нормальной устойчивой походки и безболезненных нагрузок необходимо соблюдение множества факторов. Один из них — нормальная, полноценная работа связочного аппарата коленного сустава.
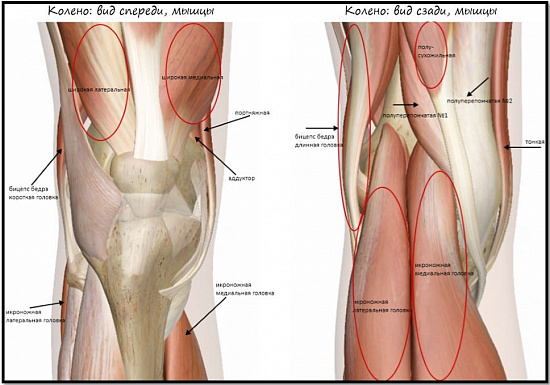
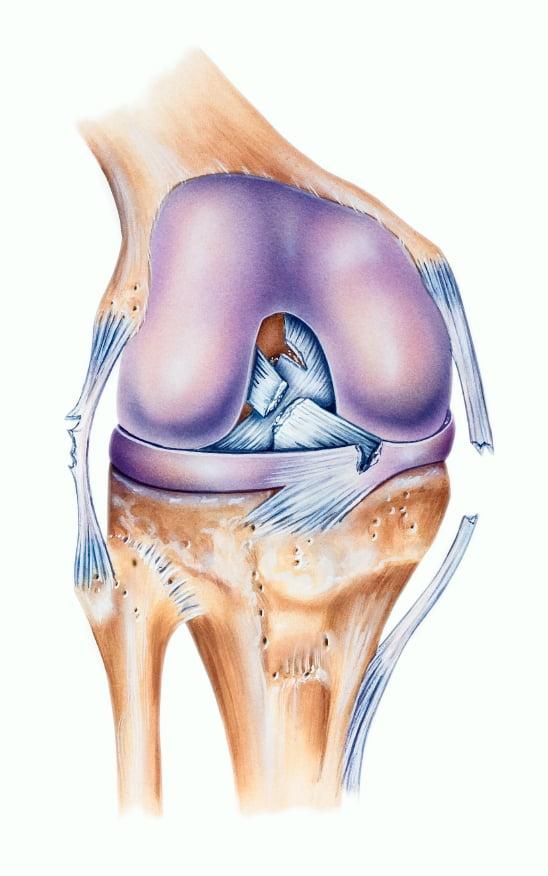
Стабилизирующий аппарат коленного сустава
За стабильность коленного сустава отвечает множество структур, которые можно разделить на активные и пассивные стабилизаторы.
Активные — это мощный мышечно-сухожильный каркас, окружающий коленный сустав, – мышцы бедра и голени.
К пассивным стабилизаторам относится сложная система связочного аппарата коленного сустава.
Связочный аппарат колена представлен нескольким компонентами:
Почему возникает повреждение передней крестообразной связки и как с этим справиться?
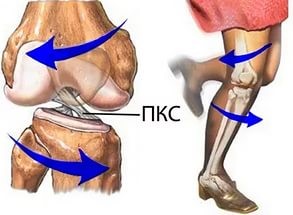
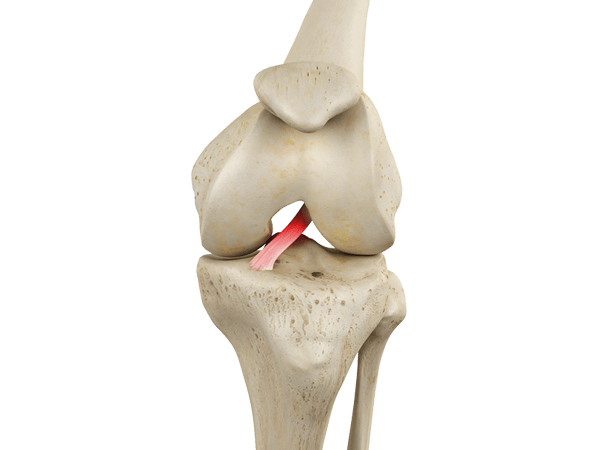
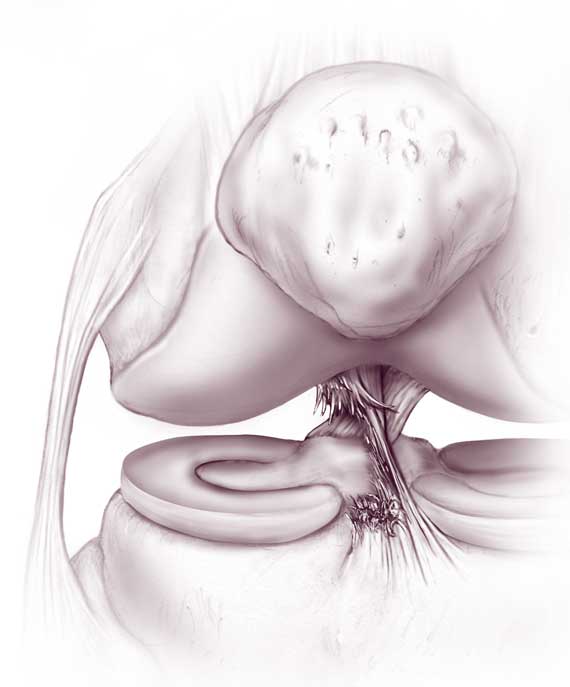
Передняя крестообразная связка (ПКС) – сухожильный тяж, растянувшийся в косом направлении от внутренней поверхности наружного мыщелка бедренной кости к межмыщелковому возвышению большеберцовой кости. Передняя крестообразная связка ответственна за ограничение переднего смещения голени относительно бедра.
По данным мировой статистики, повреждение передней крестообразной связки составляет до 46-50% во всей структуре повреждений связочного аппарата коленного сустава.
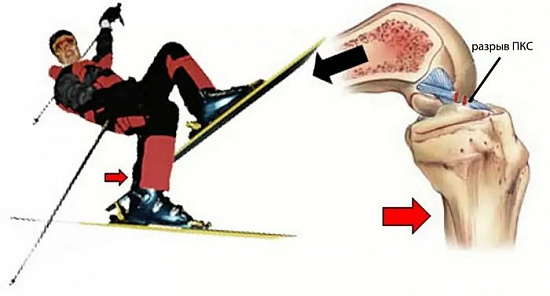
Чаще всего повреждение возникает в результате спортивной травмы, приводящей к форсированной ротации бедра относительно голени. Наиболее подвержены подобным травмам молодые пациенты, занимающиеся игровыми видами спорта: футболом, хоккеем, волейболом, баскетболом и т.д.
Вторая наиболее часто встречающаяся причина — падение на горнолыжном склоне.
В первые сутки после травмы диагноз «повреждение ПКС» ставится на основании:
Лечение в остром периоде – преимущественно консервативное. Иммобилизация коленного сустава производится с целью заживления сопутствующих повреждений капсулы, боковых связок, уменьшения болевого синдрома и явлений синовита.
Анатомические особенности строения передней крестообразной связки не способствуют самостоятельному заживлению. Иными словами, разрыв передней крестообразной связки самостоятельно уже не срастется.
Консервативное (безоперационное) лечение разрыва редко бывает эффективным и приводит к множеству негативных последствий:
Наиболее предпочтительный вариант лечения передней крестообразной связки — оперативное вмешательство. Проводить его целесообразно через несколько недель после получения травмы и стихания острого периода.
Прямые показания к выполнению операции на передней крестообразной связке:
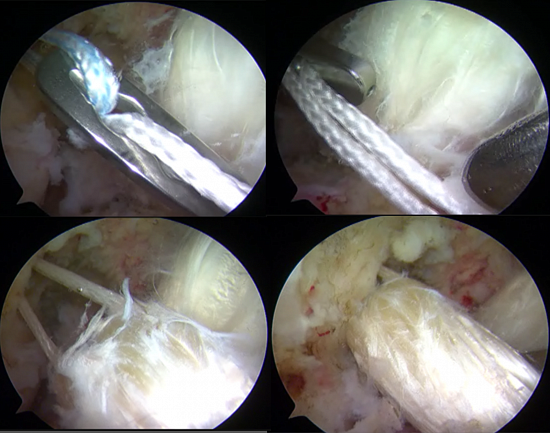
Операция по восстановлению передней крестообразной связки выполняется с помощью артроскопического оборудования.
Повреждение задней крестообразной связки: чем отличается и что можно предпринять для лечения
Задняя крестообразная связка (ЗКС) – мощный сухожильный тяж, тянущийся от наружной поверхности внутреннего мыщелка бедренной кости к заднему межмыщелковому пространству большеберцовой кости. Его основная функция – ограничение смещения голени кзади относительно бедра.
Повреждения задней крестообразной связки встречаются приблизительно в 10 раз реже, чем повреждения передней, и чаще всего являются следствием высокоэнергетической травмы (например, ДТП).
Возникающая при разрыве задней крестообразной связки нестабильность приводит к перенапряжению всех анатомических структур коленного сустава, нарушению биомеханики и конгруэнтности суставных поверхностей. Это в свою очередь ведет к развитию хронических дегенеративно-дистрофических процессов с вовлечением первоначально неизмененных элементов сустава с достаточно быстрым исходом в артроз, который приводит к ограничению физической активности и снижению качества жизни пациента.
Диагностика повреждения аналогична диагностике передней крестообразной связки:
В настоящее время для пациентов, имеющих разрыв задней крестообразной связки, хирургическая тактика лечения является общепринятой.
Оперативное лечение выполняется также с помощью артроскопической техники, но считается более трудоемким и выполняется далеко не всеми специалистами по артроскопической хирургии.
Реабилитация после пластики задней крестообразной связки проходит несколько дольше и требует более плавного перехода к физическим и спортивным нагрузкам.
Примерно в половине случаев разрыв крестообразной связки данного типа сочетается с повреждением других связок – возникают так называемые мультилигаментарные повреждения. Эта ситуация приводит к выраженной нестабильности, грубому нарушению биомеханики и значительно отражается на физической активности пациента.
Возникновение в этом случае мультинаправленной нестабильности коленного сустава требует скорейшего оперативного вмешательства, направленного на восстановление утерянных компонентов связочного аппарата коленного сустава и стабилизации сустава.
Артроскопическая пластика: основные этапы оперативного лечения ПКС и ЗКС
Артроскопия — малотравматичная техника оперативного вмешательства, позволяющая осуществить большинство хирургических манипуляций в коленном суставе через несколько проколов под контролем видеокамеры.
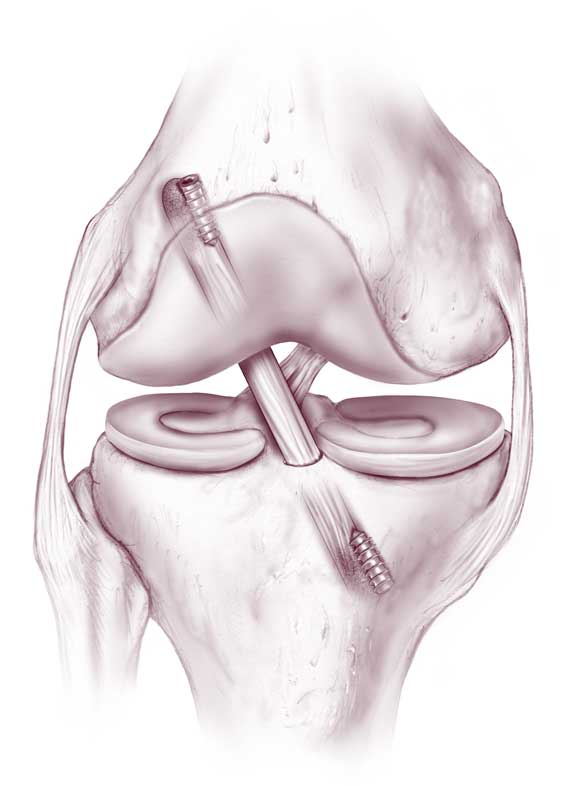
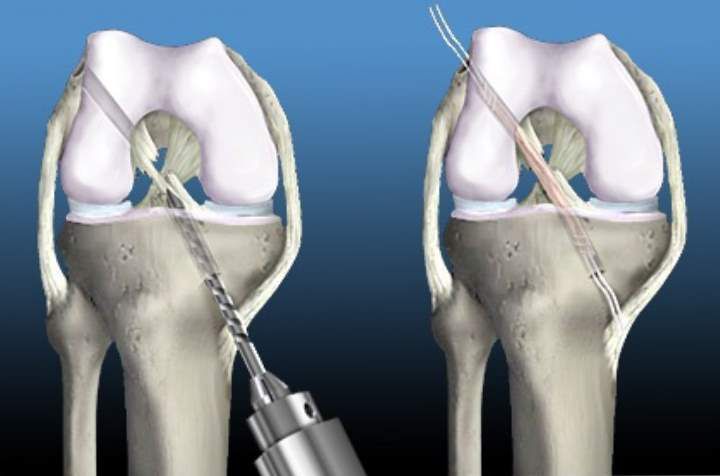
Первым этапом во время операции проводится визуальный осмотр всех отделов сустава, при необходимости выполняется резекция (удаление поврежденной части) менисков (по показаниям – шов мениска), с помощью специального инструментария устраняются поврежденные участки хряща.
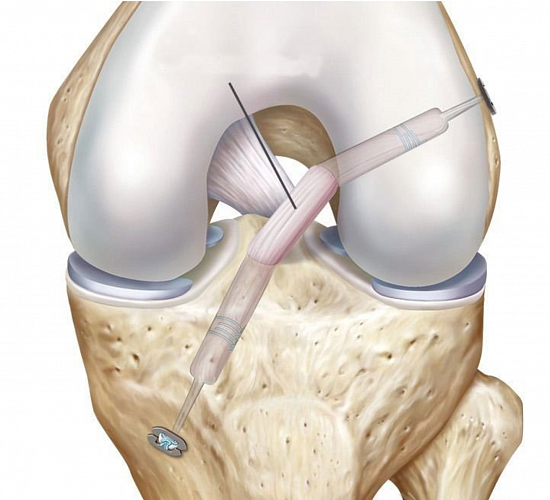
На втором этапе из сустава удаляется культя поврежденной крестообразной связки и ее разорванные волокна. Формируются сквозные костные каналы для проведения через них сухожилий, максимально точно повторяющих анатомию утраченной связки. В качестве пластического материала чаще используются забранные из подколенной области сухожилия полусухожильной и нежной мышц.
Послеоперационный период, независимо от выбора фиксирующих трансплантат фиксаторов (титановые, пластиковые, биорезорбируемые), требует разгрузки сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы по данным МРТ исследований занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопической пластики:
Как выполняют пластику передней крестообразной связки (ПКС) коленного сустава
Передняя крестообразная связка отвечает за динамическую устойчивость коленного сустава, фиксируя голень от нефизиологического смещения кпереди и поддерживая наружный мыщелок большой берцовой кости. Более 1/2 стабильности коленного отдела обеспечивается благодаря ПКС. Именно поэтому данную структуру специалисты называют первым стабилизатором колена, без нее сустав нормально работать не сможет. Располагается она в самом центре костного соединения, перекрещиваясь с задней крестообразной связкой х-образно, что и дало этим двум структурным элементам одноименные названия. Мы же будем говорить сейчас конкретно о ПКС и посттравматической реконструктивно-пластической ее коррекции.
Общие сведения о повреждениях
Пластика передней крестообразной связки коленного сустава – наиболее распространенная процедура на связочном аппарате колена. Остальные связки данного отдела нижних конечностей намного реже травмируются и нечасто требуют хирургического вмешательства. Для примера, ПКС повреждается приблизительно в 15 раз чаще, чем ЗКС. В некоторых источниках даже указывается, что в 30 раз. Объяснение тому – специфика анатомического строения ПКС: она длиннее и толще, чем задний соединительнотканный тяж.
Нарушение целостности, а именно ее разрывы, преимущественно происходят на почве спортивных травм, а также в результате падений с зафиксированными параллельно поверхности ногами (травма лыжников), неудачных приземлений после прыжка на выпрямленные ноги. Поражение связочных пучков также может возникнуть из-за сильного удара с тыльной стороны колена, скручивающих и резких движений, например, при крутом повороте или резком торможении в момент бега. Распознать, что произошло поражение именно данной связки, можно только посредством определенных средств диагностики:
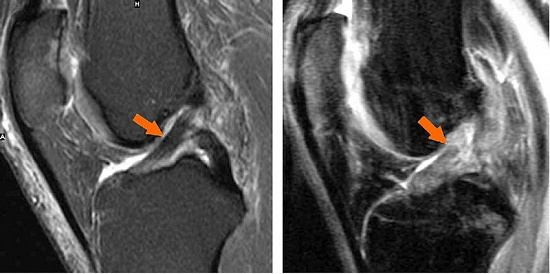
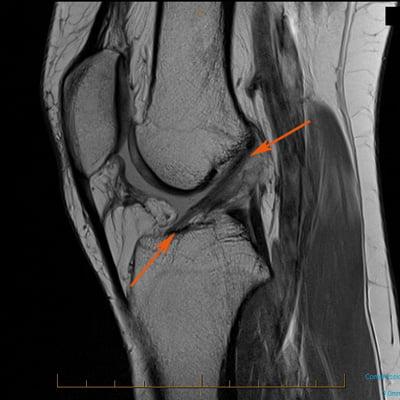
Как травма выглядит на МРТ.
Что касается симптомов, которые могут указывать на подобную проблему, они имеют выраженный характер, особенно в ранний период. Клиническая картина полного разрыва следующая:
Вышеуказанные признаки присущи заболеваниям и других составляющих элементов данного сустава, поэтому для подтверждения обязательно понадобится пройти осмотр у травматолога и диагностические процедуры. В зависимости от тяжести разрыва (микроразрыв, частичный или полный) врач подберет адекватную тактику лечения. При несерьезных травмах обходятся консервативной терапией, сложные случаи нуждаются в хирургическом лечении.
Из-за деструктуризации фронтальной крестовидной связки страдает биомеханика сочленения в целом: возникает нестабильность сустава и патологическое смещение суставных поверхностей относительно друг друга. Это неблагоприятным образом воздействует на хрящевые покрытия взаимодействующих костных единиц – они начинают страдать от нерациональных нагрузок при движениях. Если вовремя не откорректировать связочный аппарат, может развиться гонартроз, который приводит к серьезным дегенерациям не только суставного хряща, но и менисков.
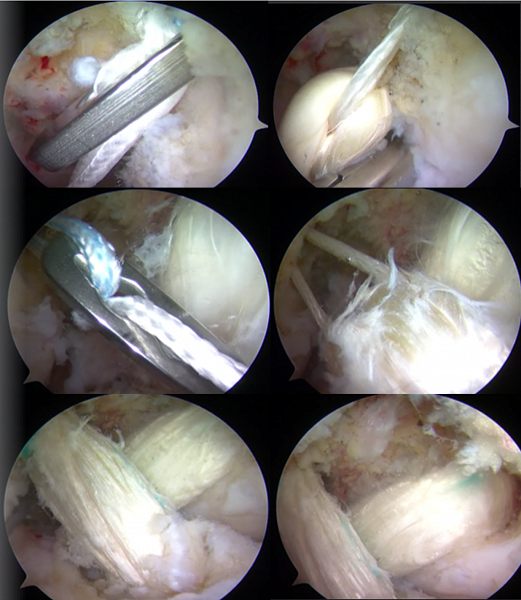
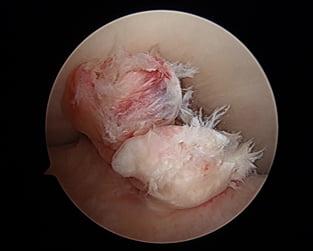
Порванные волокна видны через артроскоп.
Внимание! Полностью разорванная передняя крестообразная связка коленного сустава без пластики не способна самостоятельно соединиться и срастись. Поэтому для возобновления ее функциональности, если дефект действительно серьезен, назначается артроскопическая процедура с целью восстановления целостности ПКС.
Операция на ПКС: виды пластики, принцип выполнения
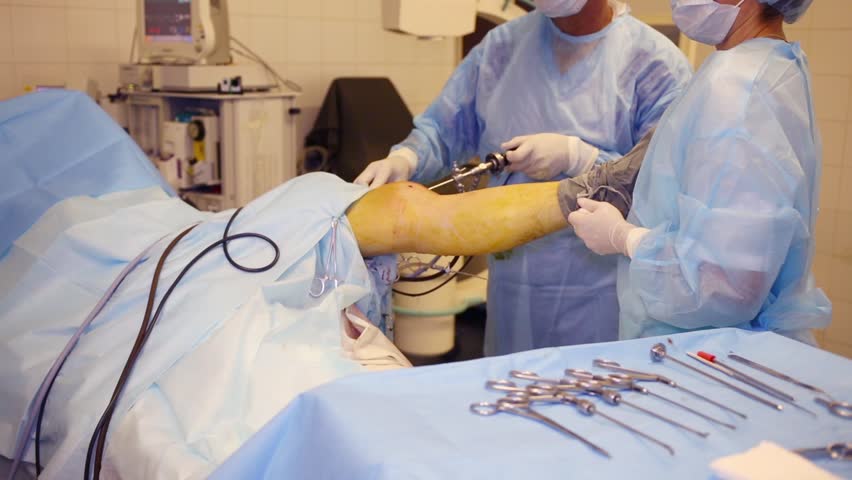
Любая пластическая процедура на ПКС в настоящий момент выполняется методом малоинвазивной артроскопии. Артроскопический сеанс проходит закрытым способом под спинномозговой анестезией. Операция относится к щадящему типу хирургии высокой точности, поэтому мягким тканям, нервным и сосудистым образованиям не причиняется ущерб. Кроме того, манипуляции проводятся сугубо на пострадавшем участке, а после вмешательства никаких рубцов и шрамов не остается.
Чтобы осуществить реконструкцию поврежденного элемента, достаточно сделать один 5-мм прокол для оптического зонда, в который встроена миниатюрная видеокамера, и 1-2 дополнительных доступа (не более 8 мм в диаметре). Через вспомогательные отверстия хирург микрохирургическими инструментами будет заниматься воссозданием испорченной области. Зрительный контроль обеспечивает артроскоп (эндоскопический зонд), который выводит изображение оперируемой зоны на монитор в 40-60-кратном увеличении. Оперативное вмешательство может быть выполнено несколькими способами, рассмотрим их дальше.
Аутотрансплантация
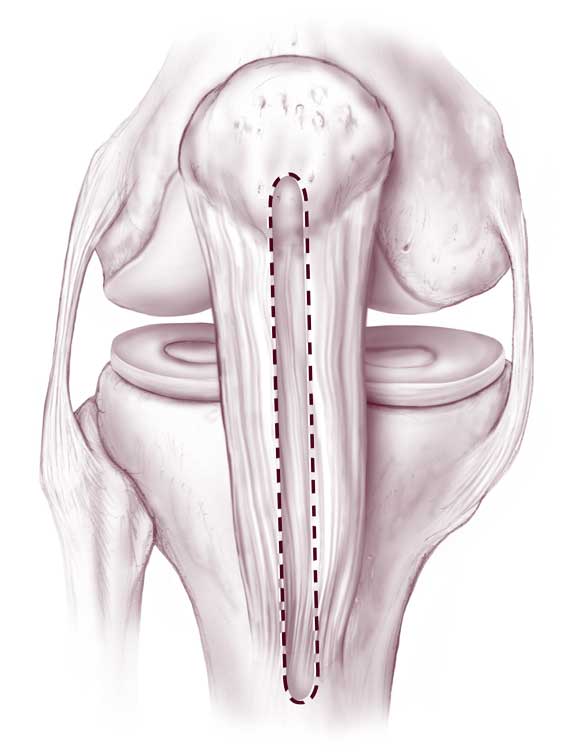
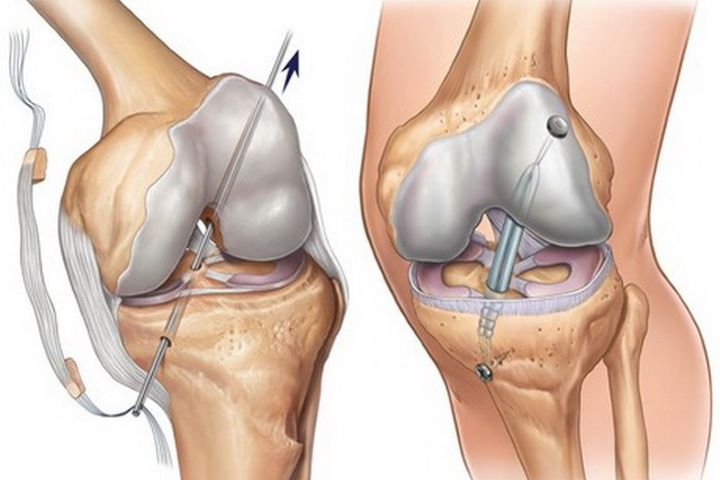
В данном случае пересаживается фрагмент сухожилий пациента, взятый из мышц бедра, иногда берут материал из связок или сухожилий надколенника. На функциональности донорского участка это никак не отражается. Техника выполнения реконструкции заключается в удалении разорванных связочных структур с последующим внедрением на их место подготовленного трансплантата из сухожилий.
Зона «забора» материала.
Концевые участки сухожильного лоскута вдеваются в просверленные каналы бедренной и большеберцовой кости и натягиваются до нужных параметров, после чего закрепляются биоразлагаемыми винтами либо садятся на специальные петли. Через несколько месяцев без проблем происходит их полное врастание в кость. Методика хорошо изучена и имеет внушительную доказательную базу эффективности, поэтому является на сегодняшний день самой применяемой тактикой лечения ПКС, «золотым стандартом» ортопедии и травматологии.
Аллотрансплантация
Донором аналогичных биологических тканей в этом случае является не пациент, а совершенно другой человек. Им может быть близкий или дальний родственник, а также человек, никак не связанный по родственной линии, в конце концов, труп. Пластика нецелостной передней крестообразной связки коленного сустава при помощи аллотрансплантата в основном не применяется. И связано это в первую очередь с тем, что приживление «неродного» заместителя может не состояться из-за так называемой тканевой несовместимости, а это сильно увеличивает вероятность отторжения организмом чужеродного трансплантата.
Прибегнуть к данной методике могут разве что в ситуациях, когда забор собственных тканей пациента для трансплантации по каким-либо причинам невозможен, что большая редкость. Принцип внедрения и фиксации аллотрансплантата такой же, как и при аутотрансплантации.
Пластика по методу «Легамис»
Для реконструкции берется специальный имплантат, представляющий собой полиэтиленовую нить и гипоаллергенную стальную втулку. Нить фиксируется к кости бедра, втулка устанавливается в кость голени. Синтетическая нить протягивается вдоль проблемной связки, соединяя ее разорванные части, а затем в оптимальном натяжении соединяется с концом втулки.
Таким образом, достигается надежная стабилизация колена, за счет чего создаются благоприятные условия для естественного сращения разрыва. Метод целесообразен только при свежей травме, давностью не более 3 недель. На сегодняшний день данный способ практикуется в единичных клиниках Европы, как правило, в медицинских центрах Германии. Собственно, немецкими специалистами эта технология и была разработана.
Показания к хирургическому вмешательству
Артроскопическая пластика ПКС коленного сустава сразу после случившегося инцидента не выполняется во избежание осложнений. Как правило, оперативный сеанс не назначается до тех пор, пока не ликвидируется воспалительный очаг и отек. Весь этот период организовывается грамотная консервативная медицинская помощь и иммобилизация конечности.
При каких выявленных проблемах придется пройти пластику ПКС коленного сустава по истечении некоторого времени? Существуют определенные факторы, являющиеся однозначным поводом для проведения пластической операции методом артроскопии, это:
Важно! Еще раз напомним, что вмиг после травмы реконструктивная процедура не делается, но это не означает, что пострадавшему не нужна помощь врача-травматолога. Чтобы не усугубить проблему, нужно безотлагательно обследоваться, получить от специалиста квалифицированные рекомендации и немедленно приступить к их выполнению! В порядке исключения незамедлительная хирургия может быть проведена либо при обширной сочетанной травме (разрыв ПКС в комбинации с повреждениями костей, менисков, других связок), или спортсменам для быстрого возвращения в профессиональный спорт.
Противопоказания к операции
Несмотря на тот факт, что пластика крестообразной связки коленного сустава является одной из самых популярных методик благодаря высокой эффективности и минимальной инвазивности, она не каждому может быть выполнена. Противопоказаний, к счастью, не так много:
Если предполагается трансплантация собственных сухожилий из четырехглавой мышцы бедра или связок наколенника, а у пациента имеются проблемы с мышечно-сухожильными элементами сгибательного/разгибательного аппарата, такую процедуру провести невозможно. Однако ему может быть предложен один из двух альтернативных вариантов: сделать аллотрансплантацию или имплантировать систему «Легамис». Конечно, если клиника оказывает подобные услуги.
Реабилитация пациента операции
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.
На протяжении 2-х недель, начиная примерно с 3-х суток, выполняются изометрические упражнения на сокращение ЧГМБ, сгибание/разгибание голеностопа, в положении лежа делается осторожное поднимание конечности с удержанием. Дополнительно пациент проходит сеансы физиотерапии: магнитолечение; УВЧ, электромиостимуляцию и пр. Где-то через 4 недели, путем постепенного увеличения нагрузки на ногу, плавно переходят с костылей на трость, а после – на ходьбу без поддерживающих приспособлений. На этом этапе жесткий фиксатор меняют на полужесткий ортез, предпочтительнее каркасной модели.
Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Видео реабилитационного протокола после артроскопии коленного сустава:
Повреждение передней крестообразной связки колена
Все слышали про возможность растяжения и разрыва связок, но про наличие таковых в коленном суставе и опасность их повреждения даже при выполнении бытовых задач задумываются далеко не все. Тем не менее травмы передней крестообразной связки считаются одной из наиболее распространенных причин развития нестабильности коленного сустава и необходимости проведения операции. Поэтому важно не только ориентироваться в том, что может спровоцировать повреждение ПКС, но и суметь распознать симптомы этой травмы, чтобы своевременно обратиться к ортопеду.
Коленный сустав и роль передней крестообразной связки
Коленный сустав – не только одни из самых крупных, но и сложных в человеческом теле. Его образуют мыщелки (расширяющиеся концы) бедренной и большеберцовой кости. Между ними находится надколенник или коленная чашечка, который закрывает сустав в момент его сгибания. Мыщелки костей покрыты гладким гиалиновым хрящом, обеспечивающим легкость их скольжения и, соответственно, движения.
Кроме того, коленный сустав не является конгруэнтным, т. е. образующие его кости неплотно примыкают друг к другу. Закрывают образующиеся между ними зазоры специальные хрящевые прослойки серповидной формы – мениски. Они не только выполняют функцию амортизатора, но и повышают стабильность коленного сустава. Но главным образом задача обеспечения стабильности этого крупного сустава лежит на группе связок, представленной:
Передняя крестообразная связка (ПКС) расположена непосредственно в центре коленного сустава и защищает голень от чрезмерного смещения кпереди и внутрь. Она одним концом фиксирована к наружному мыщелку бедренной кости, а вторым – к углублению на большеберцовой кости, частично переплетаясь с менисками. ЗКС расположена перпендикулярно ПКС, образуя таким образом крест, за что они и получили свои названия.
В среднем длина ПКС составляет 3 см, а ширина 0,7—1,2 см.
Передняя крестообразная связка образована плотно переплетенными коллагеновыми волокнами, которые почти не способны растягиваться. Это и обуславливает высокий риск ее повреждения при приложении слишком большой нагрузки, а в дальнейшем развития нестабильности коленного сустава и повышения риска возникновения артроза.
ПКС имеет двухпучковую структуру, хотя некоторые авторы выделяют и третий пучок, называемый промежуточным. Традиционно в ней различают 2 пучка (передневнутренний и задненаружный). В момент задействования коленного сустава при движении они находятся в сложном взаимодействии. Именно благодаря такому строению коленный сустав имеет оптимальный уровень стабильности при любом угле сгибания. При этом передняя крестообразная связка практически полностью лишена кровеносных сосудов, но имеет нервные окончания.
Из всех связок коленного сустава именно ПКС травмируется чаще всего.
Виды повреждений ПКС
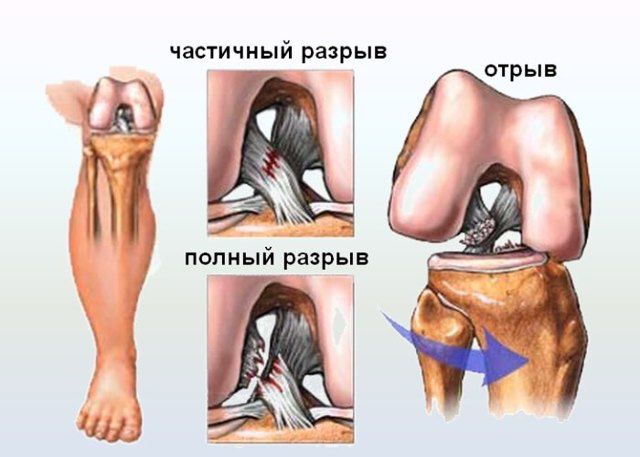
Передняя крестообразная связка имеет ограниченный предел растяжения, так как она образована достаточно жесткими коллагеновыми волокнами. Поэтому она способна растянуться только на 4—5% от своей первоначальной длины. Это и обуславливает тот факт, что при приложении большей силы могут произойти повреждения передней крестообразной связки разной степени выраженности. Поэтому различают:
Полные разрывы практически не встречаются у детей и пожилых людей.
Также возможен отрыв одного из пучков передней крестообразной связки. Это может приводить к тому, что оторвавшаяся часть создаст механическое препятствие полноценному движению сустава с развитием клинической картины как при его блоке или разрыве мениска.
Повреждения ПКС могут быть как изолированными, так и сочетаться с другими травмами коленных суставов, например, повреждениями менисков и пр.
Также повреждения передней крестообразной связки делят по степени давности:
Когда с момента повреждения ПКС прошло более 3—5 недель, наступает период, когда можно точно оценить степень нарушения работоспособности коленного сустава из-за травмирования передней крестообразной связки. В это время уже полностью отсутствуют боли и отек, что позволяет максимально точно судить о качестве восстановления колена, степени повреждения ПКС и необходимости проводить операцию или продолжать консервативное лечение.
Причины
Различные повреждения ПКС являются весьма распространенной травмой. Основным механизмом травмирования передней крестообразной связки является скручивание опорной ноги в коленном суставе, когда бедро и корпус поворачивается наружу или внутрь, а стопа и голень остаются зафиксированными. Но также спровоцировать повреждение ПКС способны прямые удары по голени или бедру, а также вынужденное скручивание в коленном суставе при внезапной остановке или неудачном приземлении после прыжка и пр. Поэтому в подавляющем большинстве случаев они являются результатом спортивной травмы.
Очень часто повреждения ПКС встречаются у игроков в футбол, волейбол, гандбол. В таких ситуациях травма может сочетаться с повреждениями менисков и внутренней боковой связки, что называют «несчастливой триадой» или «взрывом коленного сустава».
Нередко повреждения ПКС встречаются у лыжников, в частности при падении назад и вынужденном повороте бедра, тогда как задний конец лыжи входит в снег. Также травмирование передней крестообразной связки возможно при:
Тем не менее вероятность повреждения ПКС зависит от наличия предпосылок к этому, в частности от:
Таким образом, у женщин риск повреждения ПКС выше, чем у мужчин при действии травмирующего фактора, особенно при занятиях спортом. В быту подобные травмы практически с одинаковой частотой встречаются и у мужчин, и у женщин.
Симптомы повреждений передней крестообразной связки
Как правило, появление симптомов повреждений ПКС наблюдается сразу же после падения или действия другого травмирующего фактора. Непосредственно в этот момент возникает сильная боль в колене, а мягкие ткани начинают быстро отекать. Нередко в момент разрыва ПКС можно услышать характерный треск, хотя подобное возможно и при травмировании других связок коленного сустава. Также пострадавшие могут ощутить, что в момент травмы голень как бы ушла вперед или в сторону.
Нередко ситуация осложняется гемартрозом, т. е. заполнением полости сустава кровью. Это не только еще более усиливает отек и повышает болезненность колена, но и затрудняет диагностику характера травмы.
Главным признаком повреждения передней крестообразной связки является присутствие так называемого симптома выдвижного ящика, т. е. повышенная подвижность голени. Для его обнаружения ортопед-травматолог, придерживая одной рукой бедро, сгибает пострадавшую ногу под прямым углом, а затем осторожно разгибает голень назад и вперед. Если она чрезмерно смещается в переднем направлении, это говорит о повреждении передней крестообразной связки. Но при частичных разрывах этот симптом может отсутствовать. Сами больные могут отмечать присутствие ощущения провала в коленном суставе, его нестабильность.
Диагностика
При возникновении болей, отека колена после действия травмирующего фактора обязательно нужно немедленно обратиться к травматологу-ортопеду. Врач изначально выяснит, при каких обстоятельствах была получена травма, а затем перейдет непосредственно к осмотру. При этом он обследует не только пораженный коленный сустав, но и здоровое колено. Обязательно проводится тест на присутствие симптома выдвижного ящика, а если его результаты сомнительны, подвижность голени может быть оценена с точностью до миллиметра с использованием специального прибора атрометра.
Также может проводиться тест Лахмана, подразумевающий сгибание колена под углом 20—30°. При этом врач оценивает, насколько смещается голень вперед и какие ощущения возникают у пострадавшего в момент остановки движения.
Но если обратиться к врачу не сразу же после получения травмы, а спустя несколько часов развивающийся отек и гемартроз сделают диагностику невозможной. В таких ситуациях изначально проводится удаление жидкости из коленного сустава.
Как правило, полученных после проведения осмотра данных достаточно для установления степени повреждения ПКС. Но поскольку травмы передней крестообразной связки могут сочетаться с переломами мыщелков, повреждениями менисков и других структур, для их обнаружения показано проведение инструментальных методов исследований:
Лечение повреждений ПКС
Лечение травм передней крестообразной связки начинают с применения консервативных методов, при условии, что не возникла нестабильность голени в коленном суставе и отсутствуют другие серьезные повреждения, например, разрывы менисков. Частичные разрывы ПКС, как правило, не вызывают развития нестабильности голени, так как сохранивший целостность ее фрагмент способен обеспечить достаточный уровень стабилизации сустава.
Даже полные разрывы не всегда требуют оперативного вмешательства, поскольку ПКС может со временем срастись с задней крестообразной связкой и при отсутствии высоких нагрузок обеспечит достаточный уровень стабильности сустава. Тем не менее при полных разрывах передней крестообразной связки, особенно у спортсменов и пациентов молодого возраста, ортопеды-хирурги не всегда могут полагаться на высокое качество срастания оторвавшейся передней крестообразной связки с задней. Поэтому чаще при полных разрывах ПКС все же проводится хирургическое вмешательство, кроме детей и подростков с незакрытыми зонами роста.
Также операция при повреждениях ПКС проводится через 5—6 недель после получения травмы при отсутствии эффекта от применения консервативных методов, т. е. при:
Сразу же после травмирования колена нельзя стараться вставать и самостоятельно передвигаться, так как это может привести к еще большему повреждению внутрисуставных структур. Важно обеспечить пострадавшей ноге полный покой, приложить холод и даже стараться не опираться на нее.
Консервативное лечение
Таким образом, в остром периоде при свежих травмах всегда начинают с консервативного лечения. Оно направлено на устранение отека мягких тканей и болевого синдрома. В этих целях на 2—3 дня назначаются обезболивающие препараты, холодные компрессы, и может проводиться пункция коленного сустава для удаления крови. Ноге обеспечивают полный покой, а в дальнейшем ограничение нагрузки с допущением частичной опоры на нее и ограничением амплитуды движений.
Иммобилизация коленного сустава может быть достигнута за счет наложения гипсовой лонгеты или специального ортеза. Гипс полностью фиксирует ногу и делает движения в колене невозможными. Ортез же может либо обеспечивать полную фиксацию, либо допускать выполнение движений с заданной амплитудой. Регулировка осуществляет специальными шарнирами, но самостоятельно менять их положение недопустимо. Только ортопед может точно оценить степень поражения ПКС и задать безопасную амплитуду движений.
При отсутствии повреждений других структур коленный сустав может быть полностью иммобилизован только на время острого периода. Более продолжительная иммобилизация может только ухудшить ситуацию и привести к контрактуре, т. е. стойкому ограничению подвижности колена в результате образования спаек.
После завершения острого периода, т. е. спустя несколько дней после получения травмы, устранения сильных болей и гемартроза, пациентам назначают выполнение специально подобранных упражнений. Но ношение ортеза не отменяют! Их регулярное выполнение позволит сохранить необходимую мышечную силу и постепенно добиться восстановления объема движений в коленном суставе.
Таким образом, основным методом консервативного лечения повреждений ПКС является ЛФК. При отсутствии дополнительных повреждений, т. е. при сохранении целостности менисков, других связок коленного сустава, назначенные врачом упражнения выполняют с нарастающей амплитудой и постепенно увеличивающейся интенсивностью. Но категорически запрещено выполнять любые движения, которые могут спровоцировать нестабильность коленного сустава. Поэтому важно строго следовать разработанной ортопедом программе ЛФК и не выполнять самостоятельно упражнения, полученные из других источников, хотя правильно настроенный ортез поможет избежать подобных ошибок.
Крепкие мышцы бедра помогают стабилизировать коленный сустав, что крайне важно при повреждениях ПКС.
Через 3—5 недель после травмы обязательно проводится повторный осмотр пациента ортопедом. В этот раз по-новому оценивают состояние коленного сустава с проведением тех же диагностических тестов. Если в этот период отсутствуют признаки его нестабильности, лечение считают успешным и врач разрешает снять ортез, а также рекомендует постепенно увеличивать нагрузку при занятиях ЛФК. При этом абсолютно нормальным является снижение физических возможностей колена. Для полноценного восстановления его нормального функционирования потребуется еще несколько недель, в течение которых важно систематически тренировать бедренные мышцы.
Но если спустя 3—5 недель после травмы все еще сохраняются боли и присутствуют другие признаки нестабильности коленного сустава, в том числе выскальзывание, подкашивание голени, показано проведение хирургического вмешательства. Также операция будет показана в случаях развития хронической передне-медиальной нестабильности, когда после снятия ортеза и кажущейся положительной динамики, функции колена не восстанавливаются в полном объеме спустя несколько недель.
Операции при повреждениях ПКС
Нужно понимать, что разрывы передней крестообразной связки являются одной из наиболее частых причин необходимости проведения операции на коленном суставе. Но оно будет давать максимальный эффект при хорошо развитых мышцах бедра. Профессиональным спортсменам операция может проводиться сразу же даже при умеренных травмах.
Операция по восстановлению передней крестообразной связки может быть выполнена не только через несколько месяцев после получения травмы, но и позже. Но это возможно только до тех пор, пока несостоятельность ПКС не привела к развитию артроза коленного сустава.
Операция по восстановлению передней крестообразной связки ни в коем случае не связана с ее сшиванием тем или иным путем. Восстановить ее целостность можно путем реконструктивных методик с помощью взятых из других связок фрагментов или синтетических протезов. Это осуществляется открытым доступом или с помощью современного эндоскопического оборудования – артроскопа. Выбор последнего метода существенно снижает степень травматизации мягких тканей, сокращает и упрощает реабилитацию. Поэтому сегодня практически всегда при повреждениях ПКС, требующих хирургического лечения операция проводится путем артроскопии.
Исключение составляют только переломы Сегонда, т. е. отрыв ПКС от межмыщелкового возвышения. В таких ситуациях возможна фиксация оторвавшейся связки с кости.
Таким образом, операция при повреждениях ПКС или лавсанопластика предполагает удаление разорвавшейся связки и ее замену аутотрансплантантом, т. е. фрагментом другой связки пациента. Как правило, его берут из связки надколенника или подколенных сухожилий. Значительно реже для этой цели используются синтетические протезы. Но используемый для замены ПКС материал должен соответствовать естественной связке по прочности и размеру.
При взятии трансплантата из связки надколенника фрагмент изымают с участками кости. Это обеспечивает его прирост к кости за 2—3 недели, чего невозможно достичь в такие же сроки при помощи трансплантатов, взятых из подколенных сухожилий.
Операция выполняется в большинстве случаев под эпидуральной анестезией. Значительно реже для ее проведения требуется общий наркоз. Артроскопия, представляющая собой эндоскопическую методику, предполагает выполнение всех необходимых манипуляций внутри сустава без выполнения крупных разрезов. Все необходимое оборудование вводится в полость сустава через 2—3 прокола, величина которых не превосходит 1—2 см. Это обеспечивает не только восстановление функциональности сустава, но и получение хорошего косметического эффекта.
Операция проводится под постоянным визуальным контролем. Это обеспечивается за счет наличия на одном из вводимых в сустав инструментов видеокамеры. Она передает изображение в режиме реального времени на монитор перед хирургом, что позволяет ему с высокой точностью контролировать каждое движение и видеть происходящие в коленном суставе изменения, причем под многократным увеличением. Через другие проколы вводятся непосредственно хирургические манипуляторы, с помощью которых удаляется поврежденная передняя крестообразная связка и осуществляется ее замена.
Для этого травмированную связку резецируют, а в противоположных мыщелках бедренной и большеберцовой кости делают отверстия так, что с внутренней стороны они соответствуют тем местам, где ранее прикреплялась передняя крестообразная связка. Сквозь них проводят взятый из надколенной связки или другого участка тела трансплантат так, чтобы его положение максимально точно соответствовало нормальному положению ПКС. Не менее важно точно определить необходимую степень натяжения воссозданной передней крестообразной связки. Только в такой ситуации трансплантат будет и обеспечивать стабильность коленного сустава, и не ограничивать амплитуду движений.
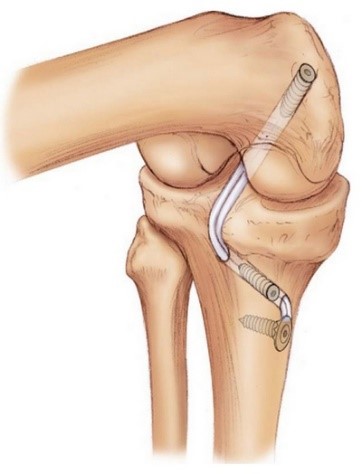
Остающиеся концы трансплантата фиксируют в проделанных костных каналах с помощью титановых или биополимерных, постепенно рассасывающихся винтов. На оставшиеся разрезы, в том числе место взятия трансплантата, накладывают швы. Реабилитация после пластики передней крестообразной связи длится 4—6 месяцев, но уже со 2—3 дня после ее проведения показано начинать заниматься ЛФК.
Артроскопия дает возможность произвести с ювелирной точностью необходимые манипуляции на коленном суставе при минимальном травмировании окружающих структур и самого сустава.
Таким образом, с повреждениями ПКС может столкнуться практически каждый. Главное вовремя обратиться к врачу и скрупулезно следовать его инструкциям. И даже если будет показана операция, бояться ее не стоит. Современные малоинвазивные методики не только безопасны, но и позволяют не только вернуться к нормальному образу жизни, но и профессиональному спорту.