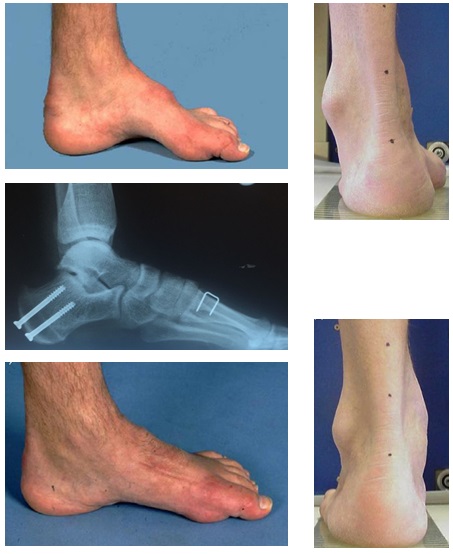
Полая стопа (Pes Cavus)
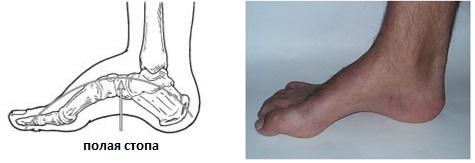
Под полой стопой подразумевается состояние, характеризующееся увеличением высоты свода стопы с сохранением ее формы, при котором нагрузка на стопу не приводит к изменению высоты свода.
Ведущими изменениями в случаях полой стопы может быть деформация заднего отдела стопы, деформация переднего отдела стопы, либо возможно сочетание обеих деформаций.
Точные причины развития полой деформации стопы в каждом конкретном случае могут несколько отличаться друг от друга, однако во всех случаях эта деформация становится результатом мышечного дисбаланса.
На сегодняшний день считается, что полая стопа является конечным результатом, приводить к развитию которого могут самые различные, даже порой незначительные неврологические расстройства. Около половины обнаруживаемых клинически неврологических нарушений — это различные варианты болезни Шарко-Мари-Тута, остальные — менее распространенные неврологические заболевания.
Также существуют травматические причины развития полой стопы. К ним относятся: последствия перенесенного компартмент-синдрома, синдром раздавливания нижней конечности, тяжелые ожоги, неправильная консолидация перелома костей стопы.
Неврологическое обследование обязательно в ситуациях, когда возможно наличие каких-либо корригируемых причин деформации, например, поражения спинного мозга (сирингомиелия или опухоль). Для таких поражений характерно быстрое прогрессирование деформации.
Болезнь Шарко-Мари-Тута (ШМТ) врачи подозревают у всех пациентов с полой деформацией стопы. Эта болезнь, вызвана наследственными дефектами, участвующих в образовании миелиновых оболочек нервов.
Заболевание в общих чертах впервые было описано в 1886 году выдающимся французским неврологом Жаном Мартеном Шарко и его учеником Мари, а также независимо от них и в том же году англичанином Тутом.
Заболевание является наиболее распространенным наследственным заболеванием периферических нервов.
Наиболее распространенная форма ШМТ, составляющая более 50% случаев заболевания, — это ШМТ-1, заболевание, характеризующееся снижением скорости нервной проводимости вследствие демиелинизации.
ШМТ-2 — это вторая по распространенности форма заболевания, составляющая порядка 20% его случаев.
Деформации стоп у пациентов с ШМТ не являются результатом слабости тех или иных мышц, отвечающих за работу стопы, но считаются следствием их дисбаланса. Развитие деформации скорее всего начинается с нарушения функции собственных мышц стопы при сохранении функции мышц голени. В дальнейшем развивается специфическое избирательное поражение передней и наружной групп мышц голени.
Любопытно, что поражение и этих групп мышц происходит избирательно. Так, при заболевании практически всегда страдает короткая малоберцовая мышца, однако не страдает длинная малоберцовая. Причины такого неоднородного характера поражений при болезни Шарко-Мари-Тута до конца не изучены.
Вне зависимости от характера поражений мышц в каждом конкретном случае, любая деформация при этом заболевании является следствием слабости одних мышц, и более или менее сохранной функции других мышц.
Например, на фоне нормального тонуса мышц пальцев стопы и слабости собственных мышц стопы формируется когтеобразных деформаций пальцев.
Пациенты редко попадают на прием к ортопеду на ранней стадии заболевания, когда еще нет значимых деформаций и контрактур стопы. Однако на этой стадии возможно восстановление баланса мышц за счет перемещения сухожилий, что позволит предотвратить развитие деформаций в будущем.
Хирургическое лечение на ранних стадиях болезни Шарко-Мари-Тута направлено в первую очередь на перемещение сухожилий, цель которого восстановить необходимый мышечный баланс. Поскольку болезнь Шарко-Март-Тута — это все-таки прогрессирующее заболевание, конечным результатом которого так или иначе будет утрата функции мышцы, силу непораженных мышечных элементов необходимо насколько это возможно сохранить.
Любые последствия травм, приводящие к дисбалансу собственных мышц стопы и голени, могут вызывать развитие полой деформации стопы. При травматических компартмент-синдромах чаще всего поражаются задние мышцы голени, и контрактура Фолькманна этой локализации приводит к формированию полой стопы и выраженной когтеобразной деформации пальцев.
Сдавление голени, тяжелые ожоги или обширные повреждения мягких тканей также могут становиться причиной деформаций вследствие прямого повреждения мышц или за счет нарушения их иннервации при повреждении большеберцового нерва.
Компартмент-синдромы, ограниченные одной только стопой, чаще всего встречаются при переломах пяточной кости или краш-синдромах переднего отдела стопы; поздним осложнением этих состояний могут быть когтеобразные деформации пальцев.
В некоторых случаях неправильной консолидации переломов также может формироваться фиксированная половарусная деформация стопы.
Примером таких переломов является перелом шейки таранной кости со значительным разрушением ее стенок, при котором сращение перелома происходит в неправильном положении. Это в свою очередь приводит к значительному ограничению движений в суставах стопы и неправильной тяги мышц.
Также дисбаланс мышц и развитие полой стопы может быть следствием остаточной деформации после перенесенного внутрисуставного перелома пяточной кости или даже вдавленного перелома пилона большеберцовой кости.
Последствия врожденной косолапости
Полая деформация стопы является одним из четырех компонентов врожденной косолапости. Остаточные явления косолапости во взрослом возрасте обычно связаны с неэффективностью проводимого в раннем детстве лечения.
На сегодняшний день мы также являемся свидетелями последствий хирургических коррекций косолапости, рост энтузиазма к которым наблюдался в 70-е и 80-е годы прошлого века. Результаты корригирующих вмешательств при косолапости оказались не такими надежными, как было принято считать. Послеоперационные проблемы у таких пациентов включают гиперкоррекцию деформации с формированием плосковальгусной стопы и недостаточную коррекцию с развитием половарусной деформации. Единственной постоянной составляющей, которую можно видеть у взрослых после выполненной им в детстве коррекции косолапости, является выраженная ригидность стопы. В подобных ситуациях редко бывает эффективно что-либо еще кроме трехсуставного артродеза стопы.
Идиопатическая полая стопа
Можно достаточно долго перечислять все возможные причины полой деформации стоп, однако все равно в значительной части случаев двусторонней деформаций точной причины установить не удается. Такие случаи могут начать проявлять себя ригидностью заднего отдела стопы, стрессовыми переломами латеральной колонны стопы, рецидивирующей нестабильностью голеностопного сустава и нередко даже симптомами, никак не связанными с формой свода стопы.
Полую деформацию стоп следует рассматривать как спектр деформаций, характеризующихся увеличением высоты продольного свода стопы, кроме которого, однако, может быть и множество других изменений костей, суставов и мягких тканей стопы.
Этот спектр включает как минимально выраженную полую стопу, основной проблемой при которой может быть лишь мобильная когтеобразная деформация малых пальцев, так и тяжелые фиксированные деформации, характеризующиеся изменением биомеханики стопы, формированием натоптышей, нестабильностью голеностопного сустава, стрессовыми изменениями костей и болевым синдромом.
Форма стопы меняется в зависимости от причины и длительности существования мышечного дисбаланса, который привел к развитию деформации.
Если мышечный дисбаланс развивается до созревания скелета, структура костей стопы может сильно меняться.
После созревания скелета форма костей меняется мало или не меняется вовсе.
Костная деформация может быть преимущественно ограничена задним отделом стопы, передним отделом стопы либо сочетать в себе тот и другой отдел.
Полая стопа всегда отличается большей жесткостью, нежели чем стопа, имеющая нормальную форму.
Возможности стопы поглощать ударную нагрузку при ходьбе значительно уменьшена.
Наиболее частой жалобой пациентов с полой деформацией стоп является боль в области наружной поверхности стопы. Нередко пациенты сообщают о нестабильности голеностопа, сохраняющейся даже несмотря на одно или более реконструктивное вмешательство на связочном аппарате, поскольку истинная причина этой нестабильности устранена не была.
Атрофия некоторых групп мышц стопы и голени также может быть очень хорошо заметна.
При полой стопе значительно увеличена высота внутреннего свода стопы.
Обязательным методом исследования является рентгенография в прямой и боковой проекциях в положении стоя.
Компьютерная томография, с трехмерной реконструкцией назначается для исключения не видимых на рентгенограммах дегенеративных атрозных изменений сустава и тарзальных коалиций. МРТ и УЗИ иногда позволяют увидеть воспалительные изменения тканей, расслоение или разрывы сухожилий. Также МРТ позволяет диагностировать ранние дегенеративные изменения хряща и остеохондральные повреждения, которые на рентгенограммах и КТ пока еще не видны.
Во многих случаях полая стопа представляет собой стабильную или медленно прогрессирующую деформацию, при которой, по крайней мере на раннем этапе, может быть эффективно консервативное лечение. У пациентов подросткового возраста с прогрессирующей деформацией, но все еще эластичной стопой потеря времени может стоить очень дорого. Операции на мягких тканях в изолированном виде позволяет добиться хороших результатов на ранней стадии заболевания, предотвратить дегенеративное поражение суставов в будущем и избежать более обширных вмешательств, включающих остеотомии или артродезы.
Важным компонентом консервативное лечения является комплекс упражнений, направленных на сохранение подвижности сустава, что особенно актуально при неврологических причинах заболевания. Основной жалобой пациентов на ранней стадии деформации может быть метатарзалгия (боль в переднем отделе стопы), связанная с формированием когтеобразной деформации пальцев. В таких случаях может быть эффективна индивидуальная обувь с увеличенным объемом носовой части.
Ортезирование стопы является важным вспомогательным методом консервативного лечения полой стопы. Уменьшенную площадь нагружаемой поверхности подошвы можно увеличить за счет ортопедических стелек.
Когда деформация становится ригидной, ортезирование становится неэффективным. В зоне контакта стопы с поверхностью стелек могут формироваться натоптыши, становящиеся источником дополнительных жалоб.
В случаях нестабильности голеностопного сустава можно рекомендовать носить высокие ботинки или фиксирующие брейсы, обеспечивающие стабилизацию стопы. Брейсы на шнурках можно носить с обычной обувью.
Задачей хирургического лечения является формирование опорной, стабильной стопы, максимальное уменьшение испытываемых пациентом дискомфортных ощущений, улучшение функции стопы. Хирургическую коррекцию деформации следует рекомендовать при появлении признаков дегенеративного поражения сухожилий или суставов заднего отдела стопы. Раннее хирургическое лечение может быть показано при болевом синдроме в области наружной поверхности стопы или при прогрессировании деформации.
Основные принципы хирургического лечения включают перемещение сухожилий, участвующих в формировании деформации, в более функционально выгодное положение (например, перемещение сухожилия длинной малоберцовой мышцы на сухожилие короткой малоберцовой), релиз сократившихся вследствие деформации и мешающих восстановлению нормальной формы стопы анатомических структур (например, подошвенной фасции), предпочтительное использование с целью восстановления более оптимальной с функциональной точки зрения формы стопы остеотомий, а не артродезов неизмененных суставов стопы (например, остеотомии пяточной кости вместо корригирующего артродеза подтаранного сустава). Если деформация фиксирована, однако, восстановление опорной функции стопы возможно только путем артродезирования суставов.
Операции на мягких тканях
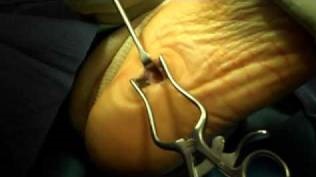
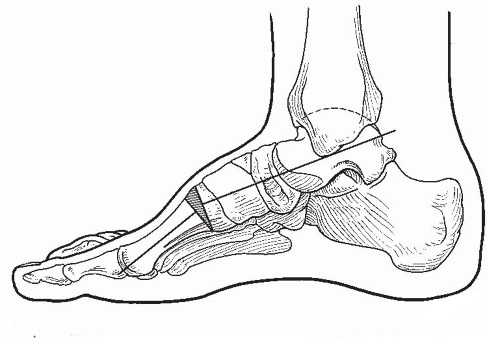
Релиз подошвенной фасции (Операция Steindler)
Сократившаяся подошвенная фасция играет весьма важную роль в поддержании избыточной высоты продольного свода стопы у пациентов с полой деформацией стоп. Релиз подошвенной фасции нередко позволяет уменьшить высоту свода в случаях, когда у пациента сохранилась некоторая мобильность деформации. Иногда эта операции может выполняться в сочетании с латерализацией пяточной кости, трехсуставным артродезом или остеотомией первой плюсневой кости.
Во время операции фасция натягивается и пересекается в области своего прикрепления к пяточной кости.
Перемещение сухожилия длинной малоберцовой мышцы на сухожилие короткой малоберцовой мышцы
Во многих случаях полой деформации стопы, особенно у пациентов с болезнью Шарко-Мари-Тута, имеет место парез передней большеберцовой мышцы, но сохраняется функция длинной малоберцовой. Последняя смещает и деформирует передний отдел стоп, что предрасполагает к полой деформации стопы. Коренным образом изменить ситуацию можно за счет перемещения сухожилия длинной малоберцовой мышцы на короткую малоберцовую, что позволяет восстановить обычно утраченную функцию короткой малоберцовой мышцы.
Латерализация сухожилия передней большеберцовой мышцы
Перемещение точки прикрепления сухожилия передней большеберцовой мышцы на латеральную клиновидную кость является очень мощным инструментом, позволяющим изменить биомеханику стопы при условии сохранения достаточной силы этой мышцы. Это дает возможность увеличить стабильность заднего отдела стопы и переместить центр силы голеностопного сустава кнаружи. Операция характеризуется минимальным риском гиперкоррекции и технически проще других вмешательств.
Коррекции когтеобразной деформации пальцев
Когтеобразные деформации пальцев являются частыми сопутствующими полой стопе деформациями. Когтеобразная деформация нередко разрешается самостоятельно при коррекции положения среднего и заднего отдела стопы.
Тактика лечения когтеобразной деформации пальцев зависит от того, фиксирована или нет.
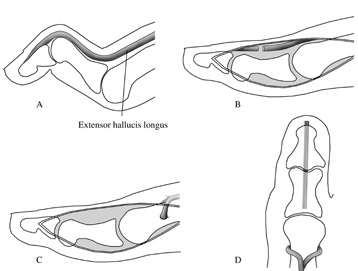
При фиксированной деформации на уровне плюсне-фалангового сустава показан релиз сухожилий разгибателей и капсулы суставов. Для удержания пальцев в нейтральном положении выполняется перемещение сухожилий сгибателей.
При фиксированной деформации на уровне проксимального межфалангового сустава (молоткообразный палец) выполняется артродез этого сустава или артропластика.
Операции на костях
Остеотомии
Иногда имеющаяся у пациента костная деформация, участвующая в формировании полой стопы, значительно уменьшает возможности пациента нормально опираться на стопу, тогда как остальные части стопы остаются относительно сохранными. Обычно это фиксированная варусная деформация заднего отдела стопы или фиксированное подошвенное сгибание 1-го луча. В некоторых случаях есть возможность устранить фиксированную деформации, восстановить опорность стопы и без артродеза (искусственного замыкания суставов).
Остеотомии первой плюсневой кости или пяточной кости, либо и той, и другой обычно выполняются в сочетании с операциями на мягких тканях (релизом подошвенной фасции и перемещением сухожилия длинной малоберцовой мышцы на сухожилие короткой малоберцовой).
Артродезы
Трехсуставной артродез показан при любых более или менее тяжелых, фиксированных деформациях стопы. У пациентов с полой деформацией стопы используются при необходимости наряду с трехсуставным артродезом другие корригирующие вмешательства, например, остеотомии первой плюсневой кости или пяточной кости.
Придание пяточной кости за счет трехсуставного артродеза правильного расположения способствует восстановлению нормальной опорной функции стопы.
Анализ результатов различных вариантов хирургического лечения полой стопы позволяет говорить о значительном улучшении функции стопы, купировании болевого синдрома, хороших и отличных результатах лечения даже в отдаленном периоде у 70 процентов пациентов. Хуже результаты лечения у пациентов с полой деформацией стоп и исходно существующим остеоартрозом голеностопного сустава.
Деформация стопы после операции в некоторой степени рецидивирует, однако большинство пациентов несмотря на это восстанавливают возможность носить обычную обувь и не нуждаются в постоянном использовании ортезов.
Видео о нашей клинике травматологии и ортопедии
Полая стопа
Заболевания
Операции и манипуляции
Истории пациентов
Полая стопа
Что такое полая стопа?
Полая стопа характеризуется высоким подъёмом и высоким сводом, что приводит к неправильному распределению нагрузки, болям, нестабильности. Чаще всего полая стопа связана с неврологическими расстройствами, может встречаться в любом возрасте и затрагивать одну или обе стопы. Одной из наиболее часто встречаемых наследственных причин полой стопы является болезнь Шарко Мари Тута.
Причины полой стопы.
Чаще всего формирование полой стопы связано с неврологическим заболеванием, такими как: церебральный паралич, болезнь Шарко Мари Тута, полиомиелит, мышечная дистрофия, последствия инсульта, спина бифида. Но в ряде случаев встречается изолированная полая стопа как вариант наследственной структурной аномалии. Правильная диагностика является важным моментом, так как позволяет прогнозировать течение заболевания и прогноз. В случае если деформация является следствием неврологического расстройства, она будет неуклонно прогрессировать. Если же полая стопа является изолированной структурной аномалией она, как правило, не прогрессирует.
Симптомы полой стопы.
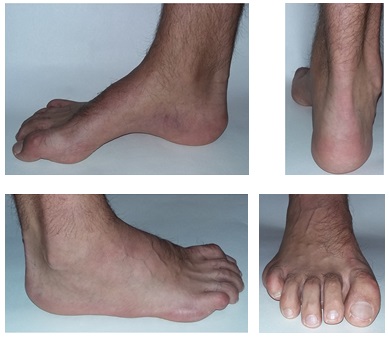
Свод и подъём при полой стопе более выражены чем в норме. Помимо высокого свода и подъёма могут наличествовать следующие признаки:
-молоткообразная или когтевидная деформация пальцев.
-атипичное расположение мозолей (гиперкератоза) на пальцах и стопе вследствие неправильного перераспределения нагрузки.
-боль в стопе в положении стоя и при ходьбе, более выраженная по наружной стороне стопы.
-нестабильность в голеностопном суставе, связанная прежде всего с варусным наклоном пяточной кости.
Некоторые люди с полой стопой могут страдать от так называемой «отвисающей стопы», из-за слабости мышц голени и нарушения мышечного баланса. Это всегда свидетельствует о неврологической причине полой стопы.
Диагностика полой стопы.
Диагностика полой стопы всегда начинается с тщательного сбора семейного анамнеза. Осмотр стопы должен производить специалист по хирургии стопы и голеностопного сустава и квалифицированный невропатолог. При осмотре отмечают изменения свода стопы, наличие мозолей в нетипичных местах, молоткообразную и когтевидную деформацию пальцев. Далее оценивают силу всех групп мышц голени и стопы, паттерн ходьбы, координацию. В ряде случаев требуется рентгенография стоп, полный неврологический осмотр, ЭМГ, консультация генетика.
Консервативное лечение полой стопы.
— Индивидуальные ортопедические стельки позволяют эффективно перераспределить нагрузку на стопу и значительно увеличить устойчивость, предотвращая травмы и уменьшая боль от физической нагрузки.
— Модификация обуви. Использование обуви с высоким плотным голенищем и небольшого каблука расширяющегося книзу позволяют дополнительно стабилизировать голеностопный сустав и стопу.
— Ношение ортопедических бандажей (брейсов, ортезов) типа AFO позволяет эффективно стабилизировать голеностопный сустав и бороться с симптомами «отвисающей стопы».
Когда нужно оперировать полую стопу?
В случае если консервативные меры оказываются неэффективными в борьбе с болью и нестабильностью причиняемыми полой стопой встаёт вопрос о хирургической коррекции деформации. Специалист по хирургии стопы и голеностопного сустава выберет необходимые вмешательства в каждом конкретном случае. В случае если полая стопа формируется на фоне неврологического расстройства, велика вероятность повторных вмешательств.
Оперативное лечение полой стопы.
Основной целью хирургического вмешательства является устранение боли и улучшения функции опоры и ходьбы за счёт нескольких возможных процедур включающих в себя транспозицию сухожилий, пластику сухожилий, корригирующие остеотомии и в ряде случаев артродез.
Хирургическое вмешательство применяется только в случае когда деформация приводит к болям, мышечной слабости и мышечным контрактурам, нарушая нормальную биомеханику ходьбы. В случае если вы встретили пациента с полой стопой который не предъявляет никаких жалоб, не надо торопиться его оперировать.
Вмешательство на мягких тканях.
Формирование полой стопы связано со слабостью передней большеберцовой и короткой малоберцовой мышц, укорочением подошвенного апоневроза и ахиллова сухожилия.
Таким образом оперативная коррекция деформации всегда требует вмешательства на мягких тканях для восстановления сухожильно-мышечного баланса.
Выполняется релиз плантарной фасции (подошвенного апоневроза).
Транспозиция сухожилия задней большеберцовой мышцы на тыльную поверхнсоть стопы, для усиления передней большеберцовой мышцы. Также выполняется транспозиция сухожилия длинной малоберцовой мышцы на место прикрепления короткой малоберцовой мышцы или их тенодез для усиления эверсии стопы.
Производится удлинение ахиллова сухожилия, которое можно выполнить миниинвазивно из кожных проколов.
Операции на костях.
В случае если деформация эластичная (отрицательный тест Колмана) выполняется тыльная клиновидная остеотомия основания 1 плюсневой кости.
В случае ригидной варусной деформации пяточной кости (положительный тест Колмана) выполняется её вальгизирующая остеотомия. Всегда выполняется в комбинации с вышеуказанными вмешательствами на мягких тканях и остеотомией основания 1 плюсневой кости.
В случае грубой ригидной деформации может потребоваться выполнение тройного артродеза.
Хирургическое лечение молоткообразной деформации пальцев в составе полой стопы.
Слабость тыльного сгибания стопы компенсируется за счёт избыточной работы разгибателей пальцев, что в конечном счёте приводит к формированию молоткообразной или когтевидной деформации пальцев.
В случае если данная деформация доставляет пациенту дискомфорт, затрудняет подбор обуви, показано оперативное лечение – операция Джонсона (Jones).
Производится транспозиция сухожилия разгибателя на нижнюю треть плюсневой кости, а сам палец фиксируется в разогнутом положении спицей. Это вмешательство позволяет пациенту продолжить использовать разгибатель пальцев для разгибания стопы и устраняет деформацию пальцев.
Реабилитация после оперативной коррекции полой стопы.
Восстановление после оперативного лечение занимает занимает 6-12 недель, это время требуется для сращения остеотомированных фрагментов костей и приростания пересаженных сухожилий. В ряде случаев требуется более длительный срок иммобилизации и ограничения осевой нагрузки. Возможные осложнения оперативного вмешательства стандартные для любой ортопедической операции и включают инфекцию, травму сосудов и нервов, кровотечение, тромбоз, неполная коррекция деформации, несращение остеотомии.
Цель оперативного лечение – получить опороспособную и безболезненную стопу. Учитывая неврологическую причину заболевания полноценная коррекция может быть невозможна, также может потребоваться повторное вмешательство спустя какое-то время после операции из-за прогрессирования основного заболевания.
Ниже приведём клинический пример хирургического лечения пациента с полой стопой в нашей клинике.
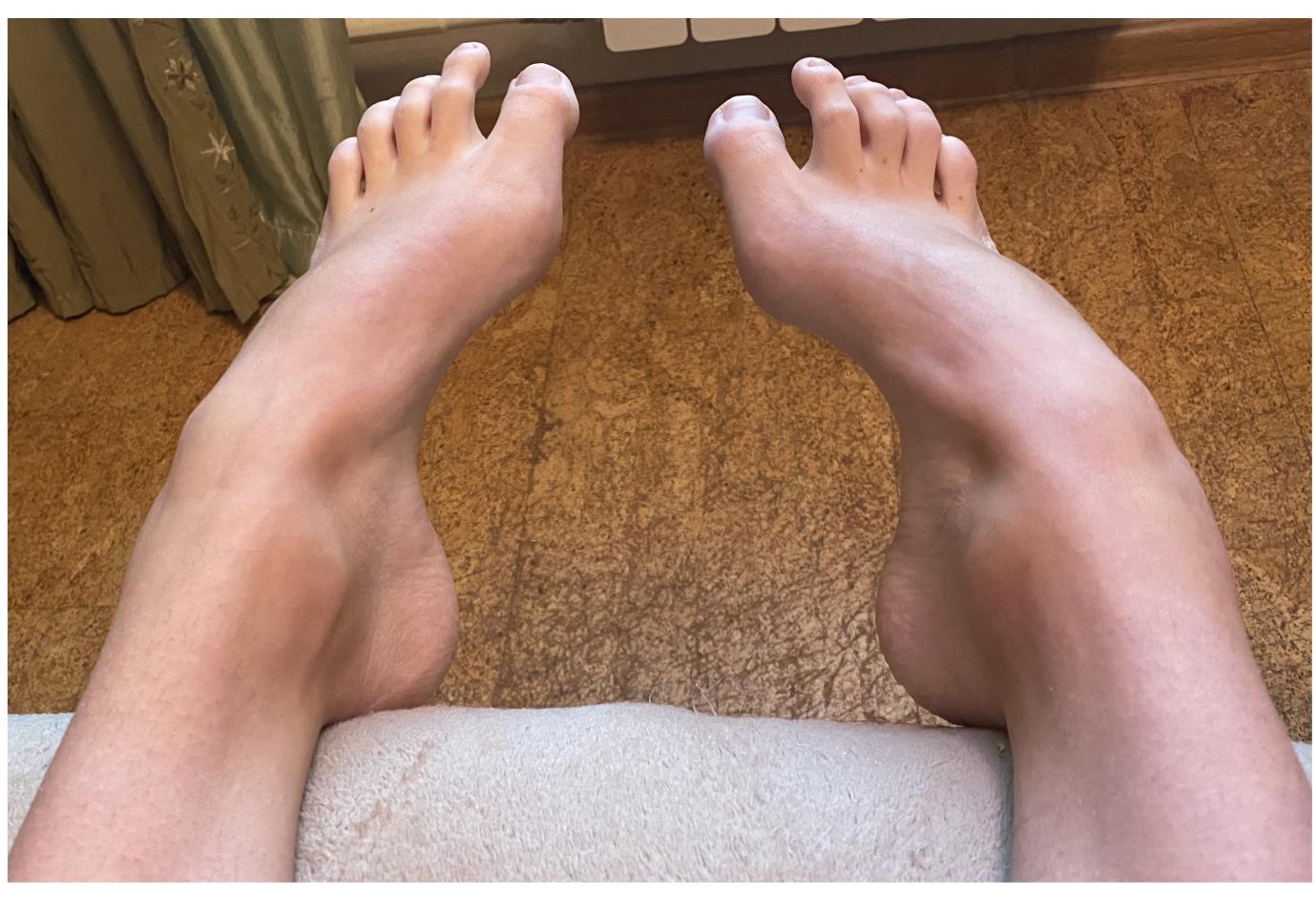
Пациентка Д 22 года, болезнь Шарко Мари Тута.
Выраженная слабость малоберцовых мышц, разгибателя 1 пальца стопы. Нарушение походки, постоянные эпизоды подворачивания левой стопы.
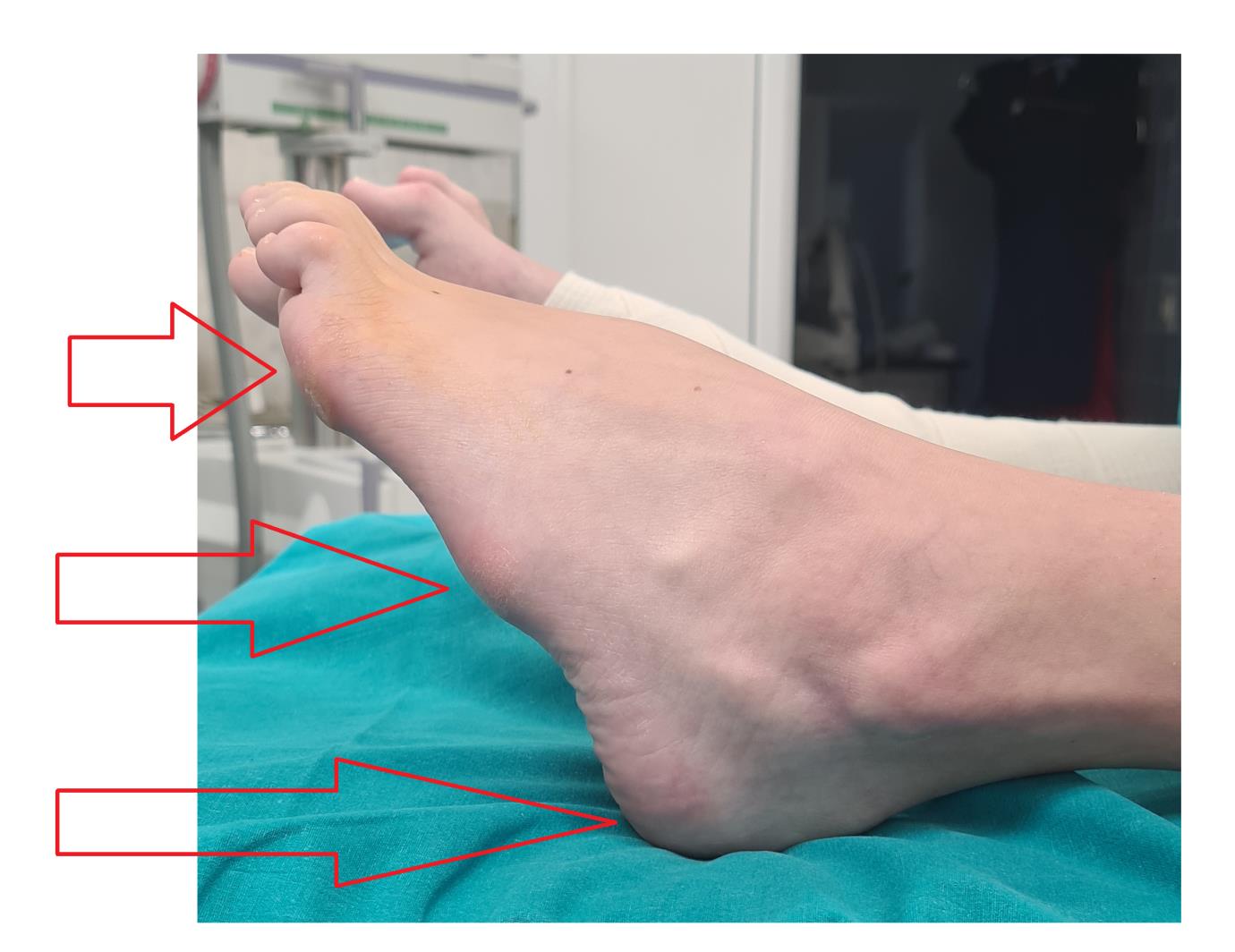
Внешний вид стоп в положении без нагрузки. Из-за выраженной слабости малоберцовых мышц стопа находится в приведённом, супинированном положении. Так же из-за слабости длинного разгибателя большого пальца, первый палец постоянно смотрит вниз. Это сильно мешает пациентам, так как при ходьбе дома босиком, этот палец постоянно цепляется за пол, и в итоге это также приводит к травмам.
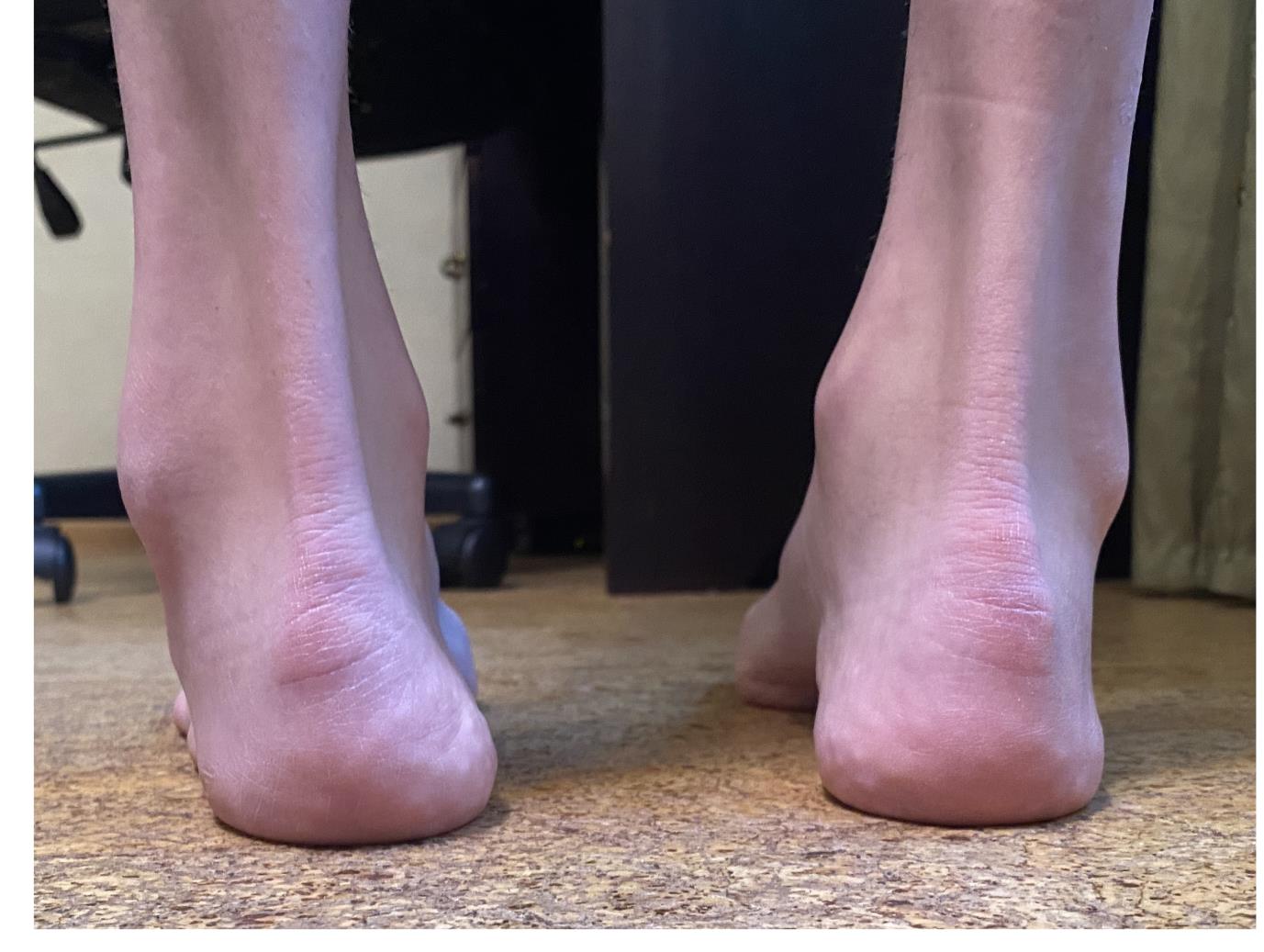
Внешний вид стоп под нагрузкой. Хорошо видно как пятка заваливается вовнутрь в положении стоя. Из-за этого нагрузка идёт практически полностью на внешний край стопы.
Гиперкератозы на подошвенной поверхности стопы в зоне наибольшей нагрузки.
Отсюда и частые эпизоды подворачивания, стопа изначально находится в состоянии подворачивания, вместе с неработающими малоберцовыми мышцами это приводит к постоянным травмам.
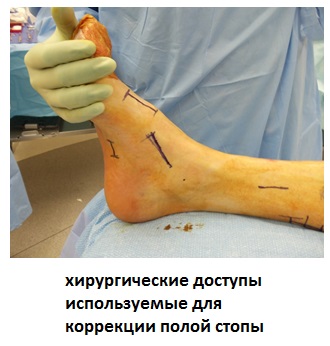
Планируемый объём оперативного вмешательства:
Задачи операции – восстановить нормальную анатомическую позицию пяточной и плюсневых костей для восстановления опороспособности, восстановление возможности тыльного сгибания стопы, устранение избыточного подошвенного сгибания 1 пальца стопы.
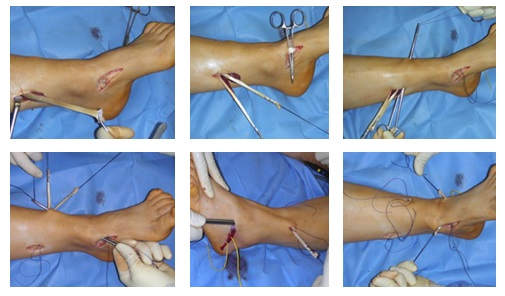
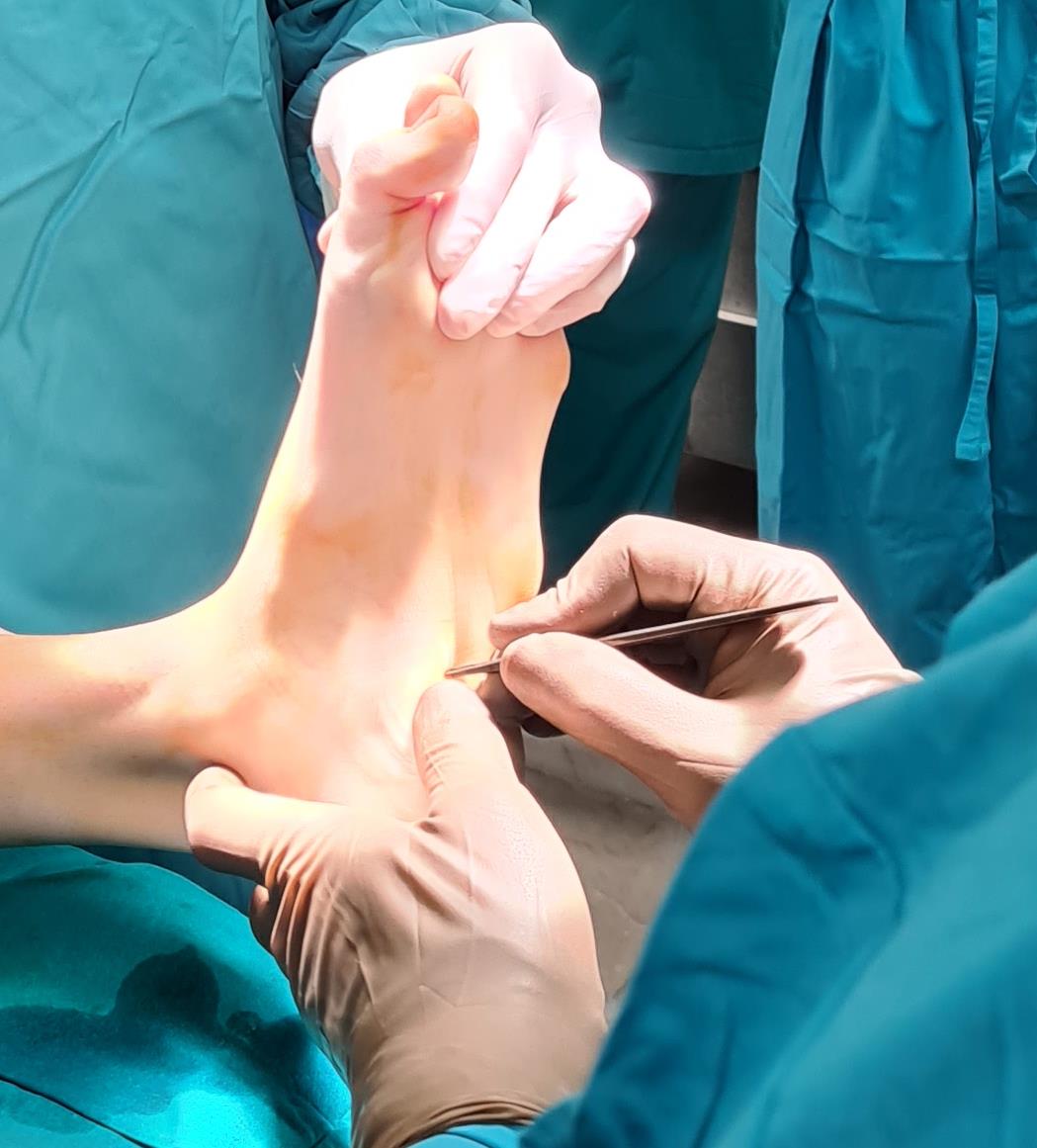
Этап 1. Релиз подошвенного апоневроза, через небольшой прокол кожи.
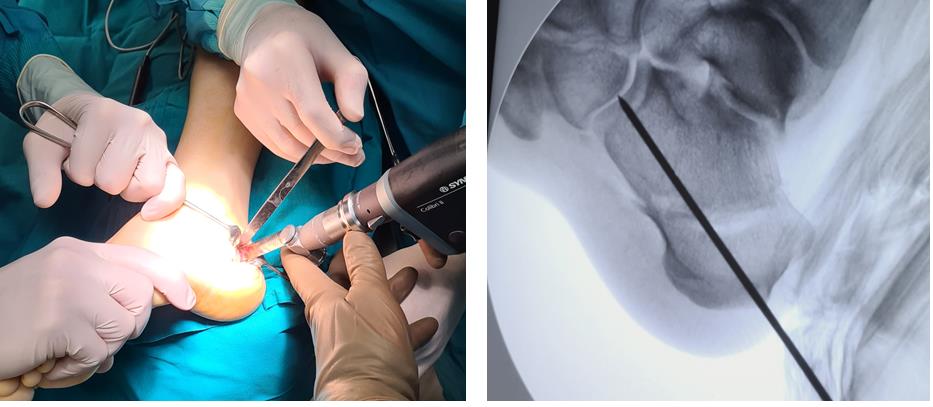
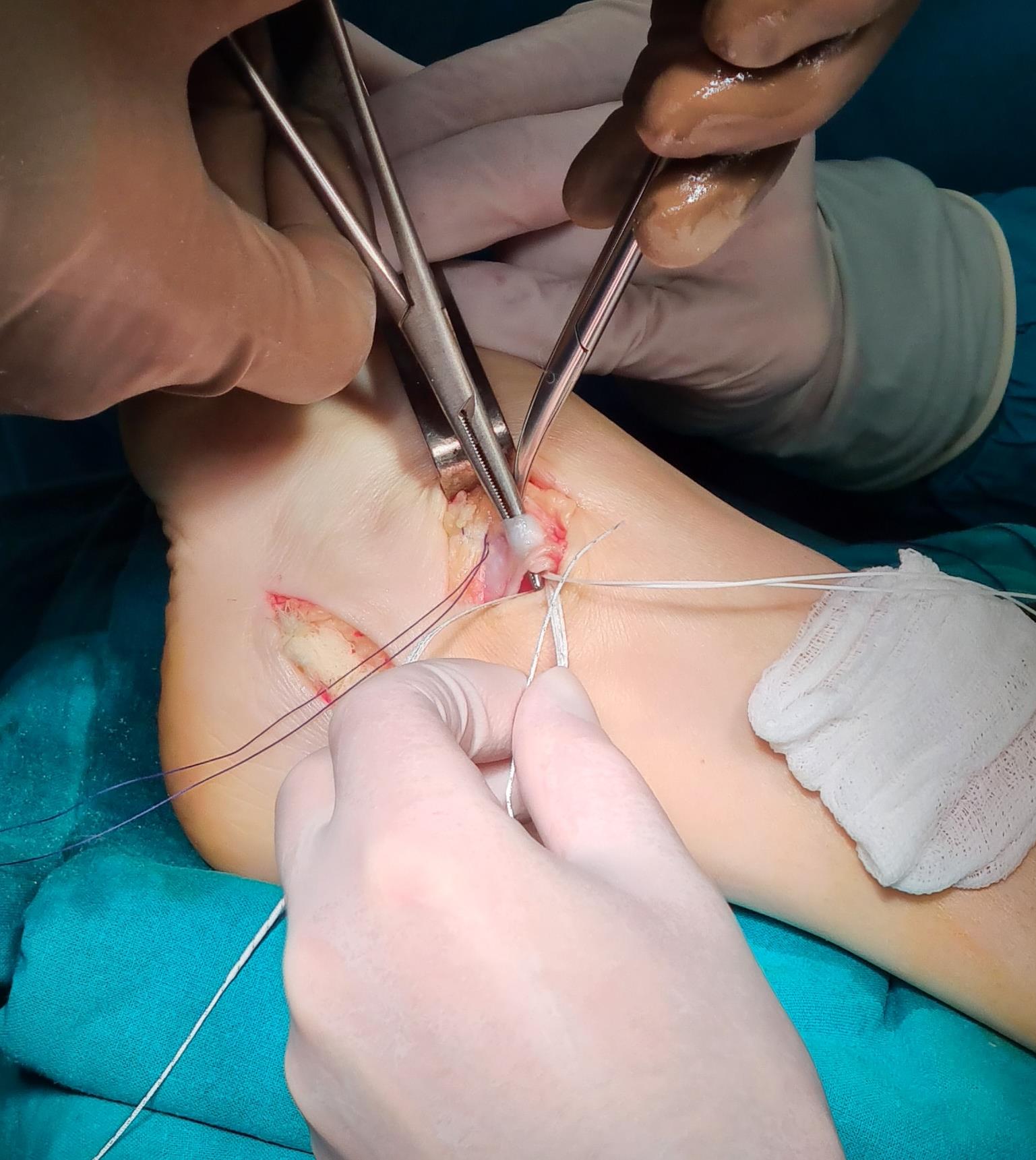
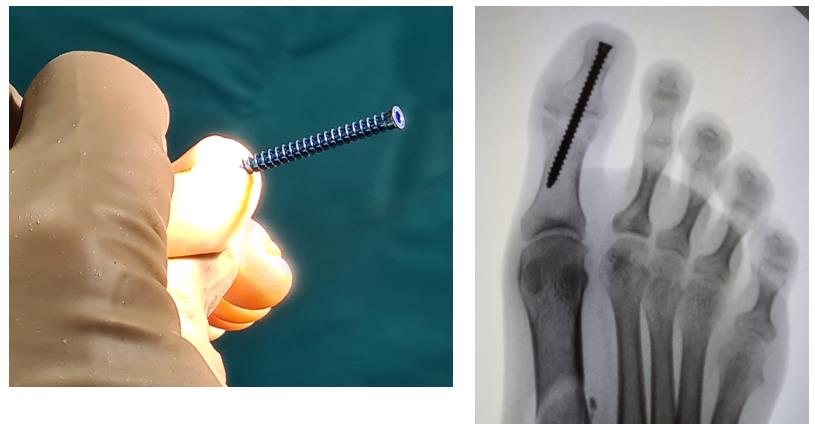
Этап 2, остеотомия пяточной кости, с целью смещения пяточного бугра кнаружи, для восстановления нормальной опороспособности. Остеотомия фиксируется винтом 7,5 мм.
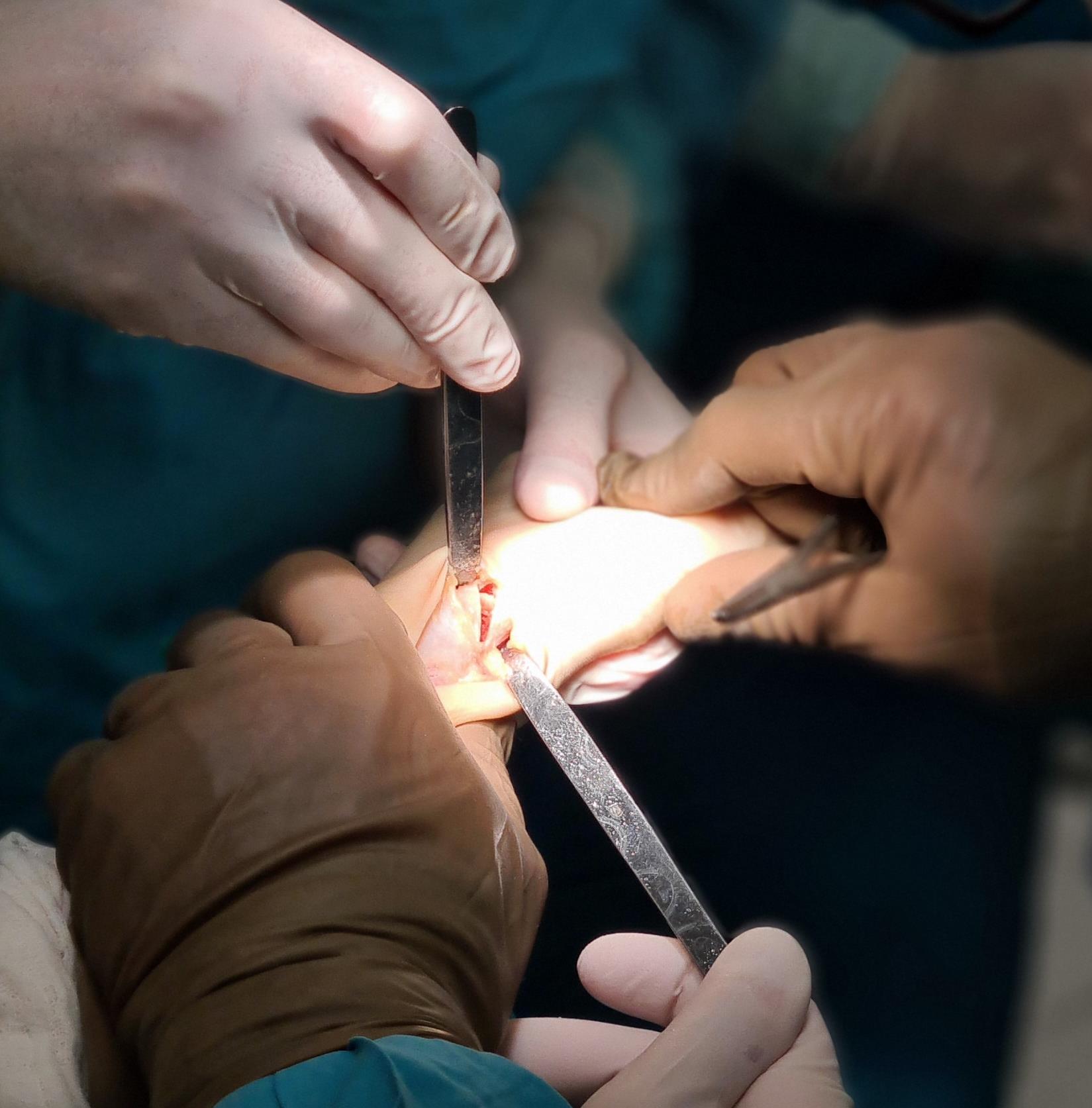
Следующий этап №3. Подготовка сухожилия передней большеберцовой мышцы для транспозиции – пересадки на новое место. Для этого можно использовать 1\2 сухожилия. Забор аутотрансплантата производится малоинвазивно из двух небольших доступов, первый в месте крепления, второй на уровне нижней трети голени. Разделение сухожилия вдоль производится вслепую при помощи петли нити.
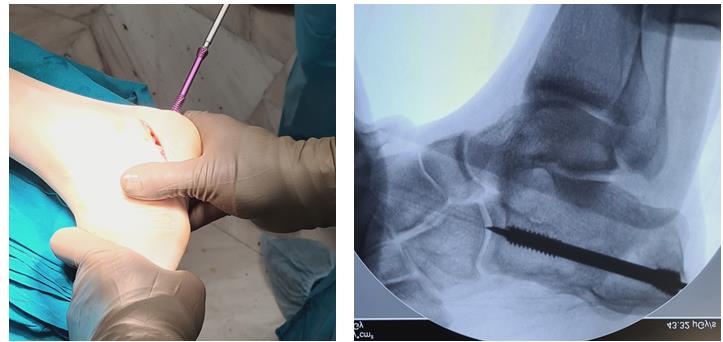
Этап 4, клиновидная остеотомия первой плюсневой кости, для того чтобы поднять её головку.
Остеотомия не фиксируется, так как при её выполнении сохраняется кортикальная пластинка по подошвенной стороне кости, и потом при нагрузке в гипсе кость поднимается настолько, насколько того требует нагрузка.
Этап 5, выполняется пластика латерального связочного комплекса с аугментацией синтетическим трансплантатом internal brace Arthrex. Фиксация высокопрочной ленты производится внутри таранной и малоберцовой кости при помощи специальных безузловых якорных фиксаторов – SwiveLock. Сосбтвенные ткани (остатки передней таранно-малоберцовой связки, удерживатель разгибателей) также натягиваются и прошиваются для дополнительного укрепления конструкции.
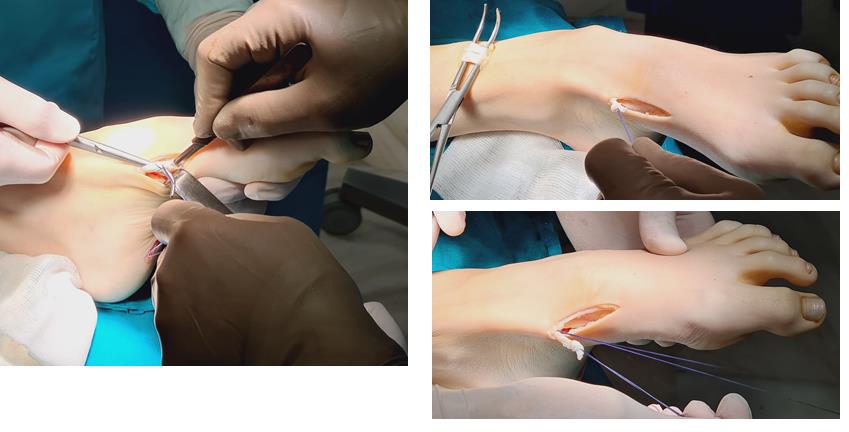
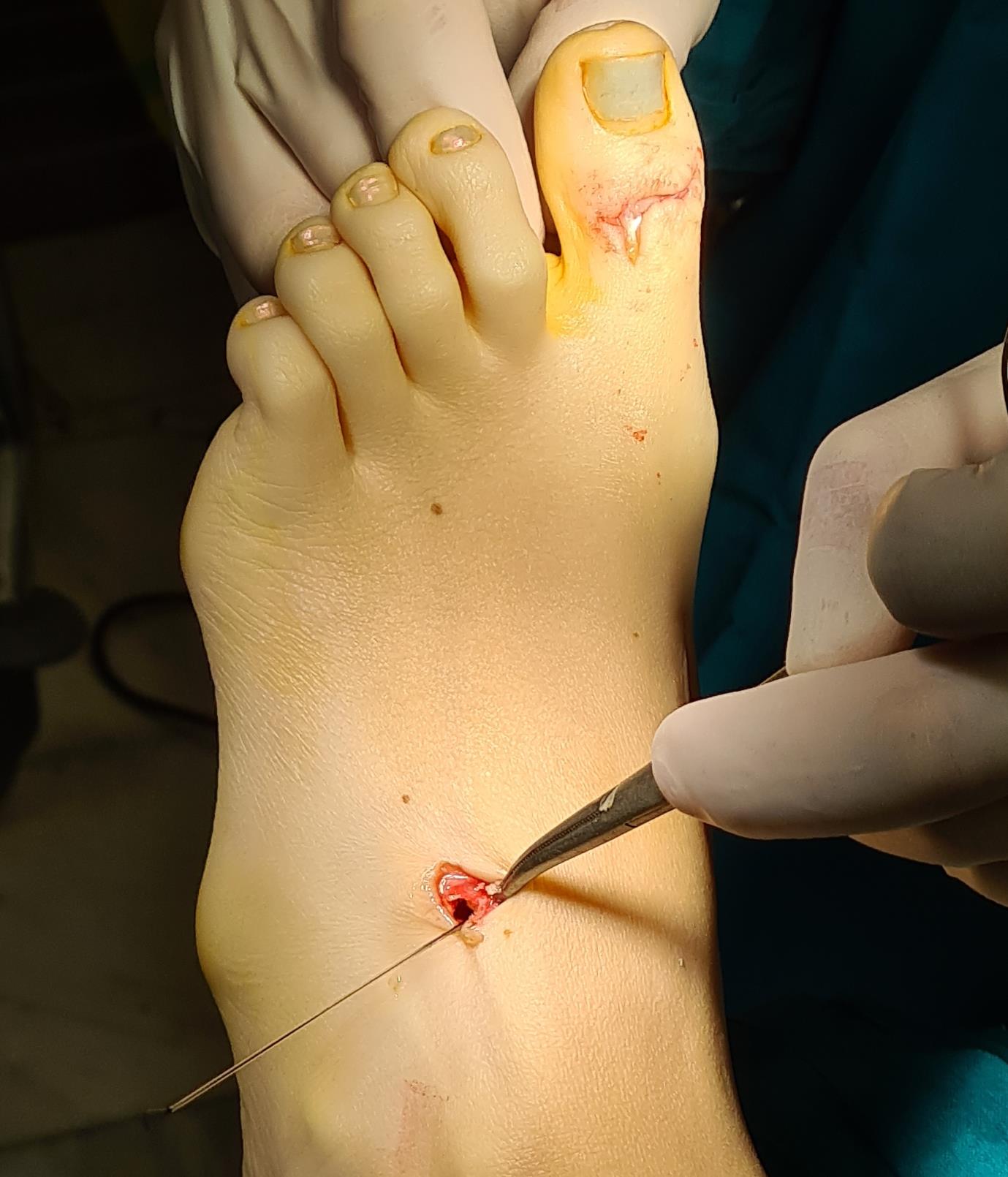
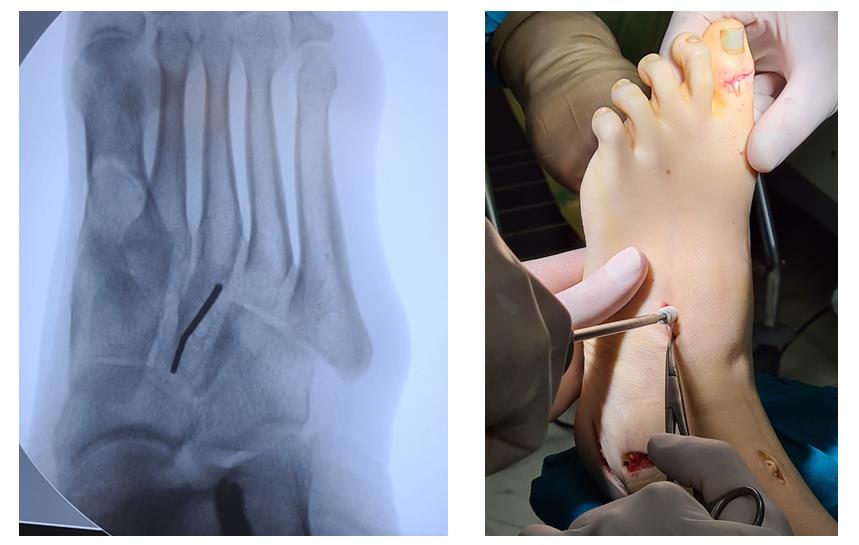
Этап 6, артродез межфалангового сустава 1го пальца. Дополнительно можно проивести транспозицию сухожилия разгибателя 2 пальца на 1 палец.
Завершающий, и, пожалуй, самый важный этап – транспозиция 1\2 сухожилия передней большеберцовой мышцы на латеральную клиновидную кость. Без этого все остальные этапы не имели бы особого смысла, так как стопа всё равно осталась бы «отвисающей».
Фиксация сухожилия в костном канале производится при помощи интерферентного винта.
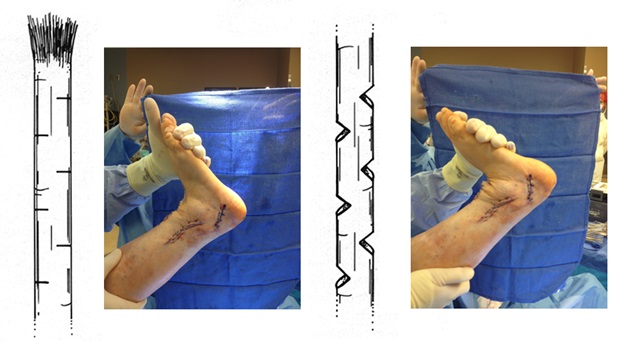
После выполнения всех этапов операции мы получаем опороспособную и максимально функциональную в случае болезни Шарко-Мари-Тута стопу. При этом замыкается только один сустав, да тот – межфаланговый. Это позволяет сохранить большой объём движений и свободы для последующих рекоснтрукций в том случае если они понадобятся.
Операция технически сложная, многокомпонентная, требующая точного знания топографической анатомии и биомеханики стопы. После операции на срок до 6 недель накладывается гипсовая повязка. Через 3 недели после операции разрешается осевая нагрузка в гипсе. Через 6 недель повязка заменяется на полужёсткий ортез с боковой поддержкой, который используется в течение последующего реабилитационного периода ещё 6 недель. В это время пациент активно занимается разработкой амплитуды движений, и тренировкой тыльного сгибания стопы.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.