Медиастинит это что за болезнь
Гнойный медиастинит принадлежит к числу редких, но крайне тяжелых осложнений сочетанных ранений груди. Частота его возникновения колеблется от 0,5% до 1,5%. Тяжесть течения медиастинита зависит от характера микрофлоры, локализации и расиространености гнойного процесса и наличия сопутствующих повреждений.
Следует различать первичный гнойный медиастинит, возникающий вследствие первичного инфицирования при повреждении пищевода и трахеи или инфицирования гематом клетчатки средостения, и вторичный медиастинит при распространении гнойного процесса вследствие остеомиелита грудины, вследствие несостоятельности швов шейных отделов пищевода или трахеи (или недиагностированного в ранние сроки ранения этих органов).
1. При первичной контаминации средостения (при огнестрельных ранениях) возбудителем может являться как грамположительная, так и грамотрицательная микрофлора, включая анаэробную. В зависимости от этого тяжесть течения гнойного процесса и прогноз различны: они вполне благоприятны при кокковой флоре и характеризуются крайне тяжелым течением с высоким уровнем летальности при загрязнении раневого канала анаэробной флорой.
Наличие в средостении инородных тел (фрагментов пуль, осколков и вторичных снарядов, таких как осколки костей, металлических и пластиковых деталей) поддерживают упорное течение гнойного медиастинита. Помимо внешней контаминации, при ранениях может произойти эндогенное инфицирование гематом средостения, чему способствует тяжесть течения послеоперационного периода с анемией, иммунодефицитом, сепсисом.
2. Сильный удар ножом в область грудины может пробить ее насквозь, приводя к инфицированию переднего средостения. То же самое наблюдается и при огнестрельных ранениях грудины. Н. И. Пирогов красочно описал клиническую картину «эмпиемы в клетчатке переднего междуплеврия» после огнестрельного ранения с повреждением грудины. Но гораздо чаще передний медиастинит возникает вторично, из-за распространения гнойного процесса с грудной стенки: сначала возникает нагноение раны в области грудины и хрящевых участков ребер, затем развивается гнойный остеомиелит и гнойный хондрит.
Если внутренняя пластина грудины при этом разрушается, гнойный процесс переходит на клетчатку средостения. При отсутствии оттока гноя или недостаточном дренировании в процесс вовлекается стенка перикарда — возникает гнойный перикардит.
При этой форме посттравматического медиастинита превалирует кокковая микрофлора (золотистый стафилококк) и течение гнойного процесса, при условии адекватного дренирования и комплексной интенсивной терапии, благоприятное.
3. Наиболее тяжелым течением отличается задний медиастинит, возникающий вследствие инфицирования клетчатки микрофлорой, содержащейся в слюне, полости рта (кариозные зубы), трахее и пищеводе. Это по большей части — неклостридиальные анаэробы, обитающие в полости рта как сапрофиты, но приобретающие сильные агрессивные свойства при размножении в клетчатке средостения.
Кардинальное отличие такого гнойного медиастинита от других форм состоит в том, что микрофлора при этом непрерывно меняется, так как с каждым глотком и вдохом в средостение поступают все новые порции микроорганизмов. Быстрая сменяемость микробной флоры, присоединение грибковой инфекции делает трудновыполнимой задачу целенаправленного антимикробного лечения.
Гнойный медиастинит как осложнение ранений грудного отдела пищевода или трахеи является первичным, но наблюдается он крайне редко из-за того, что повреждения этих органов, особенно при огнестрельных ранениях, сопровождаются одновременным повреждением магистральных сосудов, сердца и такие пострадавшие не доживают до стадии развития гнойных осложнений.
Гораздо чаще наблюдается вторичный медиастинит, возникающий при распространении гнойного процесса из клетчаточных пространств шеи (задний при ранениях шейного отдела пищевода, передний — при ранениях шейного отдела трахеи). В западной литературе такую форму вторичного гнойного медиастинита именуют нисходящим некротическим медиастинитом.
В наших наблюдениях развитие гнойного медиастинита диагностировано у 21 пострадавшего (0,28%), в том числе у 12 — с цервикоторакальными ранениями. Основными причинами развития первичного медиастинита были: ранения пищевода и (или) трахеи у 10 пациентов (из них у 7 — диагноз повреждений пищевода и трахеи был установлен позднее 12 ч в других лечебных учреждениях), первичное инфицирование при ранениях, проникающих в переднее средостение с пересечением грудины и ранением внутренней грудной артерии (4), нагноение гематом средостения (3). В двух наблюдениях медиастинит развился на фоне гнойного перикардита, еще в двух — в результате остеомиелита грудины. По локализации медиастинит был задним (10), передним (9) и тотальным с развитием двусторонней эмпиемы плевры (2). В 14 наблюдениях имелась флегмона средостения, в 7 — абсцесс.
Клиническая картина медиастинита чрезвычайно скудна, так как гнойный процесс возникает на фоне тяжелого состояния пострадавшего. Увеличение степени интоксикации, сдвига лейкоцитарной формулы, появление тахикардии и гипертермии могут означать какие угодно осложнения, кроме медиастинита. Известные симптомы (болезненная перкуссия грудины, боль за грудиной и вдоль позвоночника) у пострадавших с сочетанными ранениями груди не являются специфическими.
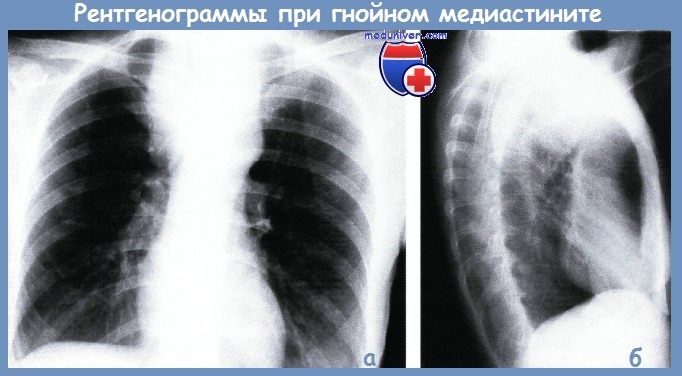
Традиционным и наиболее распространеным методом, который позволяет заподозрить гнойный медиастинит, является рентгеновское исследование. Прогрессирующее расширение срединной тени при рентгенографии в прямой проекции, (рис. а), расширение и затенение позадигрудиного и предпозвоночного пространства в боковой проекции (рис. б), появление там полости с горизонтальным уровнем жидкости (абсцесс) или мелких пузырьков газа без четких границ (флегмона) — являются достаточно убедительными рентгенологическими признаками медиастинита.
Однако эти признаки появляются достаточно поздно. Так, по данным О. В. Квардаковой, расширение тени средостения первично определялось у 73-78,4% пациентов с гнойным медиастинитом, а эмфизема средостения у 44-51,4% пациентов.
При наличии раны глотки, пищевода или в случае несостоятельности швов этих органов диагноз подтверждается при рептгеноконтрастном исследовании пищевода. За исключением случаев с подозрением на сопутствующее ранение трахеи или развитие пищеводно-трахеального свища, когда мы вынуждены прибегать к водорастворимому контрастному веществу, для определения локализации и величины дефекта глотки и пищевода, локализации и распространения затекания содержимого этих органов на протяжении многих лет мы используем исключительно взвесь сульфата бария.
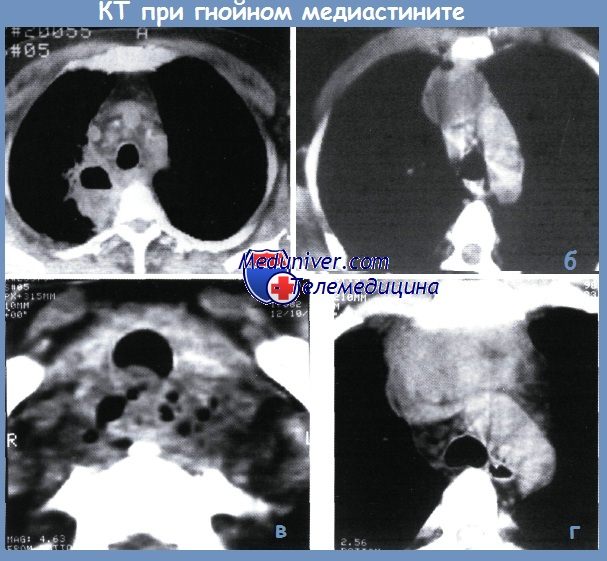
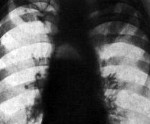
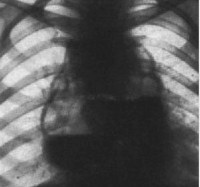
а — абсцесс заднего средостения; б — абсцесс переднего средостения; в — флегмона заднего средостения; г — флегмона переднего средостения
Жидкая взвесь сульфата бария обладает хорошей проникающей способностью и даёт возможность выявить минимальные дефекты стенки, в отличие от водорастворимого контраста, который при глотках быстро уходит в желудок, что может привести к незамеченным ранениям. Для замедления прохождения контрастного вещества исследование лучше выполнять в горизонтальном положении пациента.
Что касается ультразвукового метода диагностики, то чрескожное исследование медиастинальной клетчатки неинформативно из-за экранизации спереди грудиной, сзади — позвоночником. Метод чреспищеводпой топографии теоретически должен быть весьма информативен для оценки клетчатки заднего средостения, но вряд ли какой-либо специалист решит использовать этот инвазивный метод при подозрении на рану пищевода или несостоятельность швов.
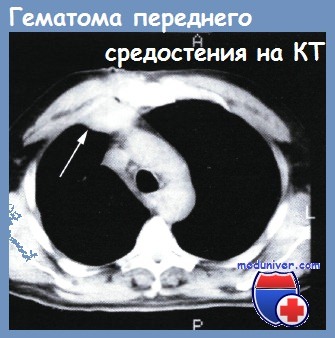
Диагностические возможности рентгеновской компьютерной томографии (РКТ) при медиастините стали изучать со второй половины 80-х годов. В 1986 г. Е. Breatnoth и соавт. опубликовали результаты применения РКТ у 14 пациентов с острым медиастинитом. Авторы отметили, что метод позволяет не только визуализировать очаг повышенной плотности в клетчатке средостения, но и выявить патологические изменения в легких и плевральных полостях.
C.L. Carrol и соавт. обратили внимание на различия в признаках флегмоны и абсцесса средостения. В России Р. И. Габуния и Е.К. Колесникова опубликовали монографию, в которой отмечено, что одним из признаков флегмоны медиастинальной клетчатки является повышение ее плотности до 13-20 ЕдН, на фоне которой контуры сосудов средостения становятся нечеткими. Абсцесс средостения, по данным авторов, имеет неправильную форму, нечеткие контуры, его содержимое имеет плотность жидкости с включениями плотности газа.
Анализ диагностических возможностей КТ при медиастините, проведенный на основании наблюдений в нашей клинике Т. Г. Барминой, показал, что в поздних стадиях развития медиастинита этот метод является высокоипформативным как в плане определения локализации, формы и распространености гнойного воспаления клетчатки средостения, так и при оценке эффективности лечения. Однако у пациентов после выполненной стернотомии различить обычные послеоперационные изменения клетчатки переднего средостения от воспалительной инфильтрации чрезвычайно трудно.
Кроме того, при этом возникают трудности дифференцировки обычных послеоперационных изменений по линии ушитой грудины и возникновения остеомиелита грудины. Дело в том, что на РКТ отчетливо виден даже минимальный (в долях миллиметра) диастаз краев рассеченной и ушитой грудины, который наблюдается практически у всех пациентов и который, таким образом, не может быть критерием возникновения остеомиелита. В таких случаях определяющим в диагностике послеоперационного переднего медиастинита является совокупность клинических и лабораторных показателей в динамике.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Медиастинит
МКБ-10
Общие сведения
Медиастинит является угрожающим жизни состоянием и в случае запоздалой диагностики или неадекватного лечения сопровождается высокими показателями летальности. Практика показывает, что только 15-20% случаев медиастинита выявляется прижизненно, что связано с быстро прогрессирующим течением заболевания и недостаточно патогномоничными проявлениями на фоне общей тяжелой инфекции.
Медиастинитом может осложняться значительное число патологических состояний легких, плевры, трахеи, шеи, полости рта, гортани, глотки, пищевода, сердца и т. д. С учетом многогранности причин возникновения, медиастинит представляет клинический интерес не только для пульмонологии и торакальной хирургии, но также для отоларингологии, гастроэнтерологии, кардиологии, стоматологии.
Все этажи и отделы средостения представляют собой единое, топографо-анатомически связанное пространство без четких границ, поэтому гнойное воспаление при медиастините может распространяться с одной части средостения на другую. В определенной степени этому способствует постоянное движение органов средостения: сердечные толчки, пульсация сосудов, смещение трахеи при разговоре и кашле, перистальтика пищевода и т.д.
Классификация медиастинита
В соответствии с этиопатогенетическими механизмами выделяют первичные (травматические) медиастиниты при ранениях органов средостения и вторичные медиастиниты, обусловленные контактным и метастатическим проникновением инфекции из других областей. По клиническому течению медиастиниты могут быть молниеносными, острыми и хроническими; по характеру воспаления – серозными, гнойными, анаэробными, гнилостными, гангренозными, туберкулезными.
Хронические медиастиниты бывают асептическими и микробными. Среди асептических медиастинитов выделяют идиопатические, ревматические, постгеморрагические адипозосклеротические и др.; среди микробных – специфические (туберкулезные, сифилитические, микотические) и неспецифические. Острые медиастиниты, как правило, носят инфекционный характер.
С учетом тенденции к распространению различают лимфадениты с вовлечением клетчатки средостения, абсцессы и флегмоны средостения, которые могут быть склонными к ограничению или прогрессирующими.
По топографии и анатомической заинтересованности структур средостения медиастиниты подразделяются на:
Причины медиастинита
Первичные травматические медиастиниты возникают вследствие экзогенного инфицирования. Чаще всего это происходит при открытых, в том числе огнестрельных, травмах органов средостения. Второй по частоте причиной первичного медиастинита выступают травмы пищевода при инструментальных манипуляциях (бужировании пищевода, кардиодилатации, эзофагоскопии, интубации трахеи, трахеостомии, желудочном зондировании). Нередко повреждения пищевода обусловлены инородными телами, спонтанным разрывом пищевода, ожогами, перфорацией дивертикула, изъязвлением опухолей и др.
К числу первичных медиастинитов также относят послеоперационные воспаления клетчатки средостения, обусловленные нарушением герметичности пищеводно-желудочных анастомозов (после выполнения резекции и пластики пищевода, резекции желудка), осложнениями кардиохирургических вмешательств (маммарокоронарного шунтирования, аортокоронарного шунтирования, протезирования митрального клапана и аортального клапана).
Вторичные медиастиниты являются осложнением какого-либо гнойного или деструктивного процесса и развиваются при непосредственном переходе воспаления на клетчатку средостения или метастазировании возбудителей из установленных или неустановленных инфекционных очагов. Контактный медиастинит может развиваться на фоне ран и флегмон шеи, гнойного тиреоидита, пневмонии, ранений легкого и плевры, абсцесса и гангрены легких, туберкулеза, эмпиемы плевры, бронхоэктатической болезни, пищеводно-плевральных свищей, перикардита, остеомиелита ребер, грудины и грудного отдела позвоночника.
Первичным источником инфекции при метастатических медиастинитах могут являться флегмоны верхних и нижних конечностей, отморожения, периостит, остеомиелит нижней челюсти, заглоточный абсцесс при тонзиллите, флегмонозный паротит, ангина, язвенный колит, дизентерия, рожа, лимфаденит, сепсис и мн. др.
Микробиологическая основа медиастинита представлена, в основном, смешанной флорой. Актуальными патогенами при медиастините выступают анаэробы (бактероиды, пептострептококки, превотеллы, порфиромонады, фузобактерии) и аэробы (стафилококки, стрептококки, клебсиелла), грибки. Особенность смешанной микрофлоры заключается в синергизме анаэробов и аэробов в ассоциациях, что предопределяет злокачественность течения медиастинита и высокую летальность.
Симптомы медиастинита
Тяжелая интоксикация при медиастините обусловливает расстройства сердечной деятельности: выраженную тахикардию (до110-120 уд. в мин.), аритмию, снижение АД и нарастание ЦВД. Сдавление отечной клетчаткой средостения нервов, сосудов, трахеи и пищевода сопровождается развитием удушья, упорного кашля, дисфонии, дисфагии.
Молниеносная форма острого медиастинита приводит к гибели больных в течение первых 2-х суток. Она характеризуется скудными местными проявлениями и тяжелой общей интоксикацией. При хронических асептических медиастинитах симптоматика связана с развитием склероза и рубцевания медиастинальной клетчатки, компрессией органов средостения. Клинически это может выражаться в возникновении астмоидных приступов и осиплости голоса, развитии синдрома верхней полой вены или синдрома Горнера.
Хронический микробный медиастинит возникает при наличии в средостении инкапсулированного гнойника, вокруг которого впоследствии развивается реактивный рубцовый процесс. При этом отмечается длительный субфебрилитет с периодами повышения и снижения температуры, потливость, слабость, умеренные боли в грудной клетке. При развитии компрессионного синдрома присоединяются кашель, одышка, нарушения голоса, дисфагия.
Диагностика медиастинита
Раннее распознавание медиастинита представляет большие трудности. Необходимо детальное изучение анамнеза и проведение тщательного анализа клинической картины. При осмотре больного на медиастинит может указывать наличие объективных симптомов: усиление болей при поколачивании по грудине, надавливании на остистые отростки позвонков, наклоне головы; пастозность в области грудины и грудных позвонков; припухлость и крепитация в яремной впадине и над ключицей; синдром сдавления ВПВ и др.
Проводится тщательное рентгенологическое обследование (рентгенография грудной клетки, томография, рентгенография пищевода, пневмомедиастинография). Рентгенологически при медиастините может выявляться расширение тени шеи и средостения, эмфизема средостения, пневмоторакс, гидроторакс, уровень жидкости в средостении, пищеводные свищи.
Из инвазивных методов обследования прибегают к диагностической тонкоигольной пункции средостения с последующим микробиологическим исследованием пунктата, медиастиноскопии, диагностической торакоскопии. В первые сутки от момента развития медиастинит следует дифференцировать от пневмонии, перикардита, плеврита, острого живота.
Лечение медиастинита
Базовыми принципами лечения медиастинита является назначение ранней массивной антибиотикотерапии, осуществление адекватного дренирования гнойных очагов, радикальное хирургическое устранение причины медиастинита. В целях борьбы с интоксикацией проводится активная инфузионная терапия, коррекция водно-электролитного и белкового баланса, симптоматическая терапия, экстракорпоральная детоксикация, гипербарическая оксигенация, внутривенное, внутриартериальное, эндолимфатическое введение антибиотиков.
В ранние сроки (от 12 до 24 ч от момента развития медиастинита) производится ушивание дефектов в стенке бронхов или пищевода, дренирование плевральной полости и средостения. В более позднем периоде перфоративные отверстия не ушиваются. При послеоперационных медиастинитах, встречающихся в кардиохирургии, производится резекция грудины, удаление некротических тканей, медиастинопластика лоскутами из больших грудных мышц, сальника или прямой мышцы живота.
При осумкованных гнойниках средостения прибегают к трансторакальной пункции и промыванию полости абсцесса либо вскрытию абсцесса и его ведению открытым способом. Необходимо устранение причин, вызывающих компрессию средостения и поддерживающих воспалительный процесс. При хронических медиастинитах специфической этиологии показано активное лечение сифилиса, туберкулеза, микозов.
Прогноз и профилактика медиастинита
Прогноз медиастинита всегда очень серьезен. На исход заболевания влияет характер основного заболевания или травмы, своевременность распознавания медиастинита, адекватность хирургического вмешательства и правильность ведения послеоперационного периода. При остром гнойном медиастините летальность достигает 70%.
Пути профилактики медиастинита заключаются, главным образом, в предупреждении ятрогенных повреждений и интраоперационных ранений органов средостения, своевременной диагностике и рациональном лечении заболеваний, приводящих к медиастиниту.
Медиастенит
Общая информация
Краткое описание
Название протокола: Медиастенит
Медиастенит – асептический или микробный воспалительный процесс в клетчатке средостения с острым либо хроническим течением (Абакумов М.М., 2004).
Код протокола:
Код по МКБ 10:
J98.5 –Болезни средостения, не классифицированные в другой рубрике
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека
ДН – Дыхательная недостаточность
ИФА – иммуноферментный анализ
КТ – компьютерная томография
МНО – международное нормализованное отношение
МРТ – магнитно-резонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
СОЭ – скорость оседания эритроцитов
УЗИ – ультразвуковое исследование
ФБС – Фибробронхоскопия
ФЭГДС – фиброэзофагогастродуоденоскопия
ЭКГ – Электрокардиография
ЭхоКГ – Эхокардиография
Naocl –Гипохлорит натрия
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: торакальные хирурги, челюстно-лицевые хирурги, общие хирурги, анестезиологи-реаниматологи, врачи общей практики, врачи скорой медицинской помощи.
| Уровень I | Доказательства, полученные в ходе по крайней мере от одного должным образом разработанного случайного контролируемого исследования или мета-анализа |
| Уровень II | Доказательства, полученные в ходе по крайней мере от одного хорошо разработанного клинического испытания без надлежащей рандомизации, от аналитического когортного или исследования типа случай-контроль (предпочтительно из одного центра) или от полученных драматических результатов в неконтролируемых исследованиях |
| Уровень III | Доказательства, полученные от мнений авторитетных исследователей на основе клинического опыта |
| Класс А | Рекомендации, которые были одобрены по согласованию по крайней мере 75% процентов мультисекторной группы экспертов |
| Класс В | Рекомендации, которые были несколько спорны и не встречали согласие |
| Класс С | Рекомендации, которые вызвали реальные разногласия среди членов группы |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
| Первичные или травматические | По распространенности | По характеру экссудата | По виду возбудителя | По локализации | По клиническому течению |
| при ранениях средостения без повреждения его органов | острые гнойные и негнойные лимфадениты средостения с вовлечением в воспалительный процесс окружающей клетчатки; | серозные | анаэробные | · передние: хронические: − первично хронический; − вторично хронический. верхние, с расположением выше 3 ребра; − нижние книзу от 3 межреберья; всего переднего отдела средостения | острые |
| при ранениях средостения с повреждением его органов | множественные и единичные абсцессы средостения | гнойные | гангренозные | · задние: − верхние, с расположением выше 5 грудного позвонка; − нижние, с расположением ниже 5 грудного позвонка; всего заднего отдела средостения | · хронические: − первично хронический; − вторично хронический. |
| при ранениях средостения сочетанных с ранением легкого и плевры | флегмоны средостения: −склонные к ограничению; – прогрессирующие | гнилостные | туберкулезные | · тотальные | |
| послеоперационные | |||||
| при повреждении пищевода инструментальным или инородными телами | |||||
| Вторичные | |||||
| контактные | |||||
| метастатические с выясненным источником инфекции | |||||
| метастатические с невыясненным источником инфекции |
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез:
Медиастинит может развиваться у больных любого возраста и характеризуются прогрессирующим течением. Причинами медиастинита могут быть: осложнения воспалительных заболеваний легких, плевра, трахеи, шеи, полости рта, гортани, глотки, пищевода, сердца. Первичные медиастиниты возникают вследствие травмы и экзогенного инфицирования при открытых огнестрельных травмах средостения, при инструментальных манипуляциях (бужировании пищевода, эзофагоскопии, интубации трахеи, трахеостомии, желудочном зондировании, кардиодиллятации, нередко травмирование происходит инородными телами пищевода, трахеи, ожогами, перфорацией дивертикулов, изъязвлением опухолей, спонтанным разрывом. Первичные медиастиниты могут развиваться после операций на органах грудной клетки, при несостоятельности анастомозов пищевода, трахеи, бронхов, после кардиохирургических операций и инфицированием клетчатки средостения.
Первичным источником инфекции могут быть флегмоны верхних и нижних коненчностей, отморожения, остеомиелит нижней челюсти, заглоточный абсцесс, флегмонозный паротит, гнойный лимфаденит, сепсис.
Микрофлора при медиастините представлена, в основном, смешанной инфекцией. Анаэробы (бактериоиды, пептострептококки, фузобактерии, превотеллы и др.) могут сочетаться с аэробами (стафилококки, стрептококки, клебсиелла ), синергизм их определяет злокачественность течения медиастинита и высокую летальность.
Физикальное обследование:
Клиника переднего медиастинита.
Пульсирующая боль за грудиной, усиление болей при поколачивании по грудине, усиление болей при откидывании головы назад (симптом Герке), пастозность тканей в области яремной вырезки появляется крепитация. Втягивание яремной вырезки при вдохе (симптом Равич-Щербо). Синдром сдавления верхней полой вены (головная боль, шум в ушах, цианоз лица, шеи, расширение вен груди, шеи). Расширение границ, притупление в области грудины.
Задний медиастинит.
Пульсирующая боль в груди с иррадиацией в межлопаточную область, усиление боли при надавливании на остистые отростки грудных позвонков, усиление боли при глотании и вдохе (симптом Ридингера), пастозность в области грудных позвонков, припухлость над ключицей, появление крепитации, ригидность длинных мышц (паравертебральных симптом Штейнбдега), выпот в плевре, перикарде («сочувствующий плеврит»).
Хронический медиастинит (туберкулезный, сифилитический, фибринозный) протекает с клиникой туберкулеза.
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· осмотр, аускультация и перкуссия грудной клетки.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: не проводятся.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведённые на амбулаторном уровне):
· ОАК;
· ОАМ;
· определение группы крови по системе АВ0;
· определение резус фактора крови;
· анализ крови на ВИЧ методом ИФА;
· микрореакция на сифилис;
· определение HBsAg в сыворотке крови методом ИФА;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА;
· коагулология (ПТИ, фибриноген, время свертываемости, МНО);
· кровь на электролиты.
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки;
· УЗИ органов брюшной полости;
· микробиологическое исследование мокроты (или мазок из зева) и определение чувствительности к антибиотикам;
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведённые на амбулаторном уровне):
· КТ органов грудной клетки (распространённость процесса, связь с окружающими органами и внешней средой, ограниченность) (уровень доказательства – 1, сила рекомендации – А) [2];
· Пункция плевральной полости (с целью эвакуации содержимого, оценки его состава, внешнего вида, цитологического исследования);
· Диагностическая торакоскопия (в случаях коллапса или ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антибактериальных препаратов, закрытия свища).
· МРТ органов брюшной полости (в случаях наличия свища между плевральной и брюшной полостью или полым органом брюшной полости, а также при подозрении на перитонит);
· Микробиологическое исследование экссудата из средостенного и плеврального дренажей и определение чувствительности микрофлоры к антибиотикам.
Инструментальные исследования:
Рентгенологическая картина – расширение тени средостения с уровнями жидкости, либо наличие воздуха в медиастинуме в виде пузырьков.
Показания для консультации узких специалистов:
· Консультация пульмонолога: в целях определения степени ДН, функциональных возможностей легких, а также проведения предоперационной антибактериальной терапии.
· Консультация анестезиолога-реаниматолога: для решения вопроса о проведении предоперационной подготовки, выбора метода анестезии.
· Консультация кардиолога: для исключения заболеваний сердца, назначения кардиотропных средств с целью предоперационной подготовки.
· Консультация абдоминального хирурга: при наличии свищевого хода в брюшную полость для решения вопроса о хирургической тактики.
· Консультация клинического фармаколога: с целью подбора адекватной терапии антибактериальными, патогенетическими и симптоматическими препаратами до, во время и после операции и на протяжении всего лечения.
· Консультация терапевта: при наличии сопутствующей терапевтической патологии.
Лабораторная диагностика
Дифференциальный диагноз
Лечение
Цели лечения:
· достижение санации гнойных полостей средостения
· купирование интоксикации.
Тактика лечения:
Хирургическое вмешательство:
хирургическое вмешательство в амбулаторных условиях – плевральная пункция.
хирургическое вмешательство в стационарных условиях:
Выбор хирургического доступа определяется локализацией патологического процесса:
1) надгрудинная шейная медиастинотомия по Разумовскому выполняется при верхне-передних медиастинитах. Больной лежит на спине с валиком под лопатками. Производят поперечный разрез длиной не менее 10-12 см чуть выше рукоятки грудины. Рассекают поверхностные слои и вторую фасцию шеи, тупым путем расслаивают надгрудинный клетчаточный слой, не повреждая яремную венозную дугу, разъединяют третью фасцию и пальцем проникают за грудину в переднее средостение. При вскрытии и опорожнении гнойника полость его многократно промывают и дренируют.
2) Шейная боковая медиастинотомия показана при локализации гнойника в верхне-боковых отделах средостения (при ранении шейного отдела пищевода, распространении вниз заглоточных абсцессов). Больной лежит на спине с подложенным под плечи валиком, голова его повернута вправо. Производят разрез длиной 10-12 см по переднему краю левой грудино-ключично-сосцевидной мышцы, начиная от рукоятки грудины. Послойно рассекают кожу, клетчатку, поверхностную и вторую фасции шеи. Вместе с мышцей кнаружи отводят сосудисто-нервный пучок. Пальцем осторожно создают канал, проникая вглубь и книзу позади пищевода, по направлению к заднему средостению. Вскрывают гнойник, промывают и дренируют гнойную полость.
3) Внеплевральная задняя медиастинотомия по Насилову рекомендуется при ограниченных задних медиастинитах. Ход операции: больной лежит на животе. Соответственно локализации гнойника по задней поверхности груди выкраивают прямоугольный лоскут в виде створки, основанием обращенным латерально. Откидывают его кнаружи и расслаивают длинные мышцы спины. Поднадкостнично резецируют 2-4 ребра на протяжении 5-7 см. Пересекают оставшиеся межреберные мягкие ткани, тщательно останавливают кровотечение из межреберных артерий и вен. Осторожно отслаивают париетальную плевру, следуя по параплевральной клетчатке, находят гнойный очаг, опорожняют его и промывают антисептическим раствором с последующей постановкой дренажа.
4) Нижняя трансабдоминальная медиастинотомия по Савиных применяется при задних нижних медиастинитах. Брюшную полость вскрывают верхне- срединным разрезом. Рассекают треугольную связку печени и отводят ее левую долю книзу и вправо, обнажая пищеводное отверстие диафрагмы. Брюшную полость ограничивают марлевыми салфетками. Производят сагитальный разрез диафрагмы от пищеводного отверстия. Пальцем расслаивают клетчатку и проникают вверх вдоль пищевода, достигая полости гнойника. После удаления гноя и
выведения дренажа тщательно ушивают разрез диафрагмы вокруг него для создания полного герметизма. Поддиафрагмальное пространство также дренируется.
5) Торакотомный чрезплевральный доступ по Добромыслову. Показания:
· сочетание гнойного медиастинита с гнойным плевритом,
· распространенный медиастинит,
· задние локализации гнойного процесса в средостении.
Положение пациента на боку с валиком под лопатками. Производят боковую торакотомию в 5-6 межреберье. Легкое отодвигают кпереди, обнаруживают гнойный экссудат, нередко с неприятным запахом. Предполагаемое место ранения пищевода изолируют салфетками и широко рассекают медиастинальную плевру. При наличии раневого дефекта в пищеводе, он герметически ушивается узловыми синтетическими швами на атравматичной игле с прикрытием линии швов лоскутом медиастинальной плевры. Плевральную полость тщательно промывают антисептическим раствором и дренируют отдельной двухпросветной трубкой в
восьмом межреберьи по средне-подмышечной линии. Второй дренаж располагают в средостении вдоль пищевода и выводят его через отдельный разрез на переднюю грудную стенку по скату диафрагмы. Торакотомную рану ушивают.
В клиниках оснащенных видеоскопическими стойками может применяться малоинвазивная техника операции, так называемая видеоассистированная миниторакотормия, медиастинотомия, дренирование. Операция проводится в условиях однолегочной вентиляции с выключенным легким на стороне вмешательства. Выполняется боковая миниторакотомия в 4 межреберье ( длина кожного разреза 5-7 см) с последующей установкой торакопорта, через который в плевральную полость вводится оптика подключенная к видеосистеме. Под контролем оптики вскрывается медиастинальная плевра опорожняется и промывается гнойная полость в средостении с последующей установкой средостенного и плеврального дренажей, которые подключаются на активную аспирацию 10-40 см вод.ст. ( Гришин И.Н., 2002, Колос А.И. и соавт, 2006, Ракишев Г.Б. и соавт, 2015).
Инфузионная терапия проводится с целью дезинтоксикации, возмещения потерь жидкости, белков, электролитов.
Важной задачей является налаживание энтерального питания, которое осуществляют через зонд, гастростому или еюностому. Проведение такого энтерального питания показано при медиастинитах, причиной которых послужили повреждения пищевода. С целью борьбы с интоксикационным синдромом следует применять методы экстрокорпоральной детоксикации: плазмоферез, плазмосорбция, лимфосорбция, гемофильтрация. Немаловажное значение имеет симптоматическая терапия направленная на поддержание сердечно-сосудистой респираторной систем, нормолизацию гемодинамических параметров, лабораторных тестов.
Немедикаментозное лечение:
· Режим 1 (постельный).
· Диета 7 (богатая калориями).
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на стационарном уровне:
· перечень основных лекарственных средств:
Консервативное лечение может применятся при остром серозном или хроническом медиастините. При остром гнойном медиастините выполняются оперативные вмешательства направленные на адекватное дренирование средостения с налаживанием промывной системы, а так же на устранение причины медиастинита (ушивание фистулы пищевода, трахеи и др.).
Антибактериальная терапия.
При остром медиастините назначают антибактериальную терапию до получения результатов бактериологического исследования эмпирически, не имея результатов чувствительности микрофлоры к антибиотикам.
| Антибиотики | |||||||
| №п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | примечание | УД |
| 1 | Цефтриаксон | ||||||
или
или
Другие виды лечения в условиях стационара:
Физиотерапия проводится при выраженности грубых изменений со стороны средостения, плевральной полости, наличии швартов, тяжей, спаек:
· УВЧ;
· Магнитотерапия;
· Электрофорез;
· Биоптрон.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· отсутствие характерных жалоб (боль при глотании, запрокидывание головы, при постукивании по грудине, остистым отросткам позвонков);
· уменьшение или отсутствие отечности в надключичных областях;
· прекращение экссудации из средостения и плевральной полости по дренажам;
· исчезновение уровней жидкости, пузырьков воздуха в медиастинуме и сокращение тени средостения на рентгенограмме;
· нормализация показателей: снижение лейкоцитоза, нейтрофиллеза, замедление СОЭ.
Препараты (действующие вещества), применяющиеся при лечении
Госпитализация
Показания для госпитализации с указанием типа госпитализации.
Показания для экстренной госпитализации: