Микролитиаз яичек или тестикулярный микролитиаз
Время прочтения: мин
Реальность микролитиаза не вызывает никаких сомнений. Впервые мелкие камни яичек, размерами около одного миллиметра, были описаны патологоанатомами еще в 1928 году. Однако долгое время такое патологическое отклонение от нормальной анатомии не интересовало ни врачей, ни пациентов. Ситуация изменилась с конца прошлого века, что совпало с широким внедрением в клиническую практику ультразвуковых исследований. Первое ультразвуковое описание микролитиаза яичек датировано 1987 годом. Первооткрыватель назвал микролитиаз «уникальным сонографическим явлением» [1]. Подобное восхищенное отношение врачей к микролитиазу сохраняется и по сей день: яичковый микролитиаз описывают как симптом «звёздного неба». Микролиты яичек смотрятся по УЗИ и в самом деле красиво, порождая неуместный ажиотаж со стороны функциональных диагностов, выполняющих исследование.
Долгое время профессиональные сообщества спорили относительно критериев яичкового микролитиаза. Жирную точку в этом вопросе поставило ESUR – Европейское общество урогенитальной радиологии. С 2015 года мы можем говорить о тестикулярном микролитиазе при обнаружении пяти и более микролитов – ярких белых точек внутри ткани одного яичка [2]. Чаще микролиты обнаруживают в обоих яичках (2/3 случаев), реже – только в одном из них (1/3 случаев) [3]. Как и любые другие небольшие каменные образования, микролиты видны по УЗИ и при компьютерной томографии. Но такой продвинутый метод диагностики как МРТ не позволяет увидеть микролитов в мошонке.
Микролитиаз яичек не проявляет себя никакими внешними изменениями. Также не характерны болевые и дискомфортные ощущения. Поэтому при болях в области мошонки в сочетании со случайным выявлением микролитиаза, следует отбросить микролиты в качестве возможной причины болей. Однако есть обоснованные предположения относительно связи микролитиаза с мужской формой бесплодия. И действительно, у мужчин с плохими параметрами спермы микролиты яичек встречаются почти в 10% случаев [4], тогда как в среднем по популяции распространенность микролитиаза расценивается как 1% [3]. Есть предположение, что микролиты закупоривают семенные канальцы, что вызывает микровоспаление и ухудшает функциональные способности сперматозоидов. Таким образом, случайное обнаружение микролитов яичек служит хорошим поводом для выполнения спермограммы, но ни в коем разе не является стопроцентным признаком, указывающим на мужское бесплодие. В одном крупном исследовании молодых мужчин с микролитиазом яичек тестировали не только на качество спермы, но и на уровень тестостерона. В итоге, авторы пришли к выводу, что наличие или отсутствие микролитов в яичках никак не сказывается на уровне главного мужского полового гормона [3].
Особые опасения вызывают сообщения о возможной взаимосвязи микролитиаза со злокачественными опухолями яичек. Результаты тут неоднозначные. Метаанализ двенадцати исследований показал, что вероятность развития злокачественной опухоли яичек у мужчин с микролитиазом в 12 раз больше, чем у населения в целом. С другой стороны, целенаправленное наблюдение за мужчинами с микролитиазом яичек не дает таких катастрофических результатов [5]. Тем не менее, ESUR (Европейское общество урогенитальной радиологии) рекомендует ежегодное ультразвукового исследования органов мошонки у мужчин с микролитиазом вплоть до 55 лет включительно. Однако не у всех мужчин с микролитиазом, а только у тех, у кого микролитиаз сочетается с другими факторами риска развития рака яичек. Список факторов риска следующий:
На основании проведенного анализа литературы, можно рекомендовать следующую тактику для взрослых мужчин с впервые обнаруженным тестикулярным микролитизом:
Список литературы
Микролитиаз яичек у мальчиков, подростков и мужчин
Микролитиаз — состояние, характеризующееся появлением небольших минеральных отложений в тканях мошонки. Микролитиаз яичек у мальчиков обнаруживают редко, обычно при диагностике или лечении других заболеваний мочеполовых органов. Это связано с тем, что отложения кальция в мягких тканях не влияют на функционирование яичек. Обнаружить кальцинаты можно только во время УЗИ мошонки, которое детям назначают по показаниям. У мужчин болезнь часто диагностируют во время комплексного профилактического осмотра у уролога-андролога.
Профилактика осложнений
При обнаруженном у мальчика микролитиазе яичек врачи обычно рекомендуют динамическое наблюдение. Для взрослых болезнь гораздо опаснее: статистика показывает, что у пациентов с кальцинатами в яичках чаще диагностируют нарушения фертильности и злокачественные изменения тканей мошонки. Отложения кальция не обязательно вызовут рак и бесплодие, однако позаботиться о профилактике все-таки стоит.
Мальчикам и взрослым мужчинам при обнаружении отложений в тканях мошонки врачи могут рекомендовать:
Методы лечения
Лечение микролитиаза у взрослых может включать медикаментозную и физиотерапию. По показаниям назначают мочегонные средства, препараты, улучшающие обмен и усвоение веществ, нормализующие кровообращение. Устранить застойные явления в области малого таза помогают физиопроцедуры.
К хирургическим методам лечения микролитиаза врачи прибегают редко. Мальчикам операции не назначают никогда, мужчинам — только при подозрении на озлокачествление или его высоком риске.
Во время лечения необходимо регулярно проходить ультразвуковое сканирование. Рекомендуемая периодичность — 1-2 раза в год. Профилактические осмотры позволят исключить опасные осложнения.
Специалисты нашей клиники урологии в Москве имеют большой опыт диагностики и лечения заболеваний мочеполовой системы у мужчин. В клинике есть все необходимое оборудование для проведения комплексных исследований, хирургического лечения. Стоимость консультации уролога-андролога смотрите в прайс-листе или уточняйте у администратора по телефону.
Микролитиаз яичек

Микролитиаз яичек (тестикулярный микролитиаз или синдром «звездного неба») – патология, которая обнаруживается у 2–3% молодых мужчин и в 21–45% случаев становится предшественницей рака.
Как правило, микролитиаз выявляется у пациентов случайно – во время ультразвукового исследования.
На мониторе УЗ-сканера в ткани яичек врач видит россыпь небольших белых точек, чем-то действительно напоминающих звезды. Так ультразвук отображает крошечные камешки, состоящие из кальция, смешанного со слизью и слущенным эпителием семенных канальцев.
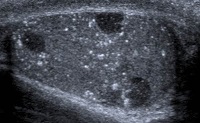
При развитии заболевания эти камешки со временем закупоривают выводные протоки, а на месте образовавшихся пробок возникают микроскопические абсцессы – очаги нагноения. Дальнейшее прогрессирование патологии часто приводит к мужскому бесплодию и появлению герминогенных опухолей – самых распространенных злокачественных новообразований яичка у мужчин младше 40 лет.
Микролитиаз яичек относится к числу заболеваний, протекающих бессимптомно, однако раннее его обнаружение может спасти человеку жизнь. Ведь зная заранее об угрозе рака, можно предупредить развитие болезни. Вот почему врачи рекомендуют всем мужчинам, находящимся в группе риска развития микролитиаза яичек, проходить профилактическое обследование у уролога не реже одного раза в год.
Кто входит в группу риска по развитию микролитиаза яичек?
Причины развития тестикулярного микролитиаза пока недостаточно изучены, однако хорошо известны группы пациентов, среди которых эта патология встречается особенно часто. К развитию микролитиаза яичек предрасполагают:
Также тестикулярный микролитиаз выявляют примерно у 5% мужчин, проходящих комплексное обследование по поводу бесплодия.
Диагностика микролитиаза яичек
Основным методом диагностики тестикулярного микролитиаза сегодня является УЗИ. При этом примитивные сканеры прошлого поколения способны показать лишь крупные, оформившиеся кальцификаты – крошечные очаги можно выявить только с помощью современных высокочастотных ультразвуковых датчиков. Передовые японские УЗ-сканеры экспертного класса, которыми оснащено урологическое отделение «Дельтаклиник», легко справляются с этой задачей.
При выявлении микролитов в тканях яичка мужчинам с предрасположенностью к развитию герминогенных опухолей рекомендуется пройти дополнительные обследования, в том числе диагностическую биопсию яичка. По ее результатам врач принимает решение о дальнейшем лечении пациента.
Микролитиаз яичка. Лечение
Основной тактикой в отношении пациентов с бессимптомным микролитиазом яичек является динамическое наблюдение (консультации уролога и УЗИ органов мошонки каждые полгода). В зависимости от клинической картины сопутствующих заболеваний мужчине также может быть назначено консервативное или физиотерапевтическое лечение.
Если у вас выявлен микролитиаз яичек или вы входите в группу риска по развитию этой патологии, вы можете пройти обследование на высококлассном современном оборудовании и получить рекомендации опытных врачей-урологов в «Дельтаклиник».
Наши специалисты помогут вам выявить сопутствующие заболевания и вовремя принять необходимые меры для их лечения.
Читайте также
Наши врачи
Завьялов Алексей Вячеславович
врач-уролог, андролог, хирург
специалист по ультразвуковой диагностике,
член Российского Общества Урологов,
член Профессиональной Ассоциации Андрологов России,
член Европейской Ассоциации Андрологов,
стаж работы 23 года.
Лукашов Олег Леонидович
Врач-андролог, оперирующий уролог, хирург. Специалист по лечению мужского бесплодия, всех видов эректильной дисфункции, импотенции, специалист по УЗИ, член Европейской Ассоциации Урологов, член Профессиональной Ассоциации Андрологов России, член Российского Общества Урологов.
Лицензии и сертификаты
Нажимая на кнопку «Записаться», Вы соглашаетесь с политикой конфиденциальности
Микролитиаз яичек

Микролитиаз яичек у мужчин: причины и диагностика
Факторами, способствующими развитию заболевания, считаются:
Микролитиаз яичек обычно выявляется случайно на УЗИ. О наличии патологии говорит присутствие небольших белых пятнышек. Это мелкие камни, преимущественно состоящие из кальция, в составе которых также присутствуют частицы эпителия. По мере их роста и накопления семенные канальцы закупориваются, что приводит к образованию микроабсцессов. Дальнейшее прогрессирование патологии ведет к бесплодию и возникновению опухолей.
Для уточнения диагноза уролог опрашивает пациента об образе жизни, перенесенных заболеваниях, наличии жалоб. Далее врач проводит осмотр и пальпацию мошонки. Помимо УЗИ для диагностики микролитиаза яичек у мужчин могут проводиться диафаноскопия, КТ, МРТ. Также пациента направляют на исследование крови на онкомаркеры.
Лечение микролитиаза яичка
После подтверждения диагноза врач определяет тактику терапии. Микролитиаз яичек у мальчиков обычно предполагает динамическое наблюдение. У взрослых заболевание грозит опасными последствиями, поэтому нуждается в проведении определенных терапевтических мероприятий.
При бессимптомном течении патологии рекомендовано динамическое наблюдение у уролога и ежегодное УЗИ мошонки. Кроме того, мужчине, который планирует отцовство в будущем, необходимо сдать спермограмму, чтобы получить информацию о своей фертильности, и в случае необходимости принять меры, например, заморозить сперму.
В комплексном лечении микролитиаза яичка может применяться медикаментозная терапия, физиотерапия. Также врачи рекомендуют скорректировать рацион, уменьшив в нем объем кальцийсодержащих продуктов (сыр, творог, кунжут, молоко). Важно нормализовать питьевой режим, поскольку избыток минералов уходит из организма с мочой.
Если курс консервативного лечения, коррекция питания и питьевого режима не приносят ожидаемого эффекта, и образования в семенных канальцах растут, может быть принято решение об операции. Вмешательство проводят лапароскопически, после него не остается рубцов и шрамов. В период реабилитации мужчине нужно носить суспензорий.
В клинике «Айвимед» принимает врач уролог высокой квалификации. Специалист занимается диагностикой и лечением мужского бесплодия, в том числе обусловленного микролитиазом яичек. Чтобы записаться на консультацию или УЗИ, воспользуйтесь номером телефона из раздела «Контакты».
Роль УЗИ в диагностике состояния органов мошонки
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
В современных условиях наилучшим способом визуализации органов мошонки является УЗИ, позволяющее оценить структурные и функциональные изменения в них. Неинвазивность, быстрота и безболезненность получения информации разрешают врачу проводить исследования так часто, как это только потребуется.
Внедрение методов неинвазивной визуализации решительно изменило скорость и точность расшифровки патологических изменений мошонки и ее органов. Остается незыблемым правило проводить любые исследования после сбора анамнеза, оценки общей клинической картины, осмотра и пальпации мошонки. Для исследования целесообразно применять датчики с частотой излучения не ниже 5-10 МГц. При резко болезненной мошонке (эпидидимит, орхит) может понадобиться местная поверхностная анестезия. Чтобы избежать кремастерного рефлекса с втягиванием яичка в паховый канал, для исследования надо использовать теплый гель. Этот же рефлекс провоцируется грубыми манипуляциями. Ретракция яичек усиливается страхом, испугом, наблюдается у запуганных детей, подвергающихся жестокому обращению («моральная кастрация»), при половом возбуждении (утренние эрекции у детей, мастурбация), отправлениях кишечника, при занятиях спортом [5].
Если исследователь обнаружил этот феномен, то важно отвлечь ребенка, дать ему успокоиться, после чего яичко самостоятельно спускается в мошонку. В случае «упорной» ретракции возможна пальцевая фиксация яичка ниже пахового кольца.
Сосудистые исследования целесообразны с применением цветного допплеровского картирования. Для заключения о состоянии паренхимы яичка может понадобиться энергетический допплер [4, 7].
Эхография мошонки показана при ее травмах, любом увеличении размеров и изменении формы, местной температуры, окраски, а также при болевом синдроме, наличии атипичных пальпируемых образований, увеличении или уменьшении размеров гонад или их отсутствии, общей диспластичности строения ребенка и его стигмированности, синдромах «маленького Геркулеса», задержке умственного или моторного развития, гипотрофии или ожирении, высокорослости, карликовости, алопеции, гипотрихозе, гипертрихозе, сращениях бровей (синофрис), стенозах аорты или легочной артерии, факоматозах, хромосомных болезнях и поликистозе.
УЗИ потока крови по сосудам яичка и по его паренхиме показано при подозрении на перекрут яичка, варикоцеле, воспаление, травму, опухоль, при «скользящем» и неопущенном яичке.
Зрелые здоровые яички имеют гладкую округлую поверхность, совершенно однородную мелкозернистую структуру средней степени эхоплотности. У детей в возрасте до 9-10 лет эхоплотность яичка ниже, чем у взрослых. Эхоплотность яичка достигает характеристик взрослого у подростков 15-17 лет. С момента половой зрелости достаточно четко визуализируется и средостение как высокоэхогенная линия в сагиттальной плоскости. Появление этой структуры на экране рассматривается как один из ориентиров, показывающих, что гонада правильно расположена по отношению к датчику.
Придаток яичка, точно так же, как и его изменения, легче устанавливаются при продольном сканировании. Придаток яичка располагается по его заднему краю и имеет булавовидную форму. В нем выделяют головку, тело и хвост. Однако четких анатомических границ эти участки не имеют. Тело придатка очень плоское, не шире 2-4 мм. Хвост придатка переходит в семявыносящий проток [7]. У маленьких детей тело эпидидимиса может не дифференцироваться от окружающих тканей. Хвост придатка прикреплен к нижнему полюсу яичка. Ультразвуковая дифференциация придатка от яичка облегчается выпуклой поверхностью яичка с плотной белочной оболочкой.
Исследование придатка позволяет выявить его опухоли (встречаются в 10 раз реже, чем опухоли яичка), воспаление или дифференцировать другие скротальные массы.
Аппендикс эпидидимиса представляет собой остаток Вольфовского протока и обнаруживается у 20-30% мужчин. Привесок или аппендикс яичка представляет собой редуцированный мочевой (мюллеровский) проток. При УЗИ определяется в виде выступа или бугорка размером 2-3 мм, чаще у верхнего полюса яичка или в борозде между яичком и головкой эпидидимиса. Таких образований может быть несколько, но они иногда не опознаются эхографически, так как их нежная структура не всегда дифференцируется от окружающих тканей. Наилучшим образом они визуализируются при гидроцеле и обнаруживаются у 80-95% мужчин.
В норме яичко и эпидидимис окружены белочной, а затем серозной оболочкой. Белочная оболочка представляется в виде тонкой непрерывной полоски с высокой интенсивностью отраженных эхосигналов. Физиологический объем жидкости (1-2 мл) в мошонке выглядит как тоненькая эхонегативная скоба шириной 1-3 мм в области верхнего полюса яичка.
Семенной канатик представляет собой образование, состоящее из семявыносящего протока, артерии яичка, венозного сплетения, лимфатических сосудов и нервов. Семенной канатик покрыт оболочками и имеет форму шнура, проходящего между яичком и внутренним отверстием пахового канала. Собственно мошонка видна как эхогенная структура, имеющая несколько слоев. Толщина покровных тканей составляет 2-9 мм, но их визуализация зависит от выбора трансдюсера и от степени давления на ткани. В случае асимметричного поражения все исследования необходимо начинать со здоровой стороны. Обязателен осмотр органов мошонки по ее передней и задней поверхности.
Частные проблемы
В любом случае неопущенное яичко остается однородным. Появление неоднородности внутри паренхимы заставляет исключать опухоль. Риск ее возникновения в неопущенном яичке в 40-50 раз выше, чем при естественном расположении. Так как отсутствие яичка в мошонке может быть объяснено его эктопией (нахождение яичка в бедренном канале, у корня полового члена и т.д.), то необходимо УЗИ соответствующих областей. При невозможности эхографического обнаружения яичка, необходимо определить кариотип и уровень мужских половых гормонов.
Опухоли яичка. Отношение к обнаруженным образованиям в мошонке определяется следующим правилом: подавляющее большинство образований вне яичка доброкачественны. Тестикулярные опухоли у лиц старше 15 лет представлены в основном раком яичка и составляют около 1-3% всех случаев злокачественных неоплазм у мужчин. Обнаруживаются преимущественно в возрасте 25-35 лет, являясь одной из наиболее частых причин смертей в этом возрасте [7, 13]. Неоплазмы развиваются прежде всего (95% случаев) из зародышевых клеток (семинома). В яичках могут быть и метастазы опухолей. У детей опухоли яичек, как правило, метастатические и наблюдаются при лейкозах и лимфомах. Опухоли яичка чаще возникают в случае их неопущения, после травм, при синдроме гинекомастии, хотя последняя, по данным Siegenthaler [13], может быть следствием секреции гонадотропина опухолью яичка (10-15% всех больных). Из генетически детерминированных опухолей яичка известен синдром Карнея [11]. Определяется как редкое состояние, развивающееся преимущественно у юношей, наследуемое аутосомно-доминантно. Характеризуется ассоциацией с мукокутанным лентигенезом, невусами, кардиальными миксомами и кушингоидным фенотипом.
Длительное время опухоли яичка и семенного канатика протекают безболезненно. Непальпируемые образования в мошонке обнаруживаются при эхографии с частотой приблизительно 9 случаев на 1600 исследований. Но 8 (!) из них оказываются злокачественными. Это объясняет, почему более 1/2 больных с опухолями яичек поступают в стационар уже с наличием забрюшинных и другой локализации метастазов [7]. Возможны припухлость яичка, появление пальпируемого образования или каменистого уплотнения в паренхиме, неоднородность консистенции (рис. 1). Яичко может быть бугристым; боль в мошонке, тупая или острая, возникает поздно. Она может симулировать перекрут яичка или эпидидимит. Боль становится сильной и нестерпимой при инфаркте опухоли и прорастании серозной оболочки.
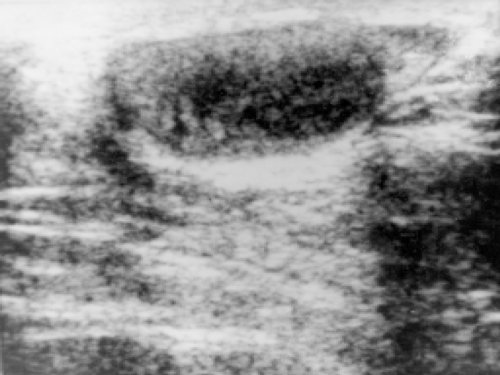
Рис. 1. Поражение яичка при тестикулярном рецидиве острого лимфобластного лейкоза у ребенка. Паренхима неоднородная.
УЗИ яичек при подозрении на опухоль проводится для исключения опухоли или ее подтверждения как при наличии, так и при отсутствии пальпируемых изменений, при увеличении размеров яичка, при наличии эпидидимита или гидроцеле, при лейкемиях, наличии забрюшинных опухолей, забрюшинных метастазов неизвестной опухоли, для контроля химио- или лучевой терапии опухоли яичка, для динамического наблюдения за пациентами с ранее леченными опухолями яичка, при наличии конкрементов в яичке для ранней диагностики опухоли.
При любом изменении эхоструктуры яичка прежде всего необходимо исключить опухоль. Первоначально опухоль обычно локализуется по задней части яичка, длительное время объем и форма яичка могут не изменяться. В большинстве случаев опухоль гипоэхогенна с мелкими беспорядочными внутренними эхосигналами (семинома, лимфома), но возможны гиперэхогенные (тератомы, эмбриональная карцинома, хорионэпителиома) и смешанные структуры. Наличие жидкости в пределах опухоли свидетельствует о ее распаде, кровоизлиянии или внутренней кисте [3]. Последняя встречается при тератомах. Опухоль может выглядеть как локальное поражение с четкими ровными контурами и как массивное, разрушающее паренхиму, с неправильными очертаниями.
Эхографическое исследование позволяет рано обнаружить даже не пальпируемые опухоли, оценить их распространенность, одно- или двухсторонность поражения.
Проводя дифференциальный диагноз, следует помнить, что эпидермальная киста напоминает опухолевое поражение, но является доброкачественной, содержит внутри себя ороговевающие ткани, поэтому выглядит неоднородной. Плотность внутренних эхоструктур достаточно высока. Окончательная дифференциальная диагностика возможна только по данным гистологических исследований, но вероятный диагноз тератомы важен для хирурга, так как позволяет изменить тактику операции и, при подтверждении наличия тератомы, воздержаться от орхэктомии, ограничившись органосохраняющим вмешательством. Следует помнить, что пункционная биопсия опасна возникновением «тракционных» опухолей (занос клеток неоплазмы в пункционный канал).
Нельзя говорить о стадии опухоли (Т1, Т2) по данным УЗИ яичка, так как часто не видно прорастания опухоли в белочную оболочку (Т1) или эпидидимис (Т2). Невозможно эхографически разграничить лейкемическую инфильтрацию и лимфому яичка, интерстициальную опухоль и опухоль, происходящую из герминативного эпителия. По данным ЭХОГ нельзя абсолютно уверенно говорить о доброкачественности или злокачественности образования, кровоизлиянии в опухоль или о кисте внутри нее.
Кисты яичек. Истинные кисты яичек встречаются крайне редко. Большинство кист, описываемых до внедрения в клиническую практику эхографии мошонки, оказались ложными. Истинная врожденная киста, как правило, односторонняя и одиночная. Выглядит как мелкая эхонегативная структура, может располагаться внутри яичка или быть связанной с белочной оболочкой и тогда пальпируется как плотная мелкая структура диаметром 3-4 мм. При нахождении внутри яичка она обычно располагается ближе к его середине. Гистологически истинная киста берет начало у корня яичка. Приобретенная семенная киста может достигать больших размеров, симулируя водянку оболочки. Однако в случае семенной кисты яичко оттеснено ею и не окружено жидкостью со всех сторон. При УЗИ внутреннее содержимое кисты, как правило, однородно, но по данным эхографии различить кисту яичка от его опухоли практически невозможно.
Эхографически орхит выглядит как увеличение размеров яичка с сохранением однородности внутренней структуры (важнейший дифференциально-диагностический признак с опухолями) или как смазанность, нечеткость рисунка паренхимы при нормальных очертаниях органа. При значительном воспалении вследствие отека паренхима яичка может быть гомогенно сниженной эхоплотности или неоднородной плотности. При остром орхите допплерографически регистрируется повышение кровоснабжения. В динамике на фоне лечения эхоплотность яичка при орхите возвращается к норме, но при поствоспалительных атрофических процессах может оставаться пониженной. Атрофия яичка возможна при хроническом воспалении, тогда же допплерографически регистрируется обеднение кровотока. Орхит может привести к формированию абсцесса. Абсцесс при проведении эхографии выглядит как ограниченное круглое образование без внутренних эхоструктур в поле орхита. Прогрессирование абсцесса устанавливается на основании его распространения и появления неоднородности в очаге [2].
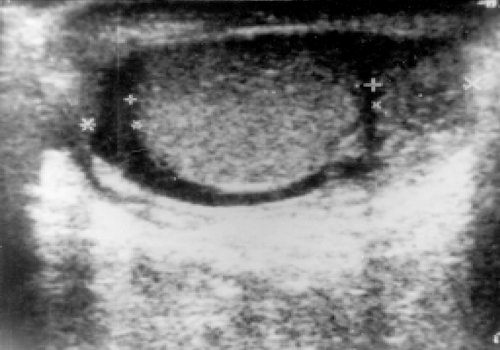
Рис. 2. Орхиэпидидимит. Головка придатка резко увеличена. Структура неоднородна. Реактивное гидроцеле.
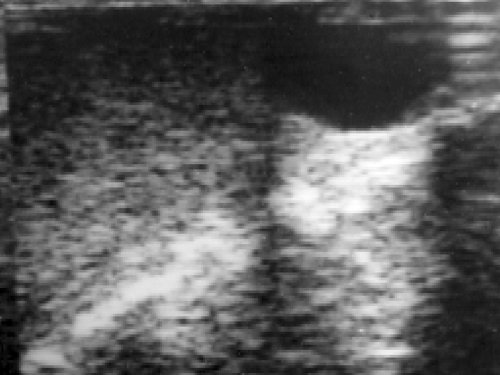
Рис. 3. Киста семенного канатика (сперматоцеле).
При сканировании в серой шкале расширенные вены выявляются при увеличении их размера на 2-3 мм как тяж кзади от яичка (рис. 4).
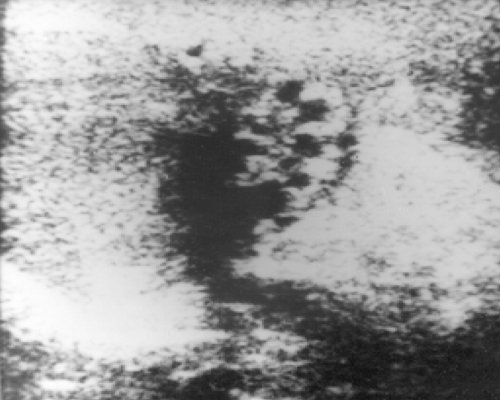
Рис. 4. Извитые расширенные вены при варикоцеле.
Травма мошонки. При травмах, требующих неотложного хирургического вмешательства (разрыв яичка, обширная гематома), ранний диагноз предотвращает необратимые последствия инфекционных осложнений и ишемической атрофии. Травма мошонки эхографически проявляется как гематоцеле, посттравматический эпидидимит, эпидидимическая гематома, гематома яичка или инфаркт, гиперемия яичка, его опухание и разрыв. При разрыве яичка видна линия разлома, фрагментация яичка, изменение контуров его и эхоплотности. В случае обширной гематомы необходимо применение цветного допплеровского картирования для оценки состояния сосудов и прогнозирования тактики хирургического вмешательства. Эхографически при гематоцеле жидкость неоднородна, в просвете определяется множество мелких перемещающихся эхоструктур.
Эхография при травме мошонки показана для уточнения ущерба (подтверждение или исключение разрыва яичка определяют прогноз), дифференциации гематомы мягких тканей от гематоцеле, динамического наблюдения за пациентом после хирургического вмешательства или для выработки показаний к проведению консервативной терапии.
Минимальный размер гематомы, при которой необходимо хирургическое вмешательство, неизвестен. Однако принято считать, что если размер субкапсулярной или внутрияичковой гематомы менее 1/3 диаметра яичка, то возможна выжидательная консервативная тактика. Точно так же маленькое гематоцеле без признаков разрыва яичка говорит против выбора хирургического метода лечения. Комбинация гематоцеле любого размера с интратестикулярной гематомой должна быть расценена как признак разрыва яичка даже при отсутствии эхографических признаков разрыва. В то же время есть сведения, что эхография может оказаться недостаточно информативной. Так, при разрыве яичка точность ультразвуковой диагностики составила 50%, поэтому рекомендуется раннее оперативное вмешательство при подозрении на разрыв яичка.
Рис. 5. Распространение гематомы из забрюшинного пространства (справа) в мошонку.
Эхографически перекрут яичка характеризуется негомогенностью изображения паренхимы с беспорядочным чередованием гипер- и гипоэхогенных участков, утолщением покровных тканей мошонки, отечным гиперэхогенным придатком, очень небольшим по объему гидроцеле. На ранней стадии эхографически при сканировании в режиме серой шкалы изменений можно и не обнаружить или они неспецифичны (изменение эхоплотности). Позднее регистрируется изменение структуры яичка (инфаркт и кровотечение). При сопоставительных исследованиях показано, что при неизмененной эхоплотности яичко при операции оказывается жизнеспособным, при гипоэхогенных или неоднородных по эхогенности яичек они нежизнеспособны [12]. Все остальные эхографические признаки (размеры яичка, кровоснабжение и толщина кожи мошонки, наличие реактивного гидроцеле) прогностически незначимы.
Необходимо применение тканевого (энергетического) допплера. Исследование необходимо проводить симметрично, чтобы выявить минимальные изменения, как например при неполном перекруте или самопроизвольном разрешении. В пораженном яичке кровоток обедняется и даже полностью не определяется (при воспалении кровоток усиливается). Самопроизвольное устранение перекрута приводит к реактивному усилению кровотока, что четко видно по сравнению с предыдущими исследованиями.
Эхографическое исследование обязательно и с точки зрения дифференциальной диагностики перекрута яичка с целым рядом состояний («острая мошонка»): ущемленная грыжа, ущемленное яичко, идиопатическое кровоизлияние в яичко, отек при болезни Шенляйн-Геноха или панкреатите и т.д.
Выводы
Таким образом, УЗИ мошонки показано при болях в ней, травмах, лейкемиях и лимфомах, забрюшинных опухолях, увеличении размеров мошонки или наличии необычных пальпируемых образований, отсутствии яичек при пальпации, уменьшении или увеличении их размеров, синдромах долихостеномелии, гипогонадизма, хромосомной патологии, гинекомастии и при многих других гормональных нарушениях.
Комплексные клинико-эхографические исследования с цветным картированием потока крови позволяют на ранних стадиях уточнить и расширить клиническую трактовку диагностического случая и своевременно провести правильное лечение, осуществить адекватное динамическое наблюдение.
Литература
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.