Лечение диффузного аденомиоза матки
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводится лечение такого заболевания, как диффузный маточный аденомиоз. Специалистами используется новая методика, позволяющая избавить пациентку от дискомфорта, боли, патологического воздействия на нервную систему, кровотечений.
| Вид вмешательства | Стоимость |
| Диффузный аденомиоз матки | 120.000 – 170.000 руб. |
Особенности заболевания
Аденомиоз (внутренний эндометриоз) – заболевание, характеризующееся разрастанием эндометриоиодной ткани в среднем, мышечном слое матки.
Почему развивается патология?
Внутренний аденомиоз развивается по ряду причин.
Провоцировать внутренний аденомиоз могут следующие факторы:
При внутреннем эндометриозе эндометриоидные клетки пронизывают мышечную ткань. В результате миометрий приобретает ячеистое строение. В некоторых случаях здесь обнаруживаются и кисты с кровянистым содержимым. В толще стенки возникают очаги чужеродной ткани. Иногда они расширяются. Утяжеляет состояние и то, что очаги эндометриоидной ткани окружаются воспаленной тканью мышечного слоя.
Какие осложнения вызывает заболевание?
Основная опасность заключается в том, что внутренний эндометриоз может распространяться на другие ткани и органы. Если негативное воздействие оказывается на яичники, маточные трубы, возникает бесплодие. При прорастании ткани в мочевой пузырь или прямую кишку нарушается деятельность ЖКТ, мочевыводящих путей. Это приводит к сильным болям уже не только в области матки, но и во всех органах малого таза. Также опасно и то, что ткань может прорасти в нервные сплетения пояснично-крестцовой области. В этом случае пациентка испытывает чрезвычайно сильные боли. При лечении дискомфорт можно купировать, но только в том случае, если оно проведено грамотно.
Степени заболевания
Обратиться за помощью к специалисту можно на любом этапе диффузных патологий в матке.
Важно! Лучше, если вы сделаете это как можно раньше. В этом случае вы существенно увеличите свои шансы на выздоровление.
На какие признаки заболевания обратить пристальное внимание?
Важно! Следует понимать, что клиническая картина заболевания может иметь специфические признаки. При наличии любого подозрения на аденомиоз матки следует обратиться к врачу как можно быстрее.
Как проводится диагностика заболевания?
К лечению приступают только после постановки точного диагноза. Заподозрить наличие диффузного внутреннего эндометриоза матки можно по наличию основных симптомов (боль, мажущие кровянистые выделения). Подтвердить патологию позволяет ряд исследований.
Как проводится лечение заболевания?
Консервативное лечение внутреннего эндометриоза матки
Основная терапия направляется на снижение уровня эстрогенов. Используемые для терапии препараты делятся на несколько типов.
Терапия не является однонаправленной.
Также для терапии применяются седативные и противовоспалительные средства, витамины и др. Они позволяют поддерживать оптимальное состояние всего организма женщины. Особое внимание уделяется средствам, которые помогают увеличить уровень гемоглобина. Это связано с тем, что женщина теряет много крови во время маточных кровотечений, что вызывает слабость, сонливость, может привести к серьезным патологическим состояниям.
Важно! Следует приготовиться к тому, что заниматься лечением нужно будет очень долго. Нередко терапия проводится в течение нескольких лет. При этом гормональные препараты неизбежно оказывают воздействие на организм пациентки. В некоторых ситуациях последствия являются непредсказуемыми.
Кроме того, к сожалению, нередко возникают ситуации, когда одним консервативным лечением помочь пациентке невозможно.
Хирургическая терапия внутреннего эндометриоза матки
Такая терапия проводится только по строгим показаниям.
Обычно проводится удаление матки и яичников. Конечно, существуют и органосохраняющие операции, но нередко у женщин имеются противопоказания к их проведению.
Есть ли другие варианты оперативного вмешательства?
Да! Сегодня существуют новые подходы к терапии внутреннего эндометриоза матки. Они являются более безопасными, позволяют сохранить матку, способность женщины стать матерью.
Эмболизация маточных артерий
Данная методика позволяет сохранить матку. Именно это очень важно для любой женщины. При этом аденомиоз не беспокоит пациентку. Она не страдает от постоянных кровотечений, боли, слабости. Существенно сокращается риск возникновения анемии.
В чем заключается суть лечения?
Напомним, что аденомиоз является заболеванием, при котором эндометрий начинает расти там, где его быть не должно. При эмболизации прекращается питание тех ветвей, которые питают патологические образования. При этом здоровые части эндометрия не страдают. Добиваются этого путем введения в сосуды специальных эмболизационных частиц.
Для эмболизации артерий матки необходима пункция. Она проводится в верхней части бедра. Прокол осуществляется под местной анестезией и не вызывает боли.
После этого в сосуд вводится катетер. Он проводится в артерии матки. Продвижение катетера по сосудам также не вызывает дискомфорта. После установки катетера через него вводятся специальные эмболизационные частицы. Они имеют размер 0, 5 мм, не вызывают неприятных ощущений, никак не сказываются на состоянии здоровья пациентки. Обычно процедура длится 1-1,5 часа.
В течение 7-8 часов после процедуры пациентка испытывает болевые ощущения в брюшной области. Это связано с закупоркой артерий матки. Обычно назначаются специальные болеутоляющие средства. Они позволяют полностью устранить дискомфорт.
Основные преимущества эмболизации артерий матки:
Может ли аденомиоз перерождаться в злокачественную опухоль?
Такие случаи фиксируются крайне редко. При выраженной реакции организма на введение эстрогенов в ткани эндометрия могут происходит изменения, способствующие малигнизации. Но перерождение происходит лишь в единичных случаях.
Важно! Это не значит, что не нужно заниматься лечением! Любая женщина всегда должна следить за своим здоровьем. При любых признаках заболевания следует обратиться к врачу. Следует понимать, что кровотечения являются опасными, боль существенно снижает качество жизни.
Особенности терапии в центре С. А. Капранова
В настоящий момент профессор С. А. Капранов и специалисты центра эндоваскулярной хирургии имеют уникальный для России опыт применения эндоваскулярной эмболизации артерий. Это позволяет им проводить терапию не только основного заболевания, но и сочетать методы лечения очаговых, узловых, диффузных форм с миомой матки, патологией эндометрия.
До проведения эндоваскулярного вмешательства (ЭМА) большинству наших пациенток в связи с наличием сильных маточных кровотечений довелось пройти многократные неприятные процедуры выскабливания слизистой матки, многим из них прописывалась малоэффективная гормональная терапия. В результате этого женщинам пришлось принимать сильные гормональные препараты на протяжение длительного времени – от нескольких месяцев до 2 лет. Все это давало незначительный эффект: в редких случаях – до 6 месяцев. В некоторых случаях аденомиоз не был устранен. Терапия вообще не дала никакого эффекта.
Профессор С. А. Капранов и его коллеги разработали и активно внедряют особенные методики эндоваскулярного лечения – этапную и парциальную эмболизацию сосудов, проводят скрупулезный подбор величины эмболов с учетом индивидуальных особенностей строения сосудов пациентки. Кроме прочего, применение только ультрасовременных эмболизационных препаратов позволяет добиться в терапии женщин колоссальных положительных результатов.
Можно ли полностью устранить аденомиоз?
Это доказано клинически. При заболевании, которое протекало без осложнений, сопутствующих заболеваний, через месяц после ЭМА около 50% пациенток отметили полное исчезновение симптомов.
Уже через 3 месяца после вмешательства у 100% пациенток полностью стабилизируется менструальный цикл.
Через 5 месяцев после операции отмечается сокращение кровопотери во время месячных. Это позволяет повысить уровень гемоглобина в крови. Длительность менструации стабилизируется на 37%.
В случае если аденомиоз сочетался с миомой, клиническая эффективность методики составляет 97%. Спустя 5-6 месяцев после операции у 78% женщин исчез болевой синдром, постепенно стабилизировалась и менструальная функция. Причем она остается неизменной на протяжении года и более длительных сроков.
В центре профессора Капранова предлагаются следующие услуги.
Целенаправленная этапная и парциальная эмболизация с учетом индивидуальных особенностей организма и степени заболевания.
Подбор используемых препаратов в зависимости от размера и формы сосудов. Специалисты используют только самые современные средства. В их числе: Contour (Boston Scientific), BeadBlock (Terumo, Japan) и Embosphere (Merit Medical, USA).
К основным достоинствам терапии в центре профессора Капранова относят:
От чего зависят цены?
Окончательная стоимость терапии зависит от ряда внешних факторов (быстроты и удобства предоперационного обследования, комфортности и быстроты самой госпитализации и т. п.), не имеющих прямого отношения к лечебной деятельности. Благодаря этому даже с минимальными расходами вы получаете полноценную профессиональную помощь.
Звоните по личным номерам профессора Сергея Анатольевича:
Со специалистом вы сможете обсудить все особенности предстоящей терапии, условия ее проведения. Немаловажно и то, что место для проведения операции вы выбираете самостоятельно. Это обусловлено тем, что эндоваскулярный хирург работает в нескольких клиниках.
Также вы можете созвониться с администраторами тех медицинских центров, в которых практикует Сергей Анатольевич. Специалисты ответят на все вопросы.
Внутренний эндометриоз (аденомиоз)
Эндометриоз матки представляет собой доброкачественный патологический процесс, характеризующийся появлением в миометрии эпителиальных (железистых) и стромальных элементов эндометриального происхождения. Различают три степени распространения эндометриоза матки, а также его очаговую, кистозную и узловую формы. При очаговой и узловой формах патологические изменения могут отмечаться в любых отделах матки. Основное отличие этих форм эндометриоза от миоматозных узлов состоит в том, что периферические границы очага эндометриоза нечеткие, а при миоматозном узле − четкие и ровные в связи с наличием капсулы.
При диагностике эндометриоза чаще всего (до 80% случаев) выявляют его диффузную форму, диффузно-узловые формы процесса обнаруживают гораздо реже (до 10%). На эндометриоз с очагами в миометрии приходится не более 7% случаев. Узловая форма эндометриоза матки, проявляющаяся изолированным расположением крупных узлов, составляет не более 3% случаев. При наличии эндометриоидных кист в миометрии отмечается изменение их размеров в зависимости от фазы цикла. Изолированную форму эндометриоза матки выявляют не более чем у половины пациенток. Чаще всего эндометриоз матки сочетается с эндометриозом ректовагинального пространства и эндометриоидными кистами яичников.
В настоящее время для диагностики внутреннего эндометриоза в основном используют эхографию. При подозрении на внутренний эндометриоз УЗИ следует проводить во вторую фазу менструального цикла, предпочтительно за несколько дней до начала менструации. При этом наибольшее внимание, особенно для диагностики начальных проявлений эндометриоза, необходимо обращать на состояние базального слоя эндометрия. Для выявления внутреннего эндометриоза следует использовать только влагалищную эхографию и проводить до и после менструации.
Выполненные исследования позволили выявить следующие наиболее характерные признаки I степени распространенности эндометриоза матки:
Симптомы аденомиоза II степени распространенности, выявленные на сканограммах:
Симптомы аденомиоза III степени распространенности, выявленные на сканограммах:
При узловой и очаговой формах аденомиоза на сканограммах определяли следующие эхографические признаки:
В целом использование указанных критериев позволяет установить аденомиоз I степени распространенности в 88,5% случаев, II степени − в 90%, III степени − в 96,2%, при очаговой форме − в 89,5%, при узловой − в 93,3% случаев. Представленные данные свидетельствуют, что эхография в настоящее время является наиболее информативным методом диагностики аденомиоза, несмотря на определенные сложности и известный субъективизм при интерпретации эхограмм.
Наибольшие трудности возникают при сочетании эндометриоза с множественными интерстициально расположенными миомами матки. В подобных случаях при эхографии не всегда представляется возможным установить или исключить рассматриваемую патологию. При выполнении КТ у больных очаговой формой аденомиоза обращает на себя внимание неоднородность структуры миометрия из-за наличия мелких очагов разной формы и низкой плотности, не имеющих четких границ с нормальной тканью миометрия. Вследствие неравномерного накопления контрастного вещества миометрием и эндометриоидными очагами миометрий имеет вид сот.
При диффузной форме аденомиоза матка увеличена, шаровидной формы, имеет нечеткие контуры и разную толщину передней и задней стенок.
При узловой форме аденомиоза матка увеличена из-за образований округлой формы и низкой плотности без четких границ в толще миометрия.
Узлы при аденомиозе в отличие от миомы матки не имеют псевдокапсулы, четких границ и сосудистых ветвей. КТ не является основным методом диагностики аденомиоза, кроме того, для его обнаружения необходимо проведение исследования с рентгеноконтрастным болюсным усилением.
Специфические признаки, характеризующие аденомиоз I степени, по данным МРТ следующие:
При II степени распространения процесса, помимо всех признаков, характерных для аденомиоза I степени, отмечаются также:
При III степени распространения процесса к описанным выше признакам I и II стадий присоединяются: суммарное увеличение размеров матки:
При аденомиозе IV степени в патологический процесс вовлекается париетальная брюшина малого таза и соседних органов, формируется выраженный спаечный процесс. При этом на МРТ отмечают бугристые неровные контуры матки, ее деформацию из-за локально расположенных по поверхности эндометриоидных гетеротопий, представленных очагами МР-сигнала разной интенсивности:
Таким образом, полученные данные свидетельствуют о больших возможностях МРТ в диагностике аденомиоза; изученные особенности МР-проявлений разных форм аденомиоза позволяют достоверно диагностировать сам процесс и его распространенность. Чувствительность, специфичность и точность МРТ в диагностике аденомиоза не менее 95%.
Миометрий гомогенный что это такое
В третьем триместре физиологической беременности происходят структурно-функциональные в мышце матки, наиболее эти изменения затрагивают нижний сегмент матки, заключающиеся в истончении миометрия. В тоже время толщина мышечной ткани других отделов матки, особенно дна, возрастает, что подтверждено многочисленными научными исследованиями. На сегодняшний день УЗИ является основной методикой, позволяющей осуществлять оценку состояния миометрия. Миометрий сонографически определяется как эхо гомогенная структура между серозной и децидуальной оболочкой матки. Динамическое изменение биометрических показаний толщины миометрия в процессе родов и раннего послеродового находятся в процессе изучения.
Цель исследования: определить динамику изменений толщины миометрия накануне срочных родов, в первом, во втором, в третьем периодах родов и раннем послеродовом периоде.
Материалы и методы. В соответствии с поставленной задачей с помощью УЗИ были произведены измерения толщины миометрия в области дна, тела (передняя стенка) и нижнего сегмента у 100 беременных накануне срочных родов (39,7 ± 1,8 нед.), из них у 38 пациенток в родах и раннем послеродовом периоде. Одним из условий отбора в изучаемую группу в процессе родов было наличие координированной родовой деятельности и предполагаемая масса плода в пределах 3200–3600 г. УЗИ проводилось в фазы первого периода: латентную, активную, замедления; а также во втором, третьем периодах родов и раннем послеродовом периоде. УЗИ осуществлялись во время интервала между схватками. Исследования проводились на аппаратах: Hitachi 5500 Hi Vision, Fukuda Denshi UF-4100.
В результате проведенных исследований установлено, что при доношенной беременности толщина миометрия в дне и в теле матки сопоставила 7,9 ± 0,7 и 7,2 ± 0,6 мм (таблица). Нижний сегмент матки значительно тоньше – 4,3 ± 0,39 мм р. В начале родов, а именно в латентную фазу, показатели толщины миометрия дна и тела матки уменьшены по сравнению с аналогичными значениями при беременности, однако, измеряемые значения в зоне нижнего сегмента оставались прежними.
Локализация исследования толщины миометрия матки
Миометрий гомогенный что это такое
При ультразвуковом исследовании органов женского малого таза используется два основных доступа: трансвагинальный и трансабдоминальный, но возможно и трансректальное исследование. Трансвагинальное (чрезвлагалищное) исследование производится у пациенток живущих половой жизнью и не имеющих противопоказаний к использованию данного доступа. Трансабдоминальное исследование проводится через переднюю брюшную стенку конвексным датчиком при наполненном мочевом пузыре (100-300 мл) у пациенток не живших половой жизнью, либо при невозможности выполнения исследования вагинальным доступом. При высоко квалифицированном (экспертном) исследовании используются оба датчика. Разновидностью трансвагинального исследования является транслабиальный доступ при котором трансвагинальный (эндокавитальный, микроконвексный) датчик устанавливается в предверие влагалища. Транслабиальный доступ позволяет оценить влагалище, уретру, прямую кишку.
Ультразвуковое исследование нормальной матки включает оценку следующих параметров:
Во фронтальной плоскости определяют: срединное положение матки, отклонение вправо или влево.
Рис. Варианты расположения матки в сагиттальной плоскости сканирования
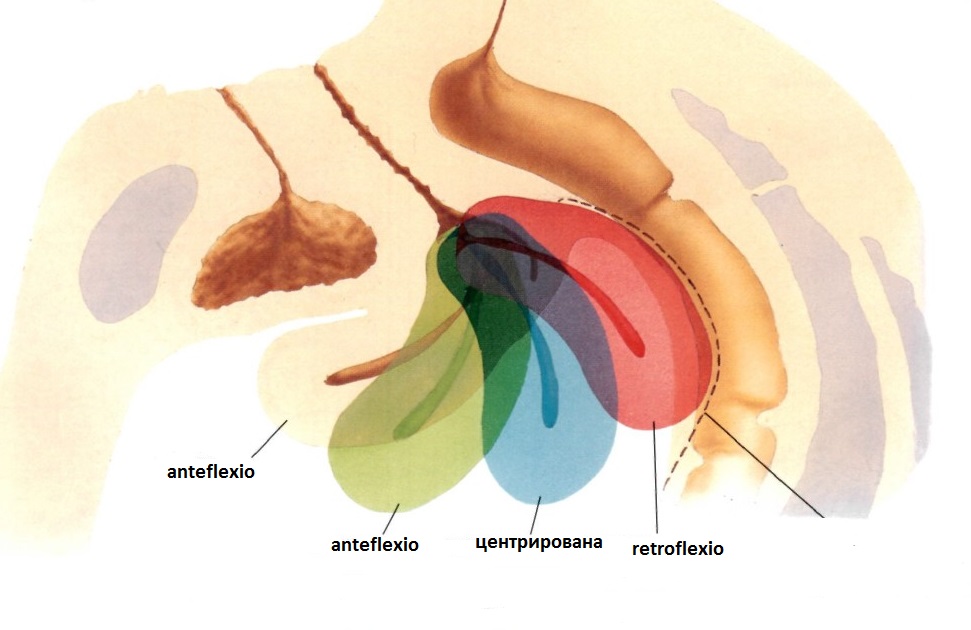 |
| Клип. Anteflexio. | Клип. Retroflexio. |
Однако, в ряде случаев, матка может изменять свое положение в зависимости от расположения датчика в малом тазу.
Различают 3 основных анатомических варианта расположения трансвагинального датчика:
Помимо этого трансвагинальное сканирование возможно из положения в боковом своде, средней трети и предверия влагалища.
| Клип. Изменение положение матки в зависимости от расположения и компрессии датчика. Сканирование производится только в одной (сагиттальной) проекции. Изменение расположения происходит от retroflexio до anteflexio и обратно с промежуточным состоянием в центрированном расположении. |
| Клип. Седловидная полость матки. |
Расчет объема матки может выполняться двумя методами:
1. По формуле Стрижакова-Давыдова:
V = (L+W+H) 3 : 60,79
2. По формуле: V=АхВхСх0,5
| Клип. Измерение матки и яичников. Трансвагинальное сканирование. |
| Клип. Измерение матки и яичников. Трансабдоминальное сканирование. |
5. Состояние миометрия. В норме миометрий визуализируется как гипо или изоэхогенная структура с мелко или среднезернистой неоднородностью.
В некоторых случаях удается визуально дифференцировать мышечные слои миометрия (надсосудистый, сосудистый, подсосудистый). Границей между надсосудистым и сосудистым слоями миометрия являются аркуатные вены. Сосудистый слой миометрия (циркуляторный) является наиболее развитым мышечным слоем. Надсосудистый и подсосудистый слои (продольные) менее развиты, их толщина составляет 4-6 мм.
При ряде диффузных изменений миометрия (внутренний эндометриоз, фиброматоз, миометрит) удается отчетливо визуализировать слои миометрия.
| Клип. Визуализация слоистости миометрия на фоне диффузной формы внутреннего эндометриоза. |
| Клип. Визуализация слоистости миометрия. |
| Клип. Визуализация слоистости миометрия. |
| Клип. Визуализация слоистости миометрия. |
Помимо анатомической оценки строения миометрия немаловажно уметь оценивать сократительную активность миометрия. Оценка включает в себя определение выраженности сократительной активности, а также тип сократительной деятельности.
Наибольшую сократительную активность миометрий проявляет во время месячных и в периовуляторный период.
По типу сокращений можно выделить:
Атонический тип — отсутствие сократительной активности миометрия. От симметричного спастического отличается отсутствием разницы толщины эндометрия в разные моменты ультразвукового исследования.
| Клип. Сократимость миометрия. |
| Клип. Сократимость миометрия (тот же клип с ускорением видео в 6 раз). |
| Клип. Сократимость миометрия с ускорением видео в 6 раз. |
| Клип. Сократимость миометрия с ускорением видео в 6 раз. |
| Клип. Сократимость миометрия с ускорением видео в 6 раз. |
| Клип. Сократительная активность матки в фазу десквамации. |
| Клип. Сократительная активность матки в периовуляторный период. |
| Клип. Сократительная активность матки в периовуляторный период. |
| Клип. Перемещение жидкостного компонента в полости матки на фоне сократительной активности миометрия. Конец фазы десквамации/фаза начальной пролиферации. |
| Клип. Та же пациентка. Ускорение видео клипа в 6 раз. |
| Клип. Сократительная активность миометрия в постовуляторный период. Видео ускорено в 6 раз. |
| Клип. Сократительная активность миометрия у пациентки 68 лет на фоне диффузной формы гиперплазии эндометрия. Видео ускорено в 6 раз. |
| Клип. Сократительная активность миометрия. НМЦ. Видео ускорено в 6 раз. НМЦ 47-й день м.ц. |
| Клип. Сократительная активность миометрия двурогой матки в предовуляторном периоде. |
| Клип. Та же пациентка. Сократительная активность миометрия двурогой матки в предовуляторном периоде. Видео ускорено в 6 раз. |
| Клип. Двурогая матки. Различне толщины эндометрия в рогах в зависимости от расположения стороны овуляторности. |
| Клип. Сократительная активность шейки матки. Уменьшение размеров тела матки в сравнении с шейкой матки. Менопауза 5 лет. |
| Клип. Та же пациентка. Сократительная активность шейки матки с ускорением видео в 6 раз. |
| Клип. Та же пациентка. Сократительная активность шейки матки. |
| Клип. Та же пациентка. Сократительная активность шейки матки с ускорением видео в 6 раз. |
| Клип. Уменьшение размеров тела матки в сравнении с шейкой матки. Менопауза 1 год. |
| Клип. Сократительная активность тела и шейки матки с ускорением видео в 6 раз. |
| Клип. Сократитальная активность маточной трубы. |
| Клип. Та же пациентка. Сократительная активность маточной трубы с ускорением видео в 6 раз. |
| Клип. Сократитальная активность маточной трубы. |
| Клип. Та же пациентка. Сократительная активность маточной трубы с ускорением видео в 6 раз. |
| Клип. Сократитальная активность маточной трубы. |
| Клип. Та же пациентка. Сократительная активность маточной трубы с ускорением видео в 6 раз. |
| Клип. Сократительная активность маточной трубы с ускорением видео в 6 раз. |
| Клип. Сократительная активность фимбриального отдела маточной трубы. |
| Клип. Та же пациентка. Сократительная активность фимбриального отдела маточной трубы с ускорением видео в 6 раз. |
| Клип. Сократительная активность маточной трубы с наличием жидкостного внутрипросветного содержимого. Видео ускорено в 6 раз. |
Толщина эндометрия измеряется в срединной сагиттальной плоскости сканирования на уровне верхней или средней трети полости матки (замер производится от базального слоя эндометрия одной стенки до базального слоя противоположной стенки) вдоль передне-заднего размера матки в месте его наибольшей толщины.
При измерении совокупной толщины листков эндометрия (толщины эндометрия) обращают внимание на симметричность их толщины.
В норме толщина переднего и заднего листков эндометрия одинаковая. Однако при ряде состояний патологии эндометрия возможна различная толщина листков эндометрия.
| Клип. Различной толщины листки эндометрия. |
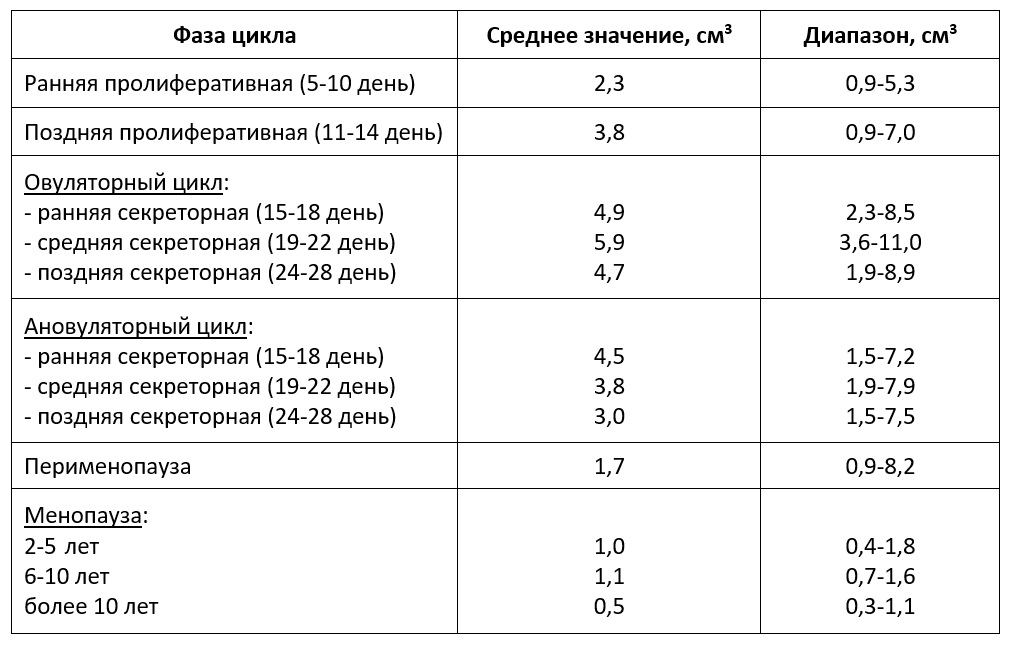
Перспективным методом более точной количественной оценки эндометрия считается расчет объема эндометрия, который может быть рассчитан двумя методами:
Измерение объема эндометрия с помощью 3D реконструкции свидетельствует о том, что эти результаты составляют около 75% от вычисленного по формуле линейных размеров в трех взаимно перпендикулярных плоскостях (Озерская И.А., 2013).
| Табл. Показатели объема эндометрия (5, 50, 95-й процентиль, Озерская И.А. 2013) |
 |
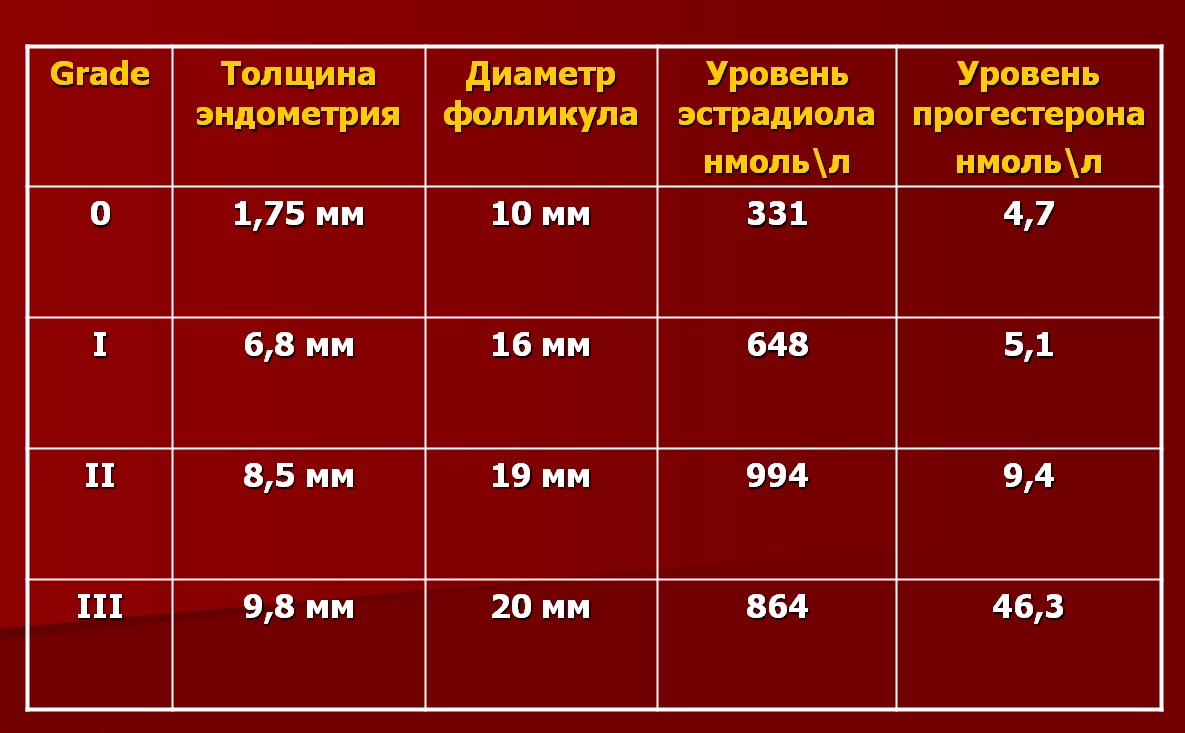
Помимо толщины оценивается функциональное состояние эндометрия, изменяющееся в зависимости от дня менструального цикла. Выделяют 4 основных типа эхографической визуализации состояния эндометрия, соответствующих физиологическим процессам в течении менструального цикла.
Табл. Оценка состояния эндометрия по шкале Grade.
 |  |
| Клип. 5-ти слойная структура эндометрия. |
Накануне месячных (за 1-2-3 дня до начала десквамации) в структуре эндометрия на границе базального и функционального слоев эндометрия начинает визуализироваться тонкий гипоэхогенный слой параллельный базальному.
| Клип. Эндометрий за 2 дня до начала месячных. |
| Клип. Переполненные секретом железы эндометрия. Лактация. Структурные изменения яичников по типу чрезмерно развитого фолликулярного аппарата. Толщина эндометрия 18 мм. |
| Клип. Расширенная железа эндометрия (дифференцировать с пролабирующей в полость матки эндометриоидной гетеротопией). |
Озерская И.А. «Эхография в гинекологии». Издательский дом Видар-М, 2013, С-43.
| Клип. Измерение толщины М-эхо, эндометрия, просвета полости матки. |
| Клип. Измерение М-эхо, толщины просвета полости матки. |
| Клип. Расширение полости матки за счет гетерогенного содержимого повышенной эхогенности, иммитирующее слоистость эндометрия. |
| Клип. Отсутствие визуализации типичной картины базального слоя эндометрия. |
| Клип. Фиброзные изменения базального слоя на отграниченном участке. |
| Клип. Фиброзные изменения базального слоя на отграниченном участке. |
| Клип. Визуализация желез эндометрия (маточных желез) за счет перенаполнения секретом при задержке mensis. |
Кровоснабжение матки.
На современных ультразвуковых сканерах в режиме ЦДК возможна визуализация сосудистого русла на протяжении от маточных артерии и вены до уровня спиралевидных артерий.
В связи с извитым ходом сосудов кровоснабжающих матку и придатки не всегда имеется возможность соблюсти угол инсонации, в связи с чем для оценки гемодинамического состояния органов малого таза применяются уголнезависимые индексы. Наиболее часто при оценке органов женского малого таза используются индекс резистентности (RI) и пульсационный индекс (PI).
Индекс резистентности (RI) расчитывается по формуле:
Пульсационный индекс (PI) рассчитывается по формуле:
| Клип. Визуализация анастамозов конечных ветвей маточных артерий в области дна матки. |
| Клип. Оценка кровотока в маточных артериях. |
| Клип. Измерение RI маточных артерий. |
| Клип. Оценка кровотока в маточных артериях. |
| Клип. Анатомическая извитость маточной артерии и вены. |
| Клип. Анатомическая извитость маточной артерии. |
Перспективным методом исследования маточного кровотока считается оценка объемного кровотока (Vvol). Объемный кровоток показывет количество протекающей по сосуду крови за единицу времени и рассчитыватся по формуле:
Vvol = Vmean x S,
Площадь сосуда рассчитывается по формуле:
S = πd 2 : 4,
Vvol = Vmean x d 2 x 0,785
Единицей измерения Vvol является мл/сек.
Используя значения суммы объемного кровотока в обеих маточных артериях и значение объема матки можно рассчиталь индекс артериальной перфузии матки (ИАП), отражающий количество поступающей крови в одну секунду в 1 см 3 тела матки.
ИАП = (VvolМАправая + VvolМАлевая) : Vматки
Ультразвуковые сканеры с режимом 4D позволяют оценивать следующие дополнительные параметры кровотока:
Артериальное кровоснабжение матки:
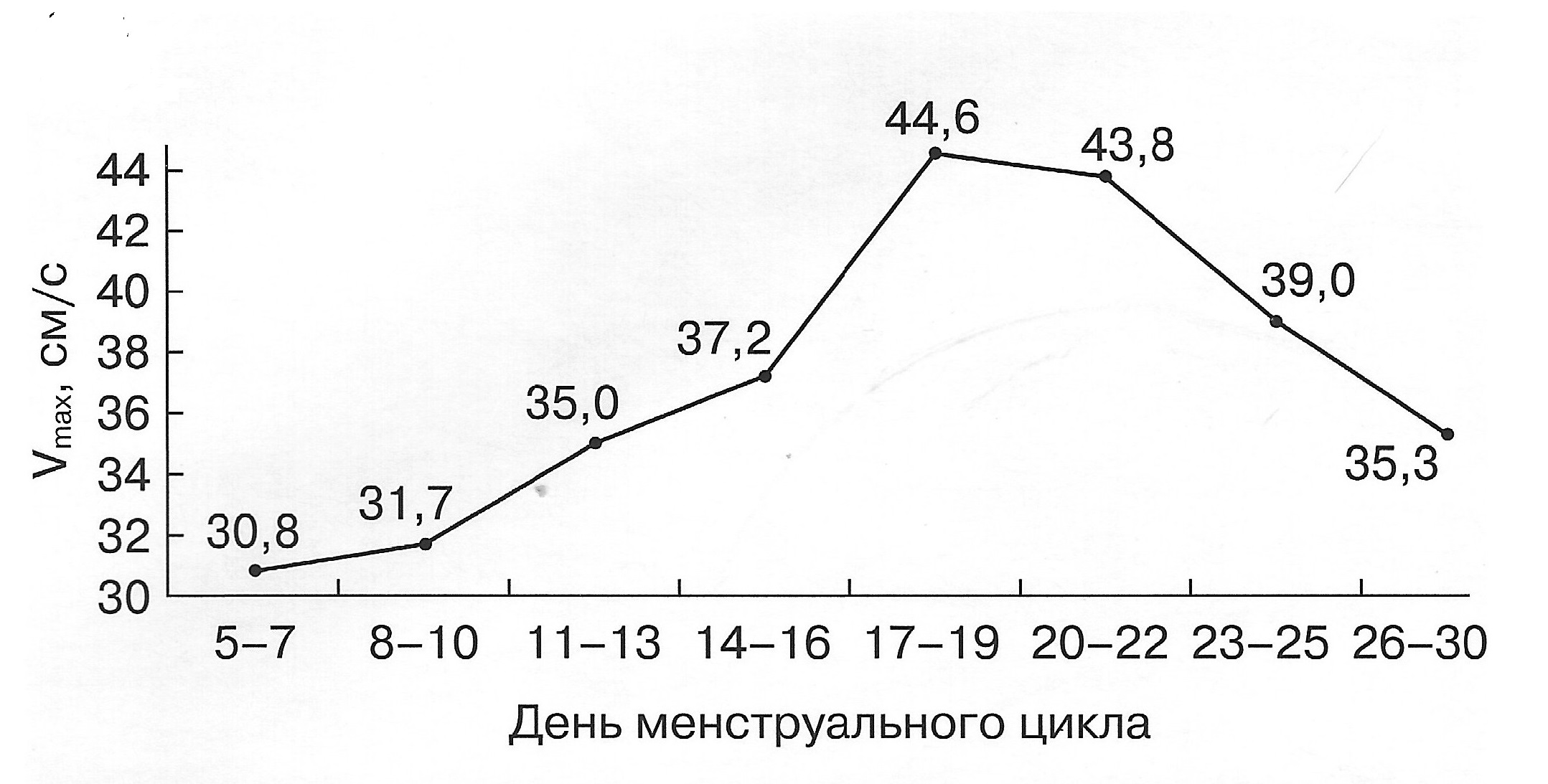
Спектр артериальной кривой скорости кровотока маточной артерии имеет острый систолический пик и конечно-диастолическую скорость. В пролиферативной фазе более чем у 90% женщин определяется глубокая дикротическая (протодиастолическая) выемка, которая может достигать нулевой (базовой) линии. В секреторной фазе протодиастолическая выемка выражена гораздо меньше вплоть до полного исчезновения.
| Диаграмма. Динамика максимальной скорости кровотока (Vmax) в зависимости от дня менструального цикла (Озерская И.А. 2013). | Диаграмма. Динамика минимальной скорости кровотока (Vmin) в зависимости от дня менструального цикла (Озерская И.А. 2013). |
 | 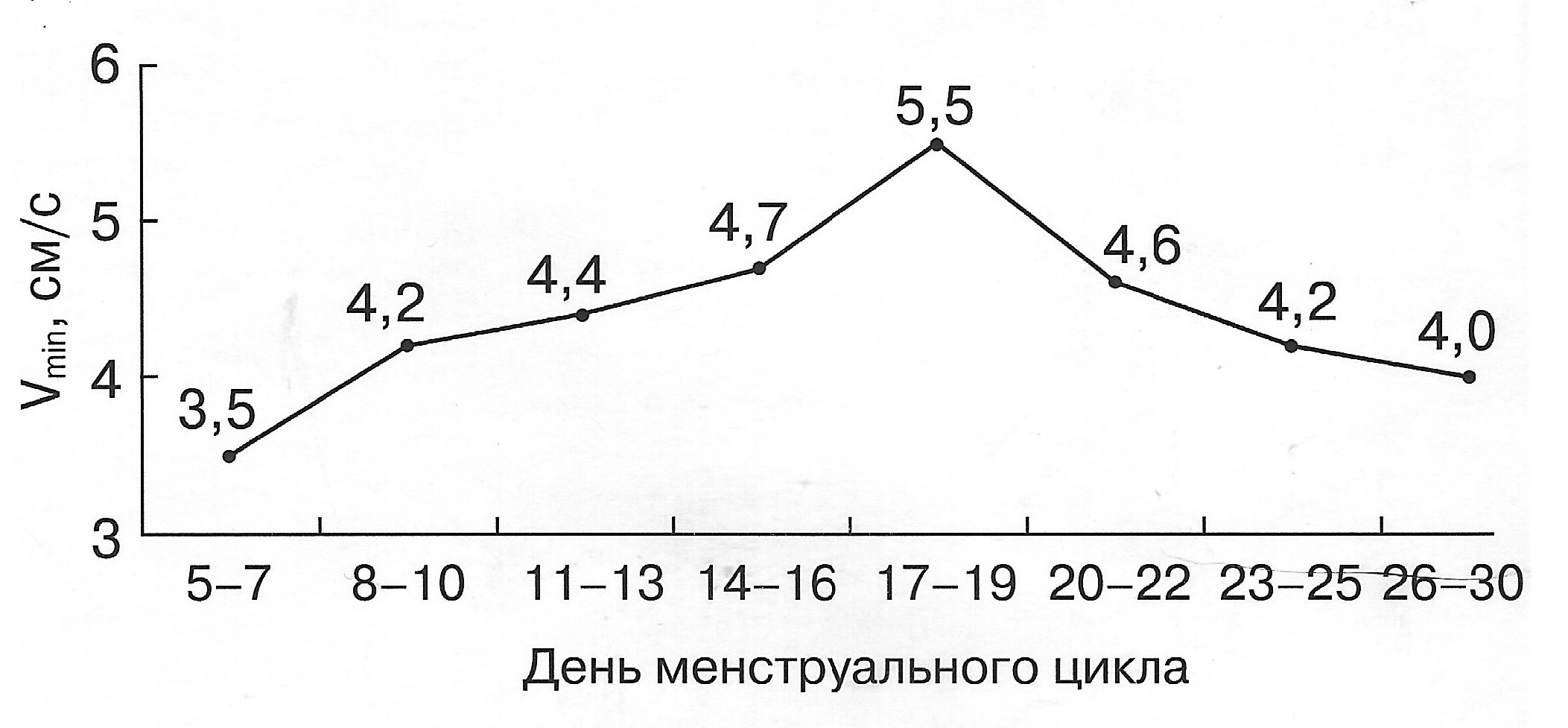 |
| Табл. Показатели максимальной (Vmax), минимальной (Vmin) и средней (Vmean) артериальной скорости в маточных артериях (50-й процентиль), (Озерская И.А. 2013). |
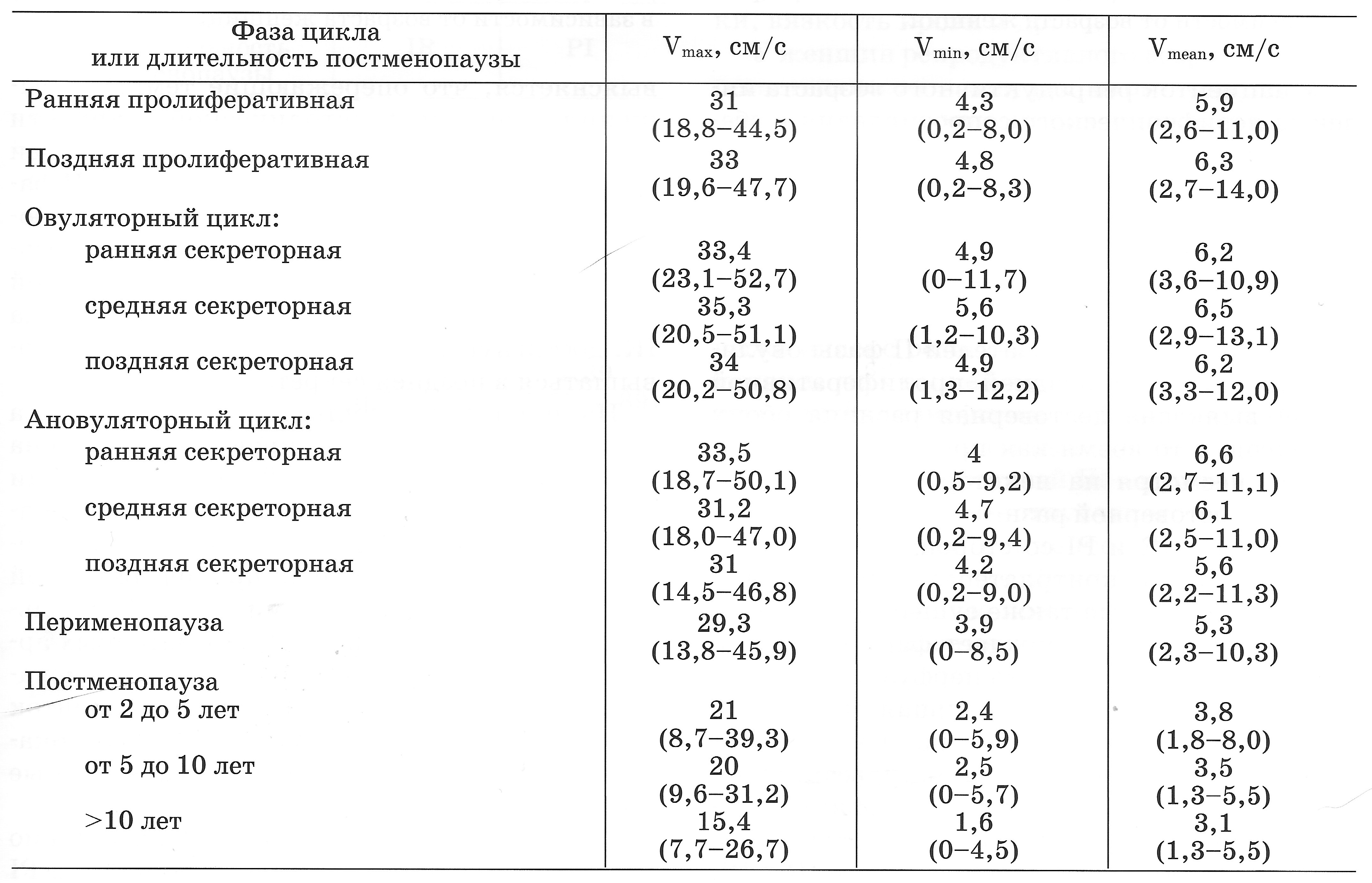 |
| Диаграмма. Динамика RI маточных артерий в зависимости от дня менструального цикла (Озерская И.А. 2013). | Диаграмма. Динамика PI маточных артерий в зависимости от дня менструального цикла (Озерская И.А. 2013). |
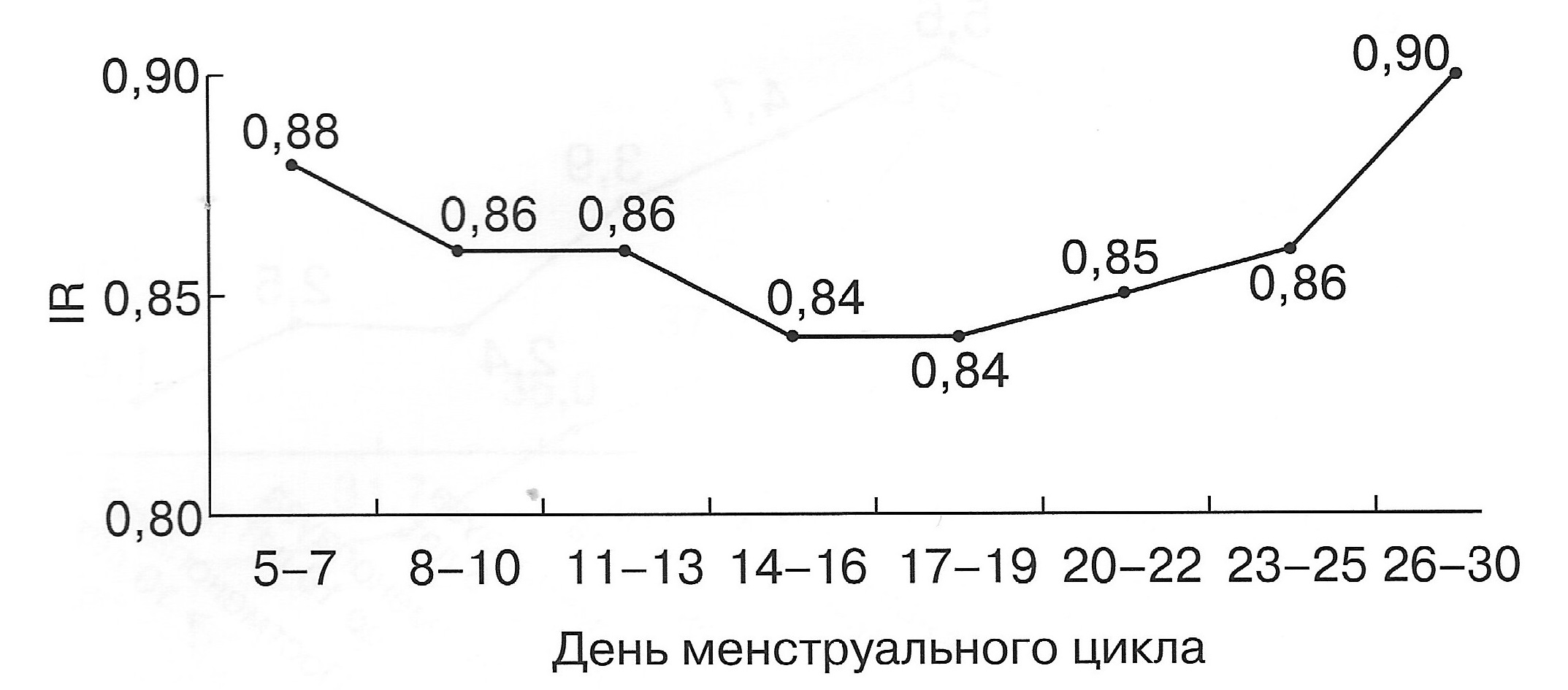 | 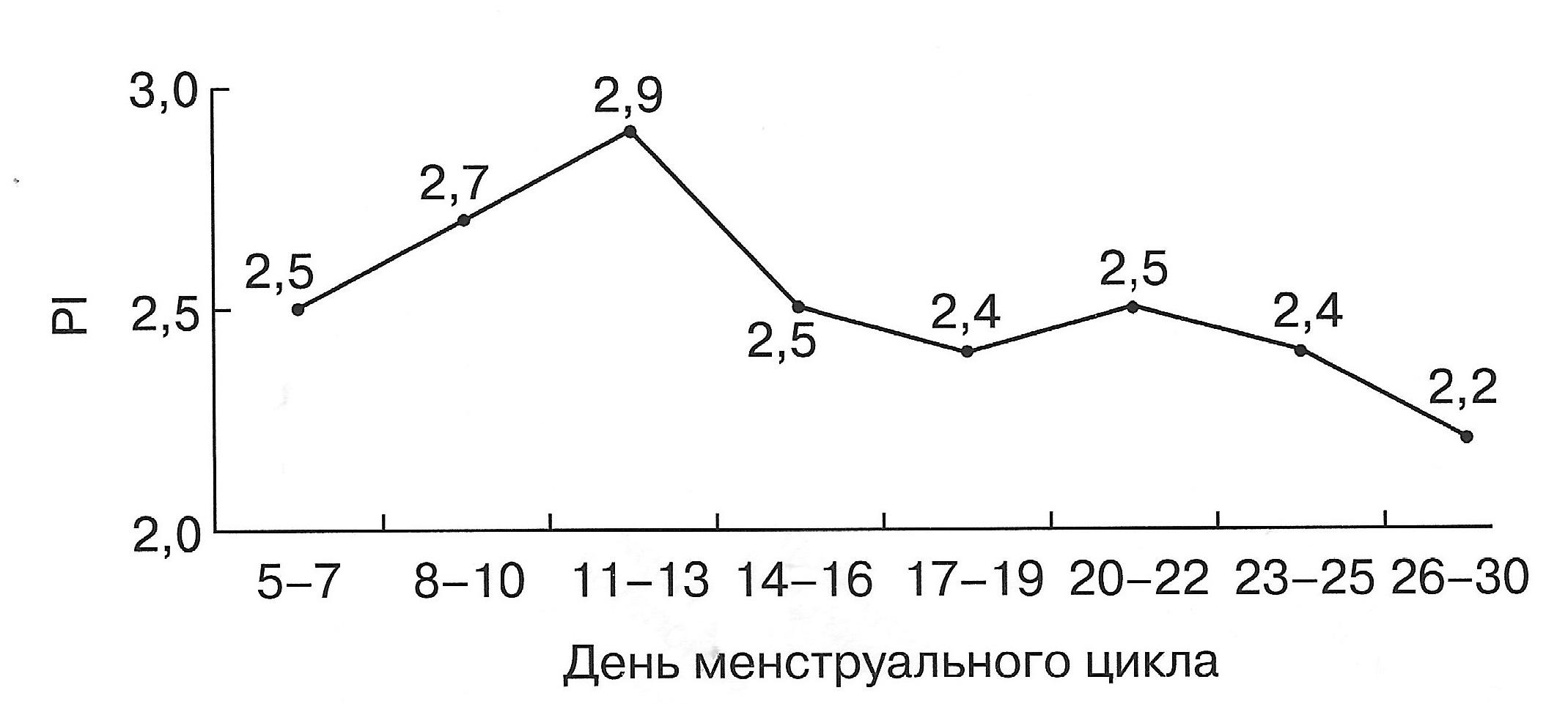 |
| Табл. Показатели RI и PI в маточных артериях (Озерская И.А. 2013). |
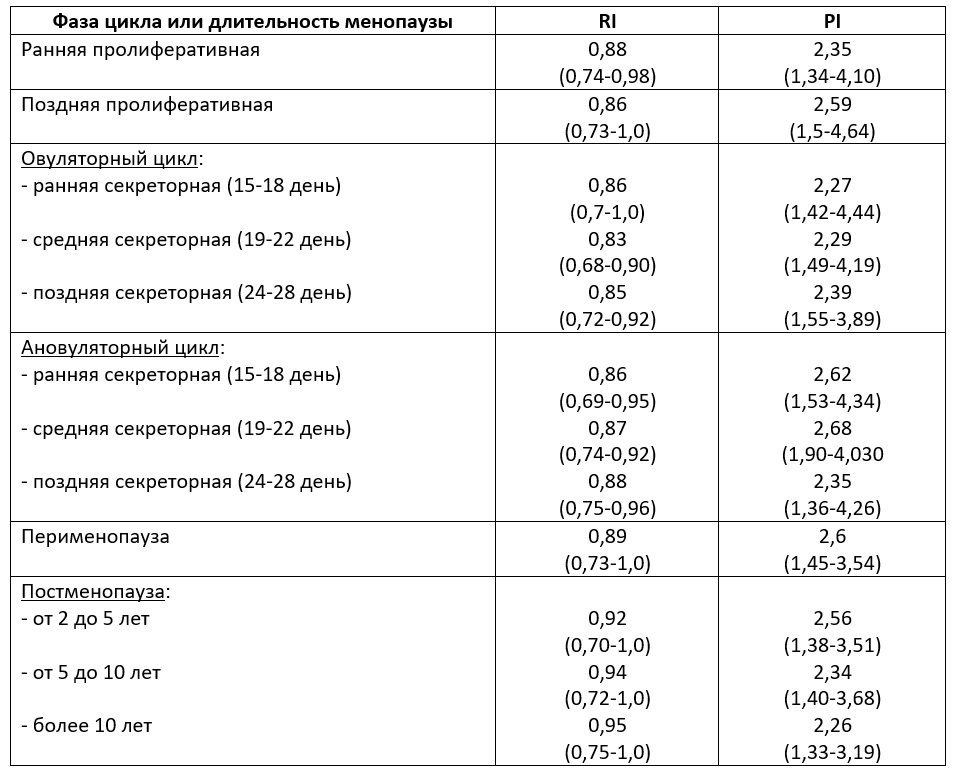 |
| Табл. Показатели RI в артериях матки у женщин репродуктивного возраста (Озерская И.А. 2013). |
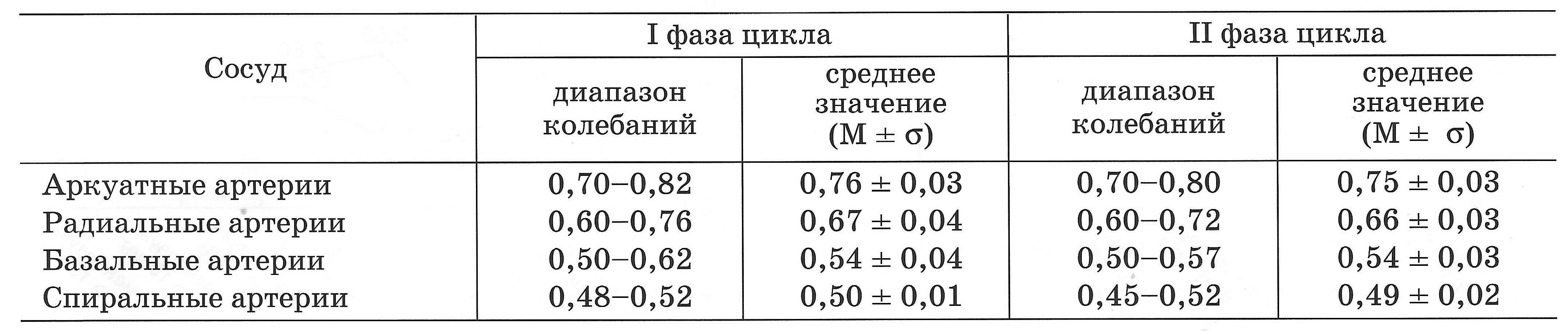 |
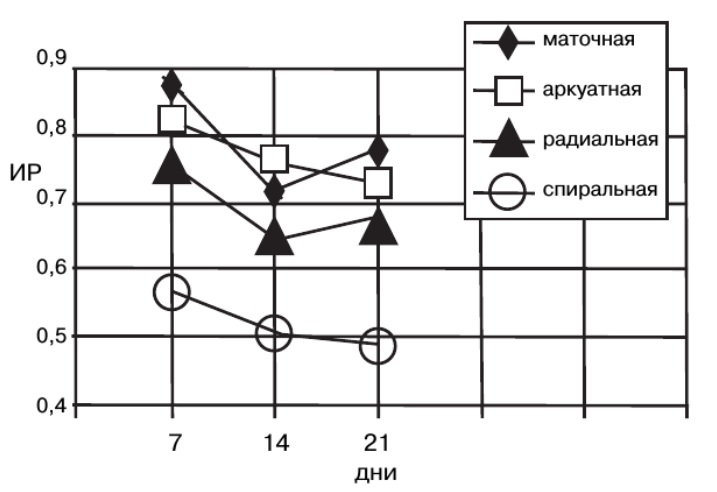 | 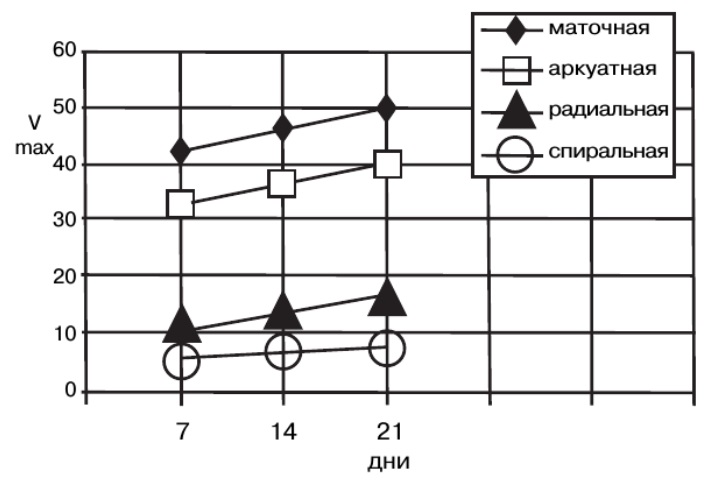 |
| Рис. Динамика изменений показателей пиковой систолической скорости кровотока (Vmax) в сосудах матки в течение овуляторного менструального цикла. |
| Табл. Показатели скорости кровотока в венах тела матки (Озерская И.А. 2013). |
 |
| Диаграмма. Динамика объемного кровотока (Vvol) маточных артерий в зависимости от дня менструального цикла (Озерская И.А. 2013). |
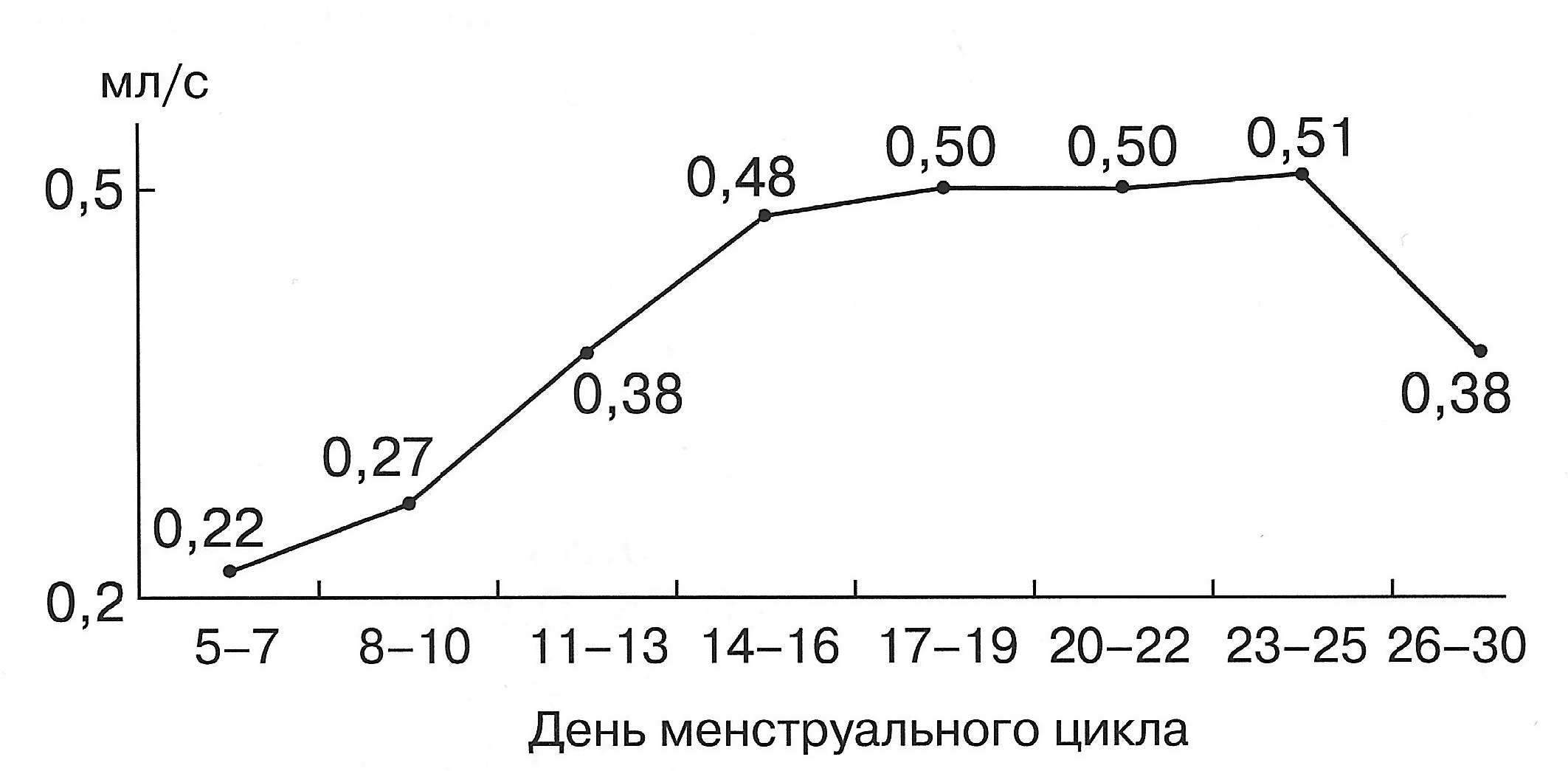 |
| Диаграмма. Динамика объемного кровотока (Vvol) маточных артерий в зависимости от возраста женщин (Озерская И.А. 2013). |
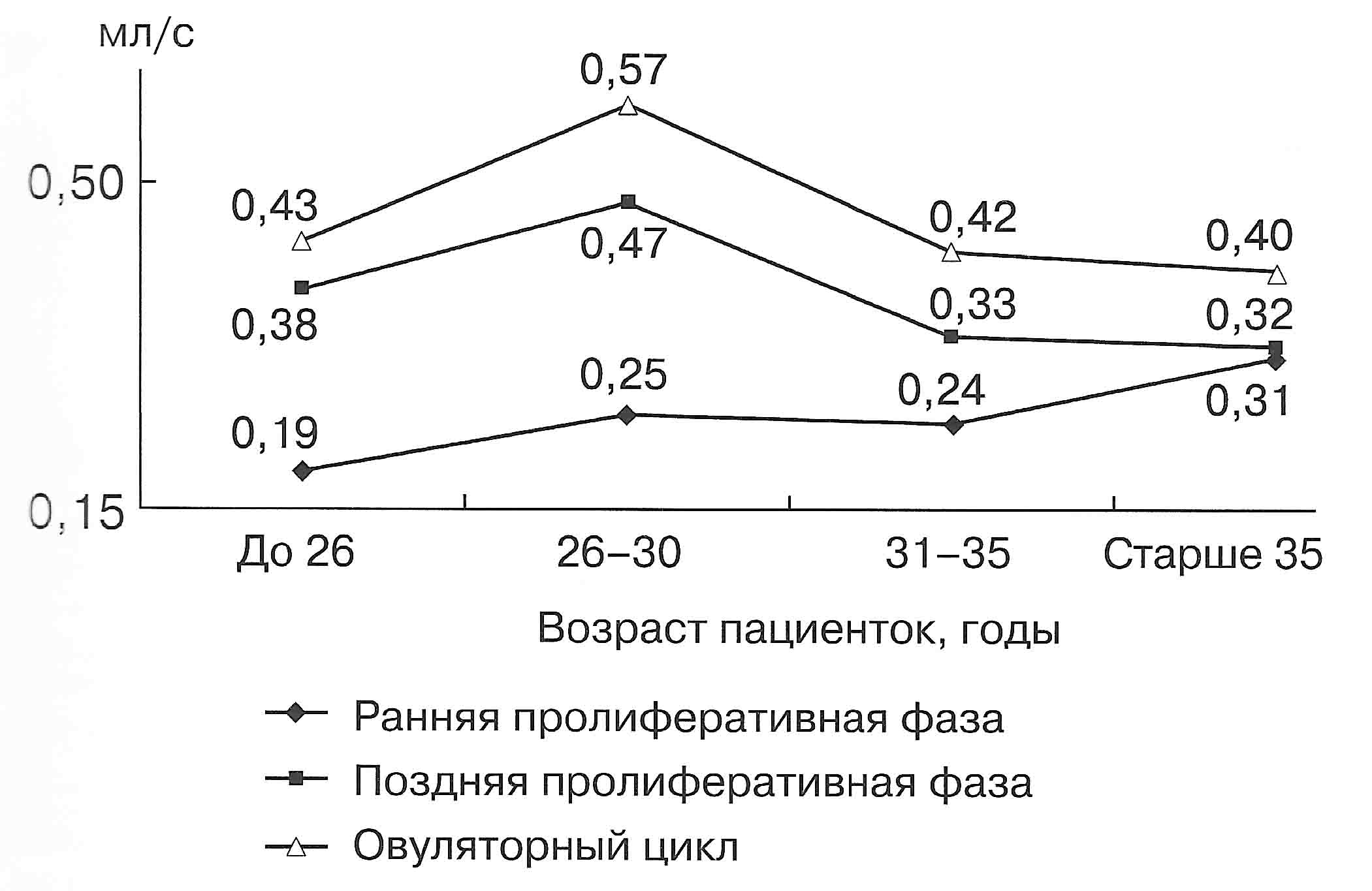 |
| Табл. Показатели объемного кровотока (Vvol) и ИАП матки (50-й процентиль, min и max) (Озерская И.А. 2013). |
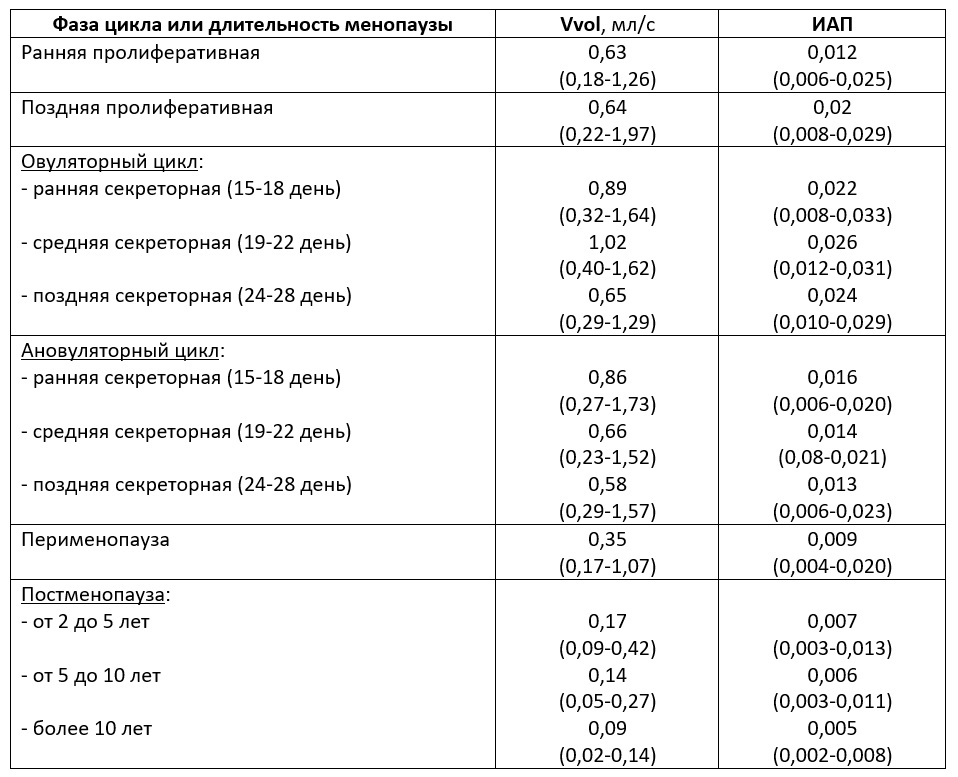 |
| Диаграмма. Динамика ИАП матки в I фазе менструального цикла (Озерская И.А. 2013). | Диаграмма. Динамика ИАП матки во II фазе овуляторного и ановуляторного менструальных циклов (Озерская И.А. 2013). |
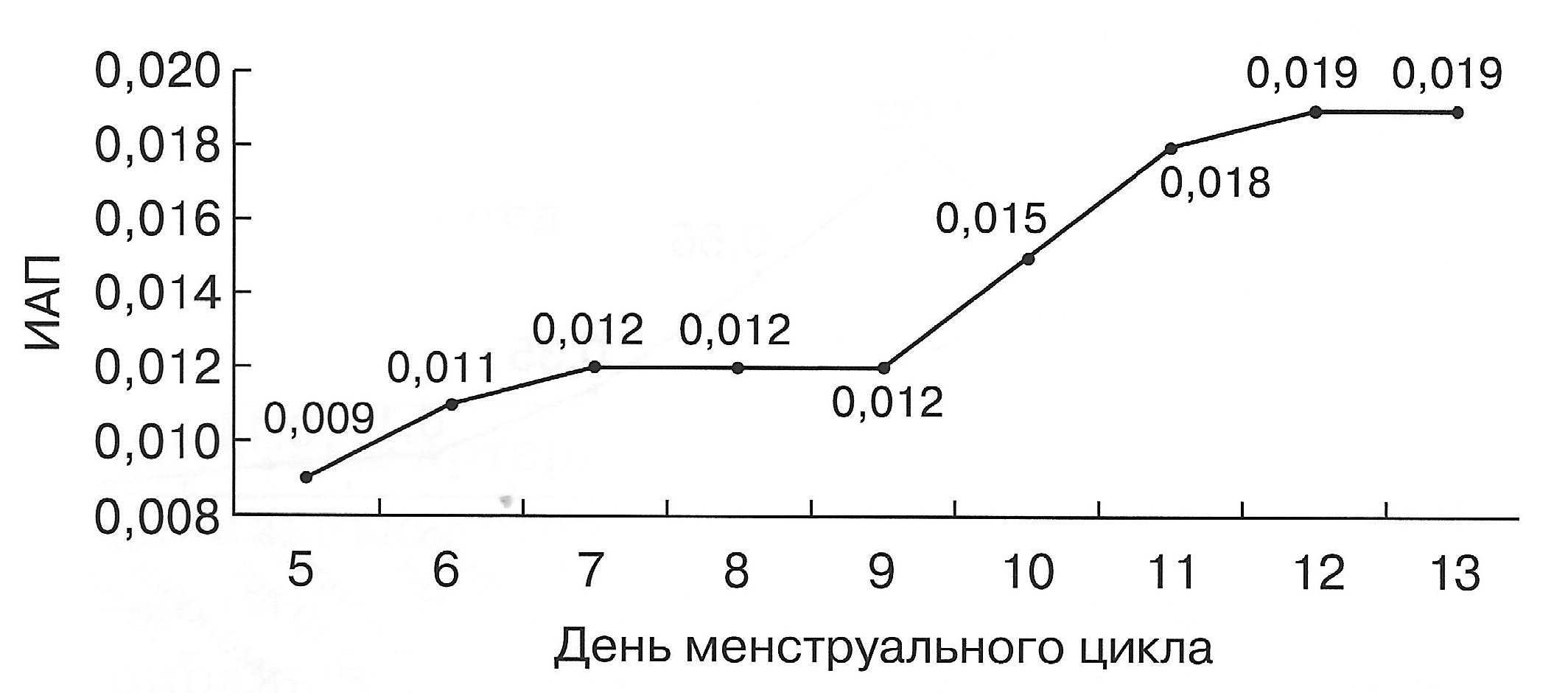 | 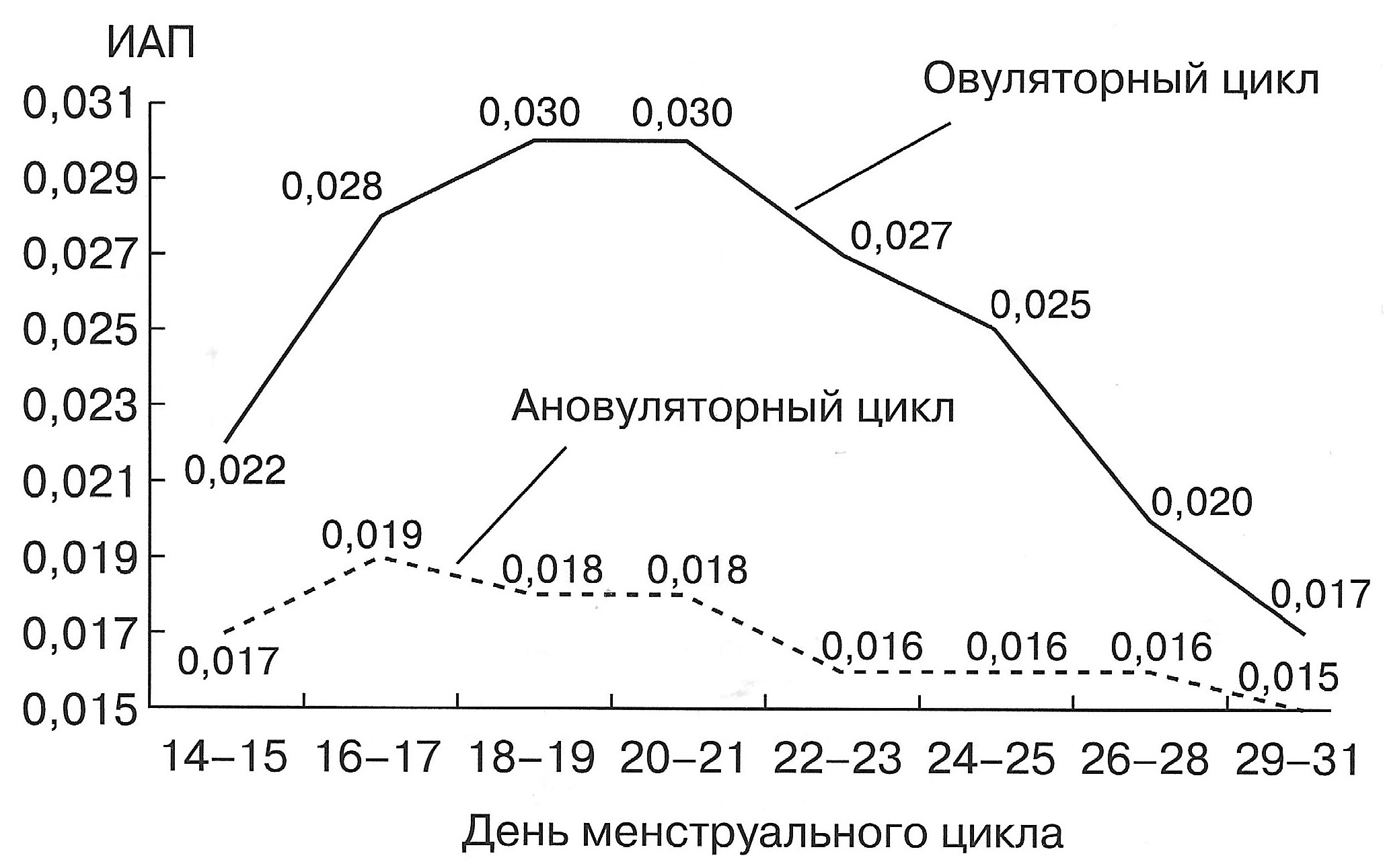 |
| Диаграмма. Динамика ИАП матки в зависимости от возраста женщин в репродуктивном периоде (Озерская И.А. 2013). | |
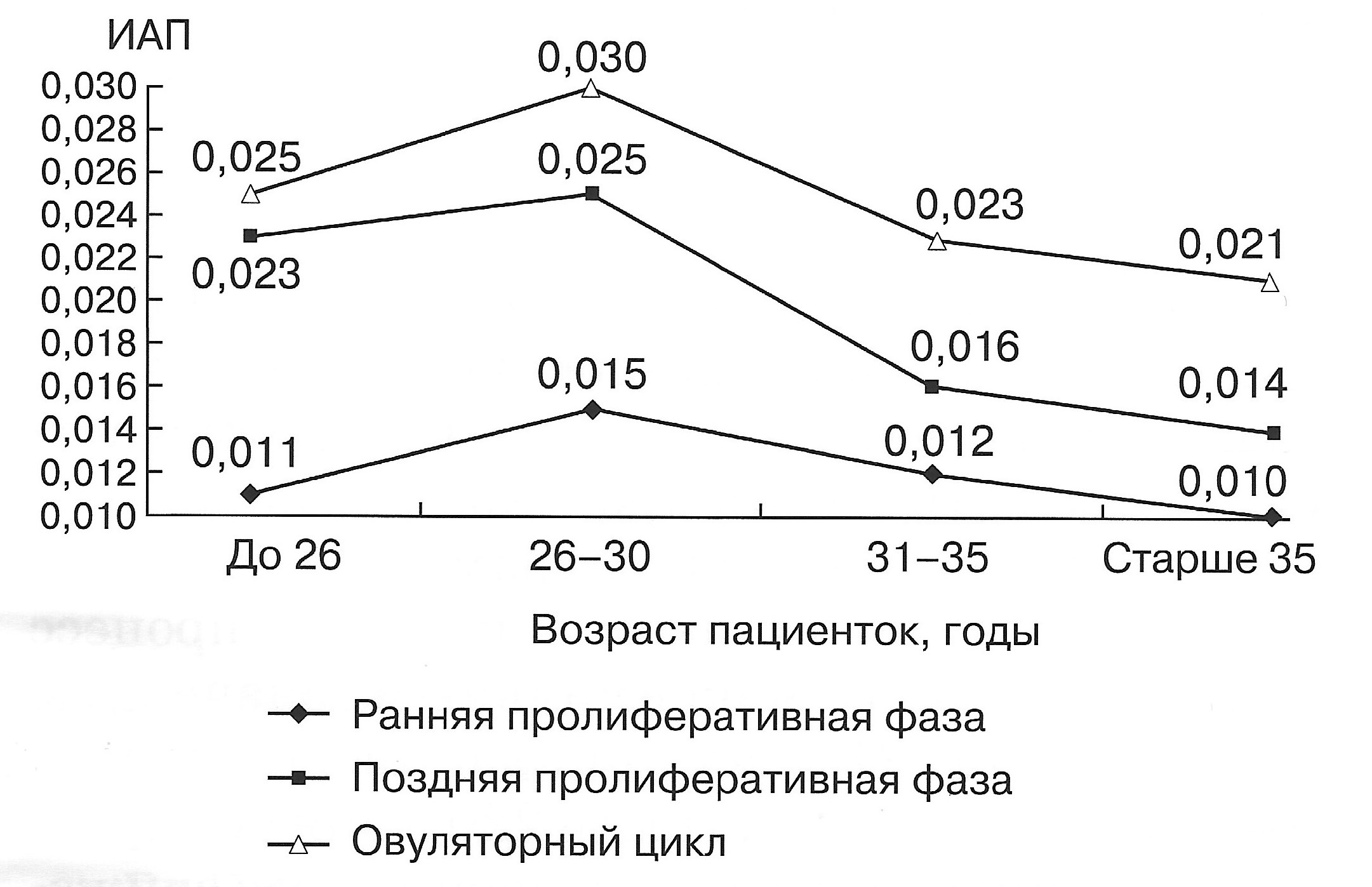 | 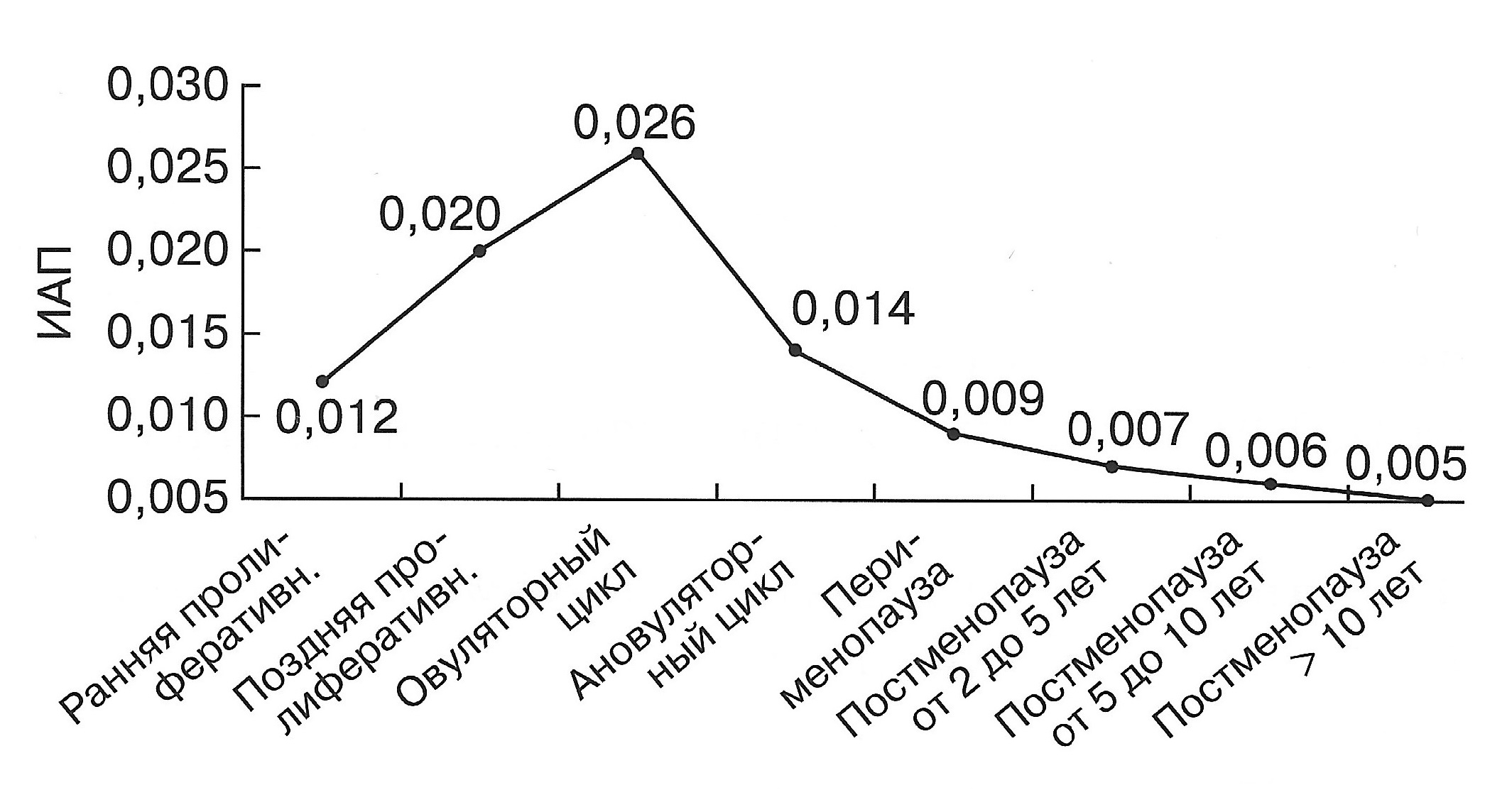 |
Венозная система матки.
Вены матки залегают рядом с соответствующими артериями и имеют однонаправленное с артериями расположение.
Существует три основных анатомических пути оттока венозной крови от матки и яичников:
II. От маточно-влагалищного венозного сплетения, которое частично располагается по боковым краям матки между листками широкой связки и далее через маточные вены во внутренние подвздошные вены.
III. Часть крови от маточно-влагалищного венозного сплетения поступает в пузырно-маточное венозное сплетение и далее во внутренние подвздошные вены.
Спектр кровотока в ванозных сплетениях монофазный, скорость кровотока не превышает 10 см/сек.
Помимо этого маточно-влагалищное венозное сплетение имеет анастамозы со срамным сплетением и сплетением прямой кишки.
Маточные вены имеют диаметр 5-6 мм и впадают во внутренние подвздошные вены. В маточные вены впадают анастамозирующие между собой венозные сплетения малого таза. Характер кровотока в маточной вене монофазный или двузфазный (за счет передачи пульсационной волны от рядом расположенной маточной артерии. Скорость кровотока в маточной вене не превышает 15 см/сек.
Аркуатные вены имеют нормальный диаметр 0,5-2 мм. Спектр кровотока в аркуатных венах монофазный.
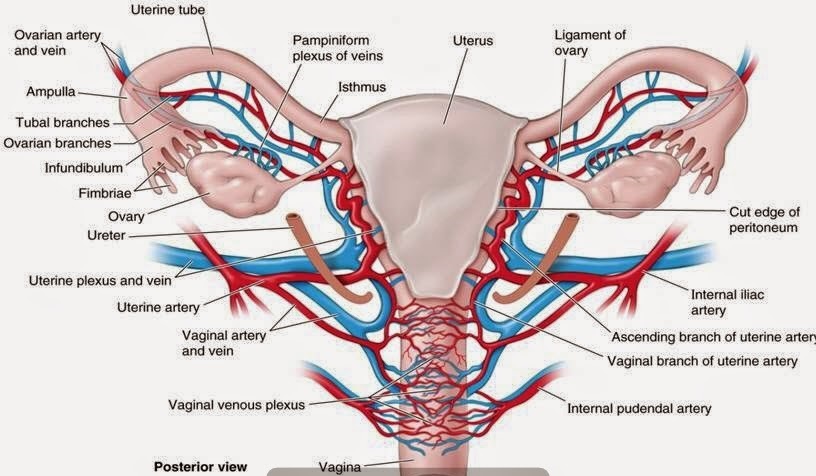 | Схема. Артериальное и венозное кровообращение матки и придатков. |
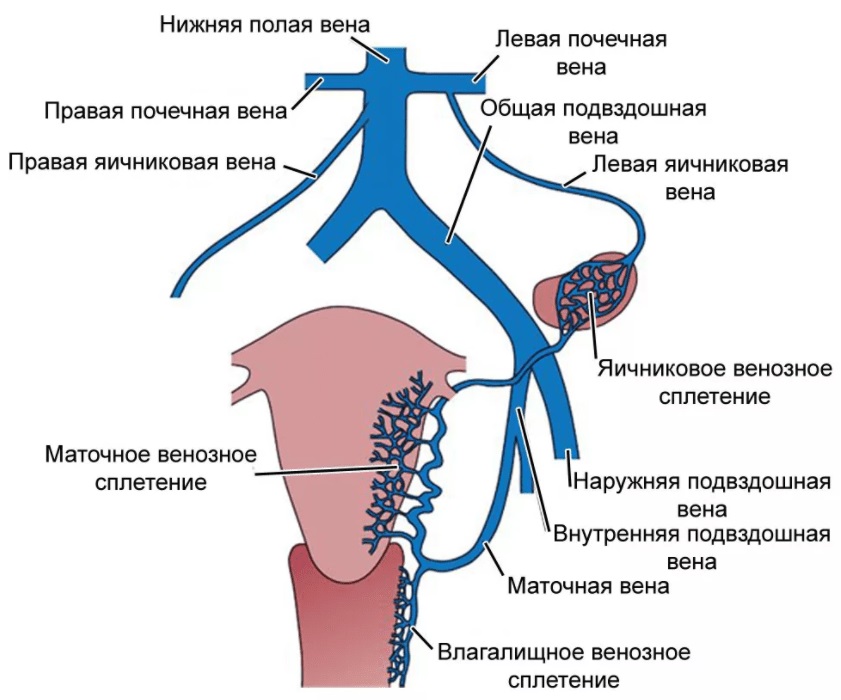 | Схема. Венозное кровообращение женского малого таза. |
 | Паравезикальные и парауретральные венозные сплетения. |
В постменопаузе в связи с уменьшением перфузии органа кровоток в маточных артериях претерпевает значительные изменения. Индекс периферического сопротивления имеет высокие значения: от 0,9 до 1,0 при отсутствии циклических изменений скоростей.
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Клип. Сосудистый рисунок миометрия и эндометрия |
| Клип. Кровоснабжение эндометрия. |
| Клип. Измерение RI в маточных артериях. |
Ультразвуковое исследование яичников включает оценку следующих параметров:
2. Форма. Обычная форма яичника овоидная, но бывают и другие (округлая, неправильная, веретеновидная).
5. Капсула яичника в норме визуализируется как тонкая, линейная, эхогенная структура по наружнему контуру яичника толщиной до 1 мм. Далеко не всегда удается эхографически визуализировать капсулу яичника. Условиями для ее визуализации при ультразвуковом исследовании являются: наличие свободной жидкости по периферии яичника, приближенное к сканирующей поверхности датчика расположение яичника, отсутствие повышенного газообразования в толстом кишечнике.
6. Оценка фолликулярного аппарата. В норме в яичнике от 6-8 до 20 фолликулов, визуализируемых при ультразвуковом исследовании. Подсчету подлежат фолликулы начиная с диаметра 3 мм. При ультразвуковом исследовании фолликулярного запаса яичников необходим подсчет общего количества фолликулов в яичнике. Методика ультразвуковой оценки фолликулярного аппарата путем подсчета количества фолликулов в одном скане недостоверна, поскольку распределение фолликулов по ткани яичника неравномерное. Поэтому более достоверно производить подсчет общего количества визуализируемых фолликулов.
В репродуктивном возрасте в норме суммарно фолликулы занимают немногим более 1/3 объема яичника.
В нейтральном периоде при минимальном влиянии гормонов строма яичников гипоэхогенная, однородная, фолликулы не визуализируются.
| Клип. Расположение яичников позади матки. |
 | Рис. Измерение яичников. |
| Клип, рисунок. Строение яичника. | |
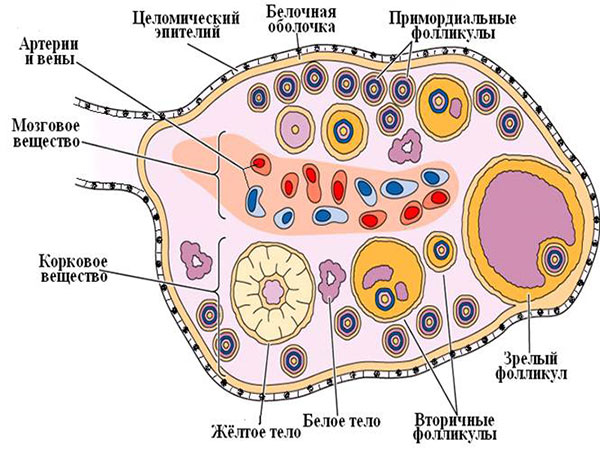 | |
| Клип. Предовуляторный фолликул с яйценосным бугорком. |
| Клип. Предовуляторный фолликул с яйценосным бугорком. |
| Клип. Периовуляторный фолликул с 2-мя яйценосными бугорками. |
| Клип. Предовуляторный фолликул. |
| Клип. Предовуляторный фолликул с яйценосным бугорком. |
| Клип. Предовуляторный фолликул. |
| Клип. Разрыв внутреннего слоя капсулы фолликула с признаками внутрипросветного кровотечения. Ретенцинные образования яичника. |
| Клип. Фолликулярная киста яичника с расслоением капсулы. Смотреть клип ниже. |
| Клип. Фолликулярного характера образование с расслоением капсулы. Смотреть клип ниже. |
| Клип. Та же пациентка через 5 дней. Разрыв наружного слоя капсулы фолликула. |
Шейка матки.
На начальном этапе исследования определяется форма шейка матки которая может быть цилиндрической, конической или неправильной.
Существует два варианта измерения длины шейки матки:
При обычном стандартном ультразвуковом исследовании органов женского малого таза измерение размеров шейки матки не производится.
| Клип. Измерение тела и шейки матки. |
Следующим этапом исследования оценивают строение шейки матки.
| Клип. Расширение цервикального канала в периовуляторном периоде. |
В сосудистом рисунке шейки матки можно выделить 5 уровней организации:
Фиксирующий аппарат внутренних женских половых органов.
Фиксирующий аппарат внутренних половых органов женщины состоит из подвешивающего, закрепляющего и поддерживающего аппаратов, которыми обеспечивается физиологическое положение матки, труб и яичников.
Подвешивающий аппарат объединяет собой комплекс связок, соединяющих матку, трубы и яичники со стенками таза и между собой. В эту группу относят круглые, широкие связки матки, а также подвешивающие и собственные связки яичника.
Круглые связки матки (lig. teres uteri, dextrum et sinistrum) представляют собой парный тяж длиной 10-15 см, толщиной 3-5 мм, состоящий из соединительнотканных и гладкомышечных волокон, которые являются продолжением наружного мышечного слоя матки. Начинаясь от боковых краев матки несколько ниже и кпереди от начала маточных труб с каждой стороны, круглые связки проходят между листками широкой маточной связки (внутрибрюшинно) и направляются сначала кнаружи, почти горизонтально, а затем кпереди и книзу, к боковой стенке таза, забрюшинно. На своем пути круглые связки пересекают запирательные сосуды и нерв, среднюю пупочную связку с проходящей в ней облитерированной пупочной артерией, наружные подвздошные сосуды с отходящими от них нижними надчревными сосудами, а затем вступают во внутреннее отверстие пахового канала. Дистальная треть их располагается в канале, затем связки выходят через наружное отверстие пахового канала и разветвляются в подкожной клетчатке половых губ.
Подвешивающие связки яичника (lig. suspensorium ovarii, dextrum et sinistrum) идут от верхнего (трубного) конца яичника и маточной трубы к брюшине боковой стенки таза. Эти относительно прочные, благодаря проходящим в них сосудам (a. et v. ovaricae) и нервам, связки удерживают яичники в подвешенном состоянии.
Собственные связки яичника (lig. ovarii proprium, dextrum et sinistrum) представляют собой весьма крепкий короткий фиброзно-гладкомышечный шнурок, соединяющий нижний (маточный) конец яичника с маткой, и проходят в толще широкой связки матки.
Закрепляющий аппарат (retinaculum uteri) представляет собой систему «зон уплотнения», составляющих основу (скелет) связок, находящихся в тесной связи с париетальными и висцеральными фасциями таза. Зоны уплотнения состоят из мощных соединительнотканных тяжей, эластических и гладких мышечных волокон. В закрепляющем аппарате различают следующие части:
— переднюю часть (pars anterior retinaculi), к которой относят лонно-пузырные или лобково-пузырные связки (ligg. pubovesicalia), продолжающиеся далее в виде пузырноматочных (пузырно-шеечных) связок (ligg. vesicouterina s. ve-sicocervicalia);
— среднюю часть (pars media retinaculi), являющуюся самой мощной в системе закрепляющего аппарата; к ней относится в основном система кардинальных связок (ligg. cardmalia);
— заднюю часть (pars posterior retinaculi), которая представлена крестцово-маточными связками (ligg. sacrouterine).
Пузырно-маточные, или пузырно-шеечные, связки представляют собой фиброзно-мышечные пластинки, охватывающие мочевой пузырь с обеих сторон, фиксируя его в определенном положении, и удерживающие шейку матки от смещения кзади.
Кардинальные связки матки, ligamenta cardljialla uteri, представляют собой по существу основание широких маточных связок. Нижний край широких маточных связок, утолщаясь за счет развития фиброзных элементов и гладких мышечных волокон, образует расходящиеся в стороны от шейки матки округлой формы плотные тяжи, получившие название кардинальных связок матки. Эти связки препятствуют боковым смещениям матки и являются как бы осью, вокруг которой осуществляются физиологические перемещения тела и дна матки кпереди и кзади. Эти связки отходят на уровне oriflclum uteri internum и фиксируют матку по обеим ее сторонам. Главные, или основные (кардинальные), связки матки являются скоплением переплетенных между собой плотных фасциальных и гладкомышечных волокон с большим количеством сосудов и нервов матки, расположенным у основания широких маточных связок во фронтальной плоскости.
Крестцово-маточные связки состоят из мышечно-фиброзных пучков (m. rectouterinus) и отходят от задней поверхности шейки матки, дугообразно охватывая с боков прямую кишку (вплетаясь в ее боковую стенку), и фиксируются к париетальному листку тазовой фасции на передней поверхности крестца. Приподнимая покрывающую сверху брюшину, крестцово-маточные связки образуют прямокишечно-маточные складки (plicae rectouterinae).
Поддерживающий (опорный) аппарат объединяется группой мышц и фасций, образующих дно таза, над которым располагаются внутренние половые органы.
| Клип. Визуализация связочного аппарата матки и яичников. |
Оценка свободной жидкости в полости малого таза.
Свободную жидкость в полости малого таза оценивают как количественно в мл, так и характеризуя количество по степеням (незначительное, небольшое, умеренное, большое).
Кроме того оценивается гомогенность жидкостного компонента.
| Клип. Свободная жидкость в заднем Дугласовом пространстве гетерогенной структуры. |
| Клип. С-м «скольжения» при оценке заднего дугласова пространства. |
| Клип. Состояние после НАМ с придатками. |
| Клип. Экстирпация матки с придатками. |
Ультразвуковую анатомию матки и яичников целесообразно рассматривать применительно к различным фазам менструального цикла (речь будет идти о так называемом «идеальном» цикле, длящемся 28 дней, с овуляцией на 14-й день).
| Клип. Состояние после хирургической смены пола. |
Фаза десквамации (28-4 день цикла).
| Клип. ФЛГ 4 день м.ц. |
Эндометрий: во время менструации в полости матки определяется тонкая гиперэхогенная полоска, либо гиперэхогенные эхоструктуры (сгустки крови). Иногда полость выглядит незначительно расширенной за счет эхонегативного содержимого (жидкая кровь).
Яичники: во время менструации желтое тело уже, как правило, не определяется, либо на его месте сохраняется нечеткая эхоструктура повышенной эхогенности диаметром 2-5 мм (белое тело), которое обычно бесследно исчезает в течение следующего менструального цикла. Доказано, что не проходящее белое тело в виде рубца сохраняется только после гравидарного желтого тела. Циркуляция крови в сосудах исчезающего желтого тела прекращается, а сами сосуды исчезают в течении первых трех дней менструации.
Фаза ранней пролиферации (5-7 дни цикла).
| Клип. ФЛГ 7 день м.ц. |
Эндометрий: имеет относительно низкую эхогенность и однородную эхоструктуру. Толщина колеблется в пределах 3-6 мм, составляя в среднем 5 мм. В центре М-эхо уже в этот период может определяться гиперэхогенная тонкая линия, представляющая границу соприкосновения переднего и заднего листков эндометрия.
Яичники: визуализируемую часть фолликулярного аппарата яичников представляют в основном 5-10 третичных, или антральных фолликулов. Последние имеют вид округлых эхонегативных включений диаметром 2-6 мм, расположенных преимущественно по периферии яичника. Сеть спиральных сосудов вокруг развивающегося фолликула возникает уже в начале антральной фазы. При этом кровоток визуализируется в виде немногочисленных цветовых локусов в строме и по периферии антральных фолликулов.
Фаза средней пролиферации (8-10 день).
| Клип. ФЛГ 10 день м.ц. |
Яичники: в одном из яичников, реже в обоих, появляется доминантный фолликул, диаметр которого уже составляет 12-15 мм и продолжает увеличиваться, в то время как рост других фолликулов останавливается, и они, достигнув 8-10 мм в диаметре, подвергаются атрезии (что эхографически определяется в постепенном уменьшении и исчезновении к концу менструального цикла). Кровоснабжение доминантного фолликула обычно происходит за счет двух-трех стромальных артерий, как правило, визуализируемых по периферии, или даже в стенке последнего. При этом допплерометрические показатели стромальных артерий и артерий доминантного фолликула достоверно не отличаются.
Фаза поздней пролиферации (11-14 дни).
| Клип. ФЛГ 13 день м.ц. |
Яичники: доминантный фолликул увеличивается на 2-3 мм в день, достигая к моменту овуляции 18-25 мм (в среднем 20 мм). К прогностическим признакам овуляции, свидетельствующим о том, что последняя произойдет в ближайшие несколько часов, относятся: диаметр доминантного фолликула 18 мм и более, двойной контур вокруг последнего, а также фрагментарное утолщение и неровность внутреннего контура доминантного фолликула. Васкуляризация доминантного фолликула становится субъективно более заметной по сравнению с другими фолликулярными структурами тоже только накануне овуляции.
Качественные изменения кровоснабжения доминантного фолликула в этот период характеризуются снижением резистентности по сравнению с прочими интраовариальными артериями A. Kurjak и S. Kupesic считают, что прогностическими допплеровскими признаками овуляции следует считать слияние цветовых локусов по периферии фолликула до появления «кольца» и снижение индекса резистентности до 0.5 и менее. О произошедшей овуляции эхографически можно судить по исчезновению доминантного фолликула или уменьшению его размеров с деформацией стенок и появлением эхогенного содержимого в полости, а также появлению жидкости в дугласовом пространстве.
Фаза ранней секреции (15-18 дни).
| Клип. ФЛГ 16 день м.ц. |
Эндометрий: характерен более медленный темп роста эндометрия, однако последний пока продолжает утолщаться, достигая в среднем 12 мм (колебания 10-16 мм). Эхогенность продолжает повышаться, причем это происходит от периферии к центру, в результате гипоэхогенный центральный фрагмент эндометрия принимает каплевидный вид (широкая часть в области дна матки, сужаясь по направлению к шейке). В эту фазу гиперэхогенная линия в центре визуализируется уже нечетко.
Яичники: в месте овуляции формируется желтое тело диаметром 15-20 мм (обычно меньше доминантного фолликула), имеющим неправильную форму, неровные контуры, и чрезвычайно разнообразную внутреннюю эхоструктуру различной степени эхогенности. Этот своеобразный эхографический полиморфизм легко объясним морфологическим субстратом ядра желтого тела, представляющего собой кровяной сгусток в различной степени тромбообразования и лизиса.
Фаза средней секреции (19-23 дни).
| Клип. ФЛГ 20 день м.ц. |
Яичники: для «цветущего» желтого тела характерно некоторое увеличение диаметра (до 25-27 мм), а также появление неравномерно утолщенного эхопозитивного валика. Эхогенность содержимого за счет лизиса может постепенно понижаться вплоть до формирования «кистозного» желтого тела.
В течение первых же дней после овуляции вокруг желтого тела формируется плотная многослойная сосудистая сеть, особенно выраженная в фазу расцвета. На цветовых допплерограммах вокруг желтого тела появляется выраженное цветовое кольцо, кровоток в котором отличается высокими значениями скорости и низким импедансом. Это типично для бурной физиологической неоваскуляризации.
Фаза поздней секреции (24-27 дни цикла).
| Клип. ФЛГ 24 день м.ц. |
Яичники: «угасающее» желтое тело уменьшается в размерах (10-15 мм), его эхогенность несколько повышается, а эхоструктура становится более однородной. При этом желтое тело эхографически нередко начинает плохо визуализируется. При отсутствии беременности кровоснабжение желтого тела начинает меняться приблизительно к 9 дню после овуляции. Ткань желтого тела начинает подвергаться лютеолизу, капилляры сокращаются и редуцируются, что характеризуется заметным обеднением местного кровотока.
