Как принимать Актовегин?
Врачи для активизации обмена веществ, улучшения питания и стимуляции процесса восстановления тканей назначают пациентам актовегин. Препарат выпускается в форме таблеток и раствора для инъекций. Основное действующее вещество – депротеинизированный гемодериват. Его получают из крови телят.
При применении препарата повышается поглощение и усвоение кислорода тканями, улучшается транспорт и утилизация глюкозы, ускоряются энергетические процессы, снижается количество лактата, образующегося в условиях кислородного голодания.
Указана минимально возможная цена на товар в городе.
Цены на товар в разных аптеках отличаются.
Для чего назначают уколы взрослым
Почему актовегин запрещён во многих странах
Что лучше взрослому – актовегин или церебролизин
Что лучше взрослым – актовегин или кортексин
Оба препарата выпускаются из природного сырья. Они улучшают обменные процессы в клетках организма и снабжение тканей кислородом, стабилизируют клеточные мембраны. Актовегин – препарат, который относится к метаболическим средствам.
Выпускается в виде раствора для инъекций, который вводят как внутривенно, так и внутримышечно, и в форме таблеток, мази. Препарат назначают не только взрослым, но и новорожденным, детям грудного возраста для лечения заболеваний центральной и периферической нервной системы, нарушений периферического кровообращения.
Побочные действия актовегина
Противопоказания
Актовегин не назначают пациентам, у которых ранее была зарегистрирована повышенная чувствительность к ингредиентам препарата или аналогичных лекарственных средств. Препарат противопоказан при непереносимости глюкозы, недостаточности сахарозы-изомальтозы и глюкозо-галактозной мальабсорбции.
Лекарственное средство беременным назначают в том случае, если польза от его применения превышает риск развития осложнений со стороны матери и плода.
Морфина гидрохлорид (1%, 1 мл)
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Раствор для инъекций, 1 %
Состав
1 мл раствора содержит
вспомогательные вещества: 0,1 М раствор кислоты хлороводородной, вода для инъекций
Описание
Прозрачная бесцветная или слегка желтоватая или коричневатая жидкость.
Фармакотерапевтическая группа
Фармакологические свойства
Фармакокинетика
При подкожном и внутримышечном введении быстро всасывается в системный кровоток. Большая часть дозы метаболизируется с образованием глюкуронидов и сульфатов. Проникает через гистогематические барьеры, в том числе гематоэнцефалический, плацентарный (может вызвать угнетение дыхательного центра плода), поступает в грудное молоко. Период полувыведения составляет 2-3 часа. Выводится в виде метаболитов преимущественно почками – 90 %, остальная часть – с желчью, небольшие количества выделяются всеми железами внешней секреции. При нарушении функции печени и почек, а также у пациентов пожилого возраста возможно увеличение периода полувыведения.
Фармакодинамика
Опиоидный анальгетик. Оказывает выраженный анальгетический эффект. Механизм действия обусловлен стимуляцией различных подвидов опиоидных рецепторов центральной нервной системы (дельта-, мю- и каппа-). Возбуждение дельта-рецепторов обусловливает анальгезию; мю-рецепторов – супраспинальную анальгезию, эйфорию, физическую зависимость, угнетение дыхания, возбуждение центров блуждающего нерва; каппа-рецепторов – спинальную анальгезию, седативный эффект, миоз.
Анальгетический эффект развивается через 5-15 мин после подкожного и внутримышечного введения; продолжается 4-5 часов.
Показания к применению
болевой синдром сильной интенсивности, в т.ч. при злокачественных новообразованиях, инфаркте миокарда, тяжелых травмах
подготовка к операции
Способ применения и дозы
Побочные действия
При применении высоких доз возможны развитие эйфории и мышечная ригидность.
при длительном применении – брадикардия или тахикардия, нарушение сердечного ритма, ортостатическая гипотензия
седативное или возбуждающее действие (особенно у пожилых пациентов)
повышение внутричерепного давления с вероятностью последующего нарушения мозгового кровообращения
Опиоиды в онкологии. Адекватное применение и оценка рисков
Морфин и другие опиоиды являются основой лечения боли у онкологических пациентов. В 1986 году ВОЗ предложила простую трехэтапную модель для облегчения боли при раке (рисунок 2a). ВОЗ подчеркивает, что «облегчение психологических, социальных и духовных проблем имеет первостепенное значение» [1].
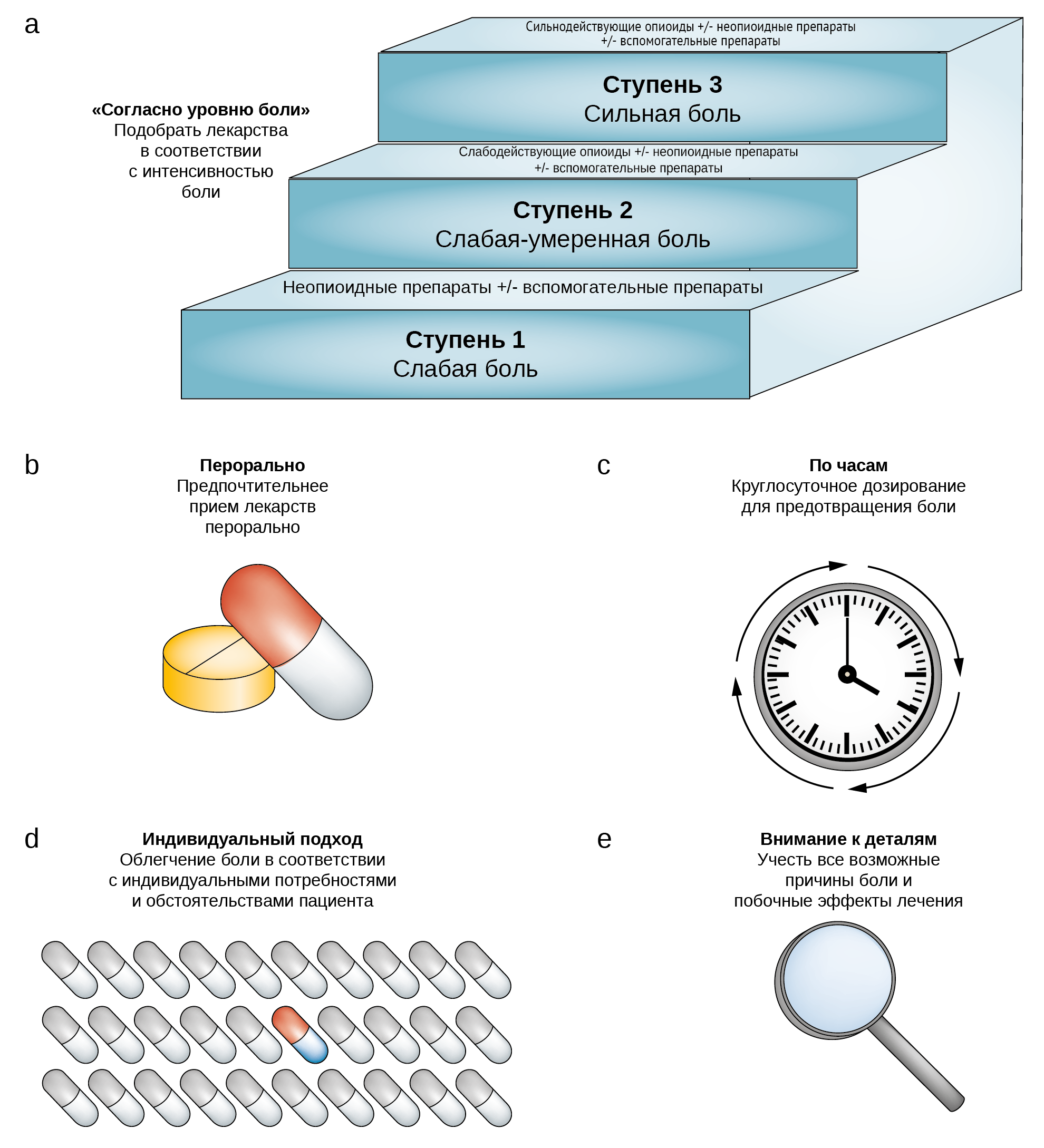
Рис. 1 | Принципы ВОЗ по применению анальгетиков для обезболивания при раке: a) согласно уровню боли b) перорально с) по часам d) индивидуальный подход и е) внимание к деталям. (ВОЗ 1986)
Основные виды онкологической боли
Острая онкологическая боль
Хроническая онкологическая боль
Морфий. Считается препаратом номер один при боли, связанной с онкопатологией, главным образом потому, что он является относительно более распространенным и доступным, но не более эффективным, чем другие опиоиды [3].
Метадон. Использование и титрование метадона является сложной задачей и должно осуществляться профессионалами с высоким уровнем знаний, например, специалистами в области паллиативной помощи и обезболивания [3].
Бупренорфин. Были высказаны опасения по поводу эффективности бупренорфина из-за его частичной агонистической активности, что может приводить к снижению обезболивающего эффекта и увеличивать вероятность побочных эффектов при более высоких дозах. Некоторые исследования показали, что этот препарат безопасен и эффективен при лечении хронической боли, связанной с раком [4], и предложили его в качестве альтернативы морфину, оксикодону и фентанилу [5]. Препараты бупренорфина для парентерального применения, а также низкодозированные трансдермальные препараты бупренорфина одобрены для лечения хронической боли онкологического генеза средней и тяжелой степени [6].
Способы применения
Пациентам необходимо иметь доступ как к опиоидам замедленного высвобождения, так и к лекарствам немедленного действия для купирования эпизодов острой сильной боли. Препаратами выбора обычно являются таблетированные формы с пролонгированным высвобождением в связи с возможностью назначения пациентам более низких дозировок, более длительным анальгетическим эффектом и меньшим влиянием на сон по сравнению с препаратами немедленного высвобождения, однако их стоимость может ограничивать возможности пациентов по их приобретению [3].
Также опиоиды с разной скоростью высвобождения действующего вещества имеют различные побочные эффекты. Препараты с немедленным высвобождением сильнее действуют на лимбическую систему, быстрее вызывают эйфорию, чем препараты с пролонгированным высвобождением. Опиоидные анальгетики пролонгированного действия могут быть рассмотрены для лечения пациентов с хронической онкологической болью, в том числе с немедицинским использованием опиоидов в анамнезе [2].
Трансдермальный путь введения препаратов (фентанил, бупренорфин) используется у пациентов, которые не способны принимать лекарственные средства внутрь. Подкожный путь применяется у пациентов, которые не могут получать опиоиды пероральным или трансдермальным путем. Внутривенный способ введения следует учитывать при необходимости титрования опиоидов или с целью быстрого обезболивания. Введение опиоидов ректально также может быть эффективно, но ограничивается доступностью соответствующих препаратов и желанием пациента [3].
Ингаляционные опиоиды и опиоиды для внутривенного введения попадают в кровоток и проникают через гематоэнцефалический барьер быстрее. Было доказано, что применение лекарств путем ингаляций и внутривенных инъекций ассоциировано с увеличением риска возникновения расстройств, связанных с употреблением психоактивных веществ, и передозировки [11].
Клиницистам следует выбирать минимальную эффективную дозу опиоида, которая будет вызывать желаемую анальгезию с незначительными или отсутствующими побочными эффектами. Многочисленные исследования показали, что назначения высоких доз опиоидов (обычно > 100 мг в день) связаны с повышенным риском злоупотребления [12] и/или передозировки у пациентов как с хронической онкологической болью, так и с другими видами хронического болевого синдрома [13]. В рекомендациях Центра по контролю и профилактике заболеваний США по части лечения неонкологической боли сказано, что врачи должны избегать применения дозировок > 90 мг в день [9]. Однако дозовые и временные пределы не всегда подходят для пациентов с хронической онкологической болью, которым часто требуются повышенные дозы в течение длительных периодов времени [2].
Побочные эффекты
К побочным эффектам опиоидов относятся запоры, тошнота и рвота, зуд, седация, опиоидная нейротоксичность и угнетение дыхания. Побочные эффекты, связанные с опиоидами, можно контролировать путем уменьшения дозы, применения опиоидов другой группы, изменения пути введения или симптоматического устранения побочных эффектов. Одновременное использование антигистаминных препаратов, анксиолитиков или габапентиноидов для лечения симптомов, сопутствующих боли, может усиливать опиоидную токсичность [2].
Опиоид-сберегающие средства
Адъювантные анальгетики, включая противосудорожные средства, такие как амитриптилин и габапентин, считаются особенно эффективными при нейропатической боли, но их необходимо тщательно подбирать для предотвращения усиления побочных эффектов со стороны центральной нервной системы при одновременном применении с опиоидами. Габапентин при нейропатической боли стоит использовать с осторожностью: необходимы дополнительные исследования для оценки эффективности и безопасности этого препарата. НПВС и ацетаминофен могут использоваться в качестве опиоид-сберегающих средств при боли в костях при отсутствии противопоказаний [2].
Пациенты подвергаются повышенному риску передозировки опиоидами в ранний период начала опиоидной терапии или позже — вследствие развития толерантности к опиоидам. Пациенты с эпизодами немедицинского использования опиоидов и психическими расстройствами, связанными с употреблением психоактивных веществ в анамнезе, чрезвычайно уязвимы в плане развития передозировки данными препаратами после периода воздержания: при сохранении постоянного желания употребления опиоидов, они утрачивают чувствительность к ним, которая ранее препятствовала седации и угнетению дыхания. Потеря толерантности к опиоидам обычно происходит в течение нескольких дней после прекращения приема препарата, в то время как тяга, связанная с немедицинским применением опиоидов и расстройствами, связанными с употреблением психоактивных веществ, может сохраняться месяцы и годы [10].
Большинство руководств по назначению опиоидов [9,14,15] поощряют оптимизированное использование неопиоидных и адъювантных анальгетиков [3,14,15].
Назначение налоксона
Налоксон — опиоидный антагонист короткого действия, используемый как антидот при передозировке опиоидами, помогающий снизить риск угнетения дыхания; может быть полезен для пациентов с риском эпизодов немедицинского использования опиоидов [2].
Расстройства, связанные с употреблением психоактивных веществ
Механизм
Ноцицептивная информация о повреждении периферических тканей передается через афферентное нервное волокно к дорсальному рогу спинного мозга, где он образует синапс со вторым нейроном и далее позволяет импульсу перемещаться вверх по спинному мозгу. Затем нейрон второго порядка образует синапс с нейроном третьего порядка в таламусе, который, наконец, отправляет информацию в соматосенсорную кору, что приводит к восприятию интенсивности боли [7]. В дополнение к этому основному спиноталамическому пути ноцицептивный импульс также передается по другим путям, что приводит к возбуждению и/или нарушению сна, отрицательным эмоциям, связанными с наличием боли и планированием лечения [8] (Рис. 2).
Экспрессия μ-опиоидных рецепторов обнаруживается во всей нервной системе, включая периферию, спинной мозг, таламус, соматосенсорную кору, средний мозг и лимбическую систему, и опиоиды связываются с любым μ-опиоидным рецептором, который они обнаруживают. Стимуляция μ-опиоидного рецептора в вентральной области покрышки среднего мозга и прилежащего ядра в вентральном стриатуме приводит к выделению дофамина, опиоидных пептидов и серотонина (Рис. 3) [8].
Эти нейротрансмиттеры приводят к эйфории и тем самым уменьшают негативные последствия боли и других переживаний, связанных с диагностикой рака, страхом смерти, потерями и/или семейными, личными или финансовыми проблемами. Пациенты с относительно более высокой концентрацией μ-опиоидного рецептора в их лимбической системе испытывают особенно интенсивную реакцию в ответ на введение опиоидов [19]. Это может привести их к немедицинскому употреблению опиоидов. Постепенно высвобождение нейротрансмиттеров, связанных с удовольствием после приема опиоидов, уменьшается, и высвобождение нейротрансмиттеров в миндалине, связанных с дисфорией и стрессом, увеличивается [8]. Эти нейротрансмиттеры включают кортикотропин-рилизинг-фактор, норадреналин, динорфин и орексин. В результате пациенты стремятся увеличить дозы опиоидов ввиду все большего накопления μ-опиоидных рецепторов в лимбической системе. Со временем пациенты, у которых в конечном итоге разовьется психическое расстройство, связанное с употреблением психоактивных веществ, будут увеличивать потребление опиоидов не только для восстановления эффекта эйфории, но и для предотвращения этих дисфорических ощущений и просто для восстановления состояния «нормальности» [2].
Расстройство, вызванное употреблением психоактивных веществ определяется 11 диагностическими критериями, охватывающими четыре основные области: признаки нарушения контроля, социальные нарушения, рискованное использование и фармакологические критерии. Расстройство, связанное с употреблением психоактивных веществ может быть классифицировано как легкое (2–3 критерия), среднее (4–5 критериев) или тяжелое (≥ 6 критериев) [16].
Поведение, ассоциированное с немедицинским использованием опиоидов (НМИО) [2]:
Текущий мониторинг
Научно обоснованные рекомендации по безопасному назначению опиоидов у пациентов с онкологической болью ограничены [9,14,15]. Американское общество онкологии разработало рекомендации по лечению боли у людей, переживших рак [14], а Национальная всеобщая онкологическая сеть США выпустила рекомендации по лечению боли, связанной с раком у взрослых [17]. Существующие данные предлагают универсальный подход к мерам предосторожности, состоящий из первоначального скрининга всех пациентов с раковой болью, которым требуются опиоиды, с использованием инструментов для оценки риска [2].
Пациентам, имеющим высокий риск немедицинского использования опиоидов, потребуется усиленный мониторинг. До начала приема опиоидов врачи должны информировать пациентов о потенциальных рисках, преимуществах, альтернативах и возможных побочных эффектах, связанных с опиоидной терапией, а также информировать их о безопасных методах использования, хранения и утилизации опиоидов [14]. Выбор, начальная дозировка и поддерживающие дозы опиоидов должны быть адаптированы к индивидуальным особенностям пациента, таким как уровень интенсивности боли и наличие почечной или печеночной дисфункции [15]. Четкий план прекращения лечения опиоидами следует заранее обсудить с пациентом, если этиология боли предполагает ожидаемое время ее прекращения, например, связанный с лечением оральный мукозит у пациентов, перенесших трансплантацию стволовых клеток или лучевую терапию при раке головы и шеи [2].
Программы мониторинга отпускаемых по рецепту лекарств
Программы мониторинга отпускаемых по рецепту лекарств существуют в Северной Америке, Австралии и некоторых частях Европы. Эти программы собирают информацию о контролируемых веществах, отпускаемых по рецепту аптекой, анализируют ее в защищенной электронной базе данных и предоставляют эти данные уполномоченным пользователям, включая лица, назначающие препараты, регулирующие и правоохранительные органы. Программы мониторинга отпускаемых по рецепту лекарств показывают, когда и где пациенты получали рецепты на опиоиды, и кто их прописывал, а также позволяют идентифицировать пациентов, которые ищут опиоиды у некоторых лиц, назначающих лекарства («покупка в магазине») или заполняют несколько рецептов в разных аптеках («покупка в аптеке») [2].
Принятие мер
Меры, которые обычно применяются для решения проблем немедицинского применения опиоидов включают в себя следующее: четкое изложение шагов, которые необходимо предпринять при повторном несоблюдении режима приема лекарств, сокращение временного интервала между последующими получениями добавок для для обеспечения более частого и бдительного мониторинга, ограничения количества опиоидов и дозы пополнения, отмена опиоидов, когда это возможно, обращение к специалисту по боли, паллиативной медицине, психическому здоровью или наркомании для совместного ведения [15]. Информирование в отношении безопасного использования, хранения и утилизации опиоидов должно быть обеспечено как пациентам, так и лицам, осуществляющим уход за ними. Конечной целью опиоидной терапии у пациентов с эпизодами немедицинского употребления опиоидов является достижение приемлемого обезболивания, улучшение физической и психосоциальной функции и минимизация осложнений с целью оптимизации соотношения риск-польза для обеспечения безопасного использования опиоидов [2].
Назначение опиоидов в конце жизни
У пациентов с поздней стадией рака развивается ряд физических и психологических симптомов, и боль часто лечится в контексте множества сопутствующих проблем, таких как усталость, тошнота, эмоциональное расстройство и делирий. Более половины людей, замеченных в немедицинском применении опиоидов, получали опиоиды по рецепту от друга или родственника бесплатно, а 11 % покупали опиоиды у тех же лиц [18]. После эпидемии передозировки опиоидами были сделаны призывы к клиницистам пересмотреть практику назначения опиоидов пациентам в конце жизни. Для безопасного назначения опиоидов пока нет регламентированных условий, но, возможно, стоит обеспечить свободный законный доступ к опиоидам определенным лицам с неизлечимыми заболеваниями [2].
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Лечение коронавируса: рекомендации Минздрава
Вспышка пандемии COVID-2019 в прошлом году поставила перед медицинскими работниками непростые задачи, связанные с диагностикой и лечением больных с новой инфекцией. Не исключение и Минздрав, который регулярно создает, редактирует и перевыпускает рекомендации направленные на борьбу с COVID-19.
Почему рекомендации постоянно обновляются?
Когда врачи столкнулись с инфекцией впервые, у них было недостаточно знаний о коронавирусе и мало опыта в лечении пациентов, заразившихся COVID-19. Симптомы болезни сходны с ОРВИ, что затрудняло в первое время диагностику. Также было мало информации о протекании заболевания у детей и беременных женщин.
Как изменился протокол лечения?
В обновленном документе прописаны новые схемы лечения коронавируса, которые позволяют лечить больных в амбулаторных условиях при наличии необходимых условий. Лечиться дома разрешается взрослым пациентам, находящимся в состоянии средней тяжести.
Рентгенография или КТ не являются обязательными процедурами перед выпиской.
Препараты, рекомендованные для лечения
Единой методики лечения COVID сегодня не существует. В первую очередь терапия направлена на предупреждение развития таких грозных осложнений, как пневмония, сепсис, ОРДС.
В зависимости от тяжести состояния и выраженности симптомов, назначают препараты:
Основу терапии составляют противовирусные средства. За время пандемии врачи использовали разные препараты этой группы, но нет оснований говорить о том, что какой-то из этих препаратов действительно эффективен.





