Операция, которая меняет характер
Всё дело в лобных долях
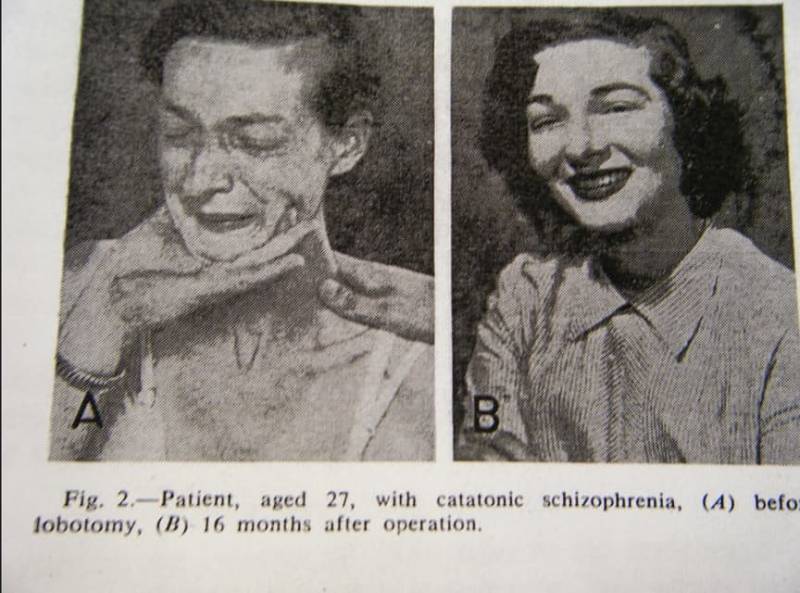
Лоботомия – частичное разрушение лобных долей головного мозга или разобщение их связей с другими отделами мозга была разработана в 1935 году португальцем Эгашем Монишем. Операция действительно приносила свои плоды: пациенты, страдавшие психическими расстройствами с выраженным возбуждением после операции, становились спокойными и вялыми.
Несмотря на отсутствие отдаленных результатов, лоботомия быстро распространилась в США, которые столкнулись с наплывом раненых со фронтов Второй мировой войны, немалая часть которых страдала приобретёнными на поле боя психическими расстройствами. Лечить их не хватало ни времени, ни средств, и лоботомия позволяла стране экономить около 1 миллиона долларов в день. Несмотря на то, что стали появляться данные о калечащем эффекте операции, проявляющемся через несколько лет и немалом числе ранних осложнений, в 1949 году за изобретение лоботомии Мониш получил Нобелевскую премию по медицине и физиологии. Уже в 1950 голу лоботомия как калечащий метод с недоказанной эффективностью была запрещена в СССР, в течение последующих 10 лет – в большинстве стран мира. К сожалению, успев за это время зарекомендовать себя и в карательной психиатрии.
Возможно, причина неудачи лоботомии заключалась в том, что, не имея точного диагностического оборудования, эскулапы прошлого просто не понимали, в какие участки лобной коры следует вторгаться, а в какие нет.
Лоботомии подверглась сестра президента США Дж. Кеннеди Роуз, после операции она на всю жизнь осталась инвалидом.
Шахтёр с ломом в черепе
То, что поражение лобных долей может привести не только к положительным, но и отрицательным изменениям, было известно и раньше.. По информации BBC, в 1848 году тяжелое ранение головного мозга с разрушением части мозга получил американский железнодорожный рабочий Финеас Гейдж. Он руководил бригадой шахтеров-взрывников, и во время одного из направленных взрывов, проведенного для прокладки тоннеля, его череп пробил отлетевший со взрывной волной лом. Финеас выжил, но с тех пор получил среди коллег прозвище «Другой Гейдж». Если до травмы он был степенным и рассудительным человеком, то после сделался раздражительным и грубым. Выходит, повреждение мозга может изменить характер человека не только в положительную, но и в отрицательную сторону.
Пациент номер 3534
Но случай с пациенткой номер 3534, уже в наши дни заставил команду британских нейрохирургов вновь вспомнить о лоботомии. История началась после того, как ей провели операцию по удалению доброкачественной опухоли мозга. При этом хирурги вынуждены были достаточно серьезно повредить лобные доли. Через некоторое время супруг написал докторам письмо, в котором благодарил их за чудесные перемены, случившиеся в характере благоверной после операции. Если до 70 лет его жена была ворчливой, раздражительной особой со склочным характером, то после хирургического вмешательства стала доброй, довольной жизнью и общительной.
После травмы почти все меняются
Полученная информация побудила ученых из Университета Айовы (США) провести собственное расследование и наконец разобраться в ситуации. Ведь если гипотеза о положительных изменениях характера после разрушения определенных структур мозга окажется правдой, возможно через несколько десятков лет это станет методом лечения вредности или хамства.
Они собрали данные о пациентах, которые поступили в университетскую клинику с различными повреждениями головного мозга за последние годы и выжили. Всего их оказалось 97. До травмы все они были здоровы и не имели каких-либо психических отклонений. Ученые связались с родственниками пострадавших, чтобы узнать, каким образом перенесенная травма отразилась на их характере. Оказалось, что у 27 человек после травмы отмечались выраженные позитивные перемены в характере. Зато родственники 56 человек пожаловались на различно выраженное ухудшение характера. Характер остальных 13 пострадавших совершенно не изменился.
Разбираясь с данными исследования и раздумывая, как же их трактовать, ученые получили еще один любопытный случай, произошедший в их клинике. Молодой 30-летний мужчина перенёс операцию по удалению внутримозговой аневризмы одной из артерий, грозящей кровоизлиянием в мозг. Через некоторое время жена с удивлением рассказала лечащему врачу, что если до операции мужчина был неуравновешен, вспыльчив и часто впадал в депрессию, то после лечения стал спокойным и рассудительным. Интересно, что открытая операция по клипированию аневризмы достаточно травматична и нередко сопровождается нарушение целостности различных структур мозга.
Разгадка требовала более глубокого изучения, для этого ученым пришлось досконально изучить истории болезни каждого пациента, прежде всего их интересовало наличие психических заболеваний и психологических проблем до получения травмы, а также какой из участков мозга был травмирован в большей степени. Затем они вызвали всех участников эксперимента на контрольное обследование и провели им функциональную МРТ.
Усердие исследователей довольно быстро принесло плоды. Оказалось, у подавляющего большинства пациентов с положительными изменениями характера были повреждены лобные доли головного мозга.
На пороге новой лоботомии
Сегодня ситуация кардинально изменилась. В арсенале врачей самые современные методы визуализации (мультиспиральная КТ, МРТ и физиологическая МРТ) и лечения (радиохирургия, радиочастотная аблация, стереотаксис, эндоваскулярная хирургия, гамма-нож, кибер-нож и т.д.). А значит, нейрохирурги могут с точностью до миллиметра обнаружить как зоны повышенной активности лобной коры, так и ход путей проведения этих импульсов в другие отделы мозга.
Еще большей точности можно ожидать в ближайшем будущем, когда будут доработаны и внедрены в практику еще более современные методы нейровизуализации. И скорее всего результаты очередного наблюдения ученых, прорвавшие некое «молчаливое табу» на обсуждение лоботомии и ее аналогов, положат начало новой эры в области психиатрии. Ведь есть немало случаев, когда с помощью лоботомии удавалось ввести в многолетнюю ремиссию, казалось бы неизлечимых больных, в том числе с шизофренией.
Проведший 26 дней в глубокой коме после автокатастрофы актёр Николай Караченцов смог восстановить походку и частично речь.. Меньше повезло многократному чемпиону Формулы 1 Михаэлю Шумахеру. Он продолжает жить, но после травмы мозга, не способен себя обслуживать.
Психохирургия (резекционная или абилятивная хирургия мозга)
В 1935 году Fulton, Jacobsen проводили эксперименты на приматах (обезьянах). При этих экспериментах проводились операции по разрушению лобных долей. В результате чего приматы становились менее тревожными и более спокойными.
Ученый–психиатр Moniz впервые стал делать операции по рассечению нервных связей между лобными долями и остальными структурами мозга (лимбической системой). Его операции были уже попытками целенаправленного нейрохирургического вмешательства при психических заболеваниях.
Freeman, Watts в 1947 году отработали технику радикальной лоботомии, при которой проводился большой разрез белого вещества головного мозга между лобными долями мозга. Однако такие операции были признаны травматичными.
Субкаудатная трактотомия (разрез в области головки хвостатого ядра) также использовался при лечении психических заболеваний.
Стереотаксические техники ( малые хирургические вмешательства, основанные на точечном доступе к структурам головного мозга по заранее рассчитанным координатам с использованием пространственной схемы) значительно упростили операции на головном мозге, включая не только разрезы, но имплантацию стимуляторов определенных структур мозга в терапевтических целях.
Но сам факт операций на головном мозге вызывал у пациентов различные переживания, провоцировал стрессы, активацию вегетативной нервной системы, которая сопровождалась аритмией миокарда, повышением или снижением артериального давления, изменениями сосудистого кровотока.
Все это усложняло проведение операций, а некоторые операции на головном мозге требовали несколько этапов проведения. Например, «мультифокальная лейкокоагуляция» предполагала вживление электрода, а после некоторого времени, после улучшения состояния больного, электрод должен быть удален.
Поэтому на данный момент времени, в мировой практике, хирургические вмешательства почти не используют, отдавая предпочтение при лечении психических заболеваний лекарственными средствами.
PsyAndNeuro.ru
Хирургия психических расстройств: общая психохирургия (Часть II)
Пациенты, страдающие от психических расстройств, должны быть прооперированы только тогда, когда все консервативные методы лечения (все доступные схемы психофармакотерапии для данного расстройства при заданном числе курсов, все необходимы курсы когнитивно-бихевориальной терапии, электросудорожной терапии, транскраниальной магнитной стимуляции по показаниям) достоверно считаются неэффективными; пациенты удовлетворяют заданным критериям включения и когда существует описанная методика хирургического лечения, максимально безопасная и контролируемая, имеющая доказанный эффект в отношении данного расстройства.
Заболевания, доступные для хирургического лечения
Основой для формулировки критериев включения/исключения, а также для описания редукции симптомов расстройства в исходе оперативного лечения является стандартный набор шкал: Обсессивно-компульсивная шкала Йеля — Брауна; Шкалы депрессии Гамильтона и Бека, госпитальная шкала депрессии; шкала глобальной оценки функционирования. Также применяются некоторые дополнительные, более специфичные в отношении определенных симптомов, шкалы (MADRS, CGI, PGI, и др.).
Современные методы хирургического лечения в психиатрии
Стереотаксис – ветвь нейрохирургии, использующая методы морфологической и функциональной нейровизуализации для идентификации и выделения в качестве мишеней отдельных участков нервной системы, а также для проведения специальных вмешательств (деструкции, стимуляции, модуляции, трансплантации, и т.д.) с применением специальных инструментов и аппаратуры с целью устранения широкого спектра симптомов неврологических расстройств и улучшения функций поврежденной (или морфологически неизмененной) нервной системы.
Основные виды стереотаксических вмешательств [1].
Под местной (при работе с некоторыми мишенями под общей) анестезией на голове пациента фиксируется рамка, далее на ней устанавливается МРТ-локализатор и проводится МРТ с привязкой анатомических структур при помощи системы координат с точками отсчета на рамке [2].
Общая схема предоперационного планирования: а) голова вписывается в трехмерную систему координат, b) стереотаксической рамкой, закрепляемой на черепе, отграничивается рабочая зона, с) предоперационное МРТ, выполняемое с помощью установки на рамку МРТ-локализатора, d) вписывание основных анатомических образований в систему координат и их привязка [1].
Для детального определения визуализированных структур используются специальные атласы, основанные на множестве гистологических исследований. Современные МРТ-режимы пока все еще не в состоянии со 100% точностью разграничивать анатомические структуры – мишени для психохирургии (особенно при ГСМ).
Стереотаксическая анатомия из атласа Юргена Мэя [6].
Далее по полученным координатам устанавливается несущая кронштейн для электрода дуга и простраивается маршрут, не задевающий сосуды, нервы и желудочки; производится линейный разрез кожи, апоневроза, надкостницы (1-3 см), формируется трефинационное отверстие (от 2 до 15 мм в диаметре) и электрод (термокоагуляционный – для деструкции, либо стимуляционный) миллиметр за миллиметром постепенно вводится в мозг [5].
Ларс Лексель ввел термин «радиохирургия» в 1951 году. Его концепция заключалась в том, чтобы заменить использование электродов или «ножей» (скальпелей) несколькими пересекающимися лучами, сходящимися на внутричерепной мишени без проведения краниотомии. Доза излучения в точке пересечения («изоцентр») выше, чем вне его, где доза резко падает, так что окружающие ткани получают минимальное излучение от каждого отдельного пучка. В сочетании с надежным методом наведения лучей на внутричерепную мишень (например, с использованием стереотаксической системы наведения и трехмерной визуализации) этот метод стал известен как стереотаксическая радиохирургия.
Общая схема радиохирургических вмешательств
В психиатрии, за исключением очень небольшого числа пациентов с тяжелыми тревожными расстройствами, радиохирургия в основном используется для пациентов с ОКР. На данный момент переднее бедро внутренней капсулы является единственной анатомической структурой – мишенью для РХ. «Выстрелы» излучения в диапазоне от 140 до 200 Гр создают две зоны повреждения размером около 4 мм билатерально.
Шлем-коллиматор, закрепленный на стереотаксической рамке.
Некроз паренхимы головного мозга, вызванный радиацией, обычно возникает в течение 2-4 месяцев, что объясняет, почему симптомы начинают редуцировать только через несколько недель. Несмотря на ограниченную информацию о первой группе пациентов, лечившихся в 1978 году в Каролинском институте, Лекслелл сообщил об уменьшении симптомов у 70% испытуемых. После этих обнадеживающих результатов было пролечено еще 30 шведских пациентов. К концу 1990-х годов команды в Университете Брауна и в Питтсбурге также начали вводить процедуру, которая стала известна как гамма-капсулотомия [1].
Глубокая стимуляция мозга (ГСМ)
Детальный механизм действия ГСМ остается неясным. Высокочастотная электростимуляция, частотой более 100 Гц, оказывает сходное деструкции клиническое воздействие, то есть ингибирование конкретного анатомического региона. Целевая структура, как правило, находится в состоянии гиперактивности, вызывающей психическое расстройство или связана с ним. Было выдвинуто несколько гипотез, объясняющих блокирующий эффект стимуляции: ингибирование нейрональной секреции, изменения скорости прохождения ПД или высвобождение тормозных нейротрансмиттеров. В зависимости от целевой структуры и типа ткани, из которой она состоит, механизмы, приводящие к ингибированию, могут различаться или быть смешанными.
Электрическое поле образуется между анодом и катодом. При помещении в нервную ткань это поле вызывает ПД. Для этого электрический ток должен иметь амплитуду, достаточную для достижения «порога деполяризации» и вызывать ПД. Аксоны, выбранные в качестве мишени для стимуляции, не должны быть слишком близки к электроду, в «токсичной зоне», или слишком далеко от него, в «зоне потери эффективности». Они должны располагаться между этими двумя областями. Следует отметить, что порог для эффективности ниже вблизи катода, чем вблизи анода.
Электрод запускает ортодромные ПД, которые движутся по аксону к синапсу, а также антидромные ПД, которые идут назад к телу нейрона. Ортодромные ПД могут блокироваться антидромными ПД. Нейрофизиологи считают, что высокая частота ортодромных ПД, может в конечном итоге истощить запасы нейротрансмиттеров и тем самым блокировать синаптическую передачу.
Подразумевается также, что устойчивая стимуляция может «сглаживать» патологическую неустойчивую электрическую активность. Эти два эффекта, будь то ортодромные или антидромные ПД, приводят к одному и тому же результату: ингибирование патологической активности в нервной ткани, окружающей электроды. Это схематическое объяснение имеет ограниченное применение, поскольку свойства ткани, окружающей электрод, также влияют на реакцию. Высокочастотная стимуляция ядер приводит к ингибированию, в то время как стимуляция белого вещества приводит к активации.
Ситуация осложняется тем, что ядра и пучки могут находиться в непосредственной близости или даже быть анатомически не разделимы. Кроме того, электрическое поле большей интенсивности может расширить диапазон стимуляции и «захватыавть» соседние регионы. Можно было бы ожидать, например, что высокочастотная стимуляция белого вещества в переднем бедре внутренней капсулы (ПБВК) вызовет активацию, но все же наоборот. Клинический эффект аналогичен клиническому эффекту деструкции (капсулотомия).
Таким образом, ядра, смежные с белым веществом ПБВК, такие как прилежащее ядро и опорное ядро концевой полоски (ОЯКП), могут тоже стимулироваться, и наоборот, высокочастотная стимуляция ядра может приводить к явлениям, которые скорее напоминают активацию, чем ингибирование. Было отмечено, например, что стимуляция субталамического ядра (Льюисова тела) может вызывать симптомы гипомании. Это может указывать на то, что медиальный пучок переднего мозга (MFB) – пучок белого вещества, который проходит рядом – может быть активирован стимуляцией. Наряду с локальными эффектами этой «глубокой» стимуляции возможно, что модулируется также осциляторный ритм коры головного мозга [1].
Существуют и другие процессы которые объясняют отложенные, иногда на несколько недель (и месяцев), эффекты стимуляции. Со временем стимуляция может привести к образованию новой нейронной связи и, следовательно, к изменениям в патологическом функционировании всей сети. Нейрогенез был продемонстрирован в гиппокампе животных после стимуляции переднего ядра таламуса или энторинальной зоны. Команда Лозано в Торонто продемонстрировала, на этот раз у людей, увеличение объема гиппокампа после нескольких месяцев стимуляции свода у пациентов с болезнью Альцгеймера. Это заболевание обычно вызывает дегенерацию гиппокампа, уменьшая его объем примерно на 5% в год, но после 1 года стимуляции у двух из шести испытуемых было обнаружено увеличение объема на 4,5 и 9,8% в сочетании с улучшениями в памяти [1].
Различные виды электродов и соответствующие конфигурации электрического поля
Электрод – это жесткий изолированный кабель с несколькими оголенными участками на конце для создания дифференцированных зон стимуляции или ингибирования. Он соединяется проводом, помещенным подкожно с генератором импульсов, размещаемым в ПБС, подключичной области и других анатомических областях.
На генераторе при помощи программатора задаются временные и вольтажные характеристики, далее оценивается состояние больного, как правило на протяжении нескольких недель.
Генератор питается от литий-ионной батареи, которую необходимо неинвазивно перезаряжать при помощи радиочастотного воздействия раз в 9 лет. Продолжают использоваться и одноразовые, заменяемые генераторы.
Существуют две системы регулировки работы генератора: по напряжению и по частоте серий импульсов, первые иногда быстро теряют свою эффективность из-за падения/роста сопротивления. Вторые бывают неэффективны вследствие разобщения между циклами импульсаций и изменением характера симптомов больного во времени [2].
Стимуляционная система в сборе (вверху), программирование генератора: задаются напряжение, частота и амплитуда стимуляции (внизу)

Метод основан на эффекте транскраниальной магнитной стимуляции – создании стимулирующего электрического поля в коре больших полушарий путем помещения кортикальных плоскостных электродов на ТМО над дорсолатеральной префронтальной корой лобных долей (иногда используется в лечении депрессии). Под общей анестезией и с использованием нейронавигации после линейного разреза мягких тканей до 4 см формируется трепанационное окно диаметром до 3 см и один или более электродов при помощи нейронавигации устанавливаются на ТМО над дорсолатеральной префронтальной корой [1].
Стимуляция блуждающего нерва
Механизмы СБН в отношении депрессии не совсем ясны. Скорее всего, также как и антиэпилептический эффект, антидепрессивный связан с увеличением концентрации ГАМК в поясной коре, миндалине и гиппокампе. Процедура проводится под общей анестезией: выполняются 2 10-сантиметровых разреза – первый по переднему краю грудинно-ключично-сосцевидной мышцы – для установки электродов, второй – в подключичной области – для установки генератора.
Система СБН в сборе
Автор текста: Голендухин И.С.
Редакция: Бервицкий А.В., Касьянов Е.Д.
Лоботомия. История потрошения мозгов, или Самая постыдная Нобелевская премия
Рассекая белое вещество
Интересовало ученых не то, что железнодорожник остался в живых, а то, какие изменения случились с несчастным. До травмы Финеас был примерным богобоязненным человеком, не нарушающим общественных норм. После того как прут диаметром 3,2 см разрушил часть его лобных долей мозга, Гейдж стал агрессивным, богохульным и невоздержанным в половой жизни. Именно в это время психиатры всеми мира поняли, что хирургическое вмешательство в мозг способно значительно изменить психическое здоровье пациента.
К идее психохирургии вернулись в 1935 году, когда появились обнадеживающие результаты лечения буйных шимпанзе иссечением и удалением лобных долей головного мозга. В лаборатории нейрофизиологии приматов Джона Фултона и Карлайла Джекобсона осуществляли операции на коре лобных долей мозга. Животные становились спокойнее, но теряли всякие способности к обучению.
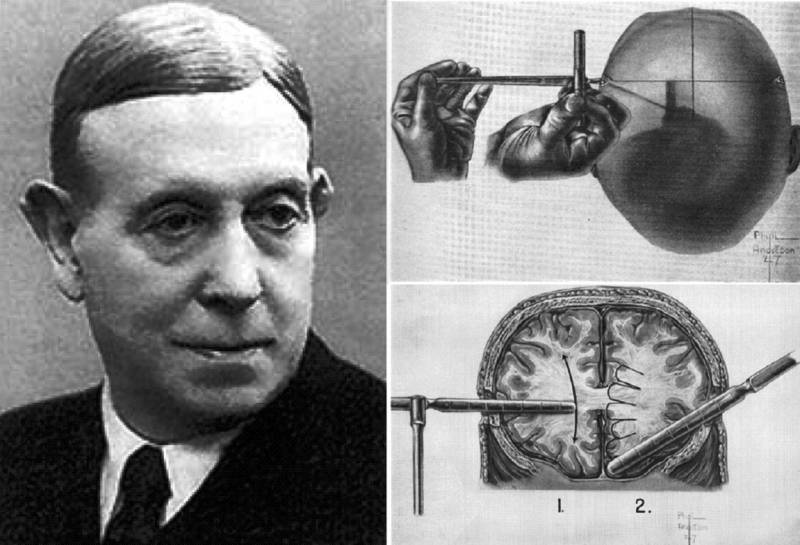
Португальский нейропсихиатр Эгаш Мониц (Эгас Монис) под впечатлением от таких результатов заокеанских коллег в 1936 году решил испытать лейкотомию (предшественницу лоботомии) на безнадежно больных буйных пациентах. По одной из версий, сами операции по разрушению белого вещества, связывающее лобные доли с другими областями мозга, проводил коллега Моница Алмейда Лима. Сам 62-летний Эгаш не мог этим заниматься из-за подагры. И лейкотомия оказалась эффективна: большая часть больных становились спокойными и управляемыми. Из двадцати первых пациентов у четырнадцати было обнаружено улучшение, а у остальных все оставалось на прежнем уровне.
Все было на первый взгляд отлично: из больницы выписывались спокойные и управляемые пациенты, чье состояние в дальнейшем почти не отслеживалось. Это и стало роковой ошибкой.
А вот у Моница в дальнейшем все оказалось очень позитивно — в 1949 году 74-летний португалец получил Нобелевскую премию по физиологии и медицине «за открытие терапевтического воздействия лейкотомии при некоторых психических заболеваниях». Половину премии психиатр разделил со швейцарцем Вальтером Рудольфом Гессом, проводившим аналогичные исследования на кошках. Эта премия до сих пор считается одной из самых постыдных в научной истории.
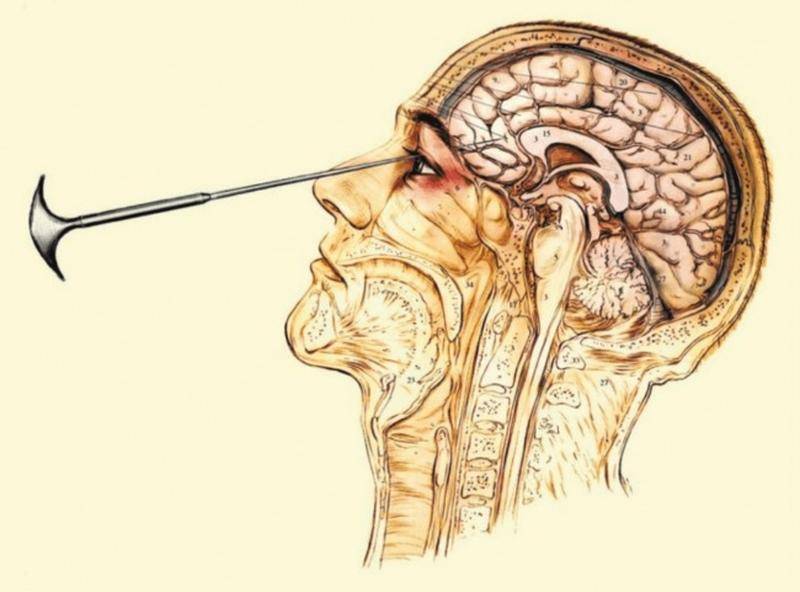
Нож для колки льда
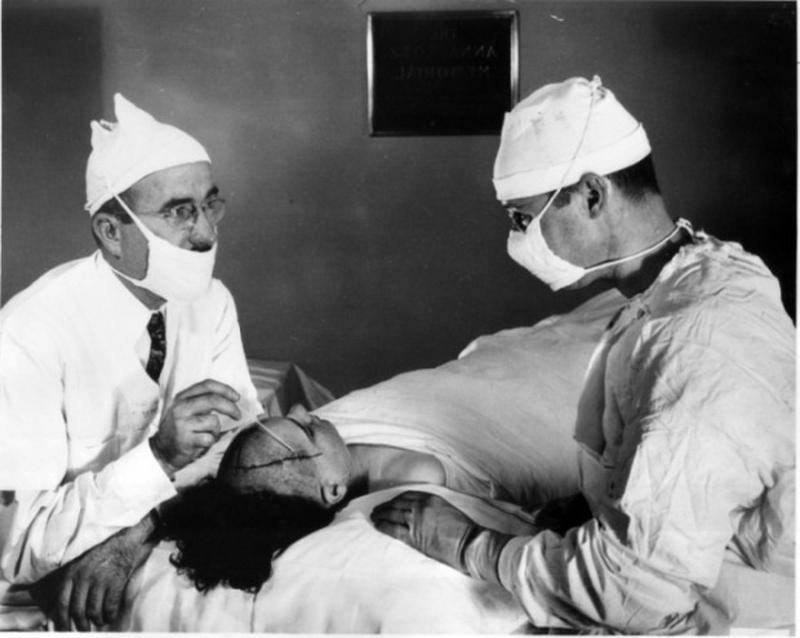
Реклама нового метода психохирургии особенно подействовала на двух американских врачей, Уолтера Фримана и Джеймса Уатта Уотса, которые в 1936 году лоботомировали в качестве эксперимента домохозяйку Алису Хеммет. Среди высокопоставленных пациентов оказалась Розмари Кеннеди, сестра Джона Кеннеди, подвергнутая лоботомии в 1941 году по просьбе отца. Несчастная до операции страдала перепадами настроения – то чрезмерная радость, то злоба, то депрессия, а после превратилась в инвалида, не способного даже ухаживать за собой. Примечательно, что большую часть пациентов составляли женщины, которых отцы семейств, мужья или другие близкие родственники отправляли в психиатрические учреждения для лечения буйного нрава. Чаще всего особых показаний даже для лечения не было, не говоря уже о хирургическом вмешательстве. Но на выходе заботливые родственники получали управляемую и покладистую женщину, конечно, если после процедуры она выживала.
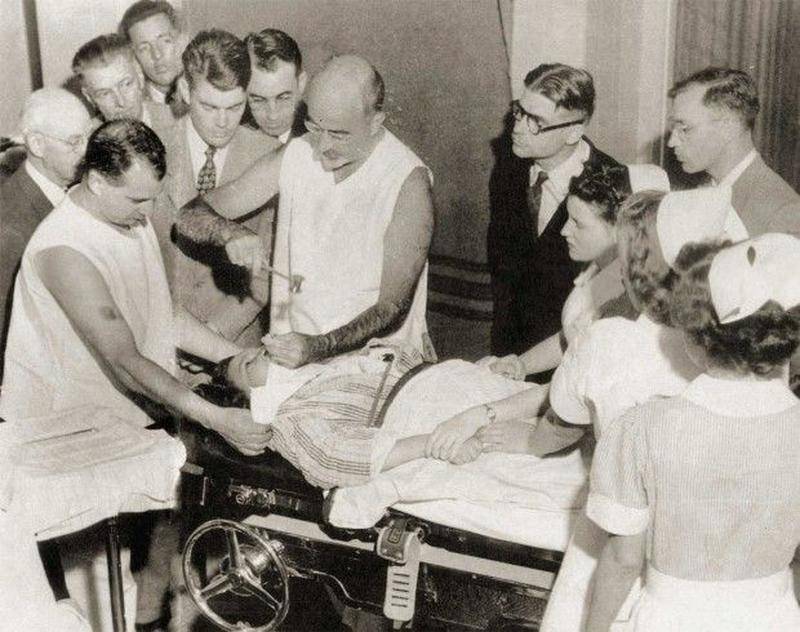
Врачи нередко делали до 50 лоботомий в сутки, чем позволили заметно разгрузить психиатрические больницы США. Бывших пациентов просто переводили в молчаливое, спокойное, смиренное состояние и отпускали домой. В подавляющем большинстве случаев никто не вел наблюдение за людьми после операций – их было слишком много. Только в США было проведено более 40 тыс. фронтальных лоботомических операций, десятую часть которых осуществил лично Фриман. Однако, следует отдать должное врачу, он вел наблюдение за частью своих пациентов.
Катастрофические последствия
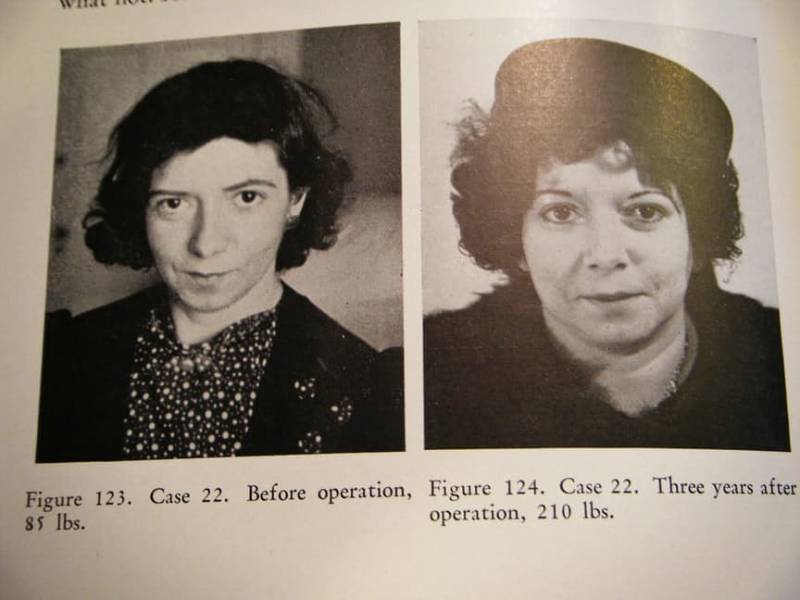
В среднем у 30 пациентов из 100 лоботомированных в той или иной степени проявлялась эпилепсия. Причем у части людей заболевание проявляло себя немедленного после разрушения лобной доли мозга, а у некоторых спустя несколько лет. До 3% пациентов умирали во время лоботомии от кровоизлияния в мозг… Фриман назвал последствия от подобного оперативного вмешательства синдромом фронтальной лоботомии, проявления которого часто были полярными. Многие становились несдержанными в пище и зарабатывали тяжелые степени ожирения. Раздражительность, циничность, грубость, неразборчивость в половых и социальных связях становились чуть ли не визитной карточкой «вылечившегося» пациента. Человек терял всякую способность к творческой деятельности и критическому мышлению.
Фриман писал в своих трудах по этому поводу:
Реклама отца-основателя лоботомии Эгаша Моница и его последователя Фримана, а также последовавшая Нобелевская премия сделали такое грубое и варварское вмешательство в головной мозг человека чуть ли не панацеей от всех психических заболеваний. Но уже к началу 50-х стал накапливаться огромных объем данных, обличающий порочную сущность лоботомии. Мода на такую психохирургию стремительно прошла, врачи дружно покаялись в своих грехах, но вот почти 100 тыс. лоботомированных несчастных так и остались наедине со своими приобретенными недугами.
В Советском Союзе сложилась парадоксальная ситуация. Монополия учения Ивана Павлова, которая сложилась в физиологии и психиатрии в 40-50-х годах, во многом ограничивала развитие медицинских наук, но вот здесь эффект оказался обратным. Проведя 400 лоботомий, медицинская общественность отказалась от модной методики с формулировкой «воздержаться от применения префронтальной лейкотомии при нервно-психических заболеваниях как метода, противоречащего основным принципам хирургического лечения И. П. Павлова».
По материалам книги Самуэля Чавкина «Похитители разума. Краткая история лоботомии».