Опухоль продолговатого мозга симптомы
Опухоли ствола мозга составляют 5-11% всех внутричерепных опухолей у детей (Pollack, 1994) и 13,4— 28,7% инфратенториальных опухолей (Berher et al., 1983). Пилоцитарные или фибириллярные астроцитомы и глиобластомы являются основными гистологическими типами в сериях исследований, где проводилась верификация с помощью биопсии или при аутопсии. Пилоцитарные астроцитомы, как правило, обнаруживаются вне вентральной части моста и растут экзофитно, тогда как фибриллярные астроцитомы вовлекают в основном вентральную часть моста, поражая базилярную артерию.
Было отмечено, что исход тесно коррелирует с типом, причем фибриллярные астроцитомы возникают в более раннем возрасте и имеют гораздо худший прогноз (Fisher et al., 2000). Описаны редкие случаи ксантоастроцитом, которые несмотря на повышенную клеточность, плеоморфизм и некрозы, имели доброкачественное течение (Strom и Skullerud 1983).
а) Клиническая картина. Пик частоты глиомы ствола мозга приходится на возраст 5-9 лет. Клиническая картина обычно включает множественные параличи с VII по XII пары черепных нервов и паралич глазодвигательного нерва. Вовлечение нервов первоначально одностороннее, хотя впоследствии поражается и противоположная сторона. Параличи черепных нервов сопровождаются поражением длинных трактов с односторонними пирамидальными или мозжечковыми знаками, которые затем становятся двусторонними и могут стать первым проявлением. Симптомы повышенного ВЧД обычно появляются поздно, отек диска зрительного нерва часто отсутствует. Однако часто имеется рвота без признаков повышения ВЧД, которая, вероятно, является результатом прямого вовлечения центров продолговатого мозга; типичны раздражительность и эмоциональная нестабильность. Пароксизмальный зуд лица или шеи может быть первым симптомом (Summers и McDonald, 1988).
Экзофитные глиомы, растущие в заднем направлении в четвертый желудочек, могут вызывать обструктивную гидроцефалию (Stroink et al., 1986). Это относительно доброкачественные опухоли, при которых показана хирургическая резекция. Опухоли квадригеминальной пластинки (Squires et al., 1994; Daglioglu et al., 2003) и околоводопроводные опухоли проявляются гидроцефалией или признаками поражения глазодвигательного нерва. Исследование с помощью МРТ показало, что эти опухоли являются распространенной причиной стеноза водопровода (Valentini et al., 1995). Они обычно растут очень медленно или длительное время остаются в статичном состоянии, поэтому не требуют лечения, кроме шунтирования. Подобные опухоли могут возникать при нейрофиброматозе 1 типа.
При этом заболевании часто развиваются опухоли ствола мозга, в основном поражая продолговатый мозг, причем обычно они статичны или медленно растущие; возможна спонтанная регрессия (Pollack et al., 1996), поэтому следует избегать агрессивного лечения, за исключением шунтирования СМЖ в случае необходимости, и тщательного наблюдения (Molloyet al., 1995). Интрааксиальные опухоли цервикомедуллярного соединения представляют интересную группу глиом ствола мозга с относительно благоприятным прогнозом (Epstein, 1987; Epstein и Wisoff 1988; Weiner et al., 1997; Squires et al., 2000). Опухоли цервикомедуллярного соединения часто берут свое начало в верхней части спинного мозга и растут вверх, либо происходят из бульбарной области и растут вниз. Клиническая картина связана с поражением нижних черепно-мозговых нервов. Эти опухоли растут медленно и поддаются хирургическому лечению. Robertson et al. (1994) изучили 17 подобных случаев (10 астроцитом, 1 смешанная глиома, 4 ганглиоглиомы, 2 анапластических ганглиоглиомы).
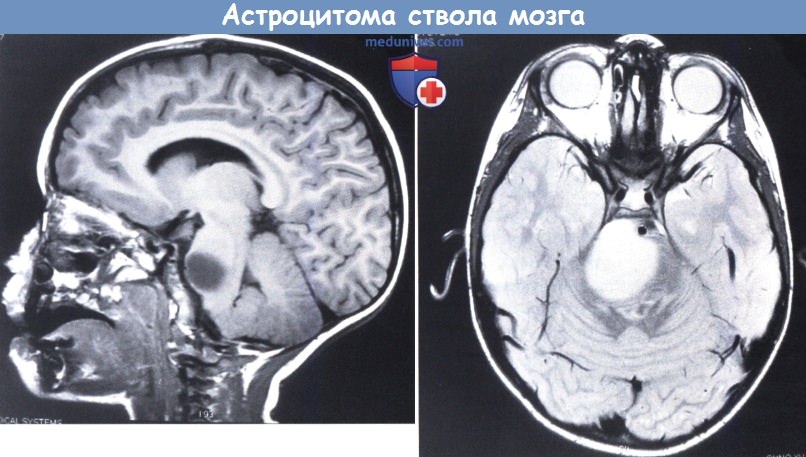
МРТ в режиме Т1 в сагиттальной проекции демонстрирует расширение ствола мозга, вызванное округлым образованием с низким сигналом (сверху).
Аксиальное изображение в режиме Т2, демонстрирующее повышенный сигнал от опухоли (снизу).
Клинические признаки включали дисфонию, дисфагию, нарушения дыхания, рвоту и квадриплегию у 4 детей. Радикальное удаление дало очень хорошие результаты, со 100% выживаемостью у 11 пациентов с впервые установленным диагнозом. Похожие результаты были получены и другими исследователями (Squires et al., 1997; Weiner et al., 1997, Young Poussaint et al., 1999).
Атипичные проявления включают плохую прибавку в весе (Cohen и Duffner 1994), острую гемиплегию, синдром мостомозжечкового угла и психиатрические симптомы.
Диагноз опухоли ствола мозга основывается на визуализации. КТ демонстрирует увеличение переднезаднего диаметра ствола мозга с задним смещением и компрессией четвертого желудочка, межножковых и околомостовых цистерн. Третий и латеральные желудочки расширены в четверти случаев. В большинстве случаев нарушена плотность паренхимы ствола мозга. Изоденсивные опухоли могут быть видны только при контрастировании и могут иметь более благоприятный исход, чем гиподенсивные опухоли (Cohen и Duffner, 1994). Напротив, эхогенные очаги и кольцевое усиление ассоциированы с плохим исходом, и в основном связаны со злокачественными анапластическими или глиобластомными опухолями (Stroink et al., 1986).
MPT точнее определяет вертикальную распространенность опухоли, лучше выявляет экзофитные выросты (Zimmerman et al., 1992) и является методом выбора. МРТ позволяет дифференцировать очаговую и диффузную глиомы, а также выявить экзофитный компонент и его взаимосвязь с соседними структурами, хотя другие авторы не обнаружили четкой корреляции между картиной КТ и гистологическими особенностями. Некоторые авторы полагают, что опухоли, которые лучше видны при контрастировании, обычно менее злокачественны (Lesniak et al., 2004). Наружная экспансия опухоли, по всей видимости, возникает чаще при относительно доброкачественных глиомах. Кальцификация и кисты внутри опухоли так же были ассоциированы с относительно благоприятным прогнозом.
б) Дифференциальный диагноз. Дифференциальный диагноз опухоли ствола мозга может быть сложен. Он включает энцефалит ствола мозга, способный вызывать отек ствола и изменять плотность сигнала; рассеянный склероз; гематомы или сосудистые мальформации; паразитарные кисты и туберкулемы. Возможность последних всегда следует рассматривать у мигрантов из развивающихся стран. При болезни Бехчета также наблюдалось образование в среднем мозге (Kermode et al., 1989). Другие объемные образования этой области, такие как энтерогенные кисты или эпидермоидные кисты, являются исключениями, и их визуализационная картина сильно отличается от картины глиом.
в) Лечение. Лечение глиом ствола мозга во многом зависит от типа опухоли. При наиболее распространенной диффузной глиоме лучевая терапия является методом выбора, в некоторых случаях дополненным химиотерапией (Broniscer и Gajjar 2004). Выживаемость низкая; лишь небольшое число детей выживает через два года. Более высокие показатели в литературе связаны, возможно, с другими типами глиом (Cohen и Duffner, 1994). При очаговых опухолях эффективным может быть хирургическое лечение, при необходимости усиленное облучением. Иногда возможна резекция очаговых опухолей (Stroink et al., 1986; Epstein, 1987; Epstein и Wisoff, 1988), а также экзофитных опухолей и опухолей цервикомедуллярного соединения. КТ может помочь в определении прогноза, но гистологическая картина не всегда коррелирует с исходом (Stroink et al., 1986). Тем не менее, клинический опыт указывает, что стереотаксическая биопсия эффективна в отношении прогноза и ведения заболевания (Giunta et al., 1989; Samadani и Judy 2003).
Дренирование кистозной опухоли может сопровождаться быстрым улучшением, и многие хирурги предпочитают оперировать экзофитные опухоли (Pierre-Kahn et al., 1993; Pollack et al., 1993), чтобы уменьшить массу опухоли и повысить эффективность других методов лечения. Изучалась роль гиперфракционированной лучевой терапии в лечении глиом ствола мозга (Packer et al., 1990). В настоящее время для этого метода рекомендуются дозы 60-72 Гр, что может улучшить прежние неудовлетворительные результаты (Cohen и Duffner, 1994). Изучается применение цисплатина как радиосенсибилизатора.
Редактор: Искандер Милевски. Дата публикации: 28.12.2018
Опухоли ствола мозга
Опухоли ствола мозга — новообразования моста, среднего и продолговатого мозга. Проявляются многими вариативными симптомами, как то: косоглазие, расстройство слуха, нистагм, поперхивание, лицевая асимметрия, дискоординация и нарушение походки, головокружение, нижний или верхний монопарез, гемипарез, ликворно-гипертензионный синдром. Единственным информативным на сегодняшний день методом диагностики новообразований ствола, позволяющим определить наличие опухоли, ее характер и распространенность, выступает МРТ головного мозга. Возможность хирургического лечения существует лишь в 20% случаев стволовых опухолей. У остальных пациентов применяется радио- и химиотерапия. Прогноз неблагоприятный, основная масса больных погибает в первый год от манифестации заболевания.
Общие сведения
Опухоль ствола мозга встречается преимущественно в детском возрасте. Дети до 15 лет составляют около 70% пациентов оперированных с этим диагнозом. Пик встречаемости приходится на 5-6-й год жизни. Среди церебральных опухолей у детей стволовые новообразования занимают 10-15%, подавляющее большинство (90%) из них представлено глиомами головного мозга. Локализация новообразований в структурах мозгового ствола распределяется следующим образом: опухоли моста — 40-60%, опухоли среднего мозга — 15-20%, опухоли продолговатого мозга — 20-25%. Сложности ранней диагностики и лечения, заболеваемость в детском возрасте, высокая летальность — все эти факторы ставят стволовые опухоли в ряд наиболее актуальных проблем онкологии, неврологии, педиатрии и нейрохирургии.
Патогенетические механизмы и морфология
Многообразие как ядерных, так и проводящих структур церебрального ствола обуславливает большую вариабельность симптомов его поражения. Однако, в отличие от опухолей мозжечка, опухоль ствола мозга редко сопровождается приводящими к гидроцефалии ликвородинамическими расстройствами. Исключением являются лишь новообразования среднего мозга, локализующиеся рядом с сильвиевым водопроводом.
В морфологическом плане примерно в половине случаев опухоль ствола мозга представляет собой доброкачественную, но диффузно распространяющуюся, астроцитому. От 15 до 30% стволовых новообразований составляют астроцитомы злокачественного характера — глиобластома и анапластическая астроцитома. Более редко наблюдаются гемангиобластома, эпендимома, медуллобластома, ганглиоглиома, астробластома, метастазы меланомы и др.
Классификация стволовых новообразований
Специалистами института нейрохирургии РАМН была разработана классификация стволовых новообразований в зависимости от типа их роста. В ней выделяют опухоли узлового типа, диффузные и инфильтративные. Узловые новообразования являются экспансивно растущими, отграниченными от мозговых тканей капсулой из плотно переплетающихся отростков опухолевых клеток, нередко имеющими кистозный компонент. Диффузная опухоль ствола мозга встречается в 80% случаев. Ее элементы разбросаны среди мозговой ткани так, что границы опухоли не определяются даже микроскопически. При этом элементы стволовой ткани оказываются дезинтегрированы и частично деструктированны. Наиболее редкой является инфильтративная опухоль ствола мозга. Макроскопически она выглядит, как образование с хорошо выраженными границами, за что и получила название «псевдоузловая опухоль». При микроскопическом исследовании обнаруживается инфильтративный характер роста новообразования с разрушением прилегающей к нему нервной ткани.
Симптомы опухоли ствола мозга
Наличие в стволе мозга множества структур (ядер ЧМН, проводящих путей, нервных центров) обуславливает большое многообразие симптомов его поражения. Следует отметить, что у детей за счет больших компенсаторных возможностей нервной ткани опухоль ствола мозга может иметь длительное инаппарантное течение. Симптомы дебюта заболевания во многом зависят от расположения стволового новообразования, а дальнейшее течение — от типа опухолевого процесса.
Возможно возникновение центрального пареза лицевого нерва, проявляющегося асимметрией лица, нистагма, косоглазия, пошатывания при ходьбе, дискоординации движений, головокружения, тремора рук, тугоухости, затруднений при глотании и поперхивания. В некоторых случаях появляется мышечная слабость (парез) в руке, ноге или половине тела. По мере прогрессирования опухолевого процесса наблюдается нарастание указанных симптомов и присоединение новых проявлений. В большинстве клинических случаев признаки гидроцефалии (головная боль, тошнота, рвота) появляются в более поздних стадиях заболевания. Гибель пациентов происходит из-за нарушений в работе сердечно-сосудистого и респираторного центров мозгового ствола.
Диагностика
Предварительный диагноз устанавливается неврологом по данным анамнеза и клинического неврологического обследования пациента. Однако ведущее значение в диагностике принадлежит нейровизуализирующим исследованиям — КТ, МСКТ и МРТ головного мозга. Среди них наиболее информативным является МРТ, усиленное введением контрастного вещества. Разрешающая способность МРТ позволяет выявлять опухоли небольшого размера, не визуализирующиеся при проведении КТ. МРТ дает возможность предположить гистологический тип опухоли, определить присутствие и распространенность экзофитного опухолевого компонента, предварительно оценить характер роста новообразования и степень инфильтрации мозговой ткани. Все эти сведения крайне необходимы для оценки возможности и целесообразности хирургического лечения.
Анализ МРТ-данных проводится с определением плотности образования, формы накопления контраста (равномерное, кольцевидное, неравномерное) и др. параметров. При диффузных и инфильтративных опухолях границы контрастирования зачастую не соответствуют существующим размерам новообразования. Возможно распространение изменений MP-сигнала (преимущественно в Т2-режиме) на зоны, где не наблюдается накопление контраста. Подобные области могут являться зоной отека мозговой ткани, зоной ее инфильтрации или тем и другим сразу. Выявление в ходе МРТ имплантационных метастазов в стенках желудочковой системы и в спинальных субарахноидальных пространствах указывает на принадлежность опухоли к примитивным нейроэктодермальным образованиям.
По данным нейровизуализации возможно дифференцировать опухоль ствола мозга от рассеянного склероза, стволового энцефалита, демиелинизирующего энцефаломиелита, ишемического инсульта, внутримозговой гематомы, лимфомы и пр.
Лечение стволовых новообразований
По существующему ранее мнению любая опухоль ствола мозга представлялась инфильтративным образованием, диффузно прорастающим стволовые структуры и вследствие этого не подлежащим хирургическому удалению. В настоящее время стало понятно, что помимо диффузно распространяющихся новообразований (которых, к сожалению, большинство) в стволе встречаются отграниченные узловые опухоли, удаление которых вполне возможно. В таких случаях для решения вопроса о целесообразности хирургического лечения пациенту необходима консультация нейрохирурга. Доминирующий принцип удаления опухоли ствола — максимальное резецирование ее тканей при минимальном травмировании мозговых структур. В этом плане большие надежды возлагаются на развитие микронейрохирургической техники операций.
К сожалению, около 80% новообразований ствола являются иноперабельными. В отношении них, а также в качестве пред- и послеоперационной терапии может применяться химиотерапевтическое и лучевое воздействие. Химиотерапия осуществляется комбинацией различных цитостатических препаратов. Лучевая терапия позволяет добиться симптоматического улучшения у 75% больных. Однако уже в ранние сроки после проведенного лечения у многих из них констатируется летальный исход. Несколько повысить длительность жизни детей со стволовыми опухолями позволила методика радиотерапии с повышением общей дозы облучения. У 30% детей продолжительность жизни после радиотерапии составила 2 года.
Инновационным методом лечения стволовых новообразований выступает сегодня стереотаксическая радиохирургия. Возможно проведение 2 типов процедур: гамма-ножа и кибер-ножа. В первом случае на голову больного надевается шлем, облучение проводится из множества источников так, чтобы их лучи сходились в одной точке, соответствующей локализации опухоли. Эффект достигается за счет суммарного воздействия источников излучения, при этом облучение здоровых мозговых тканей минимально, поскольку каждый луч несет небольшую гамма-энергию. Процедура воздействия на опухоль при помощи кибер-ножа более автоматизирована. Роботизированный аппарат сам направляет излучение к зоне расположения опухоли, учитывая при этом ее передвижения в связи с дыханием или движениями пациента. Однако пока эти методы эффективны в основном в отношении доброкачественных опухолей размером до 3-3,5 см.
Прогноз
Доброкачественные новообразования мозгового ствола, благодаря своему медленному росту, могут существовать до 10-15 лет, чаще имея субклиническое течение. Но, к сожалению, большинство опухолей этой области имеют злокачественный характер и обуславливают летальный исход в течение нескольких лет или месяцев от дебюта симптоматики. Проводимое лечение в таких случаях лишь ненадолго продлевает жизнь пациентов.
Сколько живут с опухолью головного мозга
У детей, молодых людей, зрелых и пожилых, независимо от их образа жизни, онкологи выявляют рак головного мозга. Сколько живут с этим заболеванием. Прогноз зависит от гистологического типа опухоли и стадии патологического процесса.
Онкологи Юсуповской больницы диагностируют опухоли головного мозга с помощью современных методов нейровизуализации. Ранняя диагностика позволяет существенно продлить срок жизни пациента. Лечение больных раком головного мозга проводят с помощью инновационных оперативных вмешательств, щадящих методик лучевой терапии, новейших химиотерапевтических препаратов, зарегистрированных в РФ. Они обладают высокой эффективностью и минимальным спектром побочных эффектов. В рамках научных исследований лекарственных средств, которые проводятся на базе клиники онкологии, пациенты имеют возможность лечиться новыми химиотерапевтическими препаратами, безопасность которых доказана предыдущими исследованиями.
Причины
Прогноз при анапластической астроцитоме головного мозга давать сложно. Выживаемость пациентов не превышает четырёх лет и не увеличивается даже после проведения операции. При стандартном лечении наиболее частой формой опухоли мозга – глиобластомы –выживаемость составляет 4%. Терапия с применением генетически модифицированного полиовируса позволила увеличить трёхлетнюю выживаемость больных этой формой рака до 21%.
Опухоль головного мозга является одним из самых серьезных диагнозов в современной медицине. Данная форма рака одинаково может поразить важный орган, как мужчин, так и женщин, вне зависимости от возраста, поэтому при малейших подозрениях и симптомах, которые могут указывать на это заболевание, следует обращаться к специалистам. Эксперты рекомендую обращать внимание на частые головные боли, проблемы со зрением и координацией, неоднократные потери сознания, изменения в поведении.
Нейрохирурги утверждают, что опухоль головного мозга отражается на психике, душевном состоянии и индивидуальности человека. Доброкачественные новообразования длительное время протекают бессимптомно. Злокачественная опухоль может стремительно развиваться, проявляться агрессивно и быстро привести к летальному исходу.
Причин опухоли головного мозга много:
Учёные доказали связь черепно-мозговых травм с возможностью отдалённого формирования оболочечно-сосудистых опухолей. Частота новообразований головного мозга находится в прямой зависимости от возраста пациента. До семи лет опухоли головного мозга встречаются значительно чаще, чем в период от 7 и до 14 летнего возраста. После 14 лет частота новообразований мозга снова возрастает. Максимум случаев заболевания приходится на пятидесятилетний возраст. Затем риск образования опухолей мозга уменьшается.
Учёные установили взаимосвязь гистологического типа новообразования и возраста пациента:
Внутримозговые новообразования, а также их злокачественные формы в 2-2,3 раза чаще диагностируются у мужчин. Доброкачественные опухоли более характерны для женщин.
Первые симптомы
Большинство новообразований головного мозга длительное время протекает бессимптомно или имеющиеся признаки не позволяют заподозрить наличие объёмного образования в черепной коробке. Онкологи Юсуповской больницы рекомендуют обращаться за специализированной медицинской помощью при наличии следующих симптомов:
Родственникам следует организовать консультацию нейрохирурга при наличии у пациента странных изменений в привычном поведении, необоснованной агрессии. С походом к специалисту в случае проявления подобных симптомов лучше не затягивать. Если опухоль головного мозга диагностирована на ранней стадии развития, когда симптомы невыраженные, пациенты живут намного дольше. Когда выявлен рак головного мозга 4 степени, прогноз для жизни неутешительный.
Локализация новообразований зачастую обусловливается их биологической природой. В больших полушариях мозга нейрохирурги чаще находят злокачественные глиомы, а в стволе мозга и мозжечке – доброкачественные новообразования.
Классифицируют опухоли головного мозга по степени зрелости их клеток и гистологическому признаку:
Опухоли головного подразделяют на различные группы по гистогенезу (развитию тканей):
В 1% случаев опухолей головного мозга определяются системные новообразования – множественный менингиоматоз, множественный нейрофиброматоз и множественный ангиоретикуломатоз. Метастазы в головной мозг (прогноз неблагоприятный) находят у 5% пациентов, а новообразования, которые врастают в полость черепа (саркомы, гломусные опухоли) – в 1,8% случаев. На данный момент по гистологическим и гистохимическим признакам выделяют порядка 90 различных опухолей нервной системы. По локализации опухоли головного мозга на супратенториальные новообразования, расположенные в передней и средней черепных ямках и субтенториальные, локализованные в задней черепной ямке.
Прогноз
Продолжительность жизни больного опухолью головного мозга определяет степень доброкачественности новообразования и стадии рака головного мозга. При доброкачественных опухолях очень часто онкологи Юсуповской больницы добиваются полного излечения. Продолжительность жизни или срок от окончания терапии до возобновления продолженного роста, которое потребует оперативного лечения, превышает 5 лет. Если характер опухоли полу доброкачественный, можно говорить о продолжительность жизни или временном интервале до продолженного роста новообразования от 3 и до 5 лет.
В случае относительно злокачественного характера опухоли пациенты живут 2-3 года. При злокачественной опухоли средний период жизни от 4 месяцев и до года, хотя известны и исключения. Глиобластома является не только самой агрессивной, но и одной из самых распространённых опухолей мозга. Онкологи выявляют до 52% первичных новообразований в этом органе. Для борьбы с заболеванием применяют химиотерапию, лучевую терапию и хирургическое лечение. При этом пациенты редко живут дольше 15-20 месяцев после установки диагноза.
Особенно опасны «возвращающиеся» опухоли, которые возникают вновь по завершении лечения. В этом случае продолжительность жизни редко превышает год. Терапия с применением генетически модифицированного полиовируса позволила увеличить трехлетнюю выживаемость пациентов с глиобластомой.
Продолжительность жизни зависит и от начала лечения, возможности провести весь возможный комплекс терапевтических процедур. Если лечение начато на ранних стадиях с применением инновационных методик оперативных вмешательств, лучевой и химиотерапии, пятилетняя выживаемость составляет около 80%. В остальных случаях прогноз не превышает 20-30%.
Сколько живут после операции опухоли головного мозга? Оперативные вмешательства существенно улучшают прогноз выживаемости пациентов. Операции наиболее эффективные на начальных стадиях заболевания. При появлении первых симптомов болезни обращайтесь в Юсуповскую больницу.
Когда обращаться к врачу
Выделяются 2 группы симптомов опухоли головного мозга – общемозговые и очаговые. Из общемозговых симптомов у 90% пациентов встречается головная боль. Причиной её возникновения является раздражение опухолью рецепторов мозговых оболочек. По мере роста происходит растяжение стенок желудочков, в дальнейшем – сдавление опухолью ствола мозга и мозговых сосудов. Боль глубинная, распирающая и разрывающая голову пациента. В самом начале заболевания боль приступообразная. По мере прогрессирования новообразования она становится все более длительной, интенсивность нарастает. Боль усиливается ночью и при физической нагрузке – при дефекации, кашле, повороте или кивании головой.
Кроме распространённых головных болей, которые заметны на 3-4 стадиях заболевания и возникают как результат повышения внутричерепного давления, врачи выделяют местные головные боли. Они возникают по причине раздражения мозговой оболочки, внутримозговых и оболочечных сосудов, стенок крупных сосудов головного мозга, появление различных изменений в костях черепа. Местные боли сверлящие, пульсирующие или дёргающие. Местные головные боли при опухоли мозга неврологи выделяют из общего болевого фона механически путём пальпации черепа, лица. Пациентам предлагают напрячься, покашлять или подпрыгнуть. При таких действиях головная боль усиливается.
У 50% пациентов, страдающих опухолью головного мозга, возникает рвота. Она появляется быстро, не связана с приёмом или характером пищи, отрыжкой, тошнотой, болями в области живота. Зачастую рвота сопутствует приступу головной боли, начинаясь на его пике. Иногда рвота возникает утром при повороте головы. Её причина – раздражения рвотного центра при внутричерепной гипертензии. При опухолях продолговатого мозга, IV желудочка, червя мозжечка, полушария мозжечка, рвота является очаговым и ранним симптомом.
В триаду ведущих симптомов опухоли головного мозга входят застойные соски зрительных нервов. Их офтальмологи определяют у 75-81% заболевших опухолью головного мозга. Застойные соски двусторонние, чаще развиваются при субтенториальных опухолях, реже – при супратенториальных.
Головокружение обнаруживается у 50% пациентов с опухолью головного мозга. Оно развивается как по причине застойных явлений в лабиринте, так вследствие поражения вестибулярных стволовых центров, височной или же лобной доли больших полушарий мозга. Головокружение зачастую сопровождается тошнотой. Пациент может потерять равновесие.
У 60-90% пациентов с опухолью головного мозга врачи определяют психические расстройства. Могут иметь место нарушения сознания:
К общемозговым симптомам опухоли мозга относят эпилептические припадки. Они возникают при локализации патологического процесса в задней черепной ямке. Местные симптомы зависят от типа опухоли головного мозга. При опухолях лобной доли неврологи определяют следующие местные признаки заболевания:
Ранним проявлением болезни может быть центральный парез лицевого нерва, хватательный рефлекс на противоположной новообразованию стороне. К более поздним симптомам относится первичная атрофия зрительного нерва на стороне опухоли, застойные явления в другом глазу, экзофтальм на стороне, где обнаружена опухоль, менингеальные признаки, лобная атаксия. Если выявлена опухоль лобной доли головного мозга, прогноз зависит от её гистологического строения и стадии заболевания.
Проявлением опухоли теменной доли головного мозга является нарушение чувствительности (сложных форм и глубокого мышечного чувства), схемы тела, астереогноз. При левосторонней локализации опухоли развивается апраксия (нарушение целенаправленных движений и действий при сохранности составляющих их элементарных движений), нарушение способности письма, чтения, счёта, явления амнестической афазии (у пациентов возникают трудности называния предметов). Двигательные расстройства бывают при подкорковой локализации опухоли.
Для опухолей височной области мозга характерны следующие признаки:
При левосторонней локализации опухоли у правшей развивается сенсорная афазия (пациент всё слышит, но не может понять содержания слов). Для этой локализации типично раннее появление общемозговых симптомов.
Опухоли мозжечка проявляются головными болями, сопровождающимися рвотой. Важнейшими очаговыми проявлениями являются расстройство координации, мышечная гипотония, нистагм (непроизвольные колебательные движения глаз высокой частоты). При росте опухоли из червя наблюдается двусторонняя симптоматика:
Прогноз в этом случае неблагоприятный. Выделяют четыре стадии рака головного мозга. Если опухоль ограничена, говорят о первой стадии болезни. Дальнейшие стадии устанавливаются в зависимости от площади поражения. Четвёртая стадия означает расширенный рак с метастазами. Прогноз крайне неблагоприятный.
Пациенты часто спрашивают: «Что делать, врачи сказали, что у меня опухоль мозга?» При наличии первых симптомов опухоли головного мозга звоните по телефону Юсуповской больницы. Неврологи проведут обследование с помощью современных методов нейровизуализации, установят диагноз, организуют консультацию нейрохирурга. Комплексное лечение улучшает прогноз при раке головного мозга.
