Продолговатый мозг регулирует процессы
Medulla oblongata имеет вид луковицы, bulbus cerebri (отсюда термин «бульбарные расстройства»); верхний расширенный конец граничит с мостом, а нижней границей служит место выхода корешков I пары шейных нервов или уровень большого отверстия затылочной кости.
1. На передней (вентральной) поверхности продолговатого мозга по средней линии проходит fissura mediana anterior, составляющая продолжение одноименной борозды спинного мозга. По бокам ее на той и другой стороне находятся два продольных тяжа — пирамиды, pyramides medullae oblongatae, которые как бы продолжаются в передние канатики спинного мозга.
Составляющие пирамиды пучки нервных волокон частью перекрещиваются в глубине fissura mediana anterior с аналогичными волокнами противоположной стороны — decussatio pyramidum, после чего спускаются в боковом канатике на другой стороне спинного мозга — tractus corticospinal (pyramidalis) lateralis, частью остаются неперекрещенными и спускаются в переднем канатике спинного мозга на своей стороне — tractus corticospinalis (pyramidalis) anterior.
Пирамиды отсутствуют у низших позвоночных и появляются по мере развития новой коры; поэтому они наиболее развиты у человека, так как пирамидные волокна соединяют кору большого мозга, достигшую у человека наивысшего развития, с ядрами черепных нервов и передними рогами спинного мозга,
Латерально от пирамиды лежит овальное возвышение — оливa, oliva, которая отделена от пирамиды бороздкой, sulcus anterolateral.
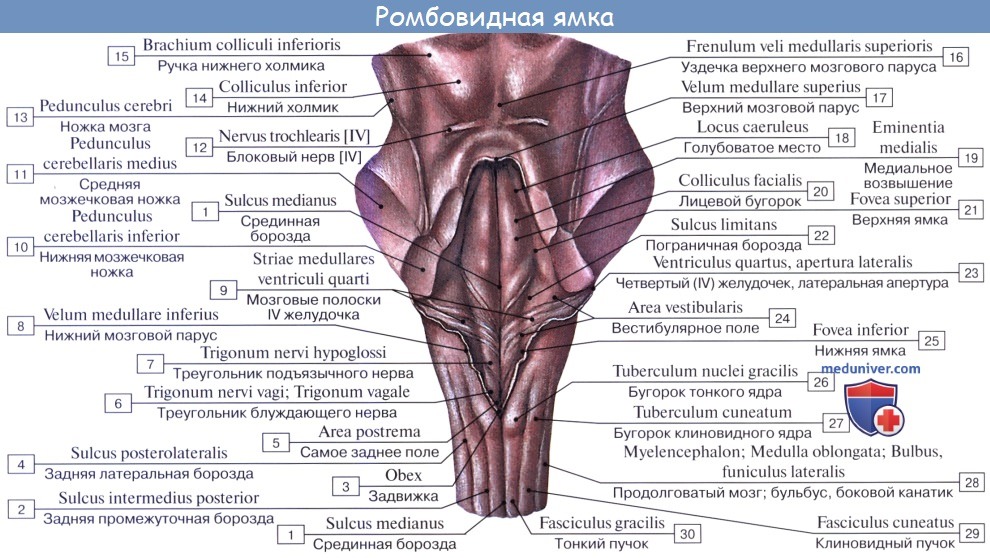
2. На задней (дорсальной) поверхности продолговатого мозга тянется sulcus medianus posterior — непосредственное продолжение одноименной борозды спинного мозга. По бокам ее лежат задние канатики, ограниченные латерально с той и другой стороны слабо выраженной sulcus posterolaterals. По направлению кверху задние канатики расходятся в стороны и идут к мозжечку, входя в состав его нижних ножек, pedunculi cerebellares inferiores, окаймляющих снизу ромбовидную ямку.
Каждый задний канатик подразделяется при помощи промежуточной борозды на медиальный, fasciculus gracilis, и латеральный, fasciculus cuneatus. У нижнего угла ромбовидной ямки тонкий и клиновидный пучки приобретают утолщения — tuberculum gracilum и tuberculum cuneatum. Эти утолщения обусловлены соименными с пучками ядрами серого вещества, nucleus gracilis и nucleus cuneatus.
В названных ядрах оканчиваются проходящие в задних канатиках восходящие волокна спинного мозга (тонкий и клиновидный пучки). Латеральная поверхность продолговатого мозга, находящаяся между sulci posterolateralis et anterolateralis, соответствует боковому канатику. Из sulcus posterolateralis позади оливы выходят XI, X и IX пары черепных нервов. В состав продолговатого мозга входит нижняя часть ромбовидной ямки.
Внутреннее строение продолговатого мозга. Продолговатый мозг возник в связи с развитием органов гравитации и слуха, а также в связи с жаберным аппаратом, имеющим отношение к дыханию и кровообращению. Поэтому в нем заложены ядра серого вещества, имеющие отношение к равновесию, координации движений, а также к регуляции обмена веществ, дыхания и кровообращения.
1. Nucleus olivaris, ядро оливы, имеет вид извитой пластинки серого вещества, открытой медиально (hilus), и обусловливает снаружи выпячивание оливы. Оно связано с зубчатым ядром мозжечка и является промежуточным ядром равновесия, наиболее выраженным у человека, вертикальное положение которого нуждается в совершенном аппарате гравитации. (Встречается еще nucleus olivaris accessorius medialis.)
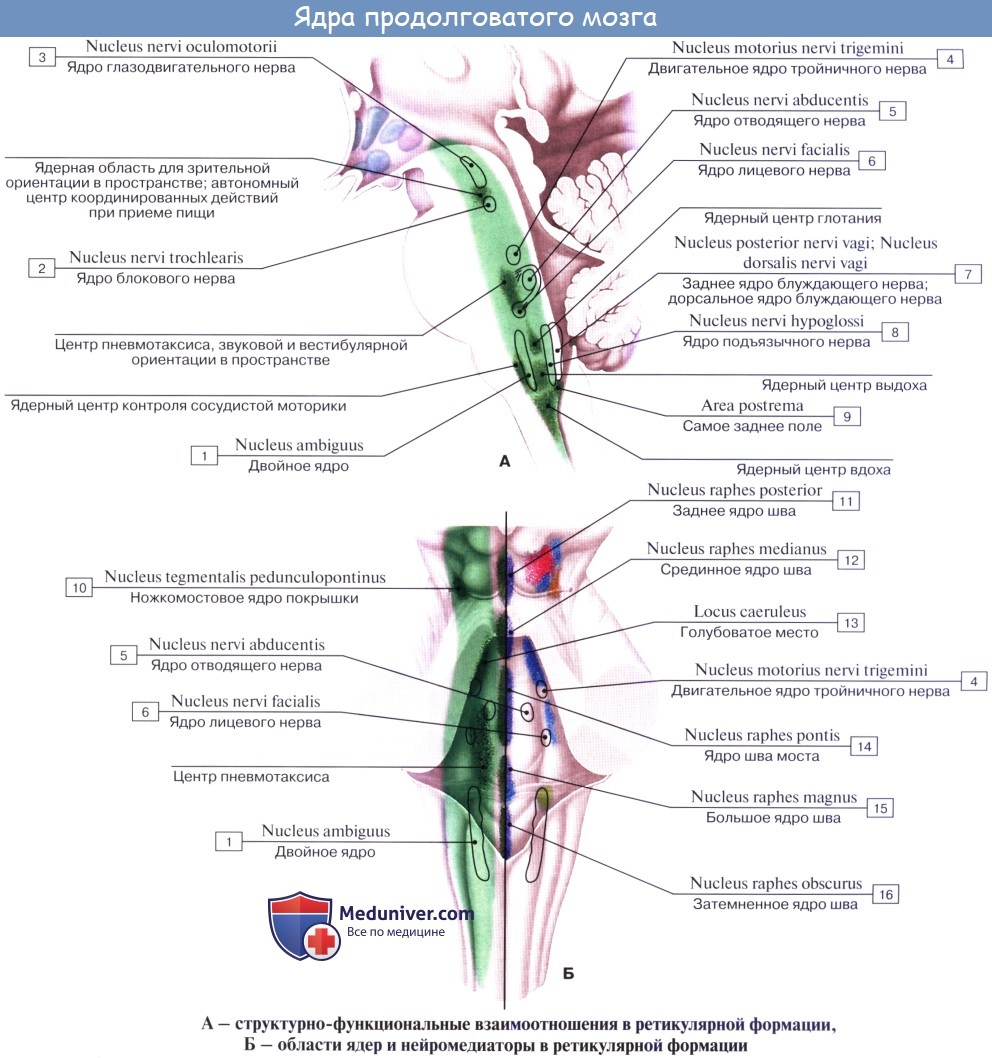
2. Formatio reticularis, ретикулярная формация, образующаяся из переплетения нервных волокон и лежащих между ними нервных клеток.
3. Ядра четырех пар нижних черепных нервов (XII —IX), имеющие отношение к иннервации производных жаберного аппарата и внутренностей.
Белое вещество продолговатого мозга содержит длинные и короткие волокна. К длинным относятся проходящие транзитно в передние канатики спинного мозга нисходящие пирамидные пути, частью перекрещивающиеся в области пирамид. Кроме того, в ядрах задних канатиков (nuclei gracilis et cuneatus) находятся тела вторых нейронов восходящих чувствительных путей. Их отростки идут от продолговатого мозга к таламусу, tractus bulbothalamicus.
Волокна этого пучка образуют медиальную петлю, lemniscus medialis, которая в продолговатом мозге совершает перекрест, decussatio lemniscorum, и в виде пучка волокон, расположенных дорсальнее пирамид, между оливами — межоливныи петлевой слой — идет далее. Таким образом, в продолговатом мозге имеется два перекрестка длинных проводящих путей: вентральный двигательный, decussatio pyramidum, и дорсальный чувствительный, decussatio lemniscorum.
К коротким путям относятся пучки нервных волокон, соединяющие между собой отдельные ядра серого вещества, а также ядра продолговатого мозга с соседними отделами головного мозга. Среди них следует отметить tractus olivocerebellaris и лежащий дорсально от межоливного слоя fasciculus longitudinalis medialis.
Топографические взаимоотношения главнейших образований продолговатого мозга видны на поперечном срезе, проведенном на уровне олив. Отходящие от ядер подъязычного и блуждающего нервов корешки делят продолговатый мозг на той и другой стороне на три области: заднюю, боковую и переднюю. В задней лежат ядра заднего канатика и нижние ножки мозжечка, в боковой — ядро оливы и formatio reticularis и в передней — пирамиды.
Передний мозг как топ-менеджер высших психологических функций

Он предопределяет склонности человека, его направленность, поведение, становление личности.
Расположение – мозговой отдел черепа.
Статья предназначена для общего понимания строения и назначения.
Общие сведения
Образован из переднего конца первичной нервной трубки. В эмбриогенезе делится на 2 части, одна из которых порождает конечный мозг, вторая – промежуточный.
Согласно модели Александра Лурии, состоит из 3-х блоков:
Анатомия
Строение живой особи описать непросто. Тем более такой его составляющей, как мозг. Эта существующая в каждом вселенная продолжает скрывать свои тайны. Но это не значит, что в них не стоит разбираться.
Развитие
Передний мозг формируется на 3-4 неделе пренатального развития. К концу 4 недели эмбриогенеза из переднего мозгового пузыря образуются конечный и промежуточный мозг, полость третьего желудочка.
Промежуточный мозг
Состоит из таламической и гипоталамической областей, которые располагаются по бокам третьего желудочка между полушариями и средним мозгом.
Таламическая область объединяет:
Гипоталамическая область включает:
Конечный мозг
Анатомические особенности
Промежуточный
Таламус похож на яйцо серо-коричневого цвета. Структурная единица – ядра, которые классифицируются по функциональному и композиционному признакам.
Эпиталамус состоит из нескольких единиц, самая известная из которых — серовато-красноватого цвета эпифиз.
Субталамус – небольшая область из ядер серого вещества, соединённых с белым.
Гипоталамус состоит из ядер. Их около 30. Большинство парные. Классифицируются по месторасположению.
Задняя доля гипофиза. Гипофиз – образование округлой формы, месторасположение — гипофизарная ямка турецкого седла.
Конечный
Объединяет полушария, мозолистое и полосатое тела. Наибольший по объёму отдел.
Полушария покрыты серым веществом толщиной 1-5 мм. Масса полушарий составляет около 4/5 массы головного мозга. Извилины и борозды значительно увеличивает площадь коры, содержащей миллиарды нейронов и нервных волокон, выстроенных по определённому порядку. Под серым веществом лежит белое — отростки нервных клеток. Около 90% коры имеет типичное шестислойное строение, где нейроны связаны через синапсы друг с другом.
С точки зрения филогенеза кору полушарий делят на 4 типа: древняя, старая, промежуточная, новая. Основную часть коры у человека составляет неокортекс.
Мозолистое тело по форме напоминает широкую полосу. Состоит из 200—250 миллионов нервных волокон. Самая большая конструкция, соединяющая полушария.
Функции
Миссия – организация психической деятельности.
Промежуточный
Участвует в координации работы органов, регулировании движения тела, поддержании температуры, метаболизма, эмоционального фона.
Таламус. Главная задача – сортировка информации. Работает как реле – обрабатывает и направляет в мозг данные, поступающие от рецепторов и проводящих путей. Таламус влияет на уровень сознания, внимания, сон, бодрствование. Поддерживает функционирование речи.
Эпиталамус. Взаимодействие с другими структурами происходит посредством мелатонина – гормона, вырабатываемого эпифизом в тёмное время суток (поэтому не рекомендуется спать при свете). Производное серотонина – «гормона счастья». Мелатонин – участник регуляции суточных ритмов, являясь природным снотворным, влияет на память и когнитивные процессы. Воздействует на локализацию кожных пигментов (не путать с меланином), половое созревание, подавляет рост ряда клеток, включая раковые. Через связи с базальными ядрами эпиталамус участвует в оптимизации двигательной активности, через связи с лимбической системой – в регуляции эмоций.
Субталамус. Контролирует мышечные ответы организма.
Гипоталамус. Образует с гипофизом функциональный комплекс, руководит его работой. Комплекс управляет эндокринной системой. Вырабатываемые ее гормоны помогают справляться с дистрессом, поддерживают гомеостаз.
В гипоталамусе расположены центры жажды и голода. Отдел координирует эмоции, поведение человека, сон, бодрствование, терморегуляцию. Здесь найдены сходные по действию с опиатами эндорфины, которые помогают перенести боль.
Конечный мозг
Полушарии
Действуют совместно с подкорковыми структурами и мозговым стволом. Основное предназначение:
Мозолистое тело
На мозолистое тело обратили внимание после операций по его рассечению при лечении эпилепсии. Операции избавляли от припадков, при этом изменяя личность человека. Было выявлено, что полушарии приспособлены работать независимо. Однако для координации деятельности необходим обмен информацией между ними. Мозолистое тело – основной передатчик информации.
Полосатое тело
Обонятельный мозг объединяет центры, контролирующие обоняние.
Кора больших полушарий
Руководитель психических процессов. Управляет чувствительными и двигательными функциями. Состоит из 4-х слоев.
Древний слой отвечает за элементарные ответы (например, агрессию), характерные человеку и животным.
Старый слой участвует в формировании привязанности, заложении основ альтруизма. Благодаря слою мы веселимся или гневаемся.
Промежуточный слой — образование переходного типа, так как модификация старых образований в новые осуществляется постепенно. Обеспечивает активность новой и старой коры.
Новая кора концентрирует информацию от подкорковых структур и ствола. Благодаря ей живые существа мыслят, разговаривают, помнят, творят.
5 церебральных долей
Затылочная доля – центральный отдел зрительного анализатора. Обеспечивает распознавание зрительных образов.
Благодаря височной доле живые существа воспринимают многообразие звуков.
Лобная доля регулирует произвольные процессы, движения, моторную речь, абстрактное мышление, письмо, самокритику, координирует работу других областей коры.
Островковая доля отвечает за становление сознания, формирование эмоционального отклика и поддержку гомеостаза.
Взаимодействие с другими структурами
Головной мозг в ходе онтогенеза созревает неравномерно. При рождении сформированы безусловные рефлексы. По мере созревания особи развиваются условные рефлексы.
Взаимодействие таламуса, лимбической системы, гиппокампа помогает воспроизводить образ событий: звуки, запахи, место, время, пространственное расположение, эмоциональный окрас. Взаимосвязи таламуса с областями височной доли коры способствуют узнаванию знакомых мест, предметов.
Таламус, гипоталамус, кора имеют обоюдные связи с продолговатым мозгом. Таким образом, продолговатый мозг вносит вклад в оценку активности рецепторов и нормализацию деятельности опорно-двигательного аппарата.
Кооперация ретикулярной формации ствола и коры вызывает возбуждение или торможение последней. Сотрудничество ретикулярной формации продолговатого мозга и гипоталамуса обеспечивает работу сосудодвигательного центра.
Рассмотрев строение и назначение, мы на шаг приблизились к пониманию живой сущности.
Продолговатый мозг человека
Роль мозговой деятельности в жизни человека огромна. Мозг высшего млекопитающего регулирует все важные функции и состоит из 2 частей – спинного и головного. Головной содержит 5 отделений, одно из которых – продолговатый мозг. Он управляет вегетативной нервной системой.
Строение
Продолговатый мозг человека (лат. Myelencephalon) – это всего лишь часть головного мозга. Расположен этот отдел между спинным и средним, в задней черепной ямке. Является утолщённым продолжением спинного мозга. Похож он на головку лука, которая сдавлена сзади и имеет небольшую выпуклость спереди. Этот отдел связывает мозжечковую часть и мост с помощью специальных отростков.
Внизу этот участок плавно перетекает в спинной отдел. Нижний рубеж определяется местом вывода верхней корешковой нити 1-ого шейного нерва. Сверху он граничит с варолиевым мостом. От него эту часть отделяет перпендикулярная бульбарно-мостовая борозда. Продольный размер этого участка – 2,5-3,2 см, поперечный – 1,5 см, переднезадний – 1 см.
Структура этого отдела неоднородная, она состоит из серой и белой субстанции. Внутри находится сероватое вещество. Оно окружено мельчайшими ядрами. Белое вещество располагается снаружи. Оно окружает сероватую субстанцию. Белая часть состоит из коротких и длинных волокон.
Длинные волокна – это проходящие транзитом в спинной мозг пути. Они перекрещиваются в области пирамид. В ядрах задних канатиков имеются тела нейронов вверх идущих волокон. Отростки этих нейронов идут от продолговатого мозгового отдела к таламусу. Волокна образуют медиальную петлю, которая перекрещивается в продолговатом мозговом участке. В этом отделе есть 2 перекрёстка длинных проводящих путей.
К коротким относятся пучки волокон, которые соединяют друг с другом ядра серого вещества. Ядра продолговатого мозгового участка соединяются с соседними отделами головного мозга.
Внешнее строение
Внешняя передняя часть продолговатого мозгового участка – это вентральная поверхность. Она состоит из парных конусообразных боковых долей, которые расширяются кверху. Они образованы пирамидными трактами и имеют срединную щель. Около пирамид располагаются оливы. Они отделены от пирамид бороздой, которая является прямым продолжением переднелатеральной борозды спинного мозга. Переход борозды со спинного мозгового участка на продолговатый сглаживается наружными дугообразными волокнами.
Задняя внешняя часть – это дорсальная поверхность. Она выглядит как два цилиндрических утолщения, которые разделены срединной бороздой. Состоит эта часть из волокнистых пучков, которые соединяются со спинным мозгом.
На дорсальной стороне находятся два пучка: тонкий и клиновидный. Они заканчиваются бугорками тонкого и клиновидного ядра. На дорсальной поверхности располагается нижняя часть ромбовидной ямки и нижние ножки мозжечка. Здесь же находится заднее сосудистое сплетение.
Между вентральной и дорсальной поверхностью находятся боковые поверхности. Они имеют борозды, берущие начало в спинном мозге.
Внутреннее строение
Внутреннее строение координирует такие функции: обменные процессы, кровообращение, дыхание, движение, равновесие. На поперечном разрезе продолговатого мозгового отдела, произведённом на уровне олив, видны борозды, выходящие из спинного мозга. Между ними находятся пирамидные тракты.
Снаружи от пирамид расположены небольшие бугорки. Это оливы. Внутри них имеются нижние оливные ядра. Они представляют собой извитые пластинки серой субстанции. Оливные ядра связываются с ядрами мозжечка и отвечают за равновесие и деятельность вестибулярного аппарата. Между ними находятся волокна. Между пирамидой и оливой расположена передняя борозда.
В заднебоковых отделах проходят проводящие восходящие пути, которые связывают нижнюю часть мозга с верхними отделами. В дорсальной части продолговатого мозгового участка имеются ядра блуждающего, языкоглоточного, добавочного черепно-мозгового нерва.
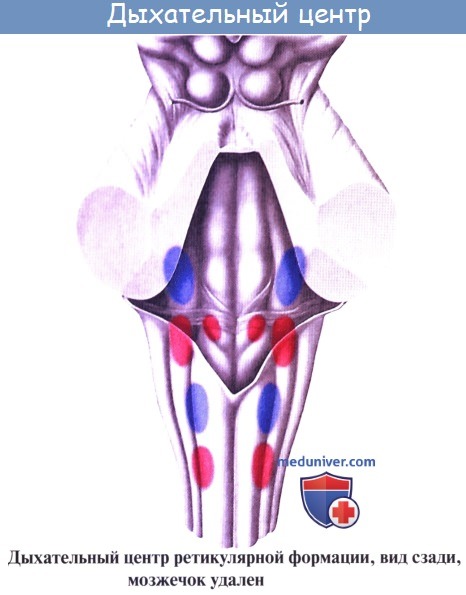
Вентральная часть продолговатого мозгового отдела представляет собой ретикулярную формацию. Она образуется благодаря переплетениям нервных волокон и имеющихся между ними нервных клеток. Двигательная часть ретикулярной формации содержит центры, контролирующие дыхание и кровообращение.
Задачи
Главная задача продолговатого мозга, исходя из особенностей его строения и выполняемых функций – это обеспечение различных рефлексов. К ним относятся: защитные, пищеварительные, сердечно-сосудистые, тонические, а также отвечающие за вентиляцию лёгких и тонус мышц.
Как действуют защитные рефлексы:
В этой части мозга находятся нервные центры, отвечающие за многие рефлексы: пищеварения, дыхания, мышечного тонуса, сосания, моргания, сердечно-сосудистый, терморегуляции. Этот отдел принимает участие в обработке информации, поступающей от всех рецепторов организма. Он также контролирует движение и мыслительные процессы.
Центр управления дыханием работает так: происходит возбуждение нейронов под действием химических раздражителей. Сам центр состоит из нескольких групп нейронов, которые относятся к разным участкам продолговатого мозга.
Тонус сосудов контролируется расположенным в продолговатом мозговом участке сосудодвигательным центром, который работает вместе с гипоталамусом. Жевание возникает при раздражении рецепторов полости рта. В продолговатом мозговом отделе регулируется слюноотделение, благодаря чему контролируется объём и состав слюны.
Функции
Функции, которые регулирует продолговатый мозг, важны для человеческого организма. Если этот орган поражается при травмах или инсультах, у человека может остановиться дыхание, сердце, что повлечет за собой летальный исход.
Каковы функции продолговатого мозга и какова его физиология?
Продолговатый мозговой отдел выполняет такие основные функции:
Из него выходит 8 пар черепных нервов (с 5 по 12). Этот отдел имеет прямое чувствительное и двигательное соединение с периферией. По чувствительным волокнам к нему идут импульсы от рецепторов кожного покрова головы, носа, вкусовых рецепторов, слизистых оболочек глаз, от органов слуха, рецепторов гортани, трахеи и лёгких, от вестибулярного аппарата, а также от воспринимающих интерорецепторов пищеварительной и сердечнососудистой системы.
Функции продолговатого мозга человека:
Через ядра продолговатого мозгового участка проходят рефлекторные дуги, обеспечивающие рефлексы кашля, чихания, слезоотделения. В самих ядрах продолговатого мозга находятся центры, которые отвечают за акт глотания, деятельность пищеварительных желез, сердца, сосудов, регуляцию дыхания.
Рефлекторные функции этого органа определены тем, что здесь заложены ядра нервов и имеются скопления нервных клеток. Ядра связаны между собой и образуют центры различных рефлекторных актов.
Функции рефлексов делятся на 2 вида: первостепенные и второстепенные. Дыхательные и сосудодвигательные центры – это жизненно важные первостепенные центры, так как в них замыкается целый ряд дыхательных и сердечных рефлексов.
В этом мозговом участке заложены важные рефлекторные центры. Каждый центр регулирует деятельность какого-то определённого органа. Информация от раздражителя передаётся по нервным волокнам. Они впадают в продолговатый мозговой отдел. Там происходит обработка сигналов и их анализ. Из центров импульсы передаются к органам и вызывают изменения в их деятельности, например, усиление активности или торможение.
Через продолговатый мозг осуществляются такие рефлексы:
Рефлекторная функция тонуса мышц и поддержания позы выполняется не только этим мозговым участком, но и другими нервными структурами. Этот орган обеспечивает на рефлекторном уровне двигательные функции, а также участвует в совершении произвольных движений. Защитные рефлексы – чихание, рвота, глотание – осуществляются благодаря центрам, расположенным здесь. Основное предназначение таких центров – координация деятельности нейронов.
Проводниковая функция заключается в следующем: в продолговатом мозге находятся восходящие и нисходящие волокна спинного мозга: кортикоспинальный, спинно-таламический, руброспинальный. С помощью этих путей происходит передача информации в отделы головного мозга и обработанных импульсов обратно к органам.
В этой части берут начало оливоспинальный, вестибулоспинальный и ретикулоспинальный тракты. Они обеспечивают тонус и координацию мышечных реакций. В этом органе заканчиваются корковоретикулярные пути из коры, а также вверх идущие волокна проприоцептивной чувствительности из спинного мозга.
Различные отделы головного мозга – мост, мозжечок, средний мозг, гипоталамус, таламус и кора имеют двусторонние связи с продолговатым мозгом. Благодаря таким связям этот орган участвует в регуляции тонуса скелетной мускулатуры, анализе сенсорных раздражений.
Продолговатый мозг регулирует такие сенсорные функции:
Сенсорная функция – это анализ вкусовых, слуховых ощущений, восприятие вестибулярных раздражителей. Продолговатый мозг обрабатывает и отправляет в подкорку импульсы, поступающие от внешних раздражителей (вкус, звук, запах).
Если сравнивать размеры и структуру мозга взрослого и ребёнка, то можно заметить отличия. Орган меняется по мере взросления человека. Окончательное формирование происходит до семилетнего возраста. Как известно, стороны тела контролируют противоположные доли мозга. Именно в продолговатом мозге перекрещиваются нервные волокна, они переходят с одной стороны на другую.
ПРОДОЛГОВАТЫЙ МОЗГ
ПРОДОЛГОВАТЫЙ МОЗГ [medulla oblongata (PNA, JNA, BNA); син.: bulbus, myelencephalon, бульбус] — часть мозгового ствола, входящая в состав ромбовидного мозга. В П. м. расположены жизненно важные центры, регулирующие дыхание, кровообращение, обмен.
П. м. развивается из заднего первичного мозгового пузыря (см. Головной мозг). У новорожденного вес (масса) П. м. по сравнению с другими отделами головного мозга больше, чем у взрослого. В нем хорошо развито заднее ядро блуждающего нерва и четко сегментировано двойное ядро. К 7-летнему возрасту нервные волокна П. м. покрываются миелиновой оболочкой.
Содержание
Анатомия
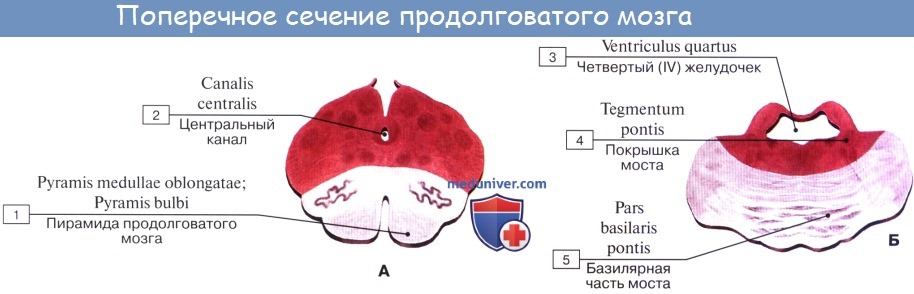
П. м. располагается между мостом головного мозга (см.) и спинным мозгом (см.), по форме он напоминает усеченный конус длиной 25—30 мм. Продольный размер П. м.— 12— 15 мм, поперечный — 10—12 мм; вес 6—7 г. Утолщенный верхний отдел П. м. заметно отграничен от моста головного мозга (варолиева моста) спереди за счет поперечной небольшой щели (бульбарно-мостовая борозда), сзади, в области ромбовидной ямки, граница соответствует уровню расположения мозговых полосок четвертого желудочка.
Нижней границей П. м. служит нижний край перекреста пирамид или место выхода передних и задних корешков I пары шейных нервов, что соответствует уровню большого затылочного отверстия. Являясь непосредственным продолжением спинного мозга, П. м. во многом сохраняет черты его строения.
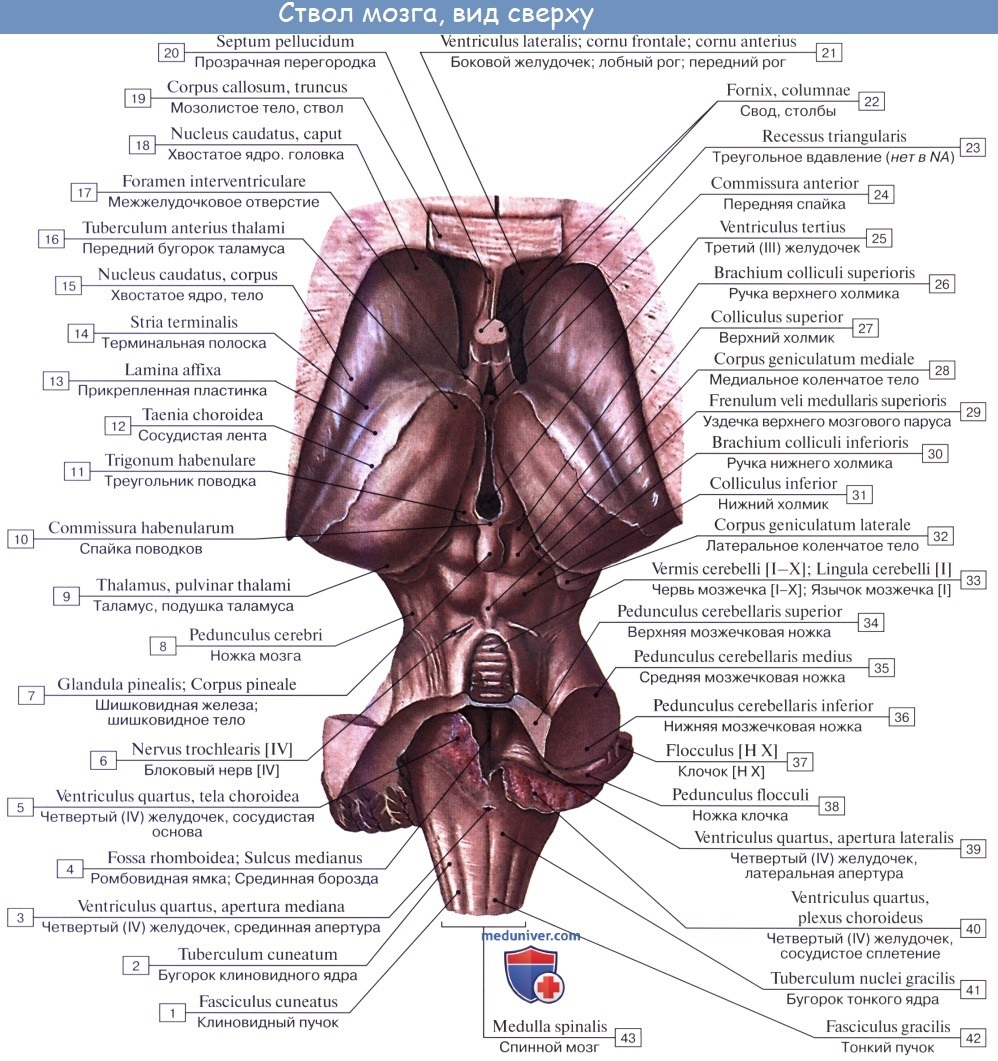
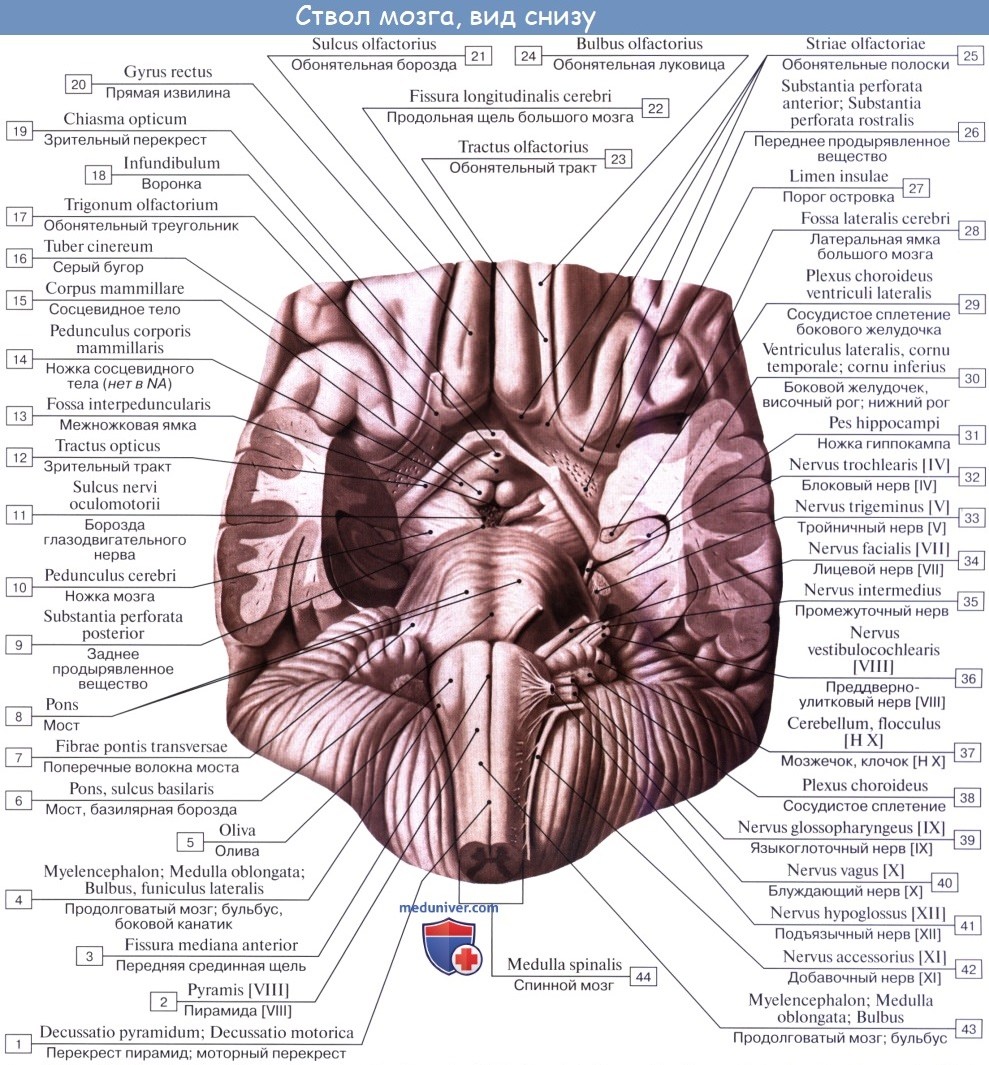
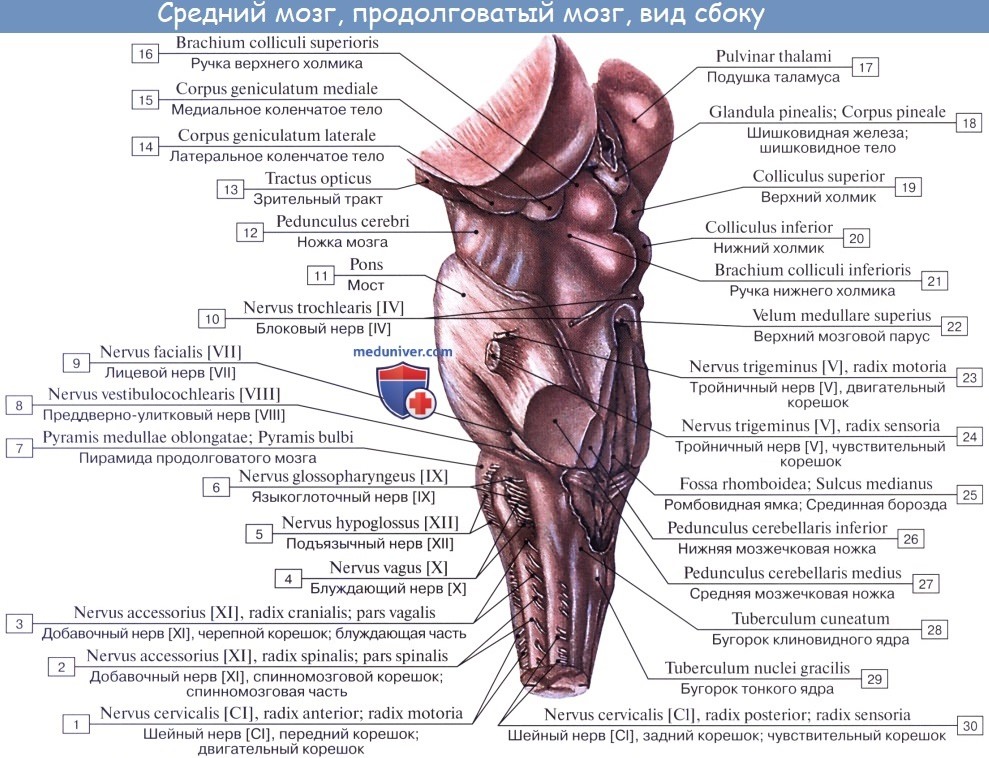
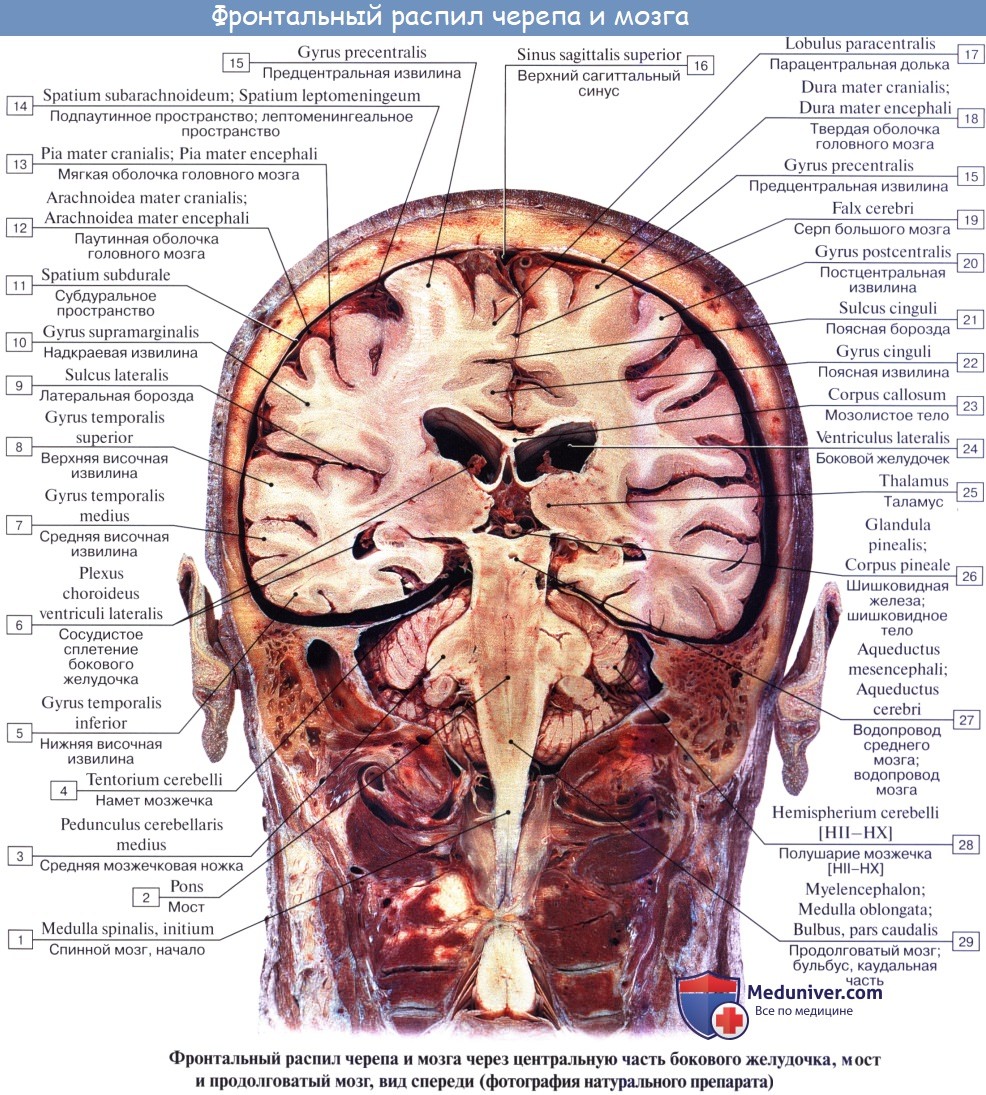
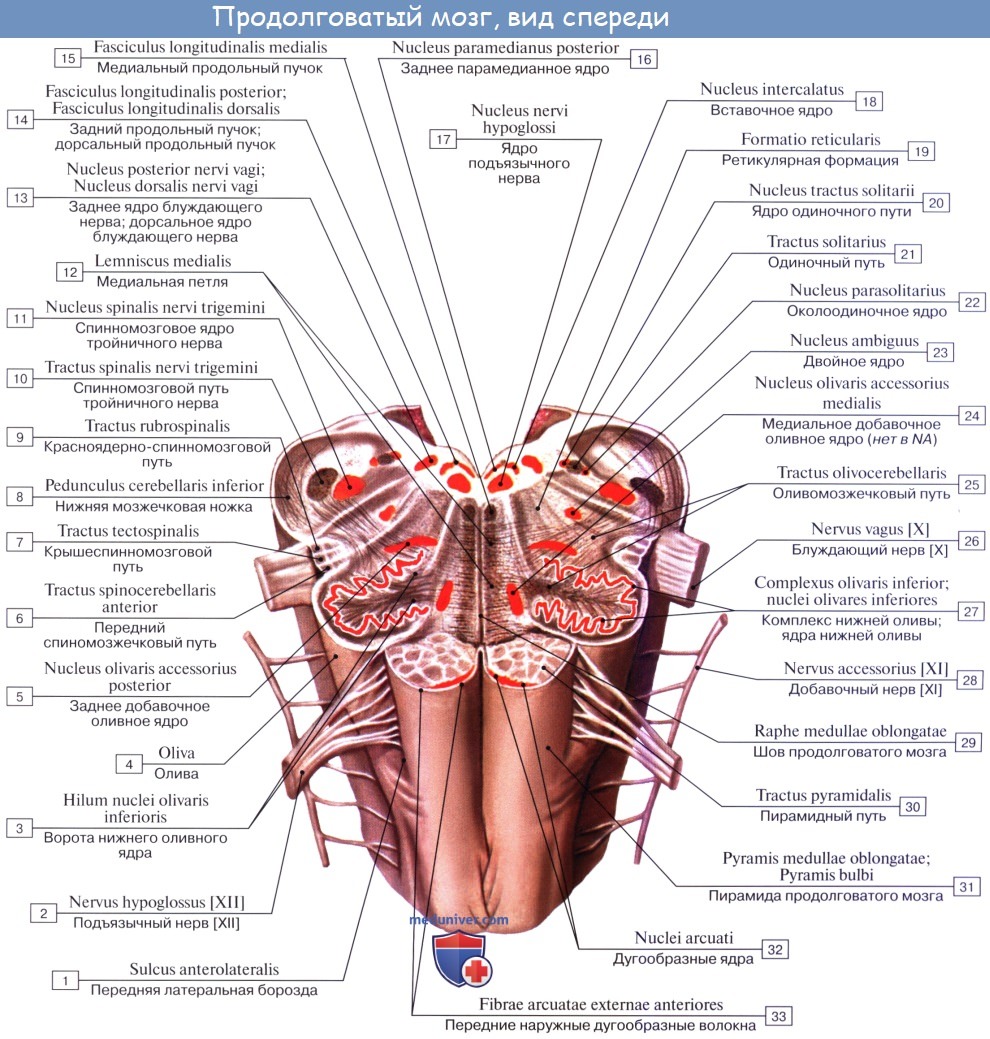
П. м. имеет переднюю (вентральную), заднюю (дорсальную) и боковые (латеральные) поверхности, несущие ряд продольных борозд, являющихся продолжением соответствующих борозд спинного мозга. Передняя поверхность П. м. выпуклая, обращена вперед и вниз, прилежит на внутреннем основании черепа к скату (рис. 1). Вдоль ее середины проходит глубокая передняя срединная щель [fissura mediana ventralis (anterior)], ограниченная с боков мощными тяжами—пирамидами продолговатого мозга (pyramides medullae oblongatae), продолжающимися в передние канатики спинного мозга. Пирамиды образованы волокнами пирамидных путей (см. Пирамидная система), большая часть которых у границы со спинным мозгом на протяжении 6—8 мм переходит в глубине передней срединной щели на противоположную сторону, образуя перекрест пирамид — двигательный перекрест [decussatio pyramidum (decussatio motoria)]. Кнаружи от пирамиды на латеральной поверхности П. м. располагается овальное возвышение — олива (oliva). Пирамида и олива отграничены друг от друга передней латеральной бороздой [sulcus ventrolateralis (anterolateralis)], в глубине к-рой выходят корешки подъязычного нерва (см.). Позади оливы из задней латеральной борозды [sulcus dorsolateralis (posterolateralis)] последовательно выходят корешки языкоглоточного, блуждающего и добавочного черепно-мозговых (черепных, Т.) нервов (см. Блуждающий нерв, Добавочный нерв, Языкоглоточный нерв). На латеральной поверхности П. м. имеется боковой канатик (funiculus lat.), продолжающийся в нижнюю мозжечковую ножку [pedunculus cerebellaris caudalis (inferior)]. Задняя поверхность П. м. прикрыта мозжечком. Ее нижняя часть существенно напоминает по рельефу поверхность спинного мозга, верхняя — развернута и обращена в полость четвертого желудочка (рис. 2). Она образует нижнюю половину дна ромбовидной ямки. Вдоль середины задней поверхности П. м. следует задняя срединная борозда [sulcus medianus dorsalis (posterior)]. По бокам ее находятся задние канатики, которые по направлению кверху расходятся в стороны и входят в состав нижних мозжечковых ножек, ограничивающих с боков нижнюю половину ромбовидной ямки. Промежуточной бороздой (sulcus intermedius) каждый задний канатик подразделяется на тонкий пучок (fasc. gracilis), расположенный кнутри, и клиновидный пучок (fasc. cuneatus), залегающий латерально. У нижнего угла ромбовидной ямки тонкий и клиновидный пучки заканчиваются одноименными утолщениями — бугорками тонкого и клиновидного ядер (tuberculum gracile et cuneatum). Кнаружи от клиновидного ядра располагается ядро Монакова, окруженное вокруг пучками волокон, формирующих нижнюю мозжечковую ножку.
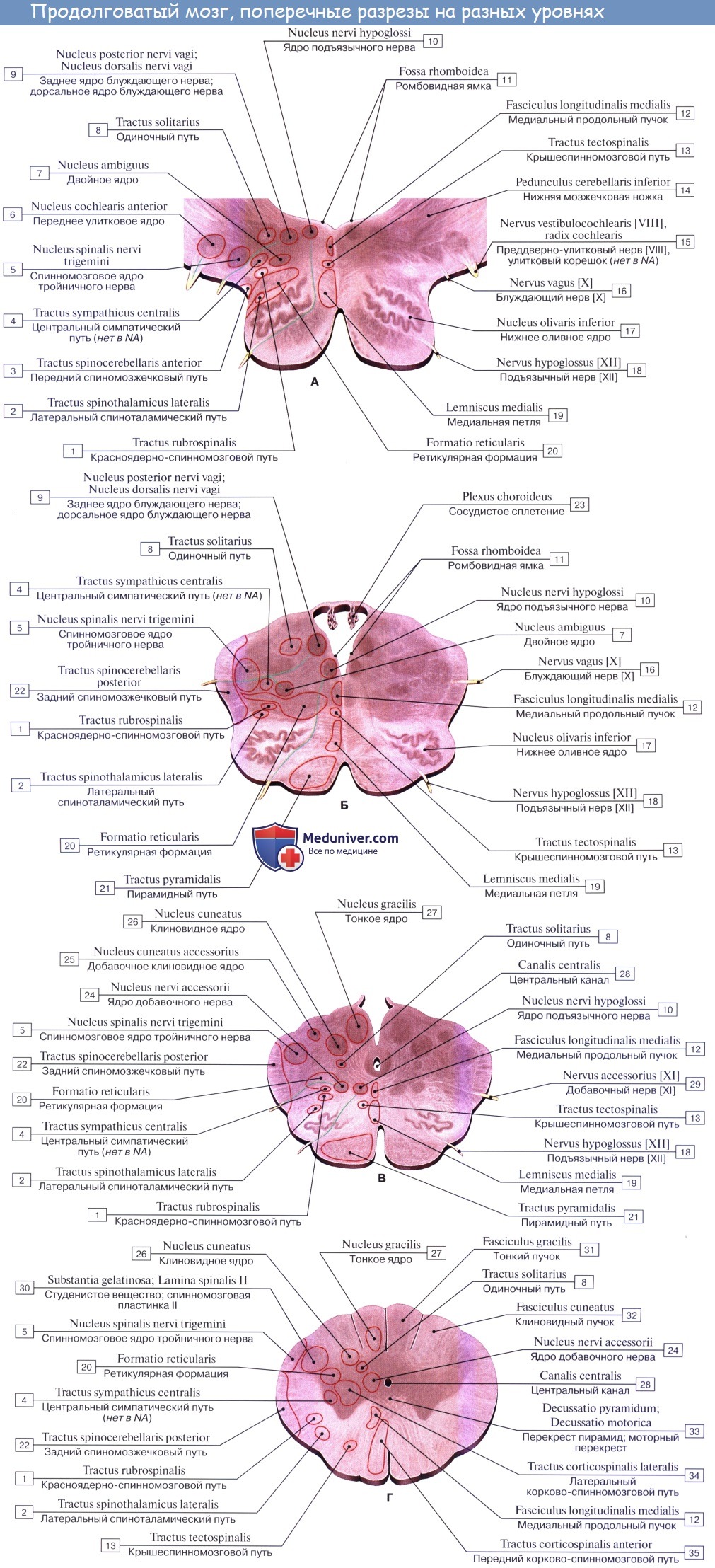
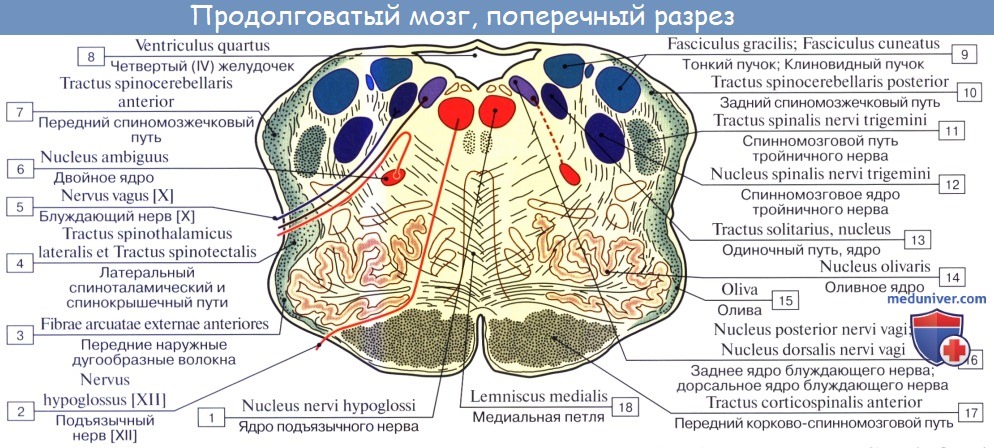
П. м. состоит из серого и белого вещества. Белое вещество занимает преимущественно переднебоковой отдел П. м. (См. цветные иллюстрации 1—6: Поперечные срезы продолговатого мозга на различных его уровнях). Серое вещество залегает в виде скоплений нервных клеток — ядер черепно-мозговых нервов (V, VIII, IX, X, XI, XII) и ядер ретикулярной формации, которые отличаются друг от друга но форме и величине. Ядра черепно-мозговых нервов располагаются симметрично на дне ромбовидной ямки под эпендимой (в дорсальной части продолговатого мозга). При этом ближе к средней линии расположены двигательные ядра, чувствительные ядра смещены наиболее латерально, а в промежутке между ними находятся вегетативные ядра. Ядро подъязычного нерва (nucleus nervi hypoglossi) располагается в нижнем углу ромбовидной ямки, в глубине треугольника подъязычного нерва, лишь небольшой его нижний отдел залегает спереди от центрального канала, переходящего в полость четвертого желудочка. Латеральнее в области треугольника блуждающего нерва проецируется парасимпатическое заднее ядро блуждающего нерва (nucleus dorsalis nervi vagi). Несколько глубже и выше последнего в ретикулярной формации (см.) заложено крупное двигательное двойное ядро (nucleus ambiguus), общее с ядром языкоглоточного нерва. К нижнему концу двойного ядра примыкает двигательное ядро добавочного нерва, а натуральнее между двойным ядром и нижним ядром оливы располагается парасимпатическое нижнее слюноотделительное ядро [nucleus salivatorius caudalis (inferior)]. Кнаружи: от последнего лежат чувствительное ядро одиночного пути (nucleus solitarius) и чувствительное ядро (нижнее) спинномозгового пути тройничного нерва [nucleus spinalis (inferior) nervi trigemini]. В латеральном углу ромбовидной ямки в области вестибулярного поля (area vestibularis) проецируются ядра преддверно-улиткового нерва (верхнее, нижнее, медиальное и латеральное вестибулярные ядра; переднее и заднее улитковые ядра). Кзади и кнаружи от пирамид располагается нижнее ядро оливы [nucleus olivaris caudalis (inferior)], представленное извитой пластинкой серого вещества, открытой медиально [ворота нижнего ядра оливы, hilus nuclei olivaris caudalis (inferioris)], образующей на латеральной поверхности П. м. выпячивание — оливу. Кзади от этого ядра лежит заднее добавочное ядро оливы [nucleus olivaris accessorius dorsalis (posterior)], а кнутри — медиальное добавочное ядро оливы (nucleus olivaris accessorius medialis). В центральной области П. м. располагается ретикулярная формация, представляющая сеть, в к-рой рассеяны, а местами сгруппированы в виде ретикулярных ядер мультиполярные нейроны. На поверхности пирамиды П. м. лежат дугообразные ядра (nuclei arcuati). Около средней линии П. м., занятой срединным швом, находятся ядра срединного шва [nuclei raphae (medianae)].
Белое вещество П. м. представлено короткими и длинными пучками собственных волокон и пучками длинных волокон, проходящих транзитно. Последние обеспечивают двустороннюю связь спинного мозга с вышерасположенными отделами мозгового ствола и с большим мозгом (цветн. илл., рис. 7). Из проходящих транзитно эфферентных путей важнейшими являются корково-спинномозговой (корково-спинномозговые волокна, Т.), красноядерно-спинномозговой, покрышечно-спинномозговой пути; из афферентных — передний и латеральный спинноталамические пути, передний и задний спинномозжечковые пути, спиннопокрышечный путь.
Короткие собственные волокна связывают ядра П. м. между собой, а длинные — с соседними отделами мозга (преддверно-спинномозговой путь, оливомозжечковый путь, оливоспинномозговой путь, спиннооливный путь, ретикулярно-спинномозговой путь). К собственным волокнам П. м. относятся волокна проприоцептивной чувствительности. Первый нейрон этого пути заканчивается у клеток тонкого и клиновидного ядер своей стороны. Отростки клеток этих ядер, дугообразно изгибаясь (внутренние дугообразные волокна), идут на противоположную сторону, перекрещиваясь спереди от центрального канала с аналогичными волокнами противоположной стороны. После образования перекреста медиальных петель (decussatio lemniscorum medialium) они направляются к таламусу (см.), располагаясь дорсальнее пирамид между оливами. Т. о.. перекрест медиальных петель (чувствительный перекрест) в П. м. располагается выше и дорсальнее перекреста пирамид.
Кровоснабжение П. м. осуществляется за счет позвоночных, задних нижних мозжечковых, передних спинномозговых и начального отдела базилярной артерий. Отток крови от П.м. происходит в срединный венозный тракт моста и продолговатого мозга.
Физиология
Обширные функциональные связи в восходящем и нисходящем направлениях и тесная взаимосвязь с ретикулярной формацией позволяют П. м. осуществлять системную интеграцию и координацию широкого спектра жизненно важных физиологических функций. П. м. находится под влиянием мезэнцефального, ди-эн цефального и коркового отделов головного мозга. Он выполняет важные сенсорные функции. В П. м. поступают афферентные импульсы, несущие информацию от рецепторов кожи лица, слизистых оболочек, дыхательных путей, от внутренних органов и слухового анализатора. Эти афферентации являются основой формирования соответствующих рефлекторных реакций. Благодаря им П. м. обеспечивает защитные рефлексы глаз (мигание), движения языка, двигательную функцию мышц лица (мимику), секрецию слюнных, желудочных и поджелудочной желез.
Обеспечение этих сенсомоторных физиол, функций обусловлено расположением в пределах П. м. ядер черепно-мозговых нервов. С участием этих ядер П. м. осуществляет регуляцию не только соматосенсорных, но и вегетативных функций.
Большое физиол. значение имеют начинающиеся в П. м. нисходящие пути, такие как ретикулярно-спинномозговой, преддверно-спинномозговой, оливоспинномозговой, которые регулируют функции мотонейронов соответствующих сегментов спинного мозга (см. Проводящие пути).
Кроме того, в П. м. заканчиваются корково-ядерные волокна пирамидного пути, несущие импульсы от различных слоев нейронов неокортекса к ядрам соответствующих пар черепно-мозговых нервов. Эти пути обусловливают регулирующее влияние коры головного мозга на физиол, реакции, связанные с деятельностью ядер черепно-мозговых нервов.
Наряду с проводниковой функцией П. м. осуществляет регуляцию сложных жизненно важных безусловных рефлексов, таких, как сосание, жевание, глотание, чиханье, кашель, рвота, слезотечение, слюноотделение. Эти рефлексы, как правило, имеют защитно-физиологический характер. Особо важное физиологическое, а также диагностическое значение имеет рвотный рефлекс (см. Рвота), всецело зависящий от функционального состояния П. м.
П. м. участвует в регуляции внешнего дыхания (см. Дыхательный центр) и сердечно-сосудистой системы (см. Сосудодвигательный центр).
По данным Росси и Цанкетти (G. Bossi, A. Zanchetti, 1960), X. Мегуна (1960, 1965), физиологию П. м. нельзя рассматривать без учета роли ретикулярной формации, оказывающей тоническое и модулирующее влияние на функциональное состояние сегментов спинного мозга.
Фундаментальными исследованиями X. Мегуна, Р. Гранита и других нейрофизиологов было показано, что нейроны П. м., моста головного мозга, покрышки среднего мозга, интегрированные в единую систему ретикулярной формацией, оказывают постоянное регулирующее влияние на импульсную активность гамма-эфферентов, альфа-мотонейронов и мышечных веретен, что обусловливает адекватное перераспределение мышечного тонуса. Сравнение спинальных и децеребрированных животных (см. Децеребрация, Спинной мозг) показывает, что после правильно произведенной интерколли кулярной перерезки происходит растормаживание как статических, так и динамических гамма-волокон, идущих к разгибателям, что приводит к децеребрационной ригидности (преобладанию тонуса разгибателей), тогда как у спинальных животных не наблюдается никаких признаков активности статических и динамических фузимоторных гамма-нейронов.
В П. м. находятся жизненно важные вегетативные центры. Электрическое раздражение этих центров у экспериментальных животных вызывает отчетливые реакции во всех областях тела. Они выражаются в учащении сердечных сокращений, повышении АД, расширении зрачка, сокращении третьего века, пилоэрекции, потоотделении, ослаблении перистальтики кишечника и повышении содержания сахара в крови.
Активность вегетативных центров П. м. повышается также в ответ на рефлекторное или непосредственное химическое их раздражение. При вдыхании воздуха с повышенным содержанием углекислого газа или пониженным содержанием кислорода у животного возникают характерные симптомы возбуждения вегетативной нервной системы (см.). Асфиксия при пережатии трахеи вызывает мощный разряд в вегетативных центрах в результате сочетанного влияния гиперкапнии (см.) и гипоксии (см.). После высокой перерезки спинного мозга асфиксия (см.) такой же степени весьма незначительно сказывается на функции органов, имеющих симпатическую иннервацию. Полученные данные свидетельствуют, что функции этих органов почти целиком опосредуются центрами, лежащими выше спинного мозга, т. е. в продолговатом мозге. Установлено, что углекислый газ оказывает прямое раздражающее действие на вегетативные центры П. м.; понижение содержания кислорода выражается в прямом подавлении их возбудимости. Однако, по данным Геллгорна и Луфборроу (1963), если напряжение кислорода в жидкостях организма падает очень низко, возбуждаются хеморецепторы каротидного синуса, что приводит к рефлекторной активации вегетативных центров П. м., несмотря на то, что их возбудимость в условиях гипоксии понижена.
Динамические нарушения кровоснабжения П. м. обусловливают так наз. вертебрально-базилярный синдром. Недостаточность кровоснабжения (гипоксия) характеризуется угнетением функциональной активности центров П. м. и ядер соответствующих черепно-мозговых нервов, что проявляется возникновением патол. типов дыхания: периодического дыхания, дыхания типа Чейна — Стокса (см. Чейна — Стокса дыхание), биотовского дыхания (см.), а также исчезновением роговичного, глотательного, чихательного и других рефлексов.
П. м. играет важную роль в регуляции сложных жизненно важных функций, и нарушения его деятельности имеют, как правило, опасные последствия. Своевременное определение функционального состояния П. м. необходимо для принятия срочных леч. мер. Оно определяется по сдвигам в физиол. реакциях, связанных с активностью определенных образований и систем П. м., ядер черепно-мозговых нервов (нарушение роговичного и жевательного рефлексов, актов глотания, сосания, состояния чувствительности в области головы и шеи, кашлевого, чихательного, рвотного рефлексов, дыхательных движений и др.)
Методы исследования
Для диагностики поражений П. м. используют две группы методов исследования: клинические и инструментально-лабораторные. К первой группе относят все приемы неврол. обследования больного (см.): исследование функций черепно-мозговых нервов, произвольных движений конечностей и координации этих движений, чувствительности, вегетативно-висцеральных функций. Инструментально-лабораторные методы включают спинномозговую пункцию (см.) и субокципитальную пункцию (см.) с последующим лабораторным исследованием цереброспинальной жидкости (см.), рентгенографию черепа (см. Краниография), пневмоэнцефалографию (см.), вертебральную ангиографию (см.), эхоэнцефалографию (см.), радиоизотопное исследование (см.), компьютерную томографию головного мозга (см. Томография компьютерная) и др.
Основными методами изучения состояния П. м. являются электро-физиол. регистрация биоэлектрической активности определенных его зон, ядер, центров, а также регистрация нейрональной импульсной активности двигательных рефлексов и других рефлекторных реакций, связанных с деятельностью черепно-мозговых нервов. Важное место в изучении П. м. занимает также регистрация ритмической активности автоматических центров с помощью электроэнцефалографии (см.), электрокардиографии (см.) и пневмографии (см.).
Патология
Симптоматология
При нарушении функции П. м. возникают разнообразные клин. синдромы, характер которых зависит от ло кализации и размеров патол. очага. Наиболее характерным является бульбарный синдром, состоящий из симптомов нарушения функции IX, X и XII черепно-мозговых нервов (см. Блуждающий нерв, Подъязычный нерв, Языкоглоточный нерв), ядра которых располагаются в П. м. Остро или постепенно появляются расстройства глотания и речи. Из-за пареза мышц мягкого неба и глотки возникает поперхивание, жидкая пища выливается через нос, голос приобретает носовой оттенок (гнусавость). При полной денервации этих мышц нарушается глотание пищи и слюны. Вследствие пареза мышц гортани происходит неполное смыкание голосовых связок и голос становится хриплым или беззвучным (см. Афония, Дисфония). Поражение мышц языка приводит к смазанности речи (см. Дизартрия), плохо произносятся губные и зубные согласные («каша во рту»), затрудняется передвижение комка пищи при жевании. Спустя 1,5—2 нед. при остром развитии бульбарного паралича (см.) присоединяется атрофия мышц языка, в результате чего уменьшается его объем, появляется складчатость слизистой оболочки, возникают фасцикулярные подергивания. При одностороннем поражении бульбарных черепно-мозговых нервов язык отклоняется в сторону поражения, а язычок мягкого неба (небный язычок, Т.) — в здоровую сторону. При двустороннем нарушении функции IX—XII черепно-мозговых нервов возникает афагия (см. Дисфагия), анартрия (см. Дизартрия), афония, затруднены откашливание, зевота, возникает угроза аспирационной пневмонии. В отличие от сходного по клинике псевдобульбарного паралича (см.) в парализованных мышцах при бульбарном параличе наблюдается реакция перерождения (см. Электродиагностика, Электромиография), а также отсутствуют небные и глоточные рефлексы.
Поражение вентральной части верхней половины П. м. проявляется бульбарным альтернирующим синдромом Джексона (см. Альтернирующие синдромы), характеризующимся периферическим параличом мышц языка на стороне очага поражения и центральным параличом конечностей на противоположной стороне. Поражение нижней оливы (нижнего оливного ядра) сопровождается нарушением равновесия тела и миоклонией мягкого неба.
Поражение дорсальной части верхней половины П. м. приводит к параличу мышц мягкого неба, гортани, языка и голосовых мышц на стороне очага поражения. Кроме того, на этой же стороне наблюдается диссоциированная сегментарная анестезия кожи лица, нарушение глубокой чувствительности в руке и ноге с сенситивной атаксией в них (см. Атаксия), мозжечковая гемиатаксия, синдром Бернара — Горнера (см. Бернара — Горнера синдром). На стороне, противоположной очагу, вследствие поражения спинноталамического пути (см. Проводящие пути) выявляется проводниковая поверхностная гемианестезия, не распространяющаяся на лицо, — синдром Валленберга — Захарченко (см. Альтернирующие синдромы).
Поражение ядер ретикулярной формации сопровождается расстройствами дыхания (оно становится частым, нерегулярным, невозможны произвольные изменения частоты дыхания), сердечно-сосудистой деятельности (тахикардия, цианотичные пятна на конечностях и туловище, холодный пот), термической и вазомоторной асимметрией (в острой фазе поражения на стороне очага температура кожи повышается на 1 — 1,5°, в последующем она колеблется в зависимости от температуры окружающей среды, отмечается бледность кожи, замедление капиллярного пульса), снижение эмоционально-психической активности.
Для поражения правой или левой половины верхней части П. м. характерно сочетание вышеупомянутых симптомокомплексов с чертами альтернирующего синдрома Бабинского — Нажотта (см. Альтернирующие синдромы).
Поражение вентральной части нижней половины П. м. проявляется асимметричным центральным тетра-парезом, на фоне к-рого иногда определяется перекрестный гемипарез (парез преобладает в одной руке и противоположной ноге) вследствие поражения части перекреста пирамид. На стороне очага выявляется периферический парез грудино-ключично-сосцевидной и частично трапециевидной мышц, что обусловливается поражением бульбарной части ядра XI пары черепно-мозговых нервов.
Поражение дорсальной части нижней половины П. м. характеризуется появлением на стороне очага сегментарной диссоциированной анестезии в каудальных дерматомах Зельдера на лице (см. Тройничный нерв), снижением глубокой чувствительности в руке и ноге, мозжечково-сенситивной гемиатаксии и синдрома Бернара — Горнера. На стороне, противоположной очагу, отмечается проводниковая гемианестезия с верхней границей на уровне верхних шейных сегментов (СII—СIII).
При ограниченных очагах поражения в пределах одной половины П. м. развиваются различные варианты отмеченной выше клин. картины, иногда с чертами альтернирующего синдрома Авеллиса, Шмидта, Волештейна и др. Тотальное разрушение П. м. несовместимо с жизнью.
Пороки развития продолговатого мозга встречаются редко, их патогенез разнообразен (см. Головной мозг). П. м. чаще поражается вторично при краниовертебральных аномалиях. Среди пороков развития довольно распространенным является сирингобульбия (см. Сирингомиелия), характеризующаяся образованием полостей и разрастанием глии в сером веществе П. м. Клин. проявления этого заболевания возникают у взрослых и являются следствием поражения прежде всего ядра спинномозгового пути тройничного нерва, что приводит к нарушению болевой и температурной, но с сохранением тактильной чувствительности на лице (диссоциированная сегментарная анестезия). Затем постепенно присоединяются бульбарные расстройства (дисфагия, дисфония, дизартрия), а также атаксия (см.), нистагм (см.), вестибулярный симптомокомплекс (см.), иногда вегетативные кризы в виде тахикардии, нарушения дыхания, рвоты (см. Кризы, церебральные). Лечение симптоматическое.
Повреждения в виде изолированного ушиба П. м. или кровоизлияния редки, они наблюдаются при тяжелой черепно-мозговой травме (см.) и, как правило, сочетаются с повреждением других отделов головного мозга. При этом внезапно наступает потеря сознания, развивается глубокая кома с резким угнетением всех рефлекторных защитных реакций и полной обездвиженностью. Наблюдаются расстройства дыхания и сердечно-сосудистой деятельности. Дыхание становится периодическим, типа Чейна — Стокса, Биота или терминальным с отдельными аритмичными вдохами и последующим апноэ (см. Дыхание). Расстройства сердечно-сосудистой деятельности характеризуются падением АД при выраженной сердечной слабости либо артериальной гипертензией. Часто развивается тахикардия, реже брадикардии. Отмечаются симптомы ишемии и гипоксии головного мозга (см. Гипоксия, Инсульт), нарушения тканевого метаболизма и проницаемости клеточных мембран с развитием отека мозга (см. Отек и набухание головного мозга). Развиваются нарушения терморегуляции (см.), проявляющиеся склонностью к гипотермии. В ряде случаев могут быть стволовые судороги, характеризующиеся тоническим напряжением мышц, чаще конечностей, картиной децеребрационной ригидности (см.).
При менее тяжелых повреждениях П. м. могут наблюдаться спонтанный нистагм, снижение роговичных и глоточного рефлексов, снижение или повышение сухожильных рефлексов с двусторонними патол. рефлексами (см. Рефлексы патологические).
Лечение травматических поражений П. м. направлено прежде всего на восстановление нарушений системного кровообращения и дыхания. Одновременно проводится коррекция окислительных процессов, кислотно-щелочного, электролитного, белкового и водного баланса. Если восстановления и стабилизации дыхания под влиянием консервативного лечения не наступает, срочно производят интубацию трахеи (см. Интубация) или трахеостомию (см.) с применением искусственной вентиляции легких (см. Искусственное дыхание). Для ликвидации артериальной гипотензии применяют сочетание средств, направленных на устранение гиповолемии (переливание крови, полиглюкин, реополиглюкин), с препаратами, нормализующими сердечно-сосудистую деятельность (строфантин, коргликон). Для коррекции сдвигов, вызванных гипоксией и быстро развивающимся метаболическим ацидозом, внутривенно вводят 4% р-р гидрокарбоната натрия (100—200 мл). Для нормализации баланса калия эффективно внутривенное введение глюкозо-калиево-инсулиновой смеси. При расстройствах водно-электролитного баланса применяют лекарственные средства, повышающие диурез и выведение натрия,— спиронолактон (альдактон, верошпирон). Для усиления диуретического эффекта показано применение лазикса (фуросемида), гипотиазида (дихлотиазида). Прогноз зависит от тяжести повреждения П. м., своевременности и полноты проводимого лечения.
Заболевания
Нарушения функции П. м. могут возникать при сосудистых и инфекционных заболеваниях головного мозга. Среди сосудистых заболеваний чаще встречаются ишемические поражения П. м. в виде преходящих нарушений кровообращения в вертебрально-базилярном бассейне и очаговых инфарктов. Выделяют два основных варианта инфаркта П. м. Один связан с закупоркой позвоночной артерии и окклюзией отходящей от нее нижней задней мозжечковой артерии, приводящей к инфаркту дорсолатеральных отделов П. м. Это сопровождается так наз. латеральным синдромом, являющимся клин. проявлением одного из вариантов альтернирующего синдрома Валленберга — Захарченко (см. Альтернирующие синдромы). При закупорке латеральных и медиальных мозговых ветвей (ветвей к продолговатому мозгу) позвоночных и основной артерий развивается так наз. медиальный синдром, для к-рого характерны паралич мышц языка на стороне инфаркта и центральная гемиплегия на противоположной стороне (альтернирующий синдром Джексона). Реже гемиплегия сочетается с перекрестными параличами мышц мягкого неба и глотки или отмечается только спастическая геми- или тетраплегия (см. Параличи, парезы).
Хрон. недостаточность кровообращения в П. м. может развиться при выраженном атеросклерозе позвоночных и основной артерий, нередко в сочетании с шейным остеохондрозом и деформирующим спондилоартрозом. При этом периодически появляются инсультообразные эпизоды и постепенно формируется бульбарный синдром. Хрон. ишемию П. м. дифференцируют с амиотрофическим боковым склерозом (см.), при к-ром поражаются только двигательные ядра черепно-мозговых нервов в П. м. и варолиевом мосту.
Кровоизлияния в П. м. редки, обычно являются продолженными из варолиева моста или травматического происхождения. Они быстро приводят к летальному исходу.
Инфекционные заболевания П. м. бывают первичными и вторичными. Среди первичных чаще встречаются нейровирусные поражения, напр. полиомиелит (см.), полиомиелитоподобные заболевания (см.), а также инфекционно-аллергические, напр, бульбарная форма полирадикулоневрита Гийена — Барре — Штроля (см. Полиневрит). При этом на фоне тяжелого общего состояния и менингеальных симптомов появляются признаки поражения IX—XII черепно-мозговых нервов с одной или обеих сторон и изменения в цереброспинальной жидкости (плеоцитоз или белково-клеточная диссоциация при болезни Гийена — Барре — Штроля). Бульбарная форма нейровирусных заболеваний наиболее опасна, т. к. часто приводит к остановке дыхания и сердечно-сосудистой деятельности.
Вторичные поражения П. м. могут наблюдаться при сифилисе, туберкулезе, гриппе вследствие эндартериита, а также при узелковом периартериите. В таких случаях страдают не только бульбарные черепно-мозговые нервы и их ядра, но и пирамидные пути, проводники чувствительности, координаторные системы. При выраженной форме ботулизма (см.) возникают расстройства глотания, речи, уменьшается выделение слюны. При эпидемическом энцефалите (см.) наряду с глазодвигательными нарушениями изредка возникают и преходящие бульбарные параличи.
П. м. может поражаться при рассеянном склерозе (см.) с развитием симптомов нарушения функции проводниковых и ядерных структур этой части головного мозга.
Общие принципы лечения больных при заболеваниях, сопровождающихся поражением П. м., имеют этиологический и патогенетический характер. При необходимости проводят также специальные мероприятия по коррекции дыхательной недостаточности (в т. ч. искусственную вентиляцию легких), сердечнососудистых расстройств (с применением мезатона, адреналина, кордиамина) и кормление питательной смесью через зонд. Проводится профилактика аспирационной пневмонии (туалет полости рта с отсасыванием слизи). Прогноз определяется характером заболевания и эффективностью проводимого лечения.
Опухоли продолговатого мозга встречаются редко, преимущественно в детском возрасте. Чаще наблюдаются эпендимомы (см.), астроцитомы (см.). олигодендроглиомы (см.), реже глиобластомы (см.), медуллобластомы (см.), гемангиоретикуломы. Эпендимомы поражают центральные отделы П. м., другие опухоли могут располагаться асимметрично, занимая его половину, либо распространяются на весь поперечник П. м. Иногда рост опухоли сопровождается образованием кист.
Характерной особенностью клин. течения опухолей П. м. является раннее появление и постепенное нарастание признаков очагового поражения и позднее развитие синдрома внутричерепной гипертензии (см. Гипертензивный синдром). В связи со значительной плотностью расположения в П. м. ядер черепномозговых нервов, жизненно важных центров, двигательных, чувствительных и мозжечковых проводящих путей для клин. картины опухолей П. м. типично многообразие очаговых симптомов, последовательность развития которых зависит от места возникновения и направления преимущественного распространения опухоли. В ранней стадии заболевания чаще отмечается одностороннее поражение ядер черепно-мозговых нервов и проводящих путей П. м., сопровождающихся альтернирующими синдромами. Однако вскоре поражение становится двусторонним, сочетаясь с нарастанием общей слабости, прогрессивным исхуданием больного. В поздней стадии болезни появляются и нарастают расстройства сердечной деятельности и дыхания, которые часто являются причиной смерти. Они могут сочетаться с гипертензионно-гидроцефальными явлениями, нарушениями оттока цереброспинальной жидкости из желудочков мозга. Отдельные симптомы поражения П. м. могут возникать при внемозговых опухолях (менингиоме, невриноме, хордоме, эпидермоиде), локализующихся в области затылочно-шейной дуральной воронки.
Лечение опухолей П. м. обычно консервативное. Проводят лучевую терапию в суммарной дозе 5000— 6000 рад (50—60 Гр) обычно за 2—3 курса. При появлении в клин. картине заболевания гипертензионно-гидроцефальных симптомов производят эксплоративную трепанацию в области задней черепной ямки с обязательным вскрытием атлантозатылочной мембраны и твердой оболочки головного мозга. В случае обнаружения кисты П. м. возможно ее опорожнение путем осторожной пункции. Компактные опухоли П. м. обычно неудалимы. Ашер (Р. W. Ascher, 1977) приводит данные об успешном удалении глиомы П. м. с помощью лазера на углекислом газе, сблокированного с операционным микроскопом. Обычно операция направлена на восстановление нарушенного оттока цереброспинальной жидкости в области отверстия Мажанди (срединная апертура четвертого желудочка, Т.), в связи с чем производится рассечение нижних отделов червя мозжечка. Если это мероприятие оказывается недостаточным или тяжесть состояния больного исключает проведение трепанации, показаны ликворошунтирующие операции с применением вентрикулоатриальной или вентрикулоперитонеальной шунтирующих систем.
При неосложненном послеоперационном течении проводят лучевую терапию.
Прогноз при внутристволовых опухолях П. м., независимо от их гистол. строения, неблагоприятный. Комбинированное (оперативное и лучевое) лечение продлевает жизнь больных, но не обеспечивает выздоровления.
Библиография
Антонов И. П. и Гиткина Л. С. Вертебрально-базилярные инсульты, Минск, 1977; Беков Д. Б. и Михайлов С. С. Атлас артерий и вен головного мозга человека, М., 1979; Бехтерев В. М. Основы учения о функциях мозга, в. 1, Спб., 1903; Богородинский Д. К. Синдром кранио-спинальной опухоли, Ташкент, 1936; Бреслав И. С. и Глебовский В. Д. Регуляция дыхания, Л., 1981; Бродал А. Ретикулярная формация мозгового ствола, пер. с англ., М., 1960; Верещагин Н. В. Патология вертебрально-базилярной системы и нарушение мозгового кровообращения. М., 1980; Гельгорн Э. и Луфборроу Дж. Эмоции и эмоциональные расстройства, пер. с англ., с. 67, М., 1966; Гранит Р. Основы регуляции движений, пер. с англ., М., 1973; Захарченко М. А. Сосудистые заболевания мозгового ствола, Ташкент, 1930; Кроль М. Б. и Федорова Е. А. Основные невропатологические синдромы, М., 1966; Миславский Н. А. Избранные произведения, с. 21, М., 1952; Многотомное руководство по неврологии, под ред. Н. И. Гращенкова, т. 1, кн. 1, с. 321, М., 1959; Многотомное руководство по неврологии, под ред. С. Н. Давиденкова, т. 5, с. 416, М., 1961; Мэгун Г. Бодрствующий мозг, пер. с англ., М., 1965; Росси Д ж. Ф. и Цанкетти А. Ретикулярная формация ствола мозга, пер. с англ., М., 1960; Руководство по нейротравматологии, под ред. А. И. Арутюнова, ч. 1, с. 305, М., 1978; Сарк и-с о в С. А. Очерки по структуре и функции мозга, М., 1964; Сергиевский М. В. Дыхательный центр млекопитающих животных и регуляция его деятельности, М., 1950, библиогр.; Сосудистые заболевания нервной системы, под ред. Е. В. Шмидта, М., 1975; Триумфов А. В. Топическая диагностика заболеваний нервной системы, Л., 1974; Т у-р ы г и н В. В. Проводящие пути головного и спинного мозга, Омск, 1977; Шаде Дж. и Форд Д. Основы неврологии, пер. с англ., М., 1976; Babin-ski J. et Nageotte J. Hémiasy-nergie, latéropulsion et myosis bulbaires avec hémianesthesie et hémiplégie croisées, Rev. neurol., t. 10, p. 358, 1902; В o-gorodinski D. K., Pojaris-ski K. M. u. Razorenova R. A. Sur le syndrome de Babinski et Nageotte, ibid., t. 119, p. 505, 1968; Brain W. R. Brain’s diseases of the nervous system, Oxford — N. Y., 1977; Clara M. Das Nervensystem des Menschen, Lpz., 1959; Gottschick J. Die Leistungen des Nervensystems, Jena, 1955; Lassiter K. R. a. o. Surgical treatment of brain stem gliomas, J. Neuro-surg., v. 34, p. 719, 1971; Pool J. L. Gliomas in the region of the brain stem, ibid., v. 29, p. 164, 1968.
А. А. Скоромец; Ф. П. Ведяев (физ.), Ю. А. Зозуля (нейрохир.), В. В. Турыгин (ан.).















