что нельзя при миастении кушать
Миастения
Симптомы
Мышечная слабость вызванная миастенией увеличивается в больных мышцах при повторных нагрузках на эти мышцы. Так как симптомы обычно уменьшаются после отдыха, мышечная слабость может появляться и исчезать. Симптомы миастении прогрессируют с течением времени и, как правило, наибольшего пика достигают через несколько лет после дебюта заболевания. Несмотря на то, что миастения может поразить любые из поперечно-полосатых мышц, определенные группы мышц вовлекаются в процесс чаще, чем другие.
Глазные мышцы
У более чем половины пациентов, у которых развилась миастения, первые симптомы связаны со зрением:
Примерно у 15 процентов пациентов с миастенией, первые симптомы затрагивают мышцы лица, и гортани что будет проявляться:
Мышцы конечностей и шеи
Причины
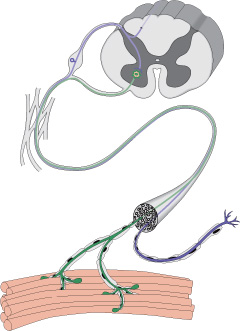
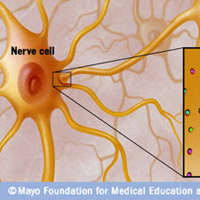
Нервы передают импульсы мышцам с помощью выброса химических веществ, называемых нейротрансмиттерами, которые попадают точно в рецепторы на мышечных клетках. При миастении, иммунная система вырабатывает антитела, которые блокируют или уничтожают много мышечных рецепторов нейротрансмиттера ацетилхолина. С уменьшением количества действующих рецепторов, мышцы получают меньше нервных сигналов, в результате это приводит к мышечной слабости.
Факторы, которые могут ухудшить течение миастении
Осложнения
Осложнения миастения обычно поддаются лечению, но некоторые из них могут быть опасны для жизни.
Миастенический криз
Миастенический криз является угрожающим жизни состоянием, которое возникает, когда мышцы, которые контролируют дыхание, становятся слишком слабыми для выполнения своих функций. В таких случаях требуется неотложная помощь для обеспечения дыхания и с использованием аппаратного дыхания. Медикаментозное лечение и фильтрация крови помогают пациентов выйти из миастенического криза и тогда они могут дышать самостоятельно
Опухоли тимуса
У приблизительно 15 процентов пациентов с миастенией отмечается наличие опухоли в вилочковой железы. Большинство этих опухолей доброкачественные.
Другие нарушения
У пациентов с наличием миастении, также нередко встречаются следующие проблемы:
Диагностика
Прежде всего, при подозрение на миастению пациента направляют на консультацию невролога. Врача-невролога могут интересовать подробное описание симптомов, наличие в анамнезе приема лекарств (дозировок), связь симптомов с физическими нагрузками. Врач-невролог проведет изучение неврологического статуса (рефлекторную активность, мышечную силу, мышечный тонус, координацию, зрение и осязание).
Основным признаком того, что указывает на возможность миастении, является слабость мышц, которая регрессирует после отдыха. Тесты, которые могут помочь подтвердить диагноз могут включать:
КТ или МРТ может быть назначено для исключения опухоли вилочковой железы.
Лечение
Врачи используют различные методы лечения, по отдельности или в комбинации, чтобы уменьшить симптомы миастении.
Лекарственные препараты
Хирургическое лечение
У 15 процентов людей, у которых есть миастения, также отмечается наличие опухоли в вилочковой железе. В таких случаях рекомендуется оперативное лечение и удаление опухоли.
Для пациентов с миастенией, у которых нет опухоли в вилочковой железе, удаление железы является достаточно спорным методом лечения.
Хирургическое вмешательство не рекомендуется большинством врачей, если:
Образ жизни
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Медицина 2.0
Питание при миастении
Миастения (дословно переводится, как «слабость мышц») — нервно-мышечная болезнь аутоиммунного характера.
Профилактика обострений – одно из важнейших факторов в лечении миастении. Для этого важно избегать физических нагрузок и употреблять как можно больше пищи, богатой калием. Нормальная работа мышц совершенно невозможна, если в организме не хватает этого веществ, к тому же калий положительно влияет на воздействие лекарственных препаратов при миастении.
Важными компонентами в рационе пациентов с заболеванием миастении являются: курага, изюм, бананы, а также печёный картофель. Употреблять их желательно каждый день в разумных количествах.
Полезные продукты при миастении
Калий необходим при кожных заболеваниях, помогает восстановить работу мышц. Поэтому рекомендовано есть пищу богатую на ионы калия.
— свежие фрукты (апельсины, бананы, авокадо, дыня);
— свежие овощи (бобовые: фасоль обыкновенная, лима и чечевица; картофель, брюква, тыква);
— не дробленное зерно;
— пастернак;
— курага, изюм.
Также при миастении крайне необходимо употреблять продукты, богатые кальцием. Он принимает участие в таких процессах как: сократимость мышц и повышает возбуждаемость нервных тканей; держит в крепости кости и зубы, что предотвращает переломы при травмах. Ведь люди, больные миастенией, подвержены к травматизму больше, нежели обычные.
— основной: молочные продукты;
— свежие овощи: капуста (цветная, белокочанная), репа (ее листья), спаржа, чечевица, бобовые культуры;
— орехи;
— инжир;
— желтки яиц;
— мягкие кости сардины и лосося.
Чтобы кальций хорошо усваивался в организме, нужно его употреблять с фосфором (в пропорции 1 к 2). Еще очень важное свойство фосфора при миастении: он помогает сохраняет энергию в клетках.
— творог;
— сыр;
— мясо;
— мозги;
— печень говяжья;
— рыба;
— яйца;
— крупы: гречка, перловка, овсянка;
— орехи (грецкие).
Опасные и вредные продукты при миастении
Следует исключить продукты питания, в которых содержится магний, так как он расслабляет мышцы:
— продукты растительного происхождения (шпинат, брокколи, белая фасоль, необработанные злаки, сушеные абрикосы, ежевика, малина, кунжут);
— продукты животного происхождения (рыба камбала, креветки, карп, окунь морской, скумбрия, треска, молочные продукты).
Противопоказаны мочегонные продукты, они вымывают калий и кальций, который крайне необходим при лечении миастении:
— зеленый чай:
— яблочный уксус;
— одуванчик;
— крапива;
— фенхель;
— огурцы;
— помидоры;
— арбузы;
— спаржа;
— свекла;
— брюссельская капуста;
— морковь;
— редис.
Продукты этих двух групп ухудшают нервно-мышечную передачу.
При приеме стероидных препаратов необходимо уменьшить потребление соли.
Больному следует полностью отказаться от курения, алкогольных напитков, принятия солнечных ванн, чрезмерных физических нагрузок.
Стоит опасаться таких лекарственных препаратов: антибиотиков, обезболивающих, нейролептиков, слабительных медикаментов и препаратов против судорог.
Нужно строго придерживается диеты. Если у больного бульбарная миастения, то пищу необходимо резать небольшими кусочками и готовить только мягкие продукты, которые легче жевать. Лучше пищу запивать водой – она поможет в глотании.
Необходимо распределять все дела по небольшим частям на весь день: дела, которые требуют больше сил и энергии стоит выполнять в период активности, а не усталости.
Питание при миастении
Общее описание болезни
Миастения (дословно переводится, как «слабость мышц») — нервно-мышечная болезнь аутоиммунного характера.
Формы и симптомы миастении
Первичные симптомы:
Причины миастении:
Полезные продукты при миастении
Калий необходим при кожных заболеваниях, помогает восстановить работу мышц. Поэтому рекомендовано есть пищу богатую на ионы калия.
Также, при миастении крайне необходимо употреблять продукты, богатые кальцием. Он принимает участие в таких процессах как:
Чтобы кальций хорошо усваивался в организме, нужно его употреблять с фосфором (в пропорции 1 к 2). Еще очень важное свойство фосфора при миастении: он помогает сохраняет энергию в клетках.
Средства народной медицины при миастении:
Рецепт №1
Возьмите 200 грамм овса, хорошо промойте и залейте 0,5 л воды. Проварите 40 мин. Затем настаивать в течении часа, профильтровать.
Принимать нужно 3 месяца – 4 р в день по 0,5 стакана и добавлять чайную ложку меда за 30 минут до приема пищи. Потом сделать паузу на 3 недели. По их истечению повторить прием отвара из овса (еще 3 месяца).
Рецепт №2
Берут 3 головки чеснока, измельчают их, к ним нужно добавить 4 лимона (2 лимона с кожурой, 2 очищенных). В полученную смесь добавить стакан масла льна и 1 килограмм меда. Все составляющие перемешать деревянной ложкой. Такую кашицу принимать 3 р в день по 10 грамм за 30 мин до приема пищи.
Рецепт №3
Взять стакан сахара и 200 грамм лука, залить литром воды, перемешать. Добавить 30-40 грамм меда и варить 90 минут на маленьком огоньке. Приготовленную смесь стоит принимать трижды на день по столовой ложке.
Все эти рецепты для лучшего лечения миастении необходимо чередовать.
Опасные и вредные продукты при миастении
Следует исключить продукты питания, в которых содержится магний, так как он расслабляет мышцы:
Противопоказаны мочегонные продукты, они вымывают калий и кальций, который крайне необходим при лечении миастении:
Продукты этих двух групп ухудшают нервно-мышечную передачу.
При приеме стероидных препаратов необходимо уменьшить потребление соли.
Важно!
Больному следует полностью отказаться от курения, алкогольных напитков, принятия солнечных ванн, чрезмерных физических нагрузок.
Стоит опасаться таких лекарственных препаратов: антибиотиков, обезболивающих, нейролептиков, слабительных медикаментов и препаратов против судорог.
Нужно строго придерживается диеты. Если у больного бульбарная миастения, то пищу необходимо резать небольшими кусочками и готовить только мягкие продукты, которые легче жевать. Лучше пищу запивать водой – она поможет в глотании.
Необходимо распределять все дела по небольшим частям на весь день: дела, которые требуют больше сил и энергии стоит выполнять в период активности, а не усталости.
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Питание при миастении
Миастения (дословно переводится, как «слабость мышц») — нервно-мышечная болезнь аутоиммунного характера.
Профилактика обострений – одно из важнейших факторов в лечении миастении. Для этого важно избегать физических нагрузок и употреблять как можно больше пищи, богатой калием. Нормальная работа мышц совершенно невозможна, если в организме не хватает этого веществ, к тому же калий положительно влияет на воздействие лекарственных препаратов при миастении.
Важными компонентами в рационе пациентов с заболеванием миастении являются: курага, изюм, бананы, а также печёный картофель. Употреблять их желательно каждый день в разумных количествах.
Полезные продукты при миастении
Калий необходим при кожных заболеваниях, помогает восстановить работу мышц. Поэтому рекомендовано есть пищу богатую на ионы калия.
Источники калия:
— свежие фрукты (апельсины, бананы, авокадо, дыня);
— свежие овощи (бобовые: фасоль обыкновенная, лима и чечевица; картофель, брюква, тыква);
— не дробленное зерно;
— пастернак;
— курага, изюм.
Также при миастении крайне необходимо употреблять продукты, богатые кальцием. Он принимает участие в таких процессах как: сократимость мышц и повышает возбуждаемость нервных тканей; держит в крепости кости и зубы, что предотвращает переломы при травмах. Ведь люди, больные миастенией, подвержены к травматизму больше, нежели обычные.
Источники кальция:
— основной: молочные продукты;
— свежие овощи: капуста (цветная, белокочанная), репа (ее листья), спаржа, чечевица, бобовые культуры;
— орехи;
— инжир;
— желтки яиц;
— мягкие кости сардины и лосося.
Чтобы кальций хорошо усваивался в организме, нужно его употреблять с фосфором (в пропорции 1 к 2). Еще очень важное свойство фосфора при миастении: он помогает сохраняет энергию в клетках.
Источники фосфора:
— творог;
— сыр;
— мясо;
— мозги;
— печень говяжья;
— рыба;
— яйца;
— крупы: гречка, перловка, овсянка;
— орехи (грецкие).
Опасные и вредные продукты при миастении
Следует исключить продукты питания, в которых содержится магний, так как он расслабляет мышцы:
— продукты растительного происхождения (шпинат, брокколи, белая фасоль, необработанные злаки, сушеные абрикосы, ежевика, малина, кунжут);
— продукты животного происхождения (рыба камбала, креветки, карп, окунь морской, скумбрия, треска, молочные продукты).
Противопоказаны мочегонные продукты, они вымывают калий и кальций, который крайне необходим при лечении миастении:
— зеленый чай:
— яблочный уксус;
— одуванчик;
— крапива;
— фенхель;
— огурцы;
— помидоры;
— арбузы;
— спаржа;
— свекла;
— брюссельская капуста;
— морковь;
— редис.
Продукты этих двух групп ухудшают нервно-мышечную передачу.
При приеме стероидных препаратов необходимо уменьшить потребление соли.
Больному следует полностью отказаться от курения, алкогольных напитков, принятия солнечных ванн, чрезмерных физических нагрузок.
Стоит опасаться таких лекарственных препаратов: антибиотиков, обезболивающих, нейролептиков, слабительных медикаментов и препаратов против судорог.
Нужно строго придерживается диеты. Если у больного бульбарная миастения, то пищу необходимо резать небольшими кусочками и готовить только мягкие продукты, которые легче жевать. Лучше пищу запивать водой – она поможет в глотании.
Необходимо распределять все дела по небольшим частям на весь день: дела, которые требуют больше сил и энергии стоит выполнять в период активности, а не усталости.
Что нельзя при миастении кушать
Цель исследования. Изучение качества жизни больных миастенией и его сопряженности с особенностями клинических проявлений при различных вариантах течения заболевания. Материал и методы. Обследовали 103 пациента с миастенией. Использовали комплекс тестов и шкал для оценки неврологического дефицита и качества жизни. Результаты и заключение. В результате исследования выделено 2 типа течения миастении: благоприятный и неблагоприятный. Показано, что применение тимэктомии статистически достоверно способствует улучшению качества жизни больных миастенией. Установлено, что единственным благоприятным прогностическим признаком успешно выполненной тимэктомии при миастении является минимальная длительность заболевания до ее выполнения. Благоприятное и мягкое течение миастении наблюдается при преобладании в клинической картине слабости экстраокулярных мышц и мышц конечностей. Самые низкие показатели качества жизни отмечены при вовлечении в патологический процесс дыхательных и бульбарных мышц (p
Миастения — наиболее распространенная форма расстройств нервно-мышечной передачи [1]. Основной целью лечения миастении является индукция ремиссии. На сегодняшний день назрела необходимость изучения прогнозирования развития ремиссии.
Актуальность проблемы определяется тенденцией к увеличению распространенности миастении с середины XX века, которая достигла 32 случая на 100 000 населения [2, 3]. Это связано с улучшением качества диагностики миастении, постарением населения и увеличением продолжительности жизни больных. Диагноз «миастения» до сих пор ассоциируется с повышенной смертностью, особенно в группе с поздним началом заболевания [4]. Сообщается, что смертность больных миастенией выше у мужчин, чем у женщин [5]. Однако существуют исследования, опровергающие этот факт: среди женщин миастения чаще дебютирует в пожилом возрасте с более высокой частотой сопутствующих заболеваний, в этом случае отмечается более высокий показатель смертности [4]. Имеющиеся данные литературы, касающиеся вопросов клинического течения миастении, также противоречивы [6]. До настоящего времени нет единого мнения относительно факторов, влияющих на характер течения заболевания, так как у части пациентов один вариант может переходить в другой. Для подбора адекватного лечения больным миастенией необходимо учитывать особенности протекания заболевания [7]. Выделение варианта клинического течения миастении позволяет сформулировать полный клинический диагноз при его постановке, определить тактику лечения и разработать индивидуальные реабилитационные мероприятия [8].
Миастения не создает трудностей при клинической интерпретации и диагностике, однако для построения более полной картины заболевания необходима всесторонняя оценка качества жизни [9]. Оценка качества жизни позволяет объективно определять тяжесть состояния больных в дополнение к клинической картине миастении, в связи с этим основанием для настоящего исследования послужила проблема соотношения клинического паттерна с показателями качества жизни больных миастенией.
Цель исследования — изучение качества жизни больных миастенией и его сопряженности с особенностями клинических проявлений при различных вариантах течения заболлевания.
Материал и методы
Наблюдали 103 пациентов с миастенией. Их средний возраст составил 36,2±12,4 года. Критериями включения пациентов в исследование были: верифицированный диагноз миастении, выставленный на основании основных диагностических критериев [10], подписанное информированное согласие больного. Критериями исключения были: миастенический синдром, тяжелые сопутствующие соматические и неврологические заболевания, отсутствие подписанного информированного согласия больного.
Для изучения клинического течения миастении использовалась отечественная классификация миастении, предложенная Б.М. Гехтом [11]. В соответствии с этой классификацией все обследованные больные были разделены на четыре группы: с ремиттирующим (n=26), стационарным (n=17), прогрессирующим (n=48) и злокачественным (n=12) течением. Определение показателей качества жизни проводилось с помощью опросника Short form 36 (SF-36) [12]. Тяжесть двигательных расстройств у больных миастенией оценивалась при помощи количественной шкалы QMGS — Quantitative Myasthenia Gravis Score [13]. Статистическая обработка результатов осуществлялась с использованием пакета прикладных программ IBM SPSS Statistics 22.0 и Microsoft Excel. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимался равным 0,05 (p — достигнутый уровень значимости).
Результаты и обсуждение
В связи с тем, что миастения является хронической патологией и требует длительного лечения симптоматическими и патогенетическими средствами, особое внимание было уделено клиническим характеристикам заболевания. Общий балл шкалы QMGS варьировал от 0 до 21. Выявлено, что при ремиттирующем течении балл по шкале составлял 0, при стационарном 10±4,04, при прогрессирующем — 13,58±2,39, а при злокачественном — 16,0±3,4 (рис. 1). В результате проведенного однофакторного дисперсионного анализа определено, что дисперсия между средними значениями шкалы QMGS в группах вариантов течения миастении в 87,364 раза выше, чем внутригрупповая дисперсия (F=87,364; p 
Применение данной шкалы позволяет оценить выраженность клинических проявлений миастении на фоне различных методов лечения больных с разными формами и типами течения заболевания. Часто встречающимся симптомом при легких формах миастении являлась слабость мышц конечностей (25%). При тяжелых формах достоверно чаще встречались дыхательные (59%) и бульбарные (55%) нарушения (p 
При ремиттирующем типе течения кратковременные миастенические симптомы (глазодвигательные, бульбарные или генерализованные) сменялись спонтанной или медикаментозно вызванной ремиссией. Под полной ремиссией подразумевается отсутствие мышечной слабости без какой-либо терапии. При медикаментозной ремиссии симптомы миастении отсутствуют на фоне патогенетической терапии глюкокортикоидами (ГКС). В данной группе было 26 (25,2%) пациентов. Периоды ухудшения состояния пациенты этой группы отмечали чаще весной и осенью, а также под влиянием внешних факторов — стрессов и инфекций. В эти периоды возникала необходимость приема ГКС для компенсации миастенических проявлений. Длительность ремиссий варьировала и составляла у разных пациентов от нескольких недель до 15 лет. К данной группе относились пациенты в основном молодого (до 40 лет) и среднего (40—60 лет) возраста (92,3%) с преимущественно ранним дебютом миастении (84,6%) и низким процентом сопутствующих заболеваний: 2 (7,6%) пациента имели сопутствующую сердечно-сосудистую патологию, у 4 пациентов (15,4%) отмечалась эндокринная патология. При этом ранним дебютом считалось начало заболевания в возрасте до 40 лет. К числу сопутствующих сердечно-сосудистых заболеваний относили гипертоническую болезнь, ишемическую болезнь сердца, нарушение сердечного ритма, врожденные или приобретенные пороки сердца, а к сопутствующей эндокринной патологии относились гипотиреоз, тиреотоксикоз и сахарный диабет. Большинство больных из данной подгруппы — 23 (88,4%) человека были прооперированы по поводу миастении. Такие пациенты (34,6%) меньше всего нуждались в гормональной терапии и получали ее в периоды обострений. Это наиболее благоприятный тип течения заболевания. Использование тимэктомии приводит к стабилизации и регрессу неврологической симптоматики, причем, чем раньше от начала заболевания выполнена операция, тем благоприятнее прогноз: в 31,3% случаев наблюдалась стойкая послеоперационная ремиссия у пациентов, которым была выполнена тимэктомия в течение первых 2-х лет от начала заболевания. На рис. 2 показано распределение пациентов в период ремиссии после тимэктомии в зависимости от длительности болезни к моменту операции. Отмечалось, что ремиссия быстрее и чаще наступала при выполнении тимэктомии больным с самой короткой длительностью болезни — до 2-х лет.

Стационарное течение характеризовалось достаточной стабильностью и монотонностью протекания заболевания на протяжении определенного периода времени, заболевание не менялось ни по тяжести проявления, ни по клинической картине. В нашем исследовании такой тип течения отмечается у 17 (16,5%) больных. Эта форма может возникнуть остро, а в дальнейшем под влиянием лечения приобретает непрогрессирующий характер. В данной группе отсутствовали пациенты с резистентностью к АХЭП, тимома была у 1 (5,8%) больного, а миастенические кризы отмечались у 3 (17,6%) пациентов. Большинство больных этой группы, как и в случае с ремиттирующим течением, относились к молодому и среднему возрасту с ранним дебютом заболевания. Однако число пациентов с сопутствующими заболеваниями в этой группе было больше, чем в группе с ремиттирующим течением; 14 (82,3%) больных перенесли тимэктомию.
Прогрессирующее течение наблюдалось у большинства обследованных больных — 48 (46,6%). Начало заболевания возникало либо молниеносно, остро, либо медленно. С течением времени имелась тенденция к ухудшению состояния, в патологический процесс вовлекались новые группы мышц, увеличивалась выраженность симптоматики. У 1/3 пациентов данной группы миастения сочеталась с тимомой (33,3%), по поводу которой часть из них были прооперированы, и более чем у 58,3% отмечались кризы в анамнезе. Эти пациенты в большей степени нуждались в терапии ГКС (77,1%), число лиц пожилого возраста в этой группе было больше, чем в других группах — 9 (18,7%) пациентов. Данная группа также отличалась большим количеством сопутствующей патологии: 21 (43,7%) больной имел сердечно-сосудистые заболевания, а 17 (35,4%) — сопутствующую эндокринную патологию.
Злокачественное течение наблюдалось у 12 (11,7%) больных и характеризовалось чаще всего острым началом и склонностью к дыхательным нарушениям. Тяжесть их состояния была наиболее высокой. В эту же группу были отнесены больные в стабильно тяжелом состоянии, несмотря на все лечебные процедуры. Причем число пациентов с тимомами было достоверно выше (p 0,05). Болевой синдром не характерен для миастении, а его присутствие может лишь указывать на наличие у больных сопутствующей патологии, сопровождающейся болевыми синдромами. Больные с прогрессирующим и злокачественным течением заболевания страдают от ограничений в физическом состоянии и социальном функционировании в большей степени, чем пациенты с ремиттирующим и стационарным течением. Показатели качества жизни у пациентов в ремиссии имели самые высокие значения по сравнению с другими подгруппами: это касалось как показателей, отвечающих за физическое здоровье, так и показателей психического здоровья.
По результатам корреляционного анализа по коэффициенту Спирмена установлена связь клинических факторов с качеством жизни. С суммарными оценками опросника SF-36 связаны степень тяжести заболевания (r=–0,41), характер течения (r=–0,21), длительность (r=–0,47), возраст дебюта заболевания (r=–0,29), уровень значимости составил р 
При сравнительном анализе подгрупп больных с помощью метода Манна—Уитни выявлены достоверные различия по шкалам физического функционирования (p