мальротация левого гиппокампа что это такое
Причины и виды склероза гиппокампа
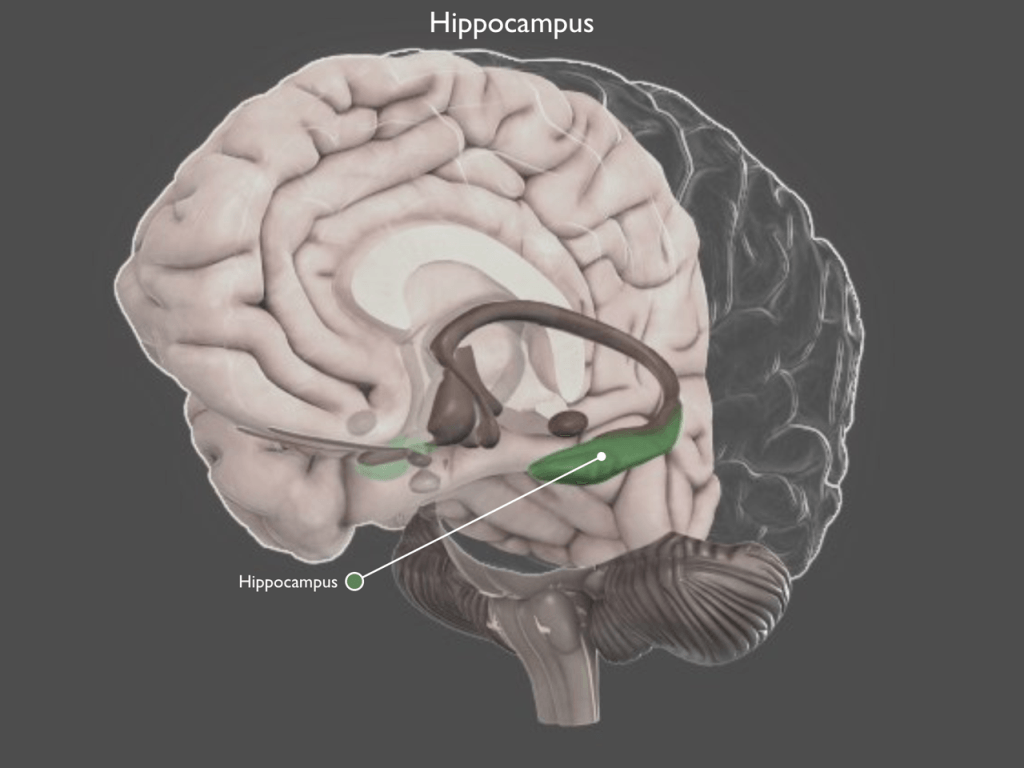
Склероз гиппокампа – это одна из форм эпилепсии, причиной которой является патология отделов лимбической системы головного мозга. Основным генератором эпилептической активности считается глиоз в сочетании с атрофией кортикальной пластинки подлежащего белого вещества. Для диагностики заболевания неврологи Юсуповской больницы применяют современные методы инструментального исследования, выполняют лабораторные анализы и малоинвазивные диагностические процедуры.
Склероз гиппокампа сопровождается потерей нейронов и рубцеванием самой глубокой части височной доли. Часто обусловлено серьезными травмами головного мозга. Бывает левосторонним и правосторонним. Повреждение головного мозга вследствие травмы, новообразования, инфекции, недостатка кислорода или неконтролируемых спонтанных припадков приводит к образованию рубцовой ткани гиппокампа. Он начинает атрофироваться, нейроны отмирают и формируют рубцовую ткань.
На основании структурных изменений выделяют два основных вида эпилепсии височной доли:
Причины
Известны следующие причины склероза гиппокампа:
Сегодня основными считаются следующие теории развития склероза гиппокампа:
Симптомы
Склероз гиппокампа обычно приводит к очаговой эпилепсии. Эпилептические припадки появляются в группах или по отдельности. Они бывают комплексными, начинающимися со странных неописуемых ощущений, галлюцинаций или иллюзий с последующим оцепенением взгляда, пищевыми и ротаторными автоматизмами. Продолжаются около двух минут. При прогрессировании могут отмечаться генерализованные тонико-клонические судороги.
Приступы при склерозе гиппокампа могут сопровождаться различными симптомами:
У пациентов развивается нарушение когнитивных способностей (памяти, мышления, способности сконцентрироваться). Припадки, вследствие которых нарушается деятельность мозга, могут приводить к внезапной потере сознания, а также к вегетативной сердечной дисфункции. У пациентов с левосторонним склерозом гиппокампа более серьёзная парасимпатическая дисфункция по сравнению с пациентами, страдающими правосторонним мезиальным склерозом.
Приступы эпилепсии сопровождаются слуховыми или вестибулярными галлюцинациями, отрыжкой или вегетативными проявлениями, парестезиями и односторонними подергиваниями лица. Пациенты отмечают трудность обучения, нарушения памяти. Они конфликтны, эмоционально лабильны, обладают повышенным чувством долга.
Для диагностики заболевания врачи Юсуповской больницы применяют следующие методы обследования:
Исследование выполняют на современной аппаратуре ведущих мировых производителей.
Лечение
Для уменьшения симптомов заболевания неврологи Юсуповской больницы назначают противоэпилептические препараты. Средством первого выбора является Карбамазепин. К препаратам второго выбора относятся Вальпроат, Дифенин и Гексамидин. После лечения у части пациентов прекращаются приступы, наступает продолжительная ремиссия.
При устойчивости к проводимой терапии и прогрессировании склероза гиппокампа хирургическое лечение проводится в клиниках-партнёрах. Оно заключается в удалении височной доли мозга (лобэктомии). После операции в 70-95% случаев уменьшается количество приступов. Если вы столкнулись с проблемой склероза гиппокампа и желаете получить квалифицированную специализированную медицинскую помощь, позвоните по телефону. Вас запишут на консультацию невролога Юсуповской больницы.
PsyAndNeuro.ru
Уменьшение гиппокампа у подростков с первым психотическим эпизодом
В последнее время внимание учёных всё больше занимает нарушение структуры и функций гиппокампа при различных психических расстройствах. Так, дисфункция гиппокампа наблюдается при депрессивном расстройстве, посттравматическом стрессовом расстройстве, различных нарушениях памяти. При шизофрении также обнаруживаются изменения в его структуре и объёме.
В результате ранее проведённых исследований обнаружено, что снижение объёма гиппокампа, возможно, коррелирует с негативной симптоматикой и когнитивными нарушениями, особенно в сфере памяти. В исследованиях отмечается обратная корреляция между остротой негативной симптоматики при шизофрении и объёмом гиппокампа. Нейрокогнитивные исследования пациентов с шизофренией обнаруживают нарушения кодировки вербальной информации долговременной памятью, что вызывает сложности в процессе вспоминания. При этом данные нарушения коррелируют с уменьшением объёма гиппокампа. Таким образом, изменение гиппокампа может стать маркером выраженности когнитивных и негативных симптомов у взрослых людей, страдающих шизофренией. Однако, сходные взаимосвязи между аномалиями гиппокампа и симптомами этого заболевания остаются недостаточно определёнными.
В 5% случаев шизофрения манифестирует в подростковом возрасте – время её начала выпадает на 14 – 16 лет и свидетельствует о более злокачественной форме заболевания. Согласно исследованиям, объём гиппокампа уменьшается в основном в подростковом возрасте и далее его изменения в течение заболевания незначительны. Вместе с тем, в настоящее время неизвестна степень ассоциированности уменьшения гиппокампа с симптомами шизофрении, начавшейся в подростковом возрасте.
В феврале 2021 года в журнале Schisophrenia Bulletin было опубликовано исследование Xujun Duan et al, в котором авторы сравнили объём гиппокампа подростков, страдающих шизофренией, и здоровых сверстников, а затем уточнили зависимость данного показателя от степени тяжести когнитивных нарушений и негативных симптомов. Они разделили негативные симптомы на две категории: снижение эмоциональной выразительности (emotional expression, EXP) и недостаток мотивации и чувства удовольствия (motivation and pleasure, MAP). Затем авторы отобрали 36 человек с шизофренией, начавшейся в подростковом возрасте, не получающих терапию. Группу контроля составили 30 человек без каких-либо нарушений в нервно-психическом развитии. Всем респондентам было проведено исследование – МРТ.
В результате эксперимента авторы обнаружили уменьшение объёма гиппокампа в левом полушарии у респондентов основной группы по сравнению с группой контроля. В правом полушарии также наблюдалось уменьшение объёма гиппокампа, но в меньшей степени. У респондентов с шизофренией была выявлена обратная корреляция между объёмом гиппокампа и значительно выраженной негативной симптоматикой, относящейся к ЕХР. Обнаружена положительная корреляция объёма гиппокампа в обоих полушариях с нарушением вербальной памяти, однако связь оказалось мало значимой. Более значимой была отрицательная корреляция между величиной левой доли гиппокампа и снижением мотивации и ангедонией (МАР).
Посреднический анализ и бутстрап выявили опосредованное влияние объёма гиппокампа на негативную симптоматику, как общую, так и ЕХР, через нарушения памяти. Так, было обнаружено, что объём левой области гиппокампа имел косвенное влияние на общую негативную симптоматику и ЕХР через нарушение вербальной памяти и непосредственное влияние на тяжесть негативных симптомов. Похожие результаты были определены и относительно правой области гиппокампа, однако, оказалось, что непосредственного влияния на тяжесть негативной симптоматики она не имела. Для симптомов МАР посреднический эффект обнаружен не был.
Таким образом, авторы обнаружили, что у людей с шизофренией, дебютировавшей в подростковом возрасте, снижается объём гиппокампа. Его размеры обратно пропорциональны выраженности негативной симптоматики. Негативная симптоматика может быть сформирована в результате нарушений вербальной памяти, но на мотивацию и чувство удовольствия они влияния не имеют. В будущем объём гиппокампа может стать маркером тяжести негативной симптоматики и нарушений вербальной памяти. В МРТ-исследованиях взрослых с шизофренией обнаруживается снижение объёма височной доли, в том числе и гиппокампа. Обнаруживается, что данный процесс возникает уже в подростковом возрасте и, следовательно, влияет на развитие данной области головного мозга.
Причины уменьшения объёма гиппокампа остаются до конца невыясненными. Были выделены два гена-кандидата: дисбиндин-1 и DISC1 (disrupted-in-schizophrenia-1). Их экспрессии значительно увеличивается при шизофрении. Но эти данные требуют дальнейших подтверждений.
В связи с тем, что объём гиппокампа положительно коррелирует с вербальной памятью, авторы предположили, что её нарушения при шизофрении могут способствовать возникновения аномалий в развитии гиппокампа. Более того, в более ранних исследованиях обнаруживали изменения в гиппокампе при шизофрении, а именно дисбаланс глутамата и ГАМК.
В предыдущих исследованиях подтверждалась ассоциированность редукции гиппокампа с негативными и когнитивными симптомами шизофрении. Было обнаружено, что при лечении более эффективно происходило снижение клинической симптоматики, чем восстановление когнитивных способностей.
Таким образом, новое исследование демонстрирует, что нарушения вербальной памяти у пациентов с шизофренией могут оказывать влияние на корреляцию между величиной гиппокампа и тяжестью негативной симптоматики, особенно в кластере эмоциональной выразительности.
Автор перевода: Вирт К.О.
Источник: Xujun Duan, Changchun He, Jianjun, Runshi Wang, Jinming Xiao, Lei Li, Renrong Wu, Yan Zhang, Jingping Zhao, Huafu Chen. Reduced Hippocampal Volume and Its Relationship With Verbal Memory and Negative Symptoms in Treatment-Naive First-Episode Adolescent-Onset Schizophrenia. Schizophrenia Bulletin.
Мальротация левого гиппокампа что это такое
Пороки развития коры (ПРК), также известные, как нарушения нейрональной миграции или кортикальная дисплазия, включают гетерогенную группу заболеваний в результате изменения трех эмбриологических периодов, происходящих между 8-й и 16-й неделями внутриутробной жизни: клеточная пролиферация зародышевых листков, миграция нейронов и организация клеток в коре головного мозга.
Такой измененный кортикогенез может быть генетически детерминированным или возникнуть в результате экзогенной травмы (внутриутробные и/или даже перинатальные причины), хотя его этиопатогенез часто неясен. Сложный и многофакторный этиопатогенез пороков развития коры (ПРК) объясняется их возможную связь с некоторыми неврологическими синдромами.
Пороки развития коры (ПРК) являются одними из ведущих причин детской ФРЭ (до 40% детей с ФРЭ и половина из тех, кто подвергается хирургическому лечению эпилепсии при воздействии ПРК). Даже если электрокортикография демонстрирует эпилептизацию диспластической коры, внутренние механизмы начала припадков по-прежнему остаются практически неизвестными. Последние молекулярные исследования на животных и человеческих клетках указывают на роль NMDA и АМРА-рецепторы глутамата.
Различные формы порока развития коры (ПРК) отличаются макроскопически, но имеют ряд общих микроскопических особенностей, как серого, так и белого вещества. Они включают:
1. Кортикальную деламинацию (корковая ламинарная и столбчатая дезорганизация).
2. Плохую дифференциацию серого/белого вещества.
3. Отсутствие миелинизации.
4. Глиоз.
5. Микроскопическая нейрональная гетеротопия (островки неправильно расположенных нейронов).
6. Волокона Розенталя (периваскулярные эозинофильные тельца и волокна в результате дегенерации астроглии).
7. Баллонные клетки (аномальные и сильно увеличенные в размере клетки, со стекловидной и эозинофильной цитоплазмой и эксцентричным ядром, имеющие иногда положительный ответ на глиальные маркеры, а иногда и на нейронные).
8. Гигантские нейроны (увеличение размеров нейронов с центральными ядрами и нормальной морфологией).
9. Незрелые нейроны (нормального размера, круглой формы и однородными нейронами, с большим и незрелым ядром, небольшой цитоплазмой и нормальной морфологией).
10. Дисморфоз нейронов (нервные клетки с аномальным размером, формой, ядром, цитоплазмой и дендритами, имеющие тигроид и цитоплазматические нейрофиламенты).
Порок развития коры (ПРК) может включать в себя только некоторые области коры (фокальная корковая дисплазия) или несколько долей (квадрантная дисплазия) до целого полушария (гемимегалэнцефалия).
а) Очаговые пороки развития. Фокальная кортикальная дисплазия (ФКД). ФКД является локализованным ПРК, наиболее часто связанным с ФРЭ в детском возрасте. Она включает в себя целый спектр изменений, начиная от легкой корковой деструкции до более тяжелых форм. По данным Palmini et al., она может быть разделена на два типа. Тип IA/B нелегко обнаружить при МРТ, его клиническая картина варьирует от отсутствия эпилепсии до ФРЭ и когнитивных нарушений. Тип ПА/В, как правило, хорошо распознается при МРТ (см. ниже), часто связан с плохо поддающейся лечению и катастрофической эпилепсией, и имеет, соотвественно, худший прогноз.
Приступы и неврологические симптомы варьируют в зависимости от расположения ФКТ, которая, как правило, имеет вневисочную локализацию (и часто располагается около роландовой борозды). Фокальные двигательные припадки и генерализованный эпилептический статус, о которых сообщается в 30% случаев в детстве и подростковом возрасте, с течением времени становятся более отягощенными. Раннее начало припадков связано с худшими результатами и более высокой частотой неврологических нарушений и умственной отсталости. Сенсорно-моторный дефицит описывается у 50-75% пациентов, у половины из которых уровень IQ ниже 80.
Паттерны ЭЭГ обычно состоят из изолированных эпилептиформных разрядов и фокальных замедлений, часто вовлекая более протяженные участки мозга, чем анатомические границы патологического очага, и /или серий повторяющихся эпилептиформных разрядов (4-10 Гц ритмические спайк-волны или 2-7 Гц ритмические острые волны), как правило, более ограниченных, чем размер поражения по данным нейровизуализации.
ФКД, выявляемая при МРТ, характеризуется очаговым утолщением коры головного мозга, затенением на границе серого и белого вещества, повышением сигнала на Т2-взвешенных и протонной плотности последовательностях (от поверхности коры до желудочка в случае фокальной трансмантийной дисплазии), иногда повышением после введения контрастного вещества. Примерно в одной трети случаев данные МРТ в норме.
Тотальное хирургическое иссечение очагов дисплазии является одним из наиболее важных прогностических факторов. Результат зависит от правильного предоперационного планирования на основе нейровизуализации и по интраоперационным находкам, выявляемым хирургом. Достижение контроля над припадками ожидается в 60-75% случаев. Такой уровень имеет тенденцию к снижению со временем, так что требуется длительное наблюдение.
1. Шизэнцефалия. Шизэнцефалия является заболеванием, характеризующимся односторонним или двусторонним расщеплением, обычно от мягкой мозговой оболочки лобной или теменной доли до бокового желудочка, с выстилкой дизламинированной и полимикроглиальной корой головного мозга. При варианте с «закрытыми (или сомкнутыми) краями» стенки расщепления накладываются друг на друга, а при форме с «открытыми краями» они разделены, соединяя полость желудочков и субарахноидальное пространство. Могут присутствовать другие аномалии, такие как гетеротопия серого вещества, склероз гиппокампа, мозолистого тела и/или агенезия прозрачной перегородки.
Эпилепсия поражает 35-85% пациентов с шизэнцефалией, как правило, начиная с первых двух десятилетий жизни и, обычно, проявляется более ранним началом и худшими результатами при двусторонних и/или открытых формах. Часто присутствуют задержка психического развития и двигательный дефицит. Хирургическое лечение малоэффективно.
2. Склероз гиппокампа (СГ). Атрофии гиппокампа (50-85%) и миндалевидного тела (30-60%), которые часто встречаются у детей с пороком развития коры (ПРК) височной доли, а также у лиц с вневисочными мальформациями (до 35%), но они могут возникнуть также изолированно (чистый СГ). Нет особых различий между чистым СГ и СГ с сопутствующим пороком развития коры (ПРК) относительно анамнеза, приступов и прогноза, а приступы исчезают после операции у 90% пациентов.
3. Гетеротопия серого вещества. Это неправильное положение массы серого вещества, локализованной перивентрикулярно или в подкорковом белом веществе, часто двустороннее, в результате нарушения процесса миграции. Картина эпилептических припадков разнообразна; лучший результат наблюдается при изолированных формах (как правило, при вовлечении области желудочкового треугольника).
б) Диффузная полушарная мальформация:
Гемимегалэнцефалия (ГМЭ). ГМЭ является прототипом врожденного полушарного порока развития коры (ПРК) с диспластической гипертрофией одного полушария, в то время как второе полушарие не поражается вообще или только в легкой степени. Действительно, последние гистологические, нейрофизиологические исследования и нейровизуализации предполагают постоянное, хотя незначительное вовлечение «здорового» полушария. Несмотря на многочисленные теории, этиопатогенез ГМЭ остается неизвестным. Ее можно рассматривать как сложную аномалию развития в результате нарушения нейронной пролиферации (первичное событие, с 3 по 4 неделю беременности), возможно последующее нарушение миграции (вторичное событие, между 12 и 20 неделями). Специфические гены не идентифицированы.
Гемимегалэнцефалия (ГМЭ) возникает с частотой 1-3/1000 у детей, страдающих эпилептическими припадками и составляет 1-14% всех пороков развития коры (ПРК) и 30-50% аномалий, требующих выполнения гемисферэктомии. Заболевание может проявляться как изолированная аномалия (спорадическая и наиболее распространенная) или может быть связано с частичным или полным гемигигантизмом тела и/или нейрокожным синдромом (например, синдром невуса Ядассона, синдром Протея, гипомеланоз Ито, синдром Клиппеля-Треноне-Вебера). При «тотальной ГМЭ» вовлекаются также гомолатеральные структуры задней черепной ямки.
Микроскопические особенности ГМЭ отчасти или полностью совпадают с описанными для других пороков развития коры (ПРК). Макроскопически определяются увеличенные полушария, гиперваскуляризация и широкий спектр аномалий развития коры (например, агирия, пахигирия, полимикрогирия, лиссэнцефалия). Такие изменения могут включать в себя все полушарие или его часть (как правило, задние отделы), в височной доле часто отмечается атрофия.
Асимметричная макрокрания, как правило, не проявляющаяся повышенным внутричерепным давлением, является типичным внешним проявлением.
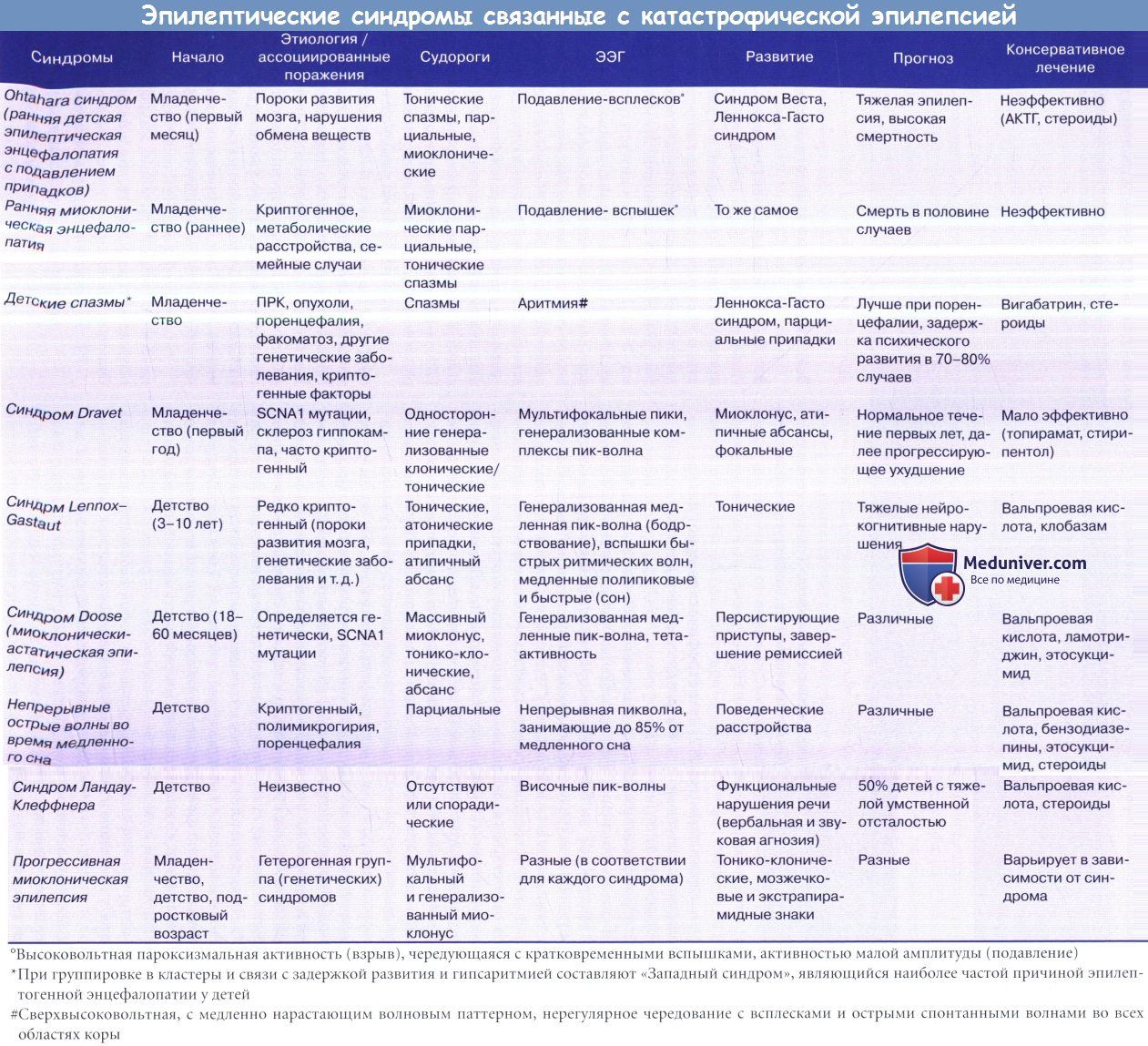
Гемимегалэнцефалия (ГМЭ) является наиболее тяжелой формой ПРК, а у большинства пациентов в течение нескольких недель или месяцев с момента рождения развивается КЭ. Типичная клиническая триада состоит из ФРЭ, контралатерального медленно прогрессирующего гемипареза и гемианопсии, с (тяжелой) задержкой психомоторного развития. Припадки возникают почти у 90% пациентов, могут наблюдаться большинство из синдромов, представленных в таблице ниже. Эпилепсия обычно начинается в раннем послеродовом периоде, как мягкие парциальные припадки и/или асимметричные спазмы и/или латерализованные миоклонические подергивания, часто превращаясь в синдром Ота-хара или синдром Веста. Впоследствии могут появляться синдром Леннокса-Гасто или тяжелые моторные парциальные припадки/кортикальная эпилепсия. Ранняя резистентность к противосудорожной терапии является практически правилом.
Ранняя межприступная ЭЭГ обычно показывает односторонний паттерн «вспышка-подавление», способный измениться или смениться гемигипсаритмией. Поздний ЭЭГ-паттерн состоит из еще более дезорганизованой и непрерывной активности над пораженным полушарием, возможно распространение на противоположную сторону. Указанные макроскопические диспластические состояния, такие как увеличение полушария, аномалии развития извилин, дисплазия коры, плохая дифференцировка серого/белого вещества и гетеротопии, могут быть выявлены при МРТ.
Гомолатеральная желудочковая система, как правило, расширена, с прямым фронтальным рогом и расширенным затылочным, но она также может быть нормальной или уменьшенной. На поздних стадиях болезни пораженное полушарие может атрофироваться.
Даже сопряженная с высокой смертностью и инвалидизацией гемисферэктомия является выбором при лечении ГМЭ. На самом деле, практически у 80-90% пациентов, подвергнутых гемисферэктомии, отмечается длительный период без судорог, с таким же уровнем показателей, как при менее тяжелой форме ФРЭ, требующей гемисферэктомии. Тем не менее, двигательные и когнитивные результаты могут оставаться плохими у значительной доли оперированных пациентов.
Мультилобарная кортикальная дисплазия включает полушарную ПРК, которая не может быть классифицирована как ГМЭ из-за менее распространенных диспластических областей и довольно больших неизмененных регионов. Заднеквадрантная дисплазия, в соответствии с определением, данным D’Agostino et al., является своеобразным ПРК, вовлекающим височную, затылочную и теменную доли (постцентральная извилина исключена). Этиопатогенетическая гипотеза будет такой же, как при ГМЭ, с частичным вовлечением полушария чем можно объяснить мозаичность. Гистологические, клинические характеристики и нейровизуализации похожи на ГМЭ, за исключением вовлечения структур передних отделов полушария и более легкого клинического течения. Можно выполнять мультилобарные резекции вместо гемисферэктомии, получая такие же хорошие результаты с небольшим хирургическим риском, если только нет предоперационного моторного дефицита и/или ЭЭГ аномалии не являются гологемисферическими.



Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
МРТ у больных с эпилепсией: клинические случаи
МРТ больным с эпилепсией
Эпилепсия
Это заболевание проявляющее повторными припадками, обычно схожими друг с другом. Диагноз эпилепсии ставится в том случае, если у больного было по крайней мере два припадка.
Распространенность эпилепсии 2:100 населения. Мужчины и женщины страдают эпилепсией одинаково часто, встречаются семейные случаи заболевания.
Выделяют генерализованную и парциальную эпилепсию. Парциальная эпилепсия встречается примерно в 2 раза чаще генерализованной и обычно бывает вторичной (обусловлена поражением головного мозга при каком-либо другом заболевании).
Для генерализованной эпилепсии характерна патологическая электрическая активность обоих полушарий головного мозга. Проявляется внезапной потерей сознания и генерализованными припадками.
При парциальной эпилепсии электрическая активность возникает в одном участке головного мозга и затем распространяется за его пределы. Клинические проявления парциальной эпилепсии зависят от локализации очага.
Диагноз эпилепсии ставят на основании:
Рассмотрим несколько клинических случаев:
В правой височной доле (области гиппокампа и парагиппокампальной извилины) определяется зона повышения интенсивности МР-сигнала по Т2 без четких контуров. Отмечается асимметричное нерезкое расширение височного рога правого бокового желудочка.
2. Изменение структуры гиппокампа и интенсивности сигнала от его элементов.
Желтая стрелка показывает пораженную область гиппокампа. Видно, что эта область меньше, по сравнению со здоровой стороной (зеленая стрелка).
Признаки склероза могут сочетаться или присутствовать во всех отделах гиппокампа или в отдельных его элементах.
3. МР-картина очагового глиоза левого гиппокампа.
4. Полярная субатрофия левой височной доли.
Признаки парциальной эпилепсии. По данным предыдущего РКТ исследования – признаки кисты левой височной доли.
5. МР-картина узловой субкортикальной гетеротопии левой лобно-теменной области.
В первом случае визуализируются узлы гетеротопии в субкортикальных отделах белого вещества парасагиттальных отделов левой лобно-теменной области.
6. МР-картина перестройки серого вещества правой лобной доли (характерно для фокальной кортикальной дисплазии).
Участок перестройки структуры серого вещества правой средней лобной извилины с утолщением серого вещества и визуализацией дополнительных мелких извилин и участков линейного глиоза.
Заключение:
Для регистрации и анализа эпилептических припадков в настоящее время широко применяют амбулаторный мониторинг ЭЭГ или комбинированный ЭЭГ- и видеомониторинг, а для исключения объемных образований головного мозга (кисты, опухоли, артерио-венозные мальформации, абсцессы) – КТ и МРТ. Только с появлением МРТ высокого разрешения стало возможным достоверно выявлять склероз и атрофию гиппокампа, возникающие вследствие гипоксии плода в родах.