между пальцами рук раны чем лечить
Лечение экземы на пальцах рук
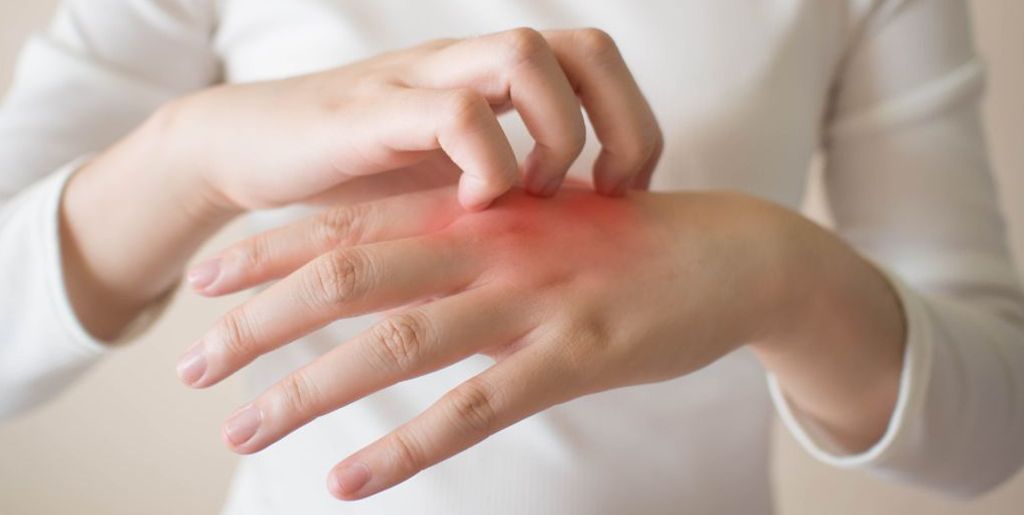
Экзема между пальцами рук – особенно неприятная форма заболевания, поскольку повреждения кожи доставляют дискомфорт при выполнении даже самых простых повседневных дел. Положение усугубляется тем, что кисти рук не слишком эстетично выглядят, доставляя человеку еще и психологический дискомфорт. Лечение экземы на пальцах рук сложнее, нежели при другой локализации высыпаний, поскольку их нельзя полностью обезопасить и изолировать от внешних воздействий.
Почему на пальцах возникает экзема
Точные причины возникновения экземы на пальцах рук до сих пор неизвестны. Определяющая роль в ее развитии отводится иммунологическим нарушениям. Начало болезни провоцируют внешние или внутренние факторы, причем у разных людей они могут отличаться.
От чего появляется экзема на пальцах рук:
Особое распространение получила дисгидротическая экзема на пальцах. Ее название объясняется тем, что ранее развитие болезни связывали с закупоркой потовых желез. Патология часто поражает кожу ладоней. Ее развитию способствует гипергидроз – избыточное потоотделение.
Симптомы экземы на пальцах рук
На ранней стадии экземы наблюдается лишь повышенная сухость кожи. Ее практически невозможно устранить обычными увлажняющими средствами. Из-за сильной сухости возникают трещинки, а в месте их образования – воспаления. Они вызывают зуд и жжение.
В общий список симптомов экземы на пальцах рук входят:
Сыпь стремительно распространяется по коже, увеличивается и сливается в крупные бляшки. Все это вызывает у человека сильный зуд, который не дает нормально спать и становится причиной нервных расстройств. В местах сгибов пальцев образуются очень глубокие трещины, которые болят и долго не заживают. Кожа в этом месте продолжает шелушиться, а в случае присоединения бактериальной инфекции появляются гнойные выделения.
Виды и формы заболевания
Лечение экземы пальцев зависит от того, на какой стадии развития находится заболевание. Для него характерно волнообразное течение: обострения сменяются периодами ремиссии. Руки чаще всего поражает сухая экзема, при которой на коже не образуются папулы с экссудативной жидкостью. Болезнь может протекать по одному из вариантов:
Как лечить экзему на пальцах рук
Комплексное лечение экземы между пальцами рук включает местную и системную терапию. Такой подход дает наиболее выраженные и быстрые результаты. В основе местного лечения в клинике «ПсорМак» лежит применение негормональной мази на натуральной основе. Она не вызывает побочных эффектов и не имеет противопоказаний, а еще обладает очень простой схемой лечения – в день достаточно однократного нанесения.
Системное лечение экземы между пальцами рук направлено:
Лечение продолжается и когда стихает обострение. В периоды ремиссии оно направлено на профилактику рецидивов. Пациенту назначается работа с психотерапевтом для снятия стрессов и стабилизации деятельности нервной системы. Дополнительно практикуются общеукрепляющие методы лечения, в частности, иглорефлексотерапия.
Подобную авторскую программу терапии в клинике «ПсорМак» прошли уже сотни пациентов. О результатах их лечения вы можете узнать на сайте. Многолетний опыт работы позволяет справляться с самыми непростыми клиническими случаями. Для записи на консультацию воспользуйтесь онлайн-формой или контактными номерами +7 (495) 150-15-14 и 8 (800) 500-49-16.
Кожный кандидоз: причины появления
Поделиться:
Пациенты часто задают вопрос: почему врачи часто посылают их то на анализы, то на консультации к «смежным» специалистам. Казалось бы, чего проще: высыпало на коже — лечи кожу, но, к сожалению, не все так просто…
Есть заболевания и состояния кожи, которые помимо обременения пациента собственными симптомами еще и являются маркерами, признаками какой-то более серьезной патологии внутренних органов. Одной из таких патологий является кандидоз кожи.
Случай из практики
Молодая, слегка за 30, полноватая дама, и до того жаловавшаяся на сухость кожи рук, начала ощущать зуд между пальцами кисти. Потом к зуду присоединилось покраснение, а кожа начала отслаиваться. Поскольку ей часто приходилось стирать и мыть посуду руками, и она сама, и доктора, лечившие ее, трактовали произошедшее как «аллергию на стиральный порошок».
Однако назначенное лечение (топические кортикостероиды и антигистаминные средства) приносило только временное облегчение, до конца симптомы не проходили никогда, а прекращение лечения вызывало сильное обострение дерматоза. Не помогали и неоднократные перемены стирального порошка и моющих средств.
Назначенное противогрибковое лечение принесло быстрый эффект, а коррекция диеты скомпенсировала начальные проявления диабета. Также я рекомендовал более щадящий режим для кожи рук, смягчающие кремы… С тех пор прошло 2 года. Дерматоз больше не рецидивировал, а дама, попавшая к дерматологу, смогла вовремя предотвратить дальнейшее развитие тяжелого эндокринологического заболевания.
Откуда берется кожный кандидоз?
Грибы рода кандида есть практически повсюду: в окружающей среде, на коже, в кишечнике здоровых людей, птиц, животных… Тем не менее большинство из нас не имеют кандидоза кожи, болеют только те, кому очень уж сильно «повезло».
Чаще всего поражения кожи и ее придатков вызывает Candida albicans, который в обычных условиях может входить в состав нормальной микрофлоры кожи и кишечника человека и животных. Существенно реже возбудителями являются другие кандиды (С. stellatoidea, С. tropicalis, С. parapsilosis, С. guillermondi,C. kursei, C. pseudotropicalis и др., более 160 видов), впрочем, в последнее время они стали встречаться чаще.
Факторы, влияющие на возможность развития кожного кандидоза, можно разделить на две основные группы — внутренние и внешние.
Чаще всего эти факторы сочетаются, как в вышеприведенном примере, когда агрессивная среда (растворы стирального порошка и моющих средств для посуды), до того вызывавшая только сухость кожи, с развитием внутренней патологии послужила толчком для развития грибковой инфекции.
О том, как проявляются симптомы кандидоза кожи, насколько заразно это заболевание и что делать, если его у вас выявили, я расскажу вам в одном из следующих материалов.
Товары по теме: [product strict=»глюкометр»](глюкометр), [product strict=»ТЕСТ-ПОЛОСКИ EASY TOUCH ГЛЮКОЗА»](тест-полоски глюкометр), [product strict=»флуконазол»](флуконазол), [product strict=»ПИМАФУЦИН 2%»](пимафуцин крем), [product strict=»нистатиновая»](нистатин мазь), [product strict=»клотримазол»](клотримазол)
Между пальцами рук раны чем лечить
На сегодняшний день у такого специалиста как дерматолога постоянно масса пациентов. Это связано с тем, что заболевания кожи все чаще встречаются как у взрослых, так и у детей. Это может быть простая аллергия или серьезное заболевание, которое предается от одного человека другому.
В любом случае при малейшем подозрении на то, что с кожей произошли определенные изменения, необходимо посетить дерматолога. Давайте рассмотрим проблему возникновения мокнущих ранок на пальцах рук кистях, и что делать, если вы заметили мокнущие ранки? Возможно ли навсегда избавиться от этой проблемы и какие могут быть причины возникновения? Об этом вы узнаете в данной статье.
Причины появления мокнущих ранок
1. Аллергия на продукты питания. Часто мы употребляем в пищу различные продукты, о составе и качестве которых не задумываемся. Порой причиной возникновения дерматологических заболеваний может стать какая-то определенная специя, которая была добавлена, например, в колбасу или сыр. Один человек съедает данное блюдо, и не замечает какого-то нарушения в работе организма, а другой видит, как на руках появляются пузырьки с жидкостью или мокнущие ранки.
Уберечь себя от такой неприятности практически невозможно, ведь мы далеко не всегда знаем, что именно в салате или пироге, который мы едим. Иногда мокнущие ранки на пальцах появляются из-за реакции на химический ингредиент, а иногда и на натуральный продукт питания. Избавиться от проблемы можно, исключив из рациона продукт питания, из-за которого возникает такая реакция на коже.
2. Грибок. Неприятность, с которой сталкиваются многие. На самом деле не стоит забывать, что грибок находится повсюду, и чтоб противостоять ему, необходимо иметь сильный иммунитет и здоровый организм в целом. Если у вас слабая защита от различных бактерий, то и с грибком справиться будет достаточно сложно. В данном случае важно обратить внимание на изменения, которые происходят с вашим телом.
3. Реакция на бытовую химию. Эта проблема особенно знакома женщинам, которые массу времени тратят на то, чтоб привести в порядок свой дом. Наши руки постоянно контактируют с огромным количеством бытовой химии, да и качество воды в больших городах оставляет желать лучшего. Вследствие этого появляются дерматологические заболевания, бороться с которыми реально, но при контакте могут возникать повторные обострения. Именно поэтому необходимо позаботиться о том, чтоб на кожу рук меньше попадало различных химических соединений. Есть и те люди, которые всю жизнь страдают из-за того, что на руках постоянно есть ранки, а исключить раздражитель практически нереально. Бытовая химия часто вызывает высыпания, покраснения и воспаления на коже, поэтому внимательно читайте состав, прежде чем начнете использовать определенное средство.
4. Последствия нервного напряжения и стресса. Не все знают о том, что проблемы на работе, ссора с мужем или скандал с родственниками может отразиться на коже рук. Кажется, что внутренние проблемы никак не связаны с внешностью, но на самом деле это не так. Мокнущие ранки могут появиться из-за того, что вы длительное время находились в состоянии стресса или испытали сильное потрясение. Часто проблема проявляется после событий, которые повлияли на ваш организм, поэтому порой установить причину появления мокнущих ранок на коже рук не так просто. Если у вас сложная работа, на которой вы постоянно нервничаете, поменяйте коллектив. Если это нереально, то просто чаще отдыхайте, желательно за городом, чтоб наполниться покоем. Из-за стресса могут появляться не только мокнущие ранки, но и более серьезные заболевания.
5. Нарушения эндокринной системы. В данном случае могут появляться как незначительные проблемы в виде сухости или стянутости кожи, так и более серьезные, например, когда на теле крупные раны. Если у человека нарушение эндокринной системы, велика вероятность, что появятся дерматологические заболевания. В данном случае лечение будет скорее местным, ведь улучшить работу эндокринной системы не так просто.
6. Паразиты. Это также одна из причин появления мокнущих ранок на руках. Паразиты могут быть как на поверхности кожи, так и внутри вашего тела. Часто проблема заключается в гигиене и умении ежедневно выполнять определенные действия. Паразиты выделяют токсины, справиться с которыми может не каждый организм. Как только вы решите данную проблему, так сразу же забудете о том, что такое мокнущие ранки на пальцах и кистях рук.
7. Интоксикация. Это может быть что угодно: алкоголь, синтетические добавки, медицинские препараты и т.п. Порой лечение одного органа или системы может стать причиной возникновения других заболеваний. При перенасыщении организма каким-то определенным активным компонентом происходит отравление. Это достаточно неприятное явление, с которым сталкиваются многие. Часто пациент не видит явных изменений, но случается и так, что во время курса препаратов появляются мокнущие ранки на руках. В данном случае необходима консультация врача и четкое соблюдение его указаний.
8. Профессиональное заболевание. Порой мокнущие ранки на кистях рук появляются со временем, если человек постоянно контактирует с определенным материалом или продуктами. Это может быть работа на фабриках и заводах, на кухне или просто на производстве чего-либо. У человека появляется реакция, которая вызвана длительным активным воздействием на кожу рук. В этом случае необходимо менять сферу деятельности или советоваться со своим дерматологом, который бы дал рекомендации и рассказал, как себя защитить.
— Вернуться в оглавление раздела «Дерматология»
Лечение экземы у детей
Дата последнего обновления: 22.10.2021 г.
Содержание статьи
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Если в течение 1,5-2 месяцев патологию не купировать, она переходит в подострую стадию. Симптомы острого периода становятся менее выраженными, при этом кожа в местах поражения утолщается. Если выздоровление не наступает в течение полугода, болезнь переходит в хроническую стадию. Утолщенная кожа в местах поражения покрывается чешуйками, становится менее красной и сухой наощупь. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1199031/
Miriam Santer, Sue Lewis-Jones, Tom Fahey
Childhood eczema
// BMJ. 2005 Sep 3; 331(7515): 497
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
Самостоятельно каждый из этих факторов не вызывает заболевание. В развитии «мокнущего лишая» участвуют сразу несколько равнозначных причин. В результате формируется необычная ответная реакция организма на внутренние и внешние воздействия.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
«Мокнущий лишай» на ногах проявляется сыпью, жжением, зудом в начале жизни или в подростковом возрасте. Вероятность его возникновения повышается, когда ноги сильно потеют, снижен иммунитет, нарушен режим питания и не соблюдаются правила личной гигиены. Кожа сильно высыхает, формируются трещины, причиняющие боль.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
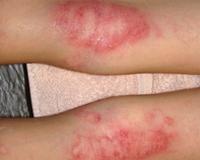
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Самое важное – это достоверно определить причину, затем нужно исключить контакт с аллергеном или другим провоцирующим фактором. Для ухода за кожей врач назначает лекарственные наружные средства. Очень важно не давать ребенку расчесывать кожу, особенно младенцу. Для этого детям подстригают ногти, надевают специальные текстильные мешочки. В ряде случаев применяются примочки, тальк, некоторые виды физиотерапии, горячие ванны и др. Врач может прописать пероральный прием антигистаминов, противовоспалительных и других препаратов. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6001985/
Simon Tso
Management of childhood eczema: reflections from secondary care
// Br J Gen Pract. 2018 Jun; 68(671): 269
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Мокнущая экзема
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.
Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.