миастения генерализованная форма что это такое
Миастения
Миастения – это патология, которая проявляется чрезмерной утомляемостью мускулатуры. В основе развития заболевания лежат аутоиммунные процессы, то есть выработка организмом антител против собственной ткани. Болезнь чаще всего возникает у молодых пациентов и без своевременной помощи врачей нередко приводит к глубокой инвалидизации и даже летальному исходу.
Общая информация
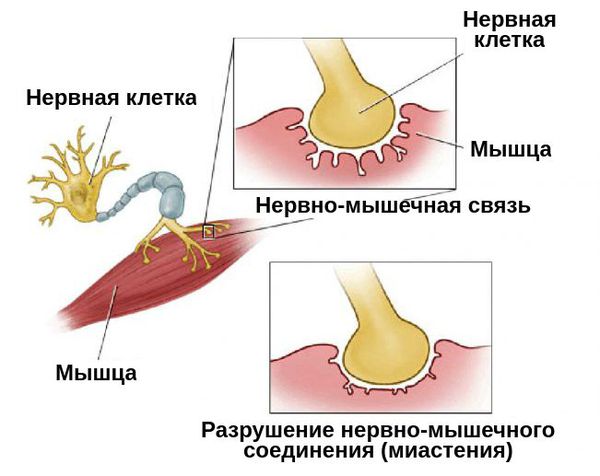
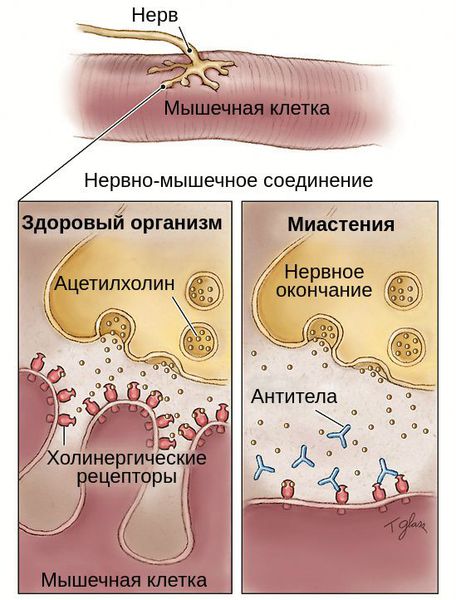
Любая мышца сокращается под влиянием нервного импульса. Он передается от нерва к мышечному волокну через специальное соединение, которое называется синапс. Во время прохождения импульса в нем выделяется большое количество ацетилхолина, который служит медиатором процесса. Повышение его концентрации приводит к возбуждению рецепторов мышцы и провоцируют сокращение волокна.
При миастении организм начинает активно вырабатывать антитела к рецепторам, реагирующим на повышение концентрации ацетилхолина. В результате они постепенно разрушаются, и качество реакции мышцы на возбуждение постоянно ухудшается. Чем интенсивнее работает мускулатура, тем заметнее снижается качество работы синапса. По мере прогрессирования патологического процесса разрушение захватывает все большее количество рецепторов, что может привести к полной потере способности к сокращению, т.е. параличу.
Причины возникновения
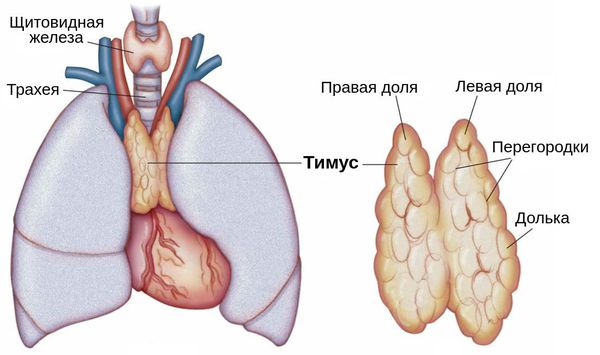
В настоящее время врачи и ученые не смогли найти точную причину развития миастении. Среди наиболее распространенных теорий, объясняющих биомеханизм развития заболевания, популярностью пользуется тимогенная. Считается, что антитела вырабатываются в тимусе (вилочковой железе). Она играет важную роль в формировании детского иммунитета, но по мере взросления подвергается обратному развитию вплоть до полной атрофии. У многих больных с миастенией обнаруживается увеличение вилочковой железы или опухоль в ее ткани, что говорит о высокой вероятности связи между этими патологиями.
Существует ряд факторов риска, которые повышают вероятность развития миастении:
Формы и симптомы
Врачи выделяют несколько форм миастении, которые отличаются друг от друга происхождением или особенностями течения. Причина и время появления специфического синдрома, характерного для нарушения нервно-мышечной проводимости, позволяют выделить две разновидности:
Среди практикующих врачей более востребована клиническая классификация миастении, которая позволяет выделить три основных формы.
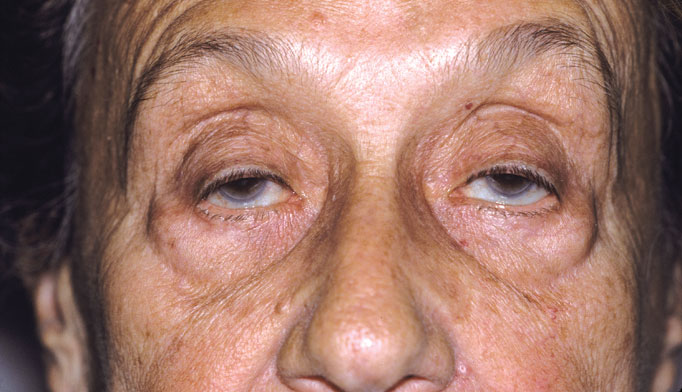
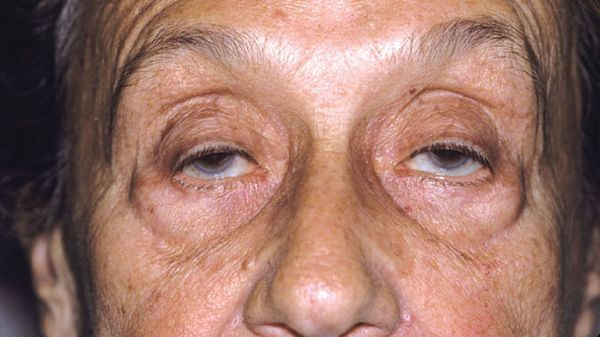
Глазная миастения
Поражение захватывает мышцы, расположенные в непосредственной близости от глазного яблока. Они отвечают за процесс открытия и закрытия глаз, их повороты в ту или иную сторону, а также настройку на близкое и дальнее расстояние. В результате пациент жалуется на:
Все симптомы становятся особенно яркими к вечеру на фоне утомления мускулатуры, а утром проходят полностью или частично.
Бульбарная миастения
В первую очередь страдают мышцы, ротовой полости, глотки, гортани, а также мимическая мускулатура. В результате у пациента существенно нарушается дикция, речь становится неразборчивой, а голос – гнусавым и хриплым. Во время жевания и глотания быстро нарастает усталость, что делает прием пищи нелегкой задачей.
Если в патологический процесс вовлекается мимическая мускулатура, мимика становится бедной и неестественной. У пациента возникают затруднения при попытке улыбнуться или оскалить зубы.
Генерализованная миастения
Эта форма заболевания встречается наиболее часто и характеризуется последовательным поражением мускулатуры всего тела. Сначала пациент начинает быстро уставать при ходьбе, а затем затрудняются движения, связанные с подъемом рук. Способность к передвижению и самообслуживанию постепенно ухудшается, что в конечном итоге приводит к инвалидизации пациента.
Все виды миастении характеризуются нарастанием симптоматики к вечеру. Это связано с физической активностью пациента в дневные часы и постепенным утомлением мышц. Чем тяжелее заболевание, тем быстрее возникают затруднения движений.
Диагностика
Миастения относится к неврологическим заболеваниям, вот почему при появлении любых подозрительных симптомов необходимо обратиться к неврологу. Нередко специалисту достаточно взглянуть на мимику и походку пациента, чтобы заподозрить патологию. Затем проводится подробный опрос, в ходе которого уточняются:
Затем врач проводит подробный осмотр с оценкой мышечного тонуса и силы, чувствительности отдельных частей тела, выраженности рефлексов. Как правило, этого хватает для постановки предварительного диагноза, который затем подтверждается объективными исследованиями:
Диагностика дополняется стандартными тестами: общий анализ крови, общий анализ мочи, электрокардиография и т.п. При необходимости список исследований расширяется.
Лечение миастении
В настоящее время врачи не имеют возможности полностью остановить процесс разрушения ацетилхолиновых рецепторов и избавить человека от симптомов миастении. Основное лечение направлено на остановку патологического процесса и достижение ремиссии, а также снижение утомляемости мускулатуры.
Основу терапии составляют средства, тормозящие работу иммунной системы: гормоны (преднизолон), цитостатики (циклоспорин), а также иммуноглобулины. Специфические препараты прозерин и калимин тормозят разрушение ацетилхолина, что позволяет увеличить его концентрацию в нервно-мышечном синапсе и, соответственно, улучшить передачу нервного импульса. Для ускорения процесса возбуждения используют препараты калия.
Специфическое лечение миастении дополняется общими средствами, в частности, антиоксидантами, стабилизирующими работу нервной системы. В зависимости от ситуации также назначаются лекарства, устраняющие побочные эффекты основных медикаментов.
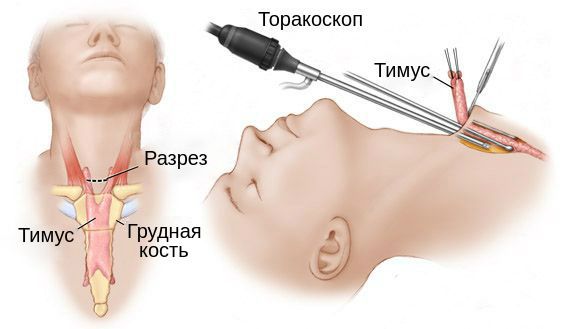
При выявлении в ходе диагностики опухоли вилочковой железы проводится ее хирургическое удаление, иногда в сочетании с лучевой терапией. Показаниями к операции выступает неуклонное прогрессирование заболевания и его генерализованная форма у пациентов младше 70 лет. При идеальном результате после удаления тимуса человек практически полностью отказывается от медикаментов, а симптомы контролируются диетой и образом жизни.
При запредельно высокой концентрации антител в крови может назначаться ее искусственная очистка: плазмаферез, криофероз, иммуносорбция. Во время ремиссии проводятся курсы физиопроцедур (электрофорез, электромиостимуляция), массаж, санаторно-курортное лечение.
Осложнения
Главная опасность миастении – это миастенический криз. Как правило, это осложнение провоцируется самим пациентом, например, при самовольной отмене или замене препаратов, изменении их дозировки. Вызвать криз также могут острые инфекции, запредельные физические или психические перегрузки. В результате утомляемость мышц повышается до такой степени, что пациент не может встать с постели, принимать пищу и даже говорить.
При крайне тяжелом течении миастенического криза страдает также дыхательная мускулатура, обеспечивающая движения грудной клетки. Это состояние может стать причиной летального исхода, вот почему пациент экстренно госпитализируется в реанимационное отделение. Врачи проводят мероприятия, направленные на снижение количества антител, при необходимости человека подключают к аппарату искусственного дыхания.
Первые признаки надвигающегося миастенического криза включают:
В случае появления подобных симптомов необходимо как можно быстрее обратиться за медицинской помощью.
Профилактика
Специфической профилактики возникновения заболевания не существуют. Основные профилактические меры рассчитаны, в первую очередь, на людей, у которых уже имеется миастения, и направлены на предотвращение ухудшения. Необходимо следовать следующим правилам:
Диета
Важным аспектом профилактики миастении является соблюдение диеты. Ежедневный рацион должен быть сбалансированным по основным нутриентам (белкам, жирам, углеводам) и обладать достаточным, но не чрезмерным калоражем. Если у человека имеется избыток массы тела, рекомендуется придерживаться дефицита калорий (не более 10-15% от ежедневной нормы). В меню должны присутствовать продукты с высоким содержанием калия (картофель, бананы и т.п.). По назначению врача допускается прием поливитаминных препаратов.
Лечение в клинике «Энергия здоровья»
Миастения – это тяжелое заболевание, но врачи клиники «Энергия здоровья» имеют огромный опыт работы с такими пациентами. Это позволяет нам добиваться значительного улучшения состояния и стойкой ремиссии. Вот основные преимущества лечения в нашем медицинском центре:
Преимущества клиники
«Энергия здоровья» – это современный многопрофильный медицинский центр, оборудованный в соответствии с самыми строгими стандартами. Мы делаем все, чтобы каждый пациент получил максимально полную и эффективную медицинскую помощь вне зависимости от диагноза. К Вашим услугам:
Совсем недавно диагноз миастения звучал как приговор. Человек был по умолчанию обречен на летальный исход от постепенной парализации дыхательной мускулатуры. Современные методы лечения, хотя и не дают возможности полностью избавиться от патологии, но позволяют добиться стойкой ремиссии на долгие годы. Если Вы сами или Ваш близкий человек стали замечать беспричинную слабость мышц, особенно заметную в вечерние часы, не тяните с обращением к неврологу. Врачи клиники «Энергия здоровья» ждут вас!
Что такое миастения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попович Анны Мироновны, невролога со стажем в 33 года.
Определение болезни. Причины заболевания
Считается, что эта болезнь впервые была описана британским учёным-медиком Томасом Уиллисом в 1672 году, а первое доказательство её аутоиммунной природы появилось спустя более 200 лет.
Миастения — это хроническое аутоиммунное заболевание с прогрессирующим течением. Оно связано с разрушением рецепторов, которые участвуют в передаче нервных импульсов. При миастении эти рецепторы атакуются антителами, в результате чего нервно-мышечная передача нарушается.
Также причиной миастении может стать патология тимуса (вилочковой железы) — главного органа иммунной системы. В частности её развитие может быть связано с тимомой — группой опухолей вилочковой железы. В 30 % случаях он и являются злокачественными.
Провоцирующими факторами развития миастении являются:
Симптомы миастении
В целом симптомы миастении яркие и многообразные. Они зависят от формы патологии:
Патогенез миастении
Патогенез миастении до конца не выяснен. Но известно, что в развитии патологической утомляемости мышц главную роль играют аутоантитела. Они блокируют постсинаптические холинергические рецепторы нервно-мышечных соединений. В результате этой блокады развиваются структурные изменения и часть рецепторов гибнет.
Также на развитие миастении влияет вилочковая железа. При нарушении её функции в организме начинают синтезироваться антитела к холинергическим рецепторам, что в дальнейшем ведёт к развитию миастении.
Имеются данные о возможной роли персистирующей (постоянной хронической) инфекции вилочковой железы. Например, при миастении выявлено повышение титра комплемент-связывающих антител к цитомегаловирусу. У больных, которым проводилось лечение стероидами или тимэктомия (операция по удалению вилочковой железы), этот признак отсутствовал.
Классификация и стадии развития миастении
Миастения делится на генерализованные и локальные формы.
К локальным формам относятся :
К генерализованным формам относятся:
Последнюю форму генерализованной миастении можно разделить по стадиям:
Также миастению можно разделить по характеру течения. Выделяют:
Осложнения миастении
К наиболее значимым осложнениям миастении относятся холинергический и миастенический криз.
Чаще всего причинами возникновения миастенического криза становятся:
Отдельно стоит сказать о тимоме, при которой риск миастенического криза увеличивается в два раза.
Также существует ряд лекарственных препаратов, провоцирующих развитие осложнений миастении. К ним относятся:
Особенное внимание при подозрении на миастению следует уделять жалобам ребёнка, так как он не всегда может правильно сформулировать их. Это приводит к поздней диагностике заболевания и нарушению дыхания.
Диагностика миастении
При сборе анамнеза (истории болезни) следует обращать внимание:
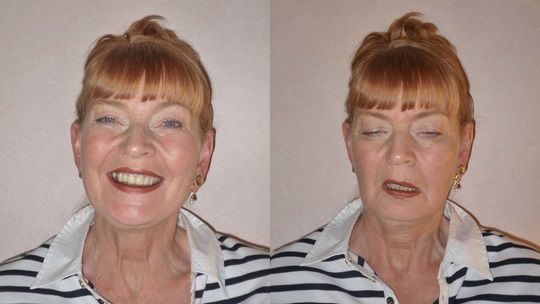
При физикальном обследовании необходимо обращать внимание на птоз век, бульбарные расстройства (проблемы, связанные с глотанием пищи) и быструю мышечную утомляемость во время и после физической нагрузки.
Так как в большинстве случаев патогенез миастении связан с выработкой антител к холинергическим рецепторам, для подтверждения клинического диагноза достаточно выполнить иммунологический тест — анализ крови на наличие антител. В случае отрицательного результата могут потребоваться дополнительные методы диагностики.
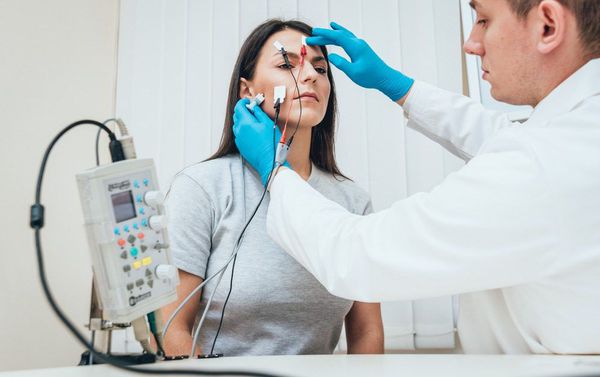
Наиболее современным и решающим методом диагностики при подозрении на миастению является электронейромиография (ЭНМГ) с проведением декремент-теста (исследования нервно-мышечной передачи). Для выполнения теста на области поражённых мышц фиксируются специальные электроды, через которые к мышцам ритмично поступают электрические импульсы. Получаемые мышечные ответы отображаются на нейромиографе в виде графика амплитуд.
Заподозрить миастению позволяет постепенное снижение амплитуд мышечной реакции более чем на 10 % от изначального мышечного ответа. Чтобы убедиться в диагнозе, после текста пациенту подкожно вводят прозерин 0,05 % и снова выполняют тестирование. В случае миастении данный препарат временно устранит нарушение нервно-мышечной передачи, тем самым увеличит амплитуду мышечных ответов.
Дифференциальная диагностика
Миастению необходимо отличать от следующих заболеваний:
Миастенические синдромы также возникают при:
Особое внимание следует уделять дифференциальной диагностике между холинергическим и миастеническим кризом. Первый тип криза встречается всего лишь у 3 % больных и начинается медленнее, чем миастенический криз. Он всегда связан с передозировкой антихолинэстеразными препаратами. В течение суток или более у пациента нарастает слабость и утомляемость, он не выдерживает прежнего интервала между приёмами данных средств, мышечная сила в ответ на стандартную или увеличенную дозу препарата снижается даже без предшествующей физической нагрузки.
Важное диагностическое значение при определении типа криза имеет прозериновая проба : пациенту подкожно вводят 2 мл 0,05 % прозерина. В течение 30 минут после введения препарата при холинергическом кризе отмечается уменьшение мышечной слабости, тогда как при миастеническом кризе мышечная сила увеличивается.
Лечение миастении
Методы лечения миастении делятся на две группы:
К средствам медикаментозного лечения относятся: антихолинэстеразные препараты, анаболические стероиды, АКТГ (адренокортикотропный гормон) и кортикостероиды. Как правило, применяется только один препарат, так как использование нескольких средств чревато холинергическим кризом.
Для лечения миастении также применяется внутривенное ведение иммуноглобулинов G 5 % и 10 %. Они быстро, но временно улучшают течение заболевания. Так как использование высоких доз человеческих иммуноглобулинов способно подавлять иммунные процессы, иммуноглобулины G позволяют снижать выработку антител к холинергическим рецепторам.
Прогноз. Профилактика
Миастения является достаточно тяжёлым заболеванием. Если пациент вовремя не обратится к врачу и диагноз не будет установлен, то возможен быстрый переход болезни в генерализованую форму и миастенический криз с летальным исходом.
При своевременной постановке диагноза и правильно подобранном лечении возможно наступление ремиссии. При нарушении режима приёма препаратов, после перенесённых инфекций, черепно-мозговых травм и стрессов возможно развитие миастенических кризов с острой дыхательной недостаточностью, нередко приводящих к гибели.
Пациентам с миастенией необходимо ограничить приём препаратов магния, миорелаксантов, петлевых диуретиков, D пеницилламина, нейролептиков, транквилизаторов, хинина, аминогликозидов, фторхинолонов, Стрептомицина, Арбидола и Дексаметазона. Данные средства способствуют развитию миастенических симптомов и усиливают слабость скелетных мышц, т. е. ведут к прогрессированию заболевания.
Больным миастенией следует избегать стрессов, интенсивных физических нагрузок, длительного нахождения на солнце, т. к. это может привести к усугублению дисфункции иммунитета и ухудшению состояния. Особое внимание следует уделять возрастной группе до 18 и старше 60 лет, которые длительно принимают антихолинэстеразные препараты.
Генерализованная миастения
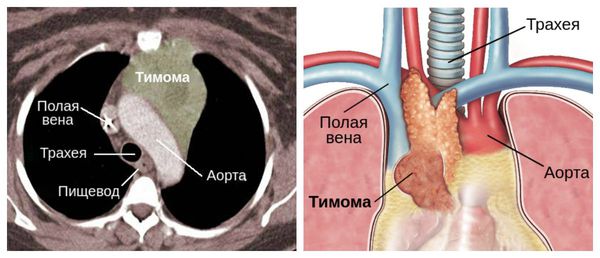
Тимомы (опухоли вилочковой железы) относятся к наиболее частым новообразованиям переднего средостения, причем примерно в 40% случаев они сопровождаются развитием симптомокомплекса миастении. Частота же опухолей вилочковой железы (ВЖ) у больных генерализованной миастенией составляет 10-15%.
Малая осведомленность широкого круга врачей в вопросах диагностики и лечения миастении, разноречивые мнения о показаниях и противопоказаниях, а также о способах подготовки больных к оперативному вмешательству, его оптимальных сроках и объеме, принципах ведения больных в послеоперационном периоде не лучшим образом сказываются на отдаленных результатах лечения и качестве жизни этой тяжелой категории больных.
Основные клинические проявления миастении являются следствием слабости (часто непостоянной) различных групп поперечно-полосатых мышц: глазодвигательных (птоз, косоглазие, диплопия, ограничение подвижности глазных яблок), жевательной и мимической мускулатуры (логофтальм, невозможность надуть щеки, оскалить зубы, нарушение жевания и др.), бульбарных мышц (затруднение глотания, гнусавость, попадание пищи в нос, дисфония, дизартрия), скелетной мускулатуры (мышц ног, рук, шеи, туловища). При слабости межреберных мышц, диафрагмы, мышц гортани, сопровождающейся накоплением мокроты и слюны в дыхательных путях, возникают нарушения дыхания. Наиболее часто встречаются поражения глазодвигательных мышц (у 40-50% больных при первом клиническом осмотре и до 95% по мере развития болезни), бульбарных (около 40%), мышц конечностей и туловища (20-30%) больных. Степень выраженности симптомов у больных миастенией крайне вариабельна. Двигательные расстройства преимущественно симметричны, за исключением глазодвигательных нарушений.
По характеру течения различают стационарную форму миастении, как правило долгие годы протекающую без утяжеления симптомов заболевания, и прогрессирующую (у большинства больных) с выделением следующих видов: быстро прогрессирующая (развивающаяся в течение 6 месяцев), бурно прогрессирующая (в течение 6 недель) и злокачественная, характеризующаяся острым началом и быстрым развитием с присоединением бульбарных и дыхательных расстройств в течение 2-3 недель. Форма миастении может быть локальной (как правило, глазная) и генерализованной, с разной степенью выраженности поражения тех или иных групп мышц. Кроме того, с учетом степени нарушения функции мышц можно выделить (весьма условно) легкую, среднетяжелую и тяжелую формы миастении.
Мышечная слабость и ряд других симптомов, наблюдаемых при миастении, могут иметь место при различных других неврологических и эндокринных заболеваниях. В связи с этим, квалифицированное неврологическое обследование с определением слабости и патологической утомляемости различных групп мышц играет основную роль в диагностике миастении. Важное значение отводят прозериновой пробе, основанной на введении антихолинэстеразных (АХЭ) препаратов, блокирующих активность ацетилхолинэстеразы, в результате чего облегчается передача возбуждения с нерва на мышцу. Если через 15-20 минут после подкожного введения прозерина (2,0 мл 0,05% раствора) отмечаются увеличение силы и уменьшение утомляемости в группах пораженных мышц, проба считается положительной. Большое значение в диагностике миастении имеет стимуляционная миография, основанная на изучении изменений ответа мышцы (М-ответ) при супрамаксимальной стимуляции иннервирующего данную мышцу нерва током различной частоты. При частоте 3 импульса в секунду при миастении отмечается уменьшение М-ответа между первой и пятой реакцией более чем на 10%.
Установленная тесная связь миастении с патологическими изменениями тимуса и благоприятный эффект тимэктомии на течение заболевания дают основание большинству исследователей рассматривать оперативное лечение как наиболее патогенентически обоснованный метод терапии, занимающий одно из ведущих мест в комплексном лечении больных миастенией. Об этом же свидетельствует и опыт нашей клиники (3000 операций). Главной задачей предоперационной подготовки является максимально возможная компенсация миастенических расстройств при минимальных дозах АХЭ препаратов.
Одно из ведущих мест в консервативном патогенетическом лечении больных миастенией занимают кортикостероидные гормоны (преднизолон и его производные). Оказывая иммуносупрессивное действие на различные звенья иммунной системы, кортикостероиды снижают реактивность периферических лимфоцитов, направленных против АХР. Имеются данные о непосредственном влиянии кортикостероидных гормонов на нервно-мышечную проводимость на уровне синапса. Гормонотерапия показана при резистентности больных к АХЭ препаратам, средней и тяжелой степени миастенических нарушений, поражении дыхательной и бульбарной мускулатуры, миастенических кризах в анамнезе, мышечной гипотрофии. Кортикостероидная терапия проводится по различным схемам: применение препаратов может быть ежедневным (особенно при ухудшении состояния пациента) или через день. Также при тяжелом состоянии больных с нарушением функции бульбарной и дыхательной мускулатуры положительного эффекта можно добиться так называемой пульс-терапией преднизолоном, заключающейся во внутривенном введении больших доз препарата (1,5-2,0 г однократно) ежедневно в течение 3-4 дней.
Применение преднизолона через день приводит к меньшей, чем при ежедневном приеме, выраженности побочных эффектов (стероидные язвы желудка и двенадцатиперстной кишки, кушингоидный синдром, увеличение щитовидной железы, артериальная гипертония и др.). Доза подбирается индивидуально из расчета в среднем 1-1,5 мг препарата на 1 кг массы тела. Преднизолон назначается небольшими дозами (25-30 мг через день утром натощак) с постепенным увеличением до максимальной для данного пациента дозы и последующим медленным снижением.
Применение кортикостероидной терапии при подготовке больных к операции с учетом увеличения числа оперированных, казалось бы, могло привести к росту частоты послеоперационных осложнений. Однако наши данные свидетельствуют, что принятая в клинике тактика предоперационной подготовки, антибиотикопрофилактика, адекватное проведение наркоза, отработанная техника вмешательства и квалифицированная интенсивная терапия способствовали неосложненному послеоперационному течению у большинства больных.
Плазмаферез. В лечении больных миастенией широко применяется плазмаферез (ПФ). Отмечаемое в этом случае улучшение состояния объясняется удалением вместе с плазмой антител к АХР, а также других компонентов плазмы, оказывающих патологическое воздействие. Поскольку клинический эффект ПФ наступает, как правило, быстро (к 3-4-му сеансу) и сохраняется сравнительно недолго (от 3 нед до 2-3 мес.), применять этот метод целесообразно у наиболее тяжелых больных при неэффективности комплексной терапии, в отдаленном периоде после операции в случае отсутствия эффекта от консервативной терапии, при предкризовых состояниях и развитии миастенического либо холинергического криза. При использовании ПФ следует иметь в виду инвазивность метода и возможность возникновения осложнений (повышение температуры тела, коллаптоидные состояния, инфицирование и др.).
Данные о применении лучевой терапии на область ВЖ, на все тело и селезенку свидетельствуют о том, что она лишь кратковременно улучшает миастенический статус. Кроме того, есть сообщения о радиорезистентности тимом, увеличении частоты случаев рака щитовидной железы после лучевой терапии у больных миастенией и других осложнениях. Нельзя не учитывать и побочное влияние ионизирующего излучения на организм в целом. Показаниями к лучевой терапии на область средостения принято считать состояние после удаления опухолей ВЖ (особенно при инвазивной тимоме), резидуальный тимус, нерезектабельные опухоли ВЖ, тяжелое состояние и пожилой возраст больного, то есть ситуации, в которых оперативное лечение оказывается невозможным.
При опухолевом поражении ВЖ показания к операции приближаются к абсолютным, независимо от степени выраженности миастенических нарушений.
Оперативное лечение не показано при тяжелом состоянии пациента, обусловленном выраженными миастеническими нарушениями, когда полностью не использованы возможности комплексной терапии; миастеническом кризе; наличии тяжелых сопутствующих заболеваний; миастенических синдромах; при инволютивных изменениях вилочковой железы; невозможности радикального удаления тимомы; наличии воспалительных изменений в области предстоящего операционного поля. От оперативного лечения можно воздержаться при легкой форме заболевания, когда удается добиться компенсации с помощью медикаментозных средств, при стационарном течении болезни. Критерием подготовки больного к операции является максимально возможная компенсация миастенических нарушений при минимальных дозах АХЭ препаратов.
Морфологические изменения ВЖ у больных миастенией отличаются большим разнообразием. У одних пациентов выявлено увеличение размеров ВЖ с формированием в ее ткани лимфоидных фолликулов, у других, напротив, атрофия железы. Сопоставление клинических, иммунологических и морфологических данных позволяет говорить об определенных корреляциях и формах генерализованной миастении.
1-я форма генерализованной миастении (75,2% больных) встречается преимущественно у детей и женщин молодого возраста, характеризуется сочетанием гиперплазии или нормального объема истинной паренхимы ВЖ, частой гиперплазией внутридольковых периваскулярных пространств с гиперпродукцией тимических гормонов и нарушением Т-системы иммунитета, снижением процентного содержания Т-лимфоцитов, повышением абсолютного числа 0-лимфоцитов и показателей спонтанной реакции бластотрансформации лейкоцитов (РБТЛ). Патогенез миастении при этом типе, по-видимому, связан с нарушением функции ВЖ, поэтому тимэктомия сопровождается отличными (эффект А) или хорошими отдаленными результатами.
2-я форма генерализованной миастении (24,8% больных) встречается главным образом у взрослых больных, причем обычно у лиц старше 30-40 лет, отличается развитием иммунной недостаточности, преимущественно Т-системы иммунитета, с атрофией истинной паренхимы ВЖ, возможно с гиперплазией внутридольковых периваскулярных пространств, дефицитом тимических гормонов, достоверным снижением активности Т-супрессоров, показателей спонтанной РБТЛ и продукции IgA и IgG. Дисфункция ВЖ здесь, вероятно, не играет такой ключевой роли, как при 1-й форме миастении. Это объясняет, почему у больных со 2-й формой тимэктомия дает лишь удовлетворительный (эффект С) или неудовлетворительный (эффект Д) результат.
Нами разработан способ определения ожидаемого эффекта тимэктомии (авторское свидетельство на изобретение № 1782544 от 07.06.90) с учетом типа изменения ВЖ, что важно для выбора соответствующей терапии. В случае прогнозирования отличного (эффект А) или хорошего (эффект В) отдаленного результата оправдано постепенное снижение доз лекарственных препаратов с последующей их отменой или значительным уменьшением дозы (в 2 раза и более).
Если ожидается удовлетворительный результат (эффект С), пациентам на фоне приема АХЭ препаратов следует назначить (либо продолжить) лечение гормональными препаратами с последующим подключением цитостатиков. В некоторых случаях оправдано применение ПФ.
Если прогнозирование предполагает неблагоприятный результат (эффект D), необходимо включить в комплекс патогенетической терапии, кроме АХЭ препаратов, верошпирон, препараты калия, повышенные дозы гормональных препаратов, цитостатиков и др., периодически проводить курсы ПФ. Кроме того, при прогнозировании эффектов С и D (неэффективности комплексной терапии) следует обсудить целесообразность спленэктомии. Однако эти сложные вопросы должны решаться только в специализированных стационарах, где накоплен большой опыт лечения указанной категории больных.
Таким образом, миастения является достаточно распространенным аутоиммунным нервно-мышечным заболеванием, чаще встречающимся среди пациентов неврологов, ЛОР-врачей, окулистов и врачей общей практики. Для дифференциальной диагностики необходимо квалифицированное неврологическое обследование с определением слабости и патологической утомляемости различных групп мышц, проведение прозериновой пробы и, по возможности, электромиографии. При установлении диагноза миастении необходима компьютерная или магнитно-резонансная томография переднего средостения для исключения тимомы. Своевременность этих мероприятий крайне важна, так как их невыполнение приводит к позднему установлению диагноза, несвоевременному началу лечения и выявлению тимом на поздней стадии, когда радикальное лечение невозможно.
Учитывая вариабельность клинической картины и существование группы больных с отрицательной прозериновой пробой, возможность развития кризов и расстройств дыхания и необходимость индивидуального подбора терапии, всех больных с диагностированной или заподозренной миастенией целесообразно направлять на дообследование в специализированный стационар.