микоплазмоз у кур что это такое
Респираторный микоплазмоз птиц

Историческая справка. Впервые респираторный микоплазмоз птиц был описан в США в 1943году Делапланом и Стюартом под названием хроническая респираторная болезнь. К концу 1951г. болезнь была широко распространена в ряде штатов, а к началу 1956г. ни одного штата не было свободным от этого заболевания. В дальнейшем в связи с вывозом инкубационных яиц, суточных цыплят и взрослой птицы заболевание быстро распространилось во многих странах Европы, Азии, Африки, Австралии и Южной Америки. В бывшем СССР респираторный микоплазмоз был обнаружен в 1959 году. Летальность при микоплазмозе от 5% до 40%.
Патогенез. В развитии патогенеза при респираторном микоплазмозе большое значение имеют возбудители других инфекционных заболеваний (эшерихиоз и др.). Наслоение данных возбудителей вызывает у птицы особенно тяжелое течение инфекции. Попав в верхние дыхательные пути, микоплазмы могут длительное время не вызывать у птицы заболевание, но при возникновении стрессовой ситуации начинают размножаться в эпителии и других тканях верхних дыхательных путей, откуда гематогенно распространяются по всему организму и вызывают его интоксикацию.
Эпизоотологические данные. Заболевание обычно регистрируется в крупных хозяйствах промышленного типа, когда имеет место содержание большого количества птицы на ограниченной территории. Предрасполагающими факторами заболевания служат неблагоприятные условия окружающей их среды: отсутствие нормальной вентиляции в помещениях, повышенное содержание аммиака в воздухе, большое количество пыли в помещении, нарушение режима влажности воздуха. К респираторному микоплазмозу восприимчивы куры, индейки, фазаны, цесарки, перепела, павлины, голуби, куропатки и другие птицы подотряда куриных. Наиболее часто болеют куры и индейки. У птиц наиболее чувствителен к заболеванию молодняк в возрасте 2-4 месяца и птица в начале яйцекладки. Из водоплавающей птицы болеют утки и гуси.
Источником заражения является больная птица и микоплазмоносители. Факторами передачи возбудителя служат инфицированные яйца птицы, цыплята, полученные от больной птицы, подстилка и корм. Болезнь передается главным образом аэрогенным путем при содержании больной птицы со здоровой; кроме того трансовариально, через корм, воду, предметы загрязненные выделениями больной птицы. Нарушение микроклимата, транспортировка и перемещение птицы, вакцинация живыми вакцинами, неполноценное кормление и другие факторы провоцируют заболевание. Респираторный микоплазмоз часто осложняется колисептицемией, инфекционным бронхитом и ларинготрахеитом. В естественных условиях заболевание протекает обычно в виде смешанной инфекции, причем доминируют часто секундарные болезни. Летальность составляет от 5 до 50%.
Клиническая картина. Инкубационный (скрытый период) от нескольких дней до 2 месяцев, при экспериментальном заражении от 4 до 21дня. Первыми признаками заболевания является снижение аппетита у отдельных птиц, незначительное угнетение, появляется катаральный ринит. В дальнейшем у больной птицы при клиническом осмотре ветеринарный специалист отмечает трахеальные хрипы, кашель, одышку, серозно-фибринозный ринит. У отдельной больной птицы при клиническом осмотре ветеринарный врач констатирует конъюнктивит, синусит, припухлость в области межчелюстного пространства. При тяжелом течении болезни – отмечаем слабость, сморщивание гребня, артрит, расстройство функции кишечника. Больная птица становится малоподвижной, оперение взъерошено, гребень бледный, у птицы снижаются приросты массы тела и яйценоскость.
У индеек характерный признак респираторного микоплазмоза – воспаление подглазничных синусов и появление хрипов в результате воспаления дыхательных органов.
Болезнь может протекать скрыто и определяться только в период исследования сыворотки крови у птиц. При исследовании в сыворотке крови неблагополучного по микоплазмозу хозяйства у птиц находим специфические антитела.
Клинические признаки болезни у птицы чаще всего проявляются при неблагоприятных условиях кормления и содержания. В неблагополучных по респираторному микоплазмозу хозяйствах отмечается повышенная гибель (от10 до 30%) эмбрионов в последние дни их инкубации.
У уток заболевание протекает бессимптомно, за исключением периода яйцекладки. При клиническом осмотре у утки отвисает нижняя часть брюшной стенки, у утки появляется походка пингвина. Утята отстают в росте и развитии, при клиническом осмотре отмечаем слизистый и слизисто-серозный ринит, припухлость надглазничных синусов, конъюнктивит.
У гусей заболевание проявляется снижением яйценоскости в последние 2 месяца яйцекладки. Неоплодотворенность яиц достигает 30%. При клиническом осмотре больных гусей отмечаем поражение фаллоса и клоаки, которые становятся отечными, отмечаем гиперемию слизистой оболочки. Отмечаем образование абсцессов, скопление фиброзного экссудата, от которого исходит неприятный запах. У больных гусят при клиническом осмотре отмечаем одышку, ринит, хромоту и отставании в росте и развитии.
У голубей болезнь проявляется слизистым или слизисто — фибринозным ринитом, одышкой, слизистая оболочка гортани и трахеи гиперемирована.
Патологоанатомические изменения. Трупы взрослой птицы истощены, у молодняка слабо развиты. При вскрытии павшей птицы основные патологоанатомические изменения обнаруживаются в органах дыхания. Вокруг носовых отверстий находим корочки засохшего экссудата, гребешок, сережки, ушные мочки синюшны, инфраорбитальные синусы (при поражении) сильно припухшие. Слизистая оболочка трахеи гиперемирована, резко набухшая, пронизана полосчатыми и точечными кровоизлияниями. Вначале на поверхности слизистой обнаруживают прозрачный серозный экссудат, который в дальнейшем становится катаральным, мутным и клейким. У отдельных павших кур таким экссудатом бывают закупорены носовые ходы.
Поражение легких бывает одно- и двухсторонним. Наиболее часто поражается та часть легкого, которая примыкает к воздухоносным мешкам. В легких при вскрытии находим единичные и множественные некротические фокусы величиной до крупной горошины. Эти очаги могут инкапсулироваться, образуя своеобразные секвестры. В воспалительный процесс вовлекаются и крупные бронхи, в просвете которых можно иногда обнаружить фиброзные пробки. У павшей птицы выражен фиброзный плеврит, причем фибринозный экссудат скапливается в межреберных выступах и бывает хорошо виден при отделении легких от межреберья.
При вскрытии обнаруживаем характерный для респираторного микоплазмоза признак поражение воздухоносных мешков. Стенки мешка тусклые, а полости заполнены серозно-фибринозным экссудатом. Фибринозные массы плотные, желтоватого цвета, легко отделяются от подлежащей ткани. Иногда они прорастают грануляционной тканью. Это бывает у птиц находящихся в хороших условиях кормления и содержания.
В других органах изменения менее характерны. В сердце находим полнокровие коронарных сосудов и фибринозный перикардит. Миокард дряблый, серого цвета, иногда в нем находим некротические фокусы бело-серого или желтовато-серого цвета. Селезенка увеличена, яичники развиты слабо, нередко бывает желточный перитонит.
Диагноз на респираторный микоплазмоз птиц ставят на основании анализа эпизоотических, клинических, патологоанатомических изменений и результатов лабораторного исследования с постановкой биопробы.
Предварительный диагноз можно поставить исследованием сыворотки крови подозреваемых в заболевании птиц сывороточно- капельной РА на стекле. Для бактериологического исследования в ветеринарную лабораторию направляют 5-6 только, что павших или убитых больных птиц или пораженные от них трахею, легкие, стенки воздухоносных мешков, сердце, печень.
Биопробу ставят на 5-10 цыплятах (индюшатах) 20-30 –дневного возраста, которым интратрахеально и интраназально вводят по 0,5 мл обработанного пенициллином и ацетатом таллия суспензию патологического материала или инстиллируют выделенную культуру микоплазмы. За подопытной птицей наблюдают 30-50 дней. Показатель положительной биопробы – появление свойственных микоплазмозу клинических признаков болезни и патологоанатомических изменений.
В последние годы при диагностике респираторного микоплазмоза птиц применяют ПЦР.
Дифференциальный диагноз. Респираторный микоплазмоз необходимо дифференцировать от колисептицемии птиц, инфекционных бронхита и ларинготрахеита, аспергиллеза, оспы и гиповитаминоза А.
Лечение. Эффективных лекарственных препаратов против респираторного микоплазмоза птиц не имеется. Можно применять антибиотики широкого спектра действия (эритромицин, террамицин и др.) в том числе современные цефалоспоринового ряда в сочетании с фуразолидоном. Первые 3-4 дня назначают антибиотики, в последующие 8-10 дней – фуразолидон. При правильном лечении можно снизить число больных птиц.
Иммунитет. При респираторном миколазмозе птиц используются несколько вакцин в т.ч. живые и инактивированные (эмульгированные). В птицеводческих хозяйствах их применяют для предупреждения снижения яйценоскости в промышленных стадах, там, где заражение респираторным микоплазмозом представляет реальную опасность.
В России (ВНИВИП) разработана инактивированная сорбированная вакцина против респираторного микоплазмоза птиц. Иммунологическая эффективность ее до 80%, иммунитет продолжается 6-8 месяцев.
Вакцина обеспечивает увеличение сохранности поголовья, прирост массы тела птиц, при этом одновременно повышает эффективность вакцины против Ньюкасловской болезни и инфекционного ларинготрахеита.
Профилактика и меры борьбы. Основа профилактики респираторного микоплазмоза – запрещение завоза племенных птиц и яиц из хозяйств неблагополучных по респираторному микоплазмозу птиц. Владельцы должны строго соблюдать параметры микроклимата в птицеводческих помещениях, организуют полноценное кормление и соблюдают ветеринарно-санитарные правила. В птицеводческих хозяйствах их владельцам рекомендуется проводить профилактику технологических стрессов. С этой целью для профилактики вакцинального стресса в течение 3 дней до вакцинации, в день вакцинации и последующие 3 дня птице дают антистрессовый премикс, в состав которого входят витамины, дибазол, аминазин, глюкоза. Используют комплексные антибактериальные препараты «Рекс – Витал аминокислоты» (комплекс витаминов и 17 аминокислот) и «Рекс – Витал электролиты» (комплекс витаминов, макроэлементов и аминокислот). При заболевании птицы респираторным микоплазмозом на хозяйство решением Губернатора области накладываются ограничения и проводятся мероприятия в соответствии с Инструкцией о мероприятиях по борьбе с респираторным микоплазмозом птиц. Утвержденной Главным управлением ветеринарии Министерства сельского хозяйства СССР 28 ноября 1969 года.
По условиям ограничений запрещается:
а) вывоз птицы и яиц для инкубации в благополучные хозяйства;
б) реализация и использование птицы и эмбрионов для производства ветеринарных и медицинских биологических препаратов.
По условиям ограничений разрешается:
а) вывоз из неблагополучных племенных хозяйств яиц для инкубации и суточных цыплят в аналогичные в эпизоотическом отношении товарные хозяйства – в пределах района — с разрешения главного ветеринарного врача района, а за пределы района, области, края, республики – с разрешения соответствующего вышестоящего ветеринарного органа;
б) вывоз условно здоровой птицы для убоя на мясоперерабатывающие предприятия, тушек и яиц для пищевых целей, а также пера на пухо –перовые фабрики;
в) инкубация яиц и выращивание молодняка для внутрихозяйственных целей.
Основными мерами борьбы с респираторным микоплазмозом в неблагополучных хозяйствах являются:
а) убой клинически больных микоплазмозом птиц на месте с использованием внутри хозяйства, при этом с тушками поступают в порядке, предусмотренном правилами ветеринарно-санитарной экспертизы;
б) комплектование стада за счет завоза инкубационных яиц и суточных цыплят не более как из 1-3 хозяйств, благополучных по заразным болезням птиц; воспроизводство стада от кур старше года; комплектование птичников здоровой птицей одного возраста, выращенных в изолированных условиях;
в) применение с лечебно-профилактической целью антибиотиков и химиотерапевтических препаратов, рекомендованных для ветеринарной практики;
г) создание оптимальных зоогигиенических условий содержания птиц, выполнение действующих ветеринарно-санитарных правил для птицеводческих хозяйств, осуществление полноценного кормления по рационам, сбалансированным по белкам, витаминам, минеральным веществам и микроэлементам; соблюдение сроков межцикловых перерывов; проведение тщательной механической очистки и дезинфекции помещений перед размещением партий птиц в соответствии с действующей инструкцией по ветеринарной дезинфекцией, дезинвазией, дезинсекцией и дератизацией.
Полная ликвидация респираторного микоплазмоза возможна только после замены неблагополучной группы птиц новым поголовьем. Ограничения на неблагополучное хозяйство накладываются на 6 месяцев.
2 комментария к “Респираторный микоплазмоз птиц”
Микоплазмоз у кур (MG, MS): симптомы и лечение
Микоплазмозы – группа заболеваний. Наиболее значимы респираторный микоплазмоз и инфекционный синовит.
Инфекционный синовит – субклиническая инфекция верхних дыхательных путей, в том числе воздухоносных мешков, после приобретения системного характера приводит к синовиту, тендовагиниту или бурситу.
Респираторный микоплазмоз – инфекционная, хронически протекающая болезнь, характеризуется поражением органов дыхания.
Возбудитель – микоплазмы – прокариотические микроорганизмы, не имеющие клеточной стенки. Инфекционный синовит вызывает Mycoplasma synoviae (MS). Респираторный микоплазмоз вызывает Mycoplasma gallisepticum (MG).
Болеют индейки и куры, другие виды могут заражаться, однако клинические проявления у них не возникают. Характерна трансовариальная и горизонтальная передачи.
Для MS характерен длительный инкубационный период, через 11–21 день после контакта.
Для MG инкубационный период от 4 суток до 3 недель. Выздоровевшие птицы остаются инфицированными на всю жизнь, последующий стресс может вызвать рецидив болезни.
Клинические признаки микоплазмоза.
MS – хромота, набухание скакательных суставов, голени или стопы иногда несимметричные. Часто протекает бессимптомно.
MG – у цыплят трахеальные хрипы, одышка, кашель, выделения из носовых отверстий экссудата, снижение темпов роста, фибринозный конъюнктивит и кератоконъюнктивит с отеком в подкожном слое лицевой части головы и век. У несушки снижение яйценоскости на 2–15 %, увеличение количества неоплодотворенных яиц и гибели эмбрионов в процессе инкубации до 10–25 %. MG редко протекает как моноинфекция, часто осложняется Escherichia coli. Смертность молодняка при осложнении вторичной микрофлорой (E. coli) достигает 20–30 %, у взрослых птиц — 4–10 %.
При MS в полости пораженных суставов, сухожильных влагалищ находят скопление серозного, серозно-фибринозного или фибринозного экссудата, печень зеленоватого оттенка, спленомегалия, возможны аэросакулиты, трупы истощены.
При MG – ринит, ринусит, трахеит, аэросакулиты с пенистым творожистым экссудатом в воздухоносных мешках при осложнении коли-инфекцией, перикардит, иногда артрит и сальпингит, полнокровие легких, реже пневмония.
На основании клинических симптомов и патологических изменений с подтверждением диагноза при выделении и идентификации бактериологическими методами или методом ПЦР. Серологический мониторинг методом ИФА. MG протекает с замедленной сероконверсией. При регистрации клинических и патологоанатомических изменений, характерных для MG, у птицы в возрасте 35–40 дней при исследовании сыворотки крови титры антител не обнаруживаются. 20–25 голов отправляют на «передержку» до 55–60 дней, затем повторно исследуют сыворотку крови. Положительные пробы будут указывать на наличие циркуляции в стаде M. gallisepticum. Бактериология не востребована, так как M. Gallisepticum медленно растет на питательных средах, вторичная микрофлора может подавлять ее рост, среды должны быть специальные, обогащенные.
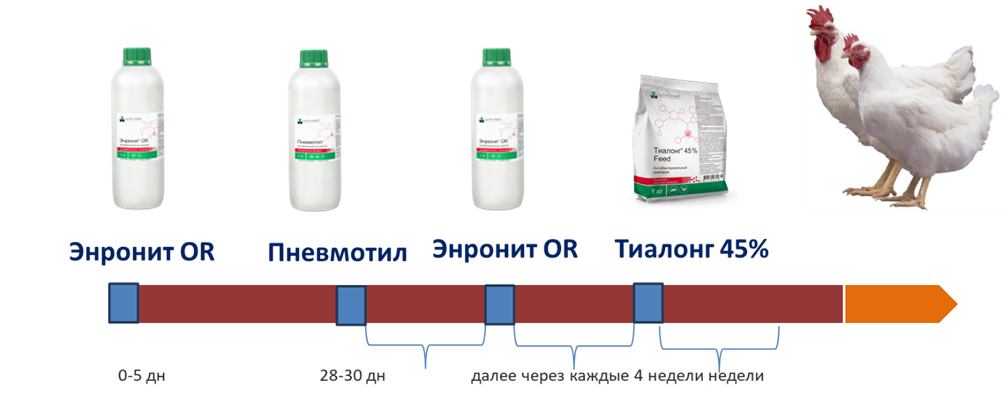
Основные мероприятия направлены на предотвращение трансовариальной передачи, на племенных репродукторах базируются на двух составляющих – применении вакцин и антибиотикотерапии. Целью противомикоплазмозной антибактериальной схемы является поддержание количества микоплазм до уровня субклинической инфекции, чтобы избежать снижения производительности и уменьшить уровень вертикальной передачи. При составлении схемы чередуют применение антибактериальных средств с наименьшими МПК по микоплазме (Пневмотил, Тиалонг 45 %) с антибактериальными средствами широкого спектра действия (Энронит ОR, Лексофлон ОR), к которым микоплазмы также проявляют чувствительность. Интервал между курсами устанавливают сроком в 28 дней.
Противомикоплазмозная антибактериальная схема при выращивании родительского стада.
На рынке представлены инактивированные и живые вакцины против MG и инактивированные против MS.
Схема вакцинопрофилактики против MG ремонтного молодняка.
Ожидаемые средние титры после вакцинации ремонтного молодняка (данные компании «БиоЧек») от микоплазмоза.
Публикации в СМИ
Инфекция микоплазменная респираторная
Острое антропонозное инфекционное заболевание с поражением верхних дыхательных путей и развитием пневмонии. Частота • Респираторный микоплазмоз регистрируют довольно часто. Среди острых респираторных инфекций микоплазмозы составляют 5–6% (во время вспышек заболеваемость может повышаться до 50% и более), а при острых пневмониях — от 6 до 22% • Характерна периодичность подъёмов заболеваемости с интервалом 2–4 года • Заболеваемость возрастает в холодное время года.
Этиология. Возбудитель — бактерия Mycoplasma pneumoniae семейства Mycoplasmataceae класса Mollicutes, лишённая клеточной стенки.
Эпидемиология • Резервуар и источник инфекции — человек (больной или носитель) • Больной выделяет возбудитель в среднем 7–10 дней от начала болезни, иногда несколько дольше • Во внеэпидемические периоды здоровое носительство встречают редко. В то же время, транзиторное носительство при тесном и длительном общении с больными в очагах респираторного микоплазмоза наблюдают довольно часто • Механизм передачи — аэрозольный. Возможно заражение воздушно-пылевым, а также контактно-бытовым путём, через контаминированные возбудителем руки или предметы обихода.
Патогенез • Тропность возбудителя к эпителию дыхательного тракта определяет возможность поражений слизистой оболочки во всех отделах дыхательных путей с развитием в них периваскулярных и перибронхиальных воспалительно-инфильтративных процессов, тромбозов артериол и венул •• Выделение супероксидантов вызывает блокаду механизмов мукоцилиарного клиренса, а затем и гибель эпителия воздухоносных путей. Следствие этого — развитие местных воспалительных реакций в бронхах и прилежащих тканях; позднее в процесс вовлекаются альвеолы, что сопровождается уплотнением их стенок •• В лёгочной ткани развиваются клеточные иммунные реакции, протекающие по типу ГЗТ. Они лежат в основе формирования очагов некроза эпителия с заполнением альвеол экссудатом или отёчной жидкостью, преимущественно в прикорневых зонах лёгких • С развитием реакций ГЗТ и депонированием иммунных комплексов в прилегающих тканях связывают развитие артритов и кожных поражений • В результате действия гемолизина и перекисей, а также способности M. pneumoniae индуцировать синтез холодовых АТ класса IgM (выявляют приблизительно у 50% больных) возможно развитие гемолитической анемии. Последнее определяет способность холодовых АТ перекрёстно реагировать с мембранными Аг микоплазм и Ii-Аг эритроцитов (Аг I класса) •• Внутрисосудистый гемолиз приводит к микроциркуляторным расстройствам и появлению точечных геморрагий на коже, в тканях лёгких и геморрагических плевритов • Иногда наблюдают развитие менингоэнцефалитов.
Клиническая картина
• Инкубационный период варьирует от нескольких дней до 1 мес.
• Микоплазменные ОРЗ могут проявляться в виде фарингита, ринофарингита, ларингофарингита и бронхита со свойственной этим состояниям симптоматикой.
• Наиболее характерная форма — острая микоплазменная пневмония •• Может начинаться внезапно или на фоне ОРЗ микоплазменной этиологии, через несколько дней от начала заболевания •• Характерны озноб, миалгии и артралгии, температура тела до 38–39 °С •• Сухой кашель усиливается и постепенно увлажняется, появляется слизистая вязкая и скудная мокрота •• Одышка и цианоз нехарактерны, нарушения со стороны ССС не выражены •• В некоторых случаях также возможны тошнота, рвота и жидкий стул.
Дифференциальная диагностика • Отличить микоплазменные ОРЗ от вирусных ОРЗ только по клинической картине невозможно. Подозрение на микоплазменную природу пневмонии складывается на основе её специфических клинических черт: умеренной интоксикации, упорного сухого кашля, отсутствия симптомов лёгочной недостаточности, скудности физикальных проявлений • Микоплазменную пневмонию дифференцируют от пневмоний иной этиологии, Q-лихорадки, орнитоза, легионеллёза, туберкулёза лёгких • При установлении точного этиологического диагноза микоплазмоза необходимо исследовать иммунный статус больного, а также исключить ВИЧ-инфекцию, поскольку респираторный микоплазмоз как оппортунистическая инфекция часто развивается на фоне иммунодефицита.
Лабораторная диагностика • В гемограмме отмечают нормальное количество лейкоцитов или небольшой лейкоцитоз, а также лимфоцитоз • Возможно выделение бактерий из мокроты и носовой слизи • Основу серологической диагностики составляют РНГА, РСК и реакция нейтрализации, а также иммунофлюоресцентная микроскопия, выявляющая Аг возбудителя в клетках носоглоточных смывов.
Осложнения • Экссудативный плеврит • Миокардит • Энцефалиты • Менингоэнцефалиты.
Лечение • Препараты выбора — эритромицин, азитромицин и кларитромицин. Антибиотик резерва — доксициклин • Препараты назначают в средних терапевтических дозах, длительность курса зависит от клинического эффекта.
МКБ-10 • A49.3 Инфекция, вызванная микоплазмой, неуточнённая • J15.7 Пневмония, вызванная Mycoplasma pneumoniae • J20.0 Острый бронхит, вызванный Mycoplasma pneumoniae.
Код вставки на сайт
Инфекция микоплазменная респираторная
Острое антропонозное инфекционное заболевание с поражением верхних дыхательных путей и развитием пневмонии. Частота • Респираторный микоплазмоз регистрируют довольно часто. Среди острых респираторных инфекций микоплазмозы составляют 5–6% (во время вспышек заболеваемость может повышаться до 50% и более), а при острых пневмониях — от 6 до 22% • Характерна периодичность подъёмов заболеваемости с интервалом 2–4 года • Заболеваемость возрастает в холодное время года.
Этиология. Возбудитель — бактерия Mycoplasma pneumoniae семейства Mycoplasmataceae класса Mollicutes, лишённая клеточной стенки.
Эпидемиология • Резервуар и источник инфекции — человек (больной или носитель) • Больной выделяет возбудитель в среднем 7–10 дней от начала болезни, иногда несколько дольше • Во внеэпидемические периоды здоровое носительство встречают редко. В то же время, транзиторное носительство при тесном и длительном общении с больными в очагах респираторного микоплазмоза наблюдают довольно часто • Механизм передачи — аэрозольный. Возможно заражение воздушно-пылевым, а также контактно-бытовым путём, через контаминированные возбудителем руки или предметы обихода.
Патогенез • Тропность возбудителя к эпителию дыхательного тракта определяет возможность поражений слизистой оболочки во всех отделах дыхательных путей с развитием в них периваскулярных и перибронхиальных воспалительно-инфильтративных процессов, тромбозов артериол и венул •• Выделение супероксидантов вызывает блокаду механизмов мукоцилиарного клиренса, а затем и гибель эпителия воздухоносных путей. Следствие этого — развитие местных воспалительных реакций в бронхах и прилежащих тканях; позднее в процесс вовлекаются альвеолы, что сопровождается уплотнением их стенок •• В лёгочной ткани развиваются клеточные иммунные реакции, протекающие по типу ГЗТ. Они лежат в основе формирования очагов некроза эпителия с заполнением альвеол экссудатом или отёчной жидкостью, преимущественно в прикорневых зонах лёгких • С развитием реакций ГЗТ и депонированием иммунных комплексов в прилегающих тканях связывают развитие артритов и кожных поражений • В результате действия гемолизина и перекисей, а также способности M. pneumoniae индуцировать синтез холодовых АТ класса IgM (выявляют приблизительно у 50% больных) возможно развитие гемолитической анемии. Последнее определяет способность холодовых АТ перекрёстно реагировать с мембранными Аг микоплазм и Ii-Аг эритроцитов (Аг I класса) •• Внутрисосудистый гемолиз приводит к микроциркуляторным расстройствам и появлению точечных геморрагий на коже, в тканях лёгких и геморрагических плевритов • Иногда наблюдают развитие менингоэнцефалитов.
Клиническая картина
• Инкубационный период варьирует от нескольких дней до 1 мес.
• Микоплазменные ОРЗ могут проявляться в виде фарингита, ринофарингита, ларингофарингита и бронхита со свойственной этим состояниям симптоматикой.
• Наиболее характерная форма — острая микоплазменная пневмония •• Может начинаться внезапно или на фоне ОРЗ микоплазменной этиологии, через несколько дней от начала заболевания •• Характерны озноб, миалгии и артралгии, температура тела до 38–39 °С •• Сухой кашель усиливается и постепенно увлажняется, появляется слизистая вязкая и скудная мокрота •• Одышка и цианоз нехарактерны, нарушения со стороны ССС не выражены •• В некоторых случаях также возможны тошнота, рвота и жидкий стул.
Дифференциальная диагностика • Отличить микоплазменные ОРЗ от вирусных ОРЗ только по клинической картине невозможно. Подозрение на микоплазменную природу пневмонии складывается на основе её специфических клинических черт: умеренной интоксикации, упорного сухого кашля, отсутствия симптомов лёгочной недостаточности, скудности физикальных проявлений • Микоплазменную пневмонию дифференцируют от пневмоний иной этиологии, Q-лихорадки, орнитоза, легионеллёза, туберкулёза лёгких • При установлении точного этиологического диагноза микоплазмоза необходимо исследовать иммунный статус больного, а также исключить ВИЧ-инфекцию, поскольку респираторный микоплазмоз как оппортунистическая инфекция часто развивается на фоне иммунодефицита.
Лабораторная диагностика • В гемограмме отмечают нормальное количество лейкоцитов или небольшой лейкоцитоз, а также лимфоцитоз • Возможно выделение бактерий из мокроты и носовой слизи • Основу серологической диагностики составляют РНГА, РСК и реакция нейтрализации, а также иммунофлюоресцентная микроскопия, выявляющая Аг возбудителя в клетках носоглоточных смывов.
Осложнения • Экссудативный плеврит • Миокардит • Энцефалиты • Менингоэнцефалиты.
Лечение • Препараты выбора — эритромицин, азитромицин и кларитромицин. Антибиотик резерва — доксициклин • Препараты назначают в средних терапевтических дозах, длительность курса зависит от клинического эффекта.
МКБ-10 • A49.3 Инфекция, вызванная микоплазмой, неуточнённая • J15.7 Пневмония, вызванная Mycoplasma pneumoniae • J20.0 Острый бронхит, вызванный Mycoplasma pneumoniae.