миксопапиллярная эпендимома спинного мозга что это
Миксопапиллярная эпендимома спинного мозга что это
а) Терминология:
1. Сокращения:
• Миксопапиллярная эпендимома (МЭ)
2. Определения:
• Медленно растущая глиома, развивающаяся из эпендимальных клеток конуса спинного мозга, терминальной нити и конского хвоста
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Накапливающее контраст образование конского хвоста с признаками кровоизлияний
• Локализация:
о Практически исключительно это конус спинного мозга, терминальная нить или конский хвост
о За пределами ЦНС эпендимомы встречаются редко:
— Метастазирование или прямая инвазия первичной опухоли ЦНС после операции
— Прямая инвазия эпендимомы или МЭ спинного мозга в крестцово-копчиковую область
— Первичная опухоль пресакральной области, таза или брюшной полости
— Первичная МЭ кожи или подкожных тканей крестцово-копчиковой области:
Возникает из эктопированных остатков эпендимальной ткани
• Размеры:
о Протяженность опухоли обычно составляет 2-4 позвоночных сегмента:
— Может полностью заполнять собой дуральный мешок на пояснично-крестцовом уровне
• Морфология:
о Четкие границы опухоли
о Овоидная, дольчатая или напоминающая сосиску форма
2. Рентгенологические данные при миксопапиллярной эпендимоме позвоночника:
• Рентгенография:
о Изменения вследствие ремоделирования костных структур:
— Увеличение межпедикулярного интервала
— Эрозии корней дуг
— Вдавление задней покровной пластинки позвонка
— Расширение межпозвонкового отверстия
3. КТ при миксопапиллярной эпендимоме позвоночника:
• Бесконтрастная КТ:
о Изоденсное интрадуральное образование
• КТ с КУ:
о Яркое гомогенное усиление
• Костная КТ:
о ± расширение спинномозгового канала:
— Истончение корней дуг
— Увеличение межпедикулярного интервала
— Вдавление стенок тел позвонков
— Может быть распространение опухоли в межпозвонковое отверстие с увеличением его объема
5. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Четко ограниченное дольчатое образование, исходящее из конуса спинного мозга:
— Корешки спинного мозга выглядят распластанными вокруг образования
о Тонкий слой контраста, ограничивающий интрадуральное экстрамедуллярное образование
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Разноплоскостная МРТ с контрастированием
• Протокол исследования:
о У пациентов с жалобами на боль в спине в область исследования всегда необходимо включать конус спинного мозга

(Справа) Интраоперационное фото: листки твердой мозговой оболочки разведены в стороны, в полости дурального мешка видна интрадуральная МЭ. Обратите внимание на умеренное выраженную сосудистую сеть на поверхности опухоли.
в) Дифференциальная диагностика миксопапиллярной эпендимомы позвоночника:
1. Опухоль оболочек нервов (ООН):
• Небольшая опухоль, связанная скорее с корешком спинного мозга, а не с терминальной нитью
• Крупные многоуровневые ООН бывает невозможно отличить от МЭ
• Опухоль нередко распространяется через межпозвонковое отверстие
• Кровоизлияния встречаются реже
2. Интрадуральные метастазы:
• Равномерное или узелковое контрастное усиление вдоль поверхности конуса спинного мозга, корешков
• Накапливающее контраст образование (образования), нередко множественные
3. Приобретенная эпидермоидная киста:
• Гипоинтенсивность сигнала в Т1-режиме
• Гиперинтенсивность сигнала в Т2-режиме: аналогична СМЖ
• Отсутствие контрастного усиления
• Обычно небольшие размеры
4. Менингиома:
• Сигнал в Т1- и Т2-режиме обычно изоинтенсивен спинному мозгу
• Чаще локализуется на уровне грудного и шейного отдела позвоночника:
о Локализация в области конуса/терминальной нити нетипична
• Кровоизлияния бывают нечасто
• Ремоделирование костных структур наблюдается редко
5. Параганглиома:
• Редкая опухоль конского хвоста
• Может быть высоковаскуляризированной:
о Неотличима от МЭ, хотя обычно имеет меньшие размеры
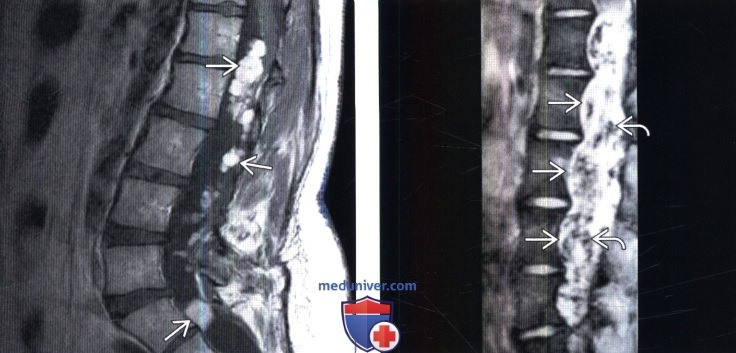
(Справа) Сагиттальный срез, Т2-ВИ: массивная опухоль, заполняющая собой дуральный мешок от уровня Т12 до поясничного отдела позвоночника. Видны признаки выраженного вдавления задних покровных пластинок тел позвонков. Очаги низкой интенсивности сигнала в толще опухоли представляют собой зоны кальцификации и/или кровоизлияний.
1. Общие характеристики:
• Этиология:
о Опухоль развивается из эпендимальных клеток терминальной нити
о Подкожные крестцово-копчиковые МЭ развиваются из рудимента копчиковой медуллярной трубки:
— Выстланная эпендимой полость в каудальной части нервной трубки, расположенная позади ануса
• Генетика:
о Спинальные эпендимомы генетически отличаются от интракраниальных эпендимом
• Сочетанные изменения:
о Острое субарахноидальное кровоизлияние, не связанное, например, с разрывом аневризмы
о Поверхностный сидероз
2. Стадирование, степени и классификация миксопапиллярной эпендимомы:
• I степень злокачественности по ВОЗ
• Могут быть локальные отсевы, диссеминация по субарахноидальному пространству
• Злокачественной дегенерации не бывает
3. Макроскопические и хирургические особенности:
• Мягкая дольчатая овоидной формы опухоль
• Поверхность опухоли имеет серовато-белую окраску
• Не инфильтрирует окружающие ткани, нередко окружена капсулой
• Может быть высоковаскуляризированной
4. Микроскопия:
• Веретеновидные, цилиндрические, кубические опухолевые клетки в виде сосочков радиально собраны вокруг хорошо васкуляризированной стромальной сердцевины
• Фиброзный, мукоидный матрикс
• Часто встречаются кисты, кровоизлияния, кальцинаты
• Митотическая активность низкая или отсутствует:
о Белок MIB (маркер клеточной пролиферации) обнаруживается только в 0,4-1,6% случаев
• Иммуногистохимия: положительные результаты исследования на кислый глиальный фибриллярный протеин, S100, виментин:
о Исследование на цитокератин отрицательно
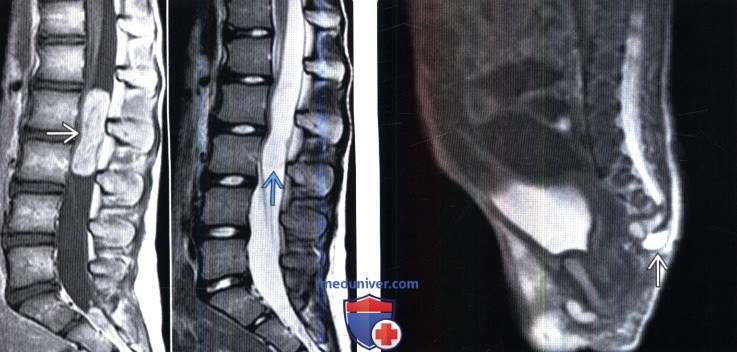
(Справа) Сагиттальный срез, Т2-ВИ: редкий случай подкожной МЭ у недоношенного новорожденного. Опухоль состоит из солидного компонента и прилежащей к нему опухолевой кисты. Также видны признаки недоразвития крестца. Во время операции обнаружено, что опухоль тонким фиброзным тяжом соединяется с дуральным мешком.
д) Клинические особенности:
1. Клиническая картина миксопапиллярной эпендимомы позвоночника:
• Наиболее распространенные симптомы/признаки:
о Боль в спине
• Другие симптомы/признаки:
о Парапарез
о Радикулопатия
о Нарушение функции сфинктеров: 20-25%
• Особенности клинического течения:
о Симптомы напоминают грыжу диска
о Медленный рост опухоли затрудняет раннюю диагностику:
— С момента развития симптоматики до обнаружения опухоли проходит в среднем 2 года
2. Демография:
• Возраст:
о Широкие возрастные рамки: опухоль описана во всех возрастных группах:
— Пик заболеваемости: 30-40 лет
• Пол:
о М:Ж= 2:1
• Эпидемиология:
о Эпендимома: 4% всех первичных опухолей центральной нервной системы у взрослых:
— 30% эпендимом локализуются в позвоночнике
о Эпендимома спинного мозга: наиболее распространенная первичная опухоль спинного мозга у взрослых:
— 60% первичных опухолей спинного мозга
о МЭ: 27-30% всех эпендимом:
— Наиболее частая опухоль конуса спинного мозга, терминальной нити, конского хвоста
— 90% всех опухолей терминальной нити
3. Течение заболевания и прогноз:
• При радикальной резекции прогноз благоприятный:
о Поздние рецидивы и отдаленные метастазы при радикальной резекции встречаются редко
• Риск местного рецидива при неполной резекции:
о Диссеминация стоком СМЖпри повреждении капсулы опухоли
• Макроскопические характеристики опухоли имеют большее прогностическое значение, чем ее гистологические особенности:
о Инкапсулированные опухоли, доступные радикальной резекции, характеризуются относительно низкой частотой местных рецидивов (ок. 10%), чем опухоли, удаляемые частично или методом кускования (ок. 19%)
о Продолжительность жизни пациентов напрямую связана с радикальностью выполненной резекции:
— Тотальная резекция характеризуется более высокой продолжительностью жизни, чем нерадикальная
• У пациентов детского возраста опухоль чаще метастазирует и отличается более агрессивным поведением:
о Высокая частота местных рецидивов и диссеминации опухоли в ЦНС
4. Лечение миксопапиллярной эпендимомы позвоночника:
• Резекция:
о Радикальная резекция возможна более чем в 85% случаев
• Лучевая терапия показана при нерадикальной резекции или местном рецидиве опухоли:
о МЭ являются радиочувствительными опухолями
• Адъювантная терапия при множественных поражениях
е) Диагностическая памятка:
1. Следует учесть:
• При обнаружении опухоли конуса спинного мозга показано исследование как минимум до уровня среднегрудного отдела позвоночника
• Медленный рост опухоли приводит к позднему развитию симптоматики и поздней диагностике
2. Советы по интерпретации изображений:
• Обнаружение гиперинтенсивного в Т1- и Т2-режиме, накапливающего контраст, с признаками кровоизлияний объемного образования терминальной нити спинного мозга с высокой долей вероятности позволяет заподозрить МЭ
ж) Список использованной литературы:
1. Cimino PJ et al: Myxopapillary ependymoma in children: A study of 11 cases and a comparison with the adult experience. Pediatr Blood Cancer. 61 (11): 1969-71, 2014
2. Germans MR et al: Spinal axis imaging in non-aneurysmal subarachnoid hemorrhage: a prospective cohort study. J Neurol. ePub, 2014
3. Lundar T et al: Pediatric spinal ependymomas: an unpredictable and puzzling disease. Long-term follow-up of a single consecutive institutional series often patients. Childs Nerv Syst. ePub, 2014
4. McCormick PC: Microsurgical enbloc resection of myxopapillary cauda equina ependymoma. Neurosurg Focus. 37 Suppl 2:Video7, 2014
5. Menzilcioglu MS etal: A Rare Case Of Extramedullary Myxopapillary Ependymoma. Spine J. ePub, 2014
6. Barton VN et al: Unique molecular characteristics of pediatric myxopapillary ependymoma. Brain Pathol. 20(3):560-70, 2010
7. Nakamura M et al: Long-term surgical outcomes for myxopapillary ependymomas of the cauda equina. Spine (Phila Pa 1976). 34(21):E756-60, 2009
Редактор: Искандер Милевски. Дата публикации: 29.8.2019
Диагностика и лечение пациентов с эпендимомами конечной нити спинного мозга
Общая информация
Краткое описание
Ассоциация нейрохирургов России
ДИАГНОСТИКА И ЛЕЧЕНИЕ ПАЦИЕНТОВ С ЭПЕНДИМОМАМИ КОНЕЧНОЙ НИТИ СПИННОГО МОЗГА (Москва, 2016)
Код МКБ-10 – D33.4
Диагностика
В диагностике эпендимом терминальной нити, как и любых других опухолей центральной нервной системы, важным является клиническое обследование пациента: сбор анамнеза, тщательный неврологический осмотр. Данные осмотра позволяют не только заподозрить опухоль конского хвоста, но и определить локализацию процесса.
Однако более полную информацию о локализации, характере роста, возможной гистологической принадлежности опухоли дают современные методы нейровизуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ)[2,8]. Эти методы являются стандартным этапом диагностики у больных с подозрением на объемное образование спинного мозга или позвоночного канала. На обычных КТ изоденсную ткань эпендимомы сложно отличить от спинного мозга или содержимого позвоночного канала.
Для эпендимом характерно гетерогенное накопление контрастного вещества, что незначительно улучшает визуализацию границ опухоли на КТ.
Медленный рост ЭП в ряде случаев приводит к появлению рентгенологически видимых костных изменений – симптому Эльсберга-Дайка, экскавации задней поверхности тел позвонков [13]. На МРТ эпендимомы визуализируются как объемные образования гетерогенной структуры с дольчатой поверхностью. Гетерогенность сигнала обусловлена наличием кист, петрификатов, участков новообразованных сосудов, кровоизлияний и некроза.
Солидная часть опухоли чаще всего выглядит изо- или гипоинтенсивной на Т1 взвешенных изображениях и гиперинтенсивной – на Т2. Как правило, кисты у ЭП терминальной нити встречаются крайне редко и имеют более интенсивный сигнал по отношению к ликвору на Т1-взвешенных изображениях. Безусловно, золотым стандартом в диагностике ЭП является внутривенное введение контрастного препарата, которое повышает дифференцировку тканей опухоли от окружающих нервных структур спинного мозга. При введении контрастного вещества отмечается умеренное неравномерное его накопление.11
Рекомендация
При деструкции опухолью костной ткани позвонков или крестца рекомендуется выполнить КТ. Последняя необходима для решения вопроса о целесообразности проведения стабилизации патологичных позвоночных сегментов.
Опция
Обзорная спондилография с функциональными пробами (прямая проекция в положении стоя прямо, с наклоном вперед и назад, боковая проекция в положении стоя) – позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении.
Не рекомендуется
Выполнять операцию только с целью взятия фрагментов опухоли для выполнения биопсии.
Лечение
Тактика первичного лечения
Пациенты с рентгенологически верифицированной экстрамедуллярной опухолью, локализующейся в области корешков конского хвоста, подразделяются на две группы по клиническим проявлениям. Пациенты первой группы, не имеющие проявлений заболевания (случайная находка при МРТ), проходят наблюдение и повторяют МРТ каждые 6 месяцев в течение 2-3 лет. В случае появления негативной симптоматики МРТ повторяется ранее 6 месяцев. Данного срока, как правило, достаточно для понимания динамики роста опухоли и определения тактики лечения пациента[1].
Пациентам второй группы с впервые выявленной экстрамедуллярной опухолью конского хвоста, в том числе с подозрением на эпендимому терминальной нити, рекомендуется хирургическое лечение – удаление опухоли. Цель операции – радикальное удаление отграниченных опухолей, покрытых капсулой, без включения в строму корешков конского хвоста или структур конуса спинного мозга. В случае с инфильтративно растущими опухолями следует придерживаться максимально щадящего удаления эпендимомы, тем самым исключая риск развития грубого неврологического дефицита у пациента в послеоперационном периоде. Проведение биопсии у данного вида опухолей является нецелесообразным.
Обеспечение операции
Опция
В качестве опции при проведении стабилизирующего этапа при хирургическом лечении с целью повышения безопасности пациента следует рассматривать возможность использования специальных средств интраоперационной нейровизуализации и навигации.
Операция
Вид доступа
Стандарт
Ламинэктомия с медиальной фасетэктомией, гемиламинэктомия
Рекомендация
Ламинотомия у детей. Для осуществления доступа необходимо применять ретракторы для минимально-инвазивной хирургии позвоночника, что позволяет минимизировать доступ и уменьшить ятрогенную травматизацию тканей.
Опция
Применение метода ламинотомии у взрослых.
Микрохирургическая техника
Стандарт
Достаточное вскрытие твердой мозговой оболочки, необходимое для полной визуализации полюсов опухоли.
Удаление инкапсулированной эпендимомы должно осуществляться единым блоком, не прибегая к кускованию опухоли и не повреждая ее фиброзную капсулу.
Если источником роста эпендимомы является конус мозга и проксимальные отделы конечной нити, резекцию следует осуществлять по принципу удаления интрамедуллярных опухолей со срединной миелотомии спинного мозга.
Взятие материала, фрагментов опухоли для осуществления гистологического исследования.
Рекомендация
При удалении опухоли, имеющей рост из конуса спинного мозга, находящиеся на дорсальной поверхности мозга сосуды следует сохранять.
При невозможности визуально определить, включены или нет в строму опухоли фасцикулы, следует прибегнуть к прямой нейрофизиологической стимуляции. При отсутствии ответов фрагмент опухоли коагулируется и пересекается, при положительном ответе следует воздержаться от резекции в угоду сохранения функции.
Опция
Опцией является: применение высокоскоростного бора для выполнения доступа, средств микрохирургической дессекции, материалов для пластики ТМО. При неинкапсулированном росте опухоли для повышения радикальности удаления необходимо использовать ультразвуковой аспиратор.
Послеоперационное ведение
Рекомендации
Шаг 1. Первые сутки после операции
а) Режим: после операции пациент находится в палате пробуждения. После стабилизации гемодинамических показателей и витальных функций пациент переводится в отделение. Как правило, в течение первых суток пациент должен быть активизирован (уровень активизации зависит от состояния пациента);
б) Медикаментозная терапия
• Противоболевая терапия:
Кеторол 10-30 мг в/м 2 раза в день или при появлении боли;
Трамадол (Трамал) 50-100 мг в/м при выраженной боли в области операционной раны
• Антибактериальная терапия (согласно общему плану антибиотикопрофилактики):
Цефазолин 2,0 г в/м х 2 раза в сутки в течение 5-7 дней
• Терапия, направленная на профилактику постоперационного отека каудальных отделов спинного мозга и структур конского хвоста:
Метипред 1000 мг в/в медленно капельно на 400 мл 0,9%-ного р-ра NaCl в течение суток с последующим переходом на введение дексаметазона по схеме, описанной ниже;
Дексаметазона натрия фосфат (Дексазон) 4 мг х 3 раза в сутки в/м в течение 3 суток после операции; 4 мг х 2 раза в сутки в/м в течение 2 суток и 4 мг х 1 раз в сутки в/м до момента выписки пациента из стационара
• В зависимости от состояния пациента, его неврологического и соматического статуса возможно применение дополнительной терапии;
в) Перевязка операционной раны, люмбальная пункция, анализы ликвора (общий, биохимический);
г) Осмотр пациента специалистами: неврологом, урологом (коррекция медикаментозной терапии).
Шаг 2. Ведение пациента в период пребывания в стационаре в раннем послеоперационном периоде
а) Режим: согласно состоянию пациента, возможно проведение реабилитационных мероприятий с первых суток после операции;
б) Медикаментозная терапия (согласно описанию в первом шаге);
в) Перевязка операционной раны выполняется ежедневно;
г) Установка мочевого катетера при нарушении мочеиспускания, очистительные клизмы 1 раз в 3-4 дня при нарушении периодичности дефекации.
Шаг 3. День выписки из стационара (7-9 сутки). Рекомендации
а) Режим: пациент сохраняет ограничительный ортопедический режим до месяца после операции. При необходимости возможно применение специальных корсетов для грудо-поясничного и пояснично-крестцового отделов позвоночника.
б) Терапия:
НПВС, Эторикоксиб (Аркоксиа) – 60 мг х 1-3 раза в сутки per os или мелоксикам (Мовалис) 7,5 мг х 1-4 раза в сутки при болях.
Наблюдение за пациентом в отдаленном послеоперационном периоде
Рекомендация
Пациент с нарушениями функции тазовых органов, помимо обязательного осмотра нейрохирурга и невролога, должен проходить обследования у уролога.
Лечение рецидивов
Рекомендация
При выявлении у пациента рецидива доброкачественной эпендимомы терминальной нити и при условии наличия клинических проявлений заболевания необходимо выполнить повторную операцию по удалению опухоли.
Во время операции по удалению рецидива опухоли выполнение пластики истонченной ТМО практически неизбежно. В раннем послеоперационном периоде необходимо установить люмбальный дренаж на 3-5 суток после операции.
При невозможности проведения радикального удаления опухоли следует выполнить пластику ТМО для создания свободного резервного пространства внутри оболочки для возможного дальнейшего роста опухоли и адекватного ликворотока.
Информация
Источники и литература
Информация
| Коновалов Николай Александрович | Доктор медицинских наук, профессор кафедры нейрохирургии РМАПО, заведующий спинальным отделением ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России |
| Кушель Юрий Вадимович | Доктор медицинских наук, ведущий научный сотрудник ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России |
| Оноприенко Роман Андреевич | Врач-нейрохирург отделения спинальной нейрохирургии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России; адрес: 125047, Россия, Москва, 4-я Тверская-Ямская ул., д. 16; тел.: +7-916-302-66-41; e-mail: ronoprienko@nsi.ru |
Основные понятия
Стандарт
Общепризнанные принципы диагностики и лечения, которые могут рассматриваться в качестве обязательной лечебной тактики (эффективность подтверждена несколькими рандомизированными исследованиями, метаанализами или когортными клиническими исследованиями).
Рекомендация
Лечебные и диагностические мероприятия, рекомендованные к использованию большинством экспертов по данным вопросам. Могут рассматриваться как варианты выбора лечения в конкретных клинических ситуациях (эффективность подтверждена отдельными рандомизированными исследованиями или когортными клиническими исследованиями).
Опция
Лечебные или диагностические мероприятия, которые могут быть полезны (эффективность подтверждена мнением отдельных экспертов, в отдельных клинических случаях).
Не рекомендуется
Лечебные и диагностические мероприятия, не имеющие положительного эффекта или могущие принести вред (любой уровень подтверждения).
Эпендимома позвоночника: причины, симптомы, лечение
В спинномозговом канале человеческого организма находятся особые клетки центрального нервного аппарата, которые называются эпендимами. Именно из этих клеток впоследствии возникает опухолевое образование (доброкачественное или злокачественное), в процессе
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Данная медицинская патология классифицируется как эпендимома спинного мозга. И, хотя это заболевание не в состоянии затронуть работу большинства внутренних органов, оно может поражать абсолютно любую область спины и спинного мозга. Наиболее часто эпендимома возникает в черепной ямке, как правило, это задняя часть, и, собственно, в области спинного мозга в процессе развития онкологического новообразования.
Причины возникновения
На сегодняшний день конкретных основополагающих факторов, способствующих появлению спинномозговой опухоли, не существует. Известно лишь, что в большинстве случаев эпендимомы спины обнаруживается специфический вирус, однако, его прямое влияние на развитие патологического процесса изучено плохо и ничем не подтверждено. Тем не менее, современная медицина выделяет некоторые основные причины развития заболевания, относящиеся к группе риска:
Классификация заболевания
Эпендимому позвоночника условно разделяют на несколько основных видов. К примеру, эпендимома дифференцированного типа представляет собой злокачественное новообразование, которое отличается стремительным развитием раковых клеток и распространением метастазы. Существует еще истинная форма заболевания, которая в большинстве случаев локализуется в области желудочков мозга. При паппилярной форме эпендимомы развиваются доброкачественные клетки.
Признаки заболевания
Как правило, проявления эпендимомы напрямую зависят от места расположения очага воспаления. При поражении позвоночника симптомы практически не отличаются от признаков других заболеваний спины: выраженная боль в спине, нарушение работы кишечника и проблемы с мочеиспусканием, отсутствие чувствительности и некоторые другие. Следует принимать во внимание, что по мере разрастания доброкачественного или злокачественного новообразования постепенно повышается и интенсивность болевого синдрома.
Лечение болезни
Наиболее эффективным методом лечения эпендимомы спинного мозга является хирургическое вмешательство. Однако операция назначается лечащим врачом только в тех ситуациях, когда она не представляет угрозу жизни пациента. В таких ситуациях обычно назначается медикаментозная терапия. В процессе хирургического вмешательства необходимо удалить максимально возможное количество раковых клеток, не повредив при этом здоровые ткани, так как даже малейшая ошибка и как следствие операционная травма, может обернуться печальными последствиями, включая летальный исход.
Нужно отметить, что даже при использовании высокоточного современного оборудования не всегда удается удалить всю опухоль – определенная часть дееспособных раковых клеток остается. Для их дальнейшего уничтожения применяется химический и лучевой метод терапии. При этом курс такого лечения в сочетании с медикаментозной терапией может длиться достаточно долгое время – на протяжении нескольких лет.




