многослойный плоский неороговевающий эпителий что это
Профессионалам
Слизистая оболочка рта
Строение слизистой оболочки рта. Преддверие и собственно полость рта выстланы слизистой оболочкой.
Слизистая оболочка рта (tunica mucosa oris) состоит из 3 слоев: эпителиального, собственной пластинки слизистой оболочки и подслизистой основы.
Эпителиальный слой. Слизистая оболочка рта выстлана многослойным плоским эпителием. Его строение неодинаково в различных участках полости рта. На губах, щеках, мягком небе, дне полости рта эпителий в нормальных условиях HI- ороговевает и состоит из базального и шиповатого слоев. На твердом небе и десне эпителий в нормальных условиях подвергается ороговению, в связи с чем в нем имеются кроме указанных слоев зернистый и роговой. Считают, что ороговение эпителия служит его ответной реакцией на воздействие раздражителя, в первую очередь механического.
Собственная пластинка слизистой оболочки без резкой границы переходит в подслизистую основу (tunica submucosa), образованную более рыхлой соединительной тканью. В ней располагаются мелкие сосуды, залегают малые слюнные железы. Выраженность подслизистой основы определяет степень подвижности слизистой оболочки рта.
Иннервация слизистой оболочки рта. Чувствительную реакцию слизистой оболочки неба, щек, губ, зубов и передних двух третей языка обеспечивает тройничный нерв (V пара черепных нервов), ветви которого являются периферическими отростками нервных клеток тройничного (гассерова) узла. За чувствительность задней трети языка отвечает язы-коглоточный нерв (IX пара), который воспринимает также вкусовые раздражения с задней трети языка. С передних двух третей языка вкусовую чувствительность воспринимает лицевой нерв (VII пара черепных нервов). Симпатические волокна оказывают влияние на кровоснабжение слизистой оболочки и на секрецию слюнных желез.
Строение слизистой оболочки в различных отделах рта
Губы. Красная кайма губ является переходной зоной между кожей и слизистой оболочкой. В силу этого на ней отсутствуют волосы и потовые железы, но сохраняются сальные. Подслизистая основа отсутствует, но на границе мышечного слоя и слизистой оболочки имеется большое количество мелких слюнных желе.ч. Красная кайма покрыта многослойным плоским ороговевающим эпителием, а со стороны преддверия полости рта — многослойным плоским неороговевающим. Уздечки верхней и нижней губы при коротком прикреплении к десне могут способствовать смещению зубов — возникновению диастемы.
Щеки. На щеках имеется выраженный подслизистый слой, что обусловливает подвижность слизистой оболочки. При закрывании рта слизистая оболочка образует складки. В подслизистой основе располагаются множество мелких
сосудов, сальные железы (железы Фордайса), образующие иногда конгломераты желтоватого цвета. Нередко эти обра-пования принимают за патологические. На слизистой оболочке щеки, на уровне второго большого коренного зуба (моляра) верхней челюсти, открывается выводной проток околоушной слюнной железы, эпителий которого не ороговевает.
Десны. Анатомически различают три участка десны: / маргинальную, или краевую, альвеолярную, или прикрепленную, и десневой сосочек. В десне отсутствует Подслизистая основа и поэтому слизистая оболочка плотно соединена с надкостницей альвеолярного отростка. Эпителий альвеолярного отростка краевой части десны имеет все признаки ороговения.
Твердое небо. Слизистая оболочка твердого неба имеет неодинаковое строение. В области небного шва и перехода неба в альвеолярный отросток Подслизистая основа отсутствует И слизистая оболочка плотно прикреплена к надкостнице. В переднем отделе в подслизистой основе твердого неба содержится жировая ткань, а в заднем — слизистые железы, что обусловливает податливость этих участков слизистой оболочки. На небе, вблизи центральных резцов верхней челюсти, имеется резцовый сосочек, который соответствует расположенному в костной ткани резцовому каналу. В передней трети твердого неба в обе стороны от небного шва расходятся 3—4 складки.
Язык. Это мышечный орган полости рта, участвующий в жевании, сосании, глотании, артикуляции, определении вкуса. Различают верхушку (кончик), тело и корень, а также верхнюю (спинка), нижнюю поверхности и боковые края языка. Нижняя поверхность языка с расположенной на ней парной бахромчатой складкой соединяется уздечкой с дном полости рта.
Слизистая оболочка языка состоит из многослойного плоского неороговевающего или частично ороговевающего (нитевидные сосочки) эпителия и собственной пластинки слизистой оболочки. Нижняя поверхность гладкая, покрыта многослойным плоским неороговевающим эпителием. Благодаря наличию подслизистой основы она подвижна. На спинке языка слизистая оболочка плотно фиксирована на мышцах. На задней трети языка имеется скопление лимфоидной ткани в виде больших или малых фолликулов. Лимфоидная ткань розового цвета, хотя может иметь и синеватый оттенок. Это лимфоэпителиальное образование носит название язычной миндалины. В заднем отделе языка в подслизистой основе располагаются мелкие слюнные железы, которые по характеру секрета делят на серозные, слизистые и смешанные.
Грибовидные сосочки (papillae fungiformes) располагаются на боковых поверхностях и кончике языка. На спинке языка их меньше. Грибовидные сосочки имеют хорошее кровоснабжение. В силу того, что покрывающий их эпителиальный слой не ороговевает, они выглядят как красные точки. В грибовидных сосочках заложены вкусовые почки (луковицы).
Листовидные сосочки (papillae foliatae) располагаются на боковой поверхности языка и в задних отделах (впереди желобоватых). Листовидные сосочки также содержат вкусо-иые почки (луковицы).
Язык кровоснабжается язычной артерией. Венозный отток происходит по язычной вене. На боковой поверхности у корня языка видно сосудистое (венозное) сплетение больших или меньших размеров, которое иногда ошибочно принимают за патологическое. Лимфатические сосуды располагаются преимущественно по ходу артерий.
С возрастом в строении слизистой оболочки рта наблюдается ряд изменений. Истончается эпителиальный слой, уменьшается размер клеточных элементов, утолщаются эластические волокна, происходит разволокнение коллагеновых пучков. У людей старше 60 лет отмечается нарушение целостности базальной мембраны, следствием чего может быть прорастание эпителия в собственную пластинку слизистой оболочки.
Опасная дисплазия железистого эпителия шейки матки лечится только методом ФДТ
Дисплазия железистого эпителия шейки матки
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
Если говорить совсем коротко, то железистая дисплазия – это предраковое заболевание шейки матки. Из-за особенности своего расположения оно практически не поддается лечению классическими хирургическими методами. Фотодинамическая терапия в этом случае – пожалуй, единственный эффективный способ лечения, который защищает от рецидивов и раковой трансформации.
А теперь обо всем по порядку.
Чтобы лучше понять, что такое железистая дисплазия шейки матки, мы немного погрузимся в теорию и изучим строение шейки матки.
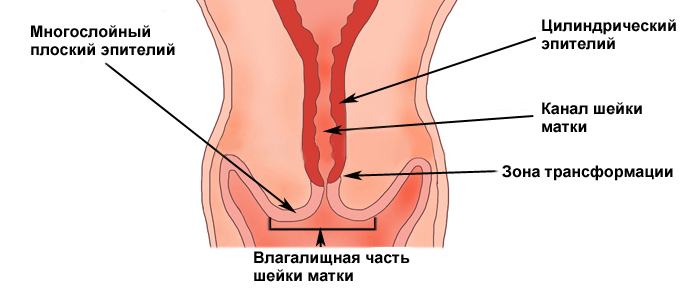
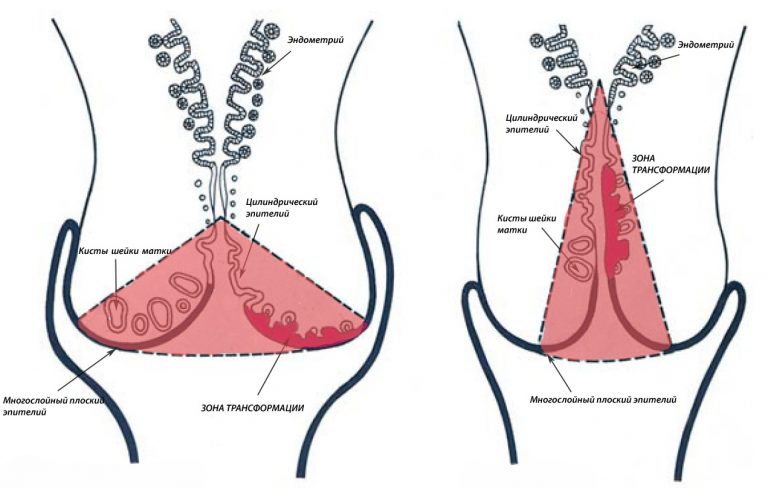
Строение шейки матки: эктоцервикс, эндоцервикс. зона трансформации.
Участок шейки матки, который погружен во влагалище (синий прямоугольник) называется эктоцервиксом. Он покрыт многослойным плоским эпителием.
Участок шейки матки от наружного зева по направлению к матке называется цервикальным каналом шейки матки (оранжевый прямоугольник). Он покрыт эндоцервиксом, или железистым (цилиндрическим) эпителием.
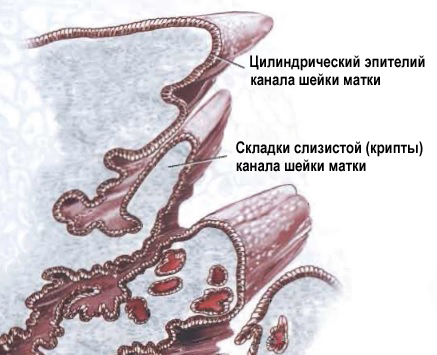
Цервикальный канал не ровный, а складчатый. На медицинском языке эти складки называются криптами. Железы цилиндрического эпителия секретирует слизь, которая составляет основной объём нормальных выделений.
Так выглядят крипты шейки матки. Всю поверхность крипты выстилает цилиндрический эпителий.
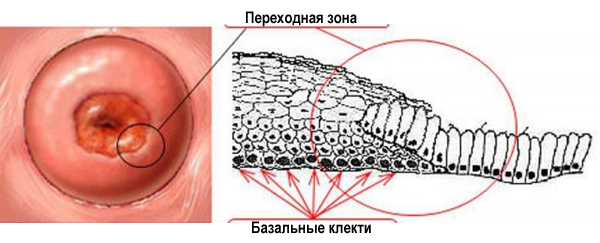
Зона, в которой многослойный плоский эпителий переходит в железистый эпителий называется переходной зоной, или зоной трансформации. Обычно дисплазия начинает свое развитие в зоне трансформации – в ней идет непрерывное клеточное деление, и вирусу папилломы легче всего проникнуть сквозь слабую защиту незрелых клеток в необходимые для его выживания базальные клетки.
Переходная зона или зона трансформации.
Дисплазия представляет собой скопление измененных вирусом клеток. Такие клетки называются атипическими, а само заболевание чаще всего относится к предраковым.
Что такое «дисплазия метаплазированного эпителия»?
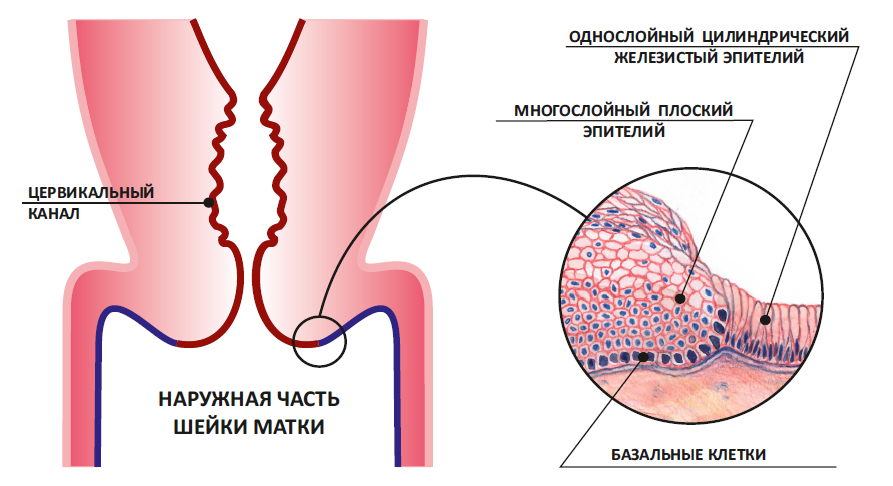
Мы уже выяснили: зона, в которой сходится плоский и цилиндрический эпителий, называется зоной трансформации. Втрое ее название – переходная зона.
Но это только на схеме она представляет собой ровную линию. На самом деле, в этой зоне один эпителий заходит на другой, как морские волны на песчаный берег. Молодой плоский эпителий перекрывает молодой цилиндрический. Такой незрелый плоский эпителий и называется метаплазированным.
Незрелый метаплазированный эпителий.
Само словосочетание «метаплазированный эпителий» вызывает много вопросов. Не скрывается ли за этой формулировкой рак? – Нет, не скрывается.
Хуже, если в вашей цитологии ничего про метаплазированный эпителий не написано. Это значит, что он отсутствует в мазке, и анализ взят неправильно (помните, я писал о том, что правильная цитология начинается в кабинете врача, а не в лаборатории?).
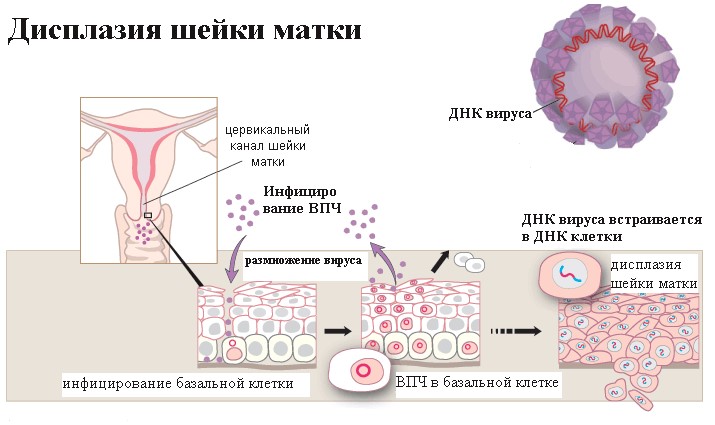
А теперь давайте обратим внимание на то, что написано в заключении. Если в заключении написано «на фоне метаплазии очаги дисплазии», перед нами дисплазия переходного эпителия. Так как в зоне трансформации идет непрерывный процесс интенсивного деления клеток, незрелые клетки менее защищены от заражения, и вирусу папилломы (причина дисплазии) как раз в области метаплазированного эпителия легче проникнуть в глубокий базальный слой и встроиться в ДНК клетки.
Именно поэтому шейку матку так тщательно осматривают и берут с нее анализ на цитологию – дисплазия обычно начинается в переходной зоне.
А теперь поговорим о том, что означает диагноз «интраэпителиальная дисплазия железистого эпителия шейки матки».
Что такое дисплазия цервикального канала и чем она опасна
«Интраэпителиальная дисплазия железистого эпителия шейки матки» – это так называемый «цитологический» или «гистологический» диагноз. Такое заключение пишет специалист в лаборатории после изучения вашего цитологического мазка или биопсии.
Он видит в микроскоп, что в клетках железистого эпителия происходит предраковая трансформация клеток.
Формулируя таким образом свое заключение, врач-морфолог подчеркивает, что процесс происходит не в зоне трансформации, а В ЦЕРВИКАЛЬНОМ КАНАЛЕ ШЕЙКИ МАТКИ.
Поэтому заболевание еще называют «цервикальная дисплазия», или «дисплазия канала».
Такой диагноз говорит о том, что при лечении его классическими методами вероятность рецидива заболевания приближается к 80%.
Классический метод лечения дисплазии называется конизацией шейки матки. Это операция, в ходе которой хирург удаляет кусочек эктоцервикса и эндоцервикса в форме конуса. Задача хирурга – удалить участок вместе с дисплазией.
Низкая (слева) и высокая (справа) конизация шейки матки.
Но такой способ лечения для диагноза «дисплазии цилиндрического эпителия» изначально порочен.
Дело в том, что при работе с цервикальным каналом хирург действует фактически вслепую. Он не видит зоны поражения, не может оценить ее размера, глубины и по факту удаляет ткани «на ощупь». Практика показывает, что после такого лечения частота рецидива дисплазии приближается к 80%.
Фактически, когда врач-морфолог в заключении описывает наличие проблемы в области железистого эпителия, он таким образом подчеркивает сложный характер расположения дисплазии и бесперспективность хирургической тактики лечения.
Этим недостатки хирургического метода не ограничиваются.
Во-первых, радикальность и как следствие, эффективность конизации – всегда сомнительна. Объясню почему. Крипты эндоцервикса достигают глубины 5 мм. У всех разная физиология, и хирург никак не может проверить, убрал ли он достаточно цилиндрического эпителия.
У нерожавших женщин глубокое удаление тканей чревато развитием осложнений, которые могут препятствовать зачатию, вынашиванию и родам (на эту тему читайте мою статью «Беременность после конизации шейки матки»). Хирурги знают об этом, и стараются проводить операцию максимально щадящим образом.
Определение границ изменённого дисплазией эпителия носит всегда субъективный характер. А при проведении конизации глубина конуса определяется хирургом «на глазок», здесь доказательная медицина не подсказывает хирургу как действовать. Глубина обычно определяется длиной электрода – «паруса», а не тяжестью диспластического процесса.
Недостаточно радикальная конизация, как следствие, вызывает закономерный рецидив.
Во-вторых, любое лечебное воздействие само по себе является для вируса провоцирующим фактором.
После лечения вирус начинает вести себя более агрессивно и приводит к быстрому рецидиву, который развивается по негативному сценарию: дисплазия 2 степени переходит в 3, а дисплазия 3 степени и рака ин ситу могут трансформироваться в инвазивный рак шейки матки.
В-третьих, хирургия делает вирус резистентным (устойчивым) К ЛЮБОМУ лечению, даже к фотодинамической терапии. Увы, и я, и коллеги часто наблюдаем это в своей практике.
При таком развитии событий рано или поздно возникнет необходимость в удалении матки. Именно поэтому при диагнозе «дисплазия эндоцервикса» я настоятельно не рекомендую делать конизацию, так как она не устраняет причину болезни.
Как избежать рецидива?
Избежать рецидива можно единственным способом – устранить измененные клетки вместе с причиной заболевания – вирусом папилломы человека.
К сожалению, механическое удаление в процессе конизации атипических клеток не приводит к выздоровлению. ВПЧ остается в цервикальном канале. В теории, вместе с очагами дисплазии удаляются и все зараженные ВПЧ клетки. Но на практике так не происходит.
Единственный метод, который позволяет убрать из цервикального канала ВПЧ и атипичные клетки, – это правильно и в полном объеме выполненная фотодинамическая терапия с соблюдением протокола проведения.
Цервикальная дисплазия шейки матки хорошо лечится методом фотодинамической терапии
Я не буду рассказывать о самой: фотодинамической терапии – об этом очень хорошо рассказывает это видео:
Фундаментальные исследования доказали, что лазерный свет глубоко проникает в ткани и запускает фотохимические реакции на глубине минимум 7 мм. Крипты (складки) цервикального канала имеют максимальную глубину 5 мм, поэтому даже самые глубоко залегающие атипические клетки попадают под лечебное воздействие.
При соблюдении протокола проведения ФДТ в ходе фотохимических реакций образуются активные токсичные формы кислорода, которые увеличивают реальную глубину лечебного воздействия до 1,5 см! Соответственно, фотодинамическое воздействие в полной мере оказывает необходимый лечебный эффект, и даже с запасом.
Положительный терапевтический результат процедуры достигается только при неукоснительном соблюдении протокола ФДТ, который включает в себя обязательное облучение и зоны эктоцервикса, и цервикального канала специальным цилиндрическим диффузором.
Этот диффузор вводится в полость цервикального канала на всю его глубину, и по периметру облучает все поле железистого эпителия.
Только такой подход позволяет полностью уничтожить патологические клетки и содержащийся в них вирус папилломы человека (ВПЧ) на всех участках шейки матки и говорить о качественно выполненном лечении.
При такой адекватно проведённой ФДТ ВПЧ уничтожаются в 93% случаев.
Хочу отметить, что до сих пор даже очень уважаемые мои коллеги допускают ошибки в обучении специалистов-гинекологов и не показывают им необходимость облучения цервикального канала при лечении дисплазии шейки матки.
В этом случае ФДТ не оказывает нужного лечебного воздействия. Воздействие осуществляется только в области эктоцервикса, а вся полость цервикального канала шейки матки остается не задействованной в лечении. Такой «урезанный» протокол ФДТ зачастую приводит к тем же печальным последствиям, что и конизация.
Я горжусь, что могу менять медицинскую практику вокруг себя в лучшую сторону. Так, методическое пособие для врачей ГНЦ лазерной медицины МЗ РФ «Фотодинамическая терапия фоновых и предраковых заболеваний шейки матки» от 2004 года не включало в себя важный этап обработки цервикального канала.
После моего выступления на конференции StatusPraesens «Перинатальная медицина: от прегравидарной подготовки к здоровому материнству и детству», 18–20 февраля 2016 года, отель «Санкт-Петербург», методические рекомендации подверглись пересмотру и теперь включают в себя обработку цервикального при лечении дисплазии канала шейки матки как обязательный этап.
Многие теперь стали использовать диффузор для облучения цервикального канала. Однако даже после этой революции многие используют его, не понимая, какая интенсивность света выходит из этого диффузора. А это важный параметр, от которого зависит эффективность проведённой фотодинамической терапии.
Многие также используют диффузоры многократно, хотя уже после одного облучения мощность инструмента падает, и необходимое лечебное воздействие не достигается. Но никто об этом не задумывается!
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Многослойный плоский неороговевающий эпителий что это
Тема 2. ЭПИТЕЛИАЛЬНЫЕ ТКАНИ
1. Классификация, свойства и функции эпителиальных тканей
Эпителиальные ткани – это совокупность тесно расположенных клеток в виде пласта на базальной мембране, на границе с внешней или внутренней средой, а также образующих большинство желез организма.
Эпителии образованы клетками и базальной мембраной, межклеточного вещества почти нет.
Характерные особенности эпителиев:
1) погранично расположение;
2) полярность клеток;
3) клетки разной формы образуют ряды, пласты или слои;
4) межклеточного вещества почти нет;
5) отсутствуют кровеносные, лимфатические сосуды и нервы;
6) клетки эпителия лежат на базальной мембране, через которую диффузно происходит питание и газообмен через сосуды соединительной ткани;
7) клетки могут образовывать микроворсинки и реснички;
8) высокая способность к регенерации.
Базальная мембрана (толщина около 1 мкм) содержит тон кие коллагеновые фибрилл (из белка коллагена четвертого типа).
Функции базальной мембраны:
1) барьерная (отделяет эпителий от соединительной ткани);
2) трофическая или питательная (диффузия питательных веществ и продуктов метаболизма к клеткам эпителия из подлежащей соединительной ткани и обратно);
3) организующая (прикрепление эпителиоцитов с помощью полудесмосом).
Существует несколько классификаций эпителиев, в основу которых положены различные признаки: строение, происхождение, функция.
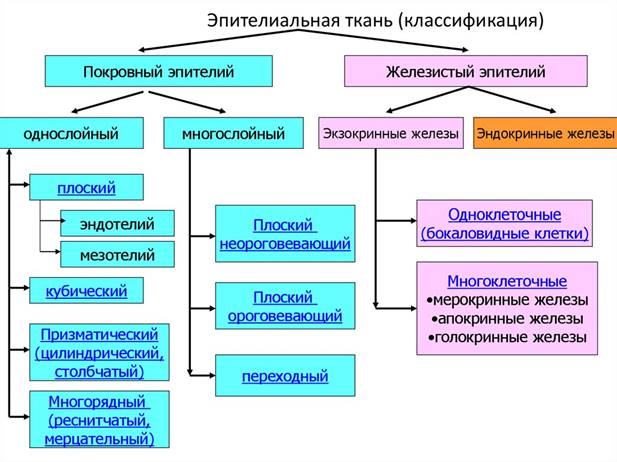
По строению различают следующие виды эпителия (рис. 3) :
1) покровный эпителий;
2) железистый эпителий.
Клетки покровного эпителия – эпителиоциты, клетки железистого эпителия – гландулоциты.
Покровный эпителий располагается на поверхности тела (эпидермис кожи и его производные – когти, ногти, рога, копыта, волосы, перья), а также выстилает слизистые оболочки внутренних органов (желудка, кишечника, матки, мочевого пузыря и др.) и вторичных полостей тела. Железистый эпителий образует железы внешней (пищеварительные, потовые, млечные, сальные, слюнные, слезные), внутренней (гипофиз, эпифиз, щитовидная, тимус, надпочечники) и мешанной (поджелудочная, половые) секреции.
Развитие эпителиев из тканевых зачатков легло в основу генетической классификации, созданной российским гистологом Н.Г.Хлопиным.
Генетическая классификация эпителиев (по Н. Г. Хлопину):
1) эпидермальный тип (развивается из эктодермы);
2) энтородермальный тип (развивается из энтодермы);
3) целонефродермальный тип (развивается из мезодермы);
4) эпендимоглиальный тип (развивается из нейроэктодермы);
5) ангиодермальный тип (или эндотелий сосудов, развивающийся из мезенхимы).
Физиологическая или топографическая классификация эпителия:
1) кожный тип (эпидермис кожи);
6) сосудистый (эндотелий сосудов);
7) эпителий серозных полостей (брюшины, плевры, перикарда).
Функции эпителиальной ткани:
1) Защитная, барьерная : например, покровный эпителий выполняет важную защитную функцию, предохраняя подлежащие ткани организма от различных внешних воздействий окружающей среды – химических, механических, инфекционных и др. Обеспечивает подвижность внутренних органов серозных полостях. Кожный эпителий является мощным барьером для микроорганизмов и многих ядов.
2) Обменная: участвуют в обмене веществ, осуществляя в организме поглощение одних веществ и выделения продуктов обмена (экскреция).
А) Переваривание и всасывание: с помощью ферментов пищеварительных желез идет расщепление белков, жиров, углеводов пищи до мономеров, а через кишечный эпителий идет всасывание в кровь и лимфу в процессе пищеварения питательных веществ (аминокислот, глюкозы, жирных кислот), витаминов, воды и солей. Они нужны для работы клеток, обеспечения энергией и строительным материалом для организма. Почечный эпителий также участвует в процессах обратного всасывания или реабсорбции (эндоцитоз, пиноцитоз).
Б) Выделительная: через почечный эпителий канальцев нефрона и через кожные потовые железы выделяется продукты обмена, соли, вода.
3) Дыхательная : эпителий легочных альвеол участвует в газообмене между кровью и атмосферным воздухом, транспорте кислорода и углекислого газа.
5) Регуляторная : ферменты и гормоны железистого эпителия регулируют работу всех систем организма, процессы пищеварения, рост, развитие. Например, секрет поджелудочной железы участвует в переваривании белков, жиров и углеводов в тонкой кишке, секреты эндокринных желез – гормоны – регулируют обмен веществ и процессы жизнедеятельности.
2. Покровный эпителий
Согласно морфологическая классификации по отношению клеток к базальной мембране и их форме среди покровных эпителиев, расположенных на поверхности тела (кожи), а также на слизистых и серозных оболочках внутренних органов (ротовая полость, пищевод, желудочно-кишечный тракт, органы дыхания, матка, мочеотводящие пути и др.) различают две основные группы эпителиев: однослойные и многослойные (рис. 3).
В однослойных эпителиях все клетки связаны с базальной мембраной, а в многослойных с ней непосредственно связан лишь один нижний слой клеток, а остальные вышележащие слои такой связи не имеют.
В соответствии с формой клеток, составляющих однослойный эпителий, последние подразделяются на плоские (сквамозные), кубические и призматические (столбчатые). В определении многослойных эпителиев учитывается лишь форма наружных слоев клеток. Например, эпителий роговицы – многослойный плоский, хотя нижние слои его состоят из клеток призматической и крылатой формы.
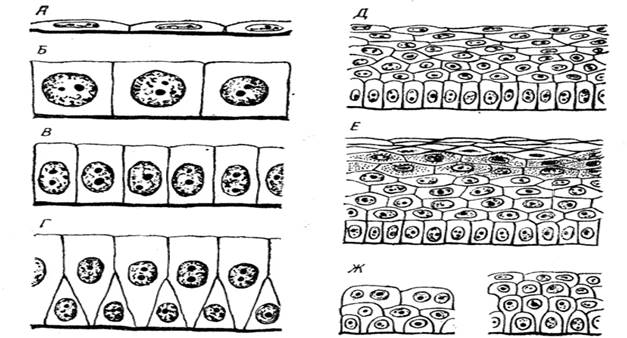
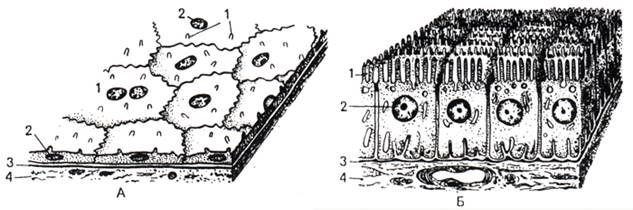
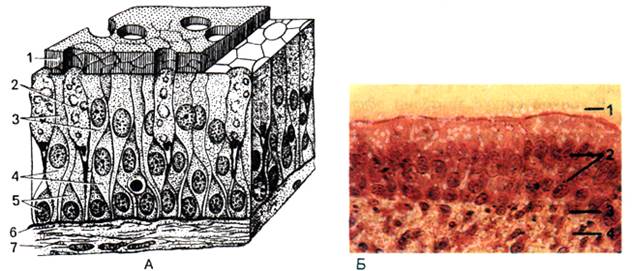
Рис. 3. Виды эпителиев. Морфологическая классификация покровного эпителия: А – однослойный плоский, Б – однослойный кубический, В – однослойный цилиндрический, Г – однослойный многорядный, Д – многослойный неороговевающий, Е – многослойный ороговевающий, Ж – многослойный переходный.
2.1. Однослойный эпителий может быть однорядным и многорядным. У однорядного эпителия все клетки имеют одинаковую форму – плоскую, кубическую или призматическую, их ядра лежат на одном уровне, т.е. в один ряд. У однослойного многорядного эпителия клетки различной формы и высоты, а ядра которых лежат на разных уровнях, т.е. в несколько рядов.
Однослойный плоский эпителий представлен в организме мезотелием и, по некоторым данным, эндотелием (рис. 4, А).
Мезотелий покрывает серозные оболочки (листки плевры, висцеральную и париетальную брюшину, околосердечную сумку и др.). Клетки мезотелия – мезотелиоциты плоские, имеют полигональную форму и неровные края. В той части, где в них располагается ядро, клетки более «толстые». Некоторые из них содержат не одно, а два или даже три ядра. На свободной поверхности клетки имеются микроворсинки. Через мезотелий происходят выделение и всасывание серозной жидкости. Благодаря его гладкой поверхности легко осуществляется скольжение внутренних органов. Мезотелий препятствует образованию соединительнотканных спаек между органами брюшной и грудной полостей, развитие которых возможно при нарушении его целостности.
Эндотелий выстилает кровеносные и лимфатические сосуды, а также камеры сердца. Он представляет собой пласт плоских клеток – эндотелиоцитов, лежащих в один слой на базальной мембране. Эндотелиоциты отличаются относительной бедностью органелл и присутствием в цитоплазме пиноцитозных везикул.
Однослойный кубический эпителий выстилает часть почечных канальцев ( проксимальные и дистальные). Клетки проксимальных канальцев имеют щеточную каемку из большого числа микроворсинок. Эпителий почечных канальцев нефрона выполняет функцию обратного всасывания (реабсорбция) ряда веществ из первичной мочи в кровь межканальцевых сосудов.
Однослойный призматический эпителий характерен для среднего отдела пищеварительной системы: выстилает изнутри желудок, тонкую и толстую кишки, желчный пузырь, ряд протоков печени и поджелудочной железы. Эпителиальные клетки связаны между собой с помощью десмосом, щелевых коммуникационных соединений, по типу замка, плотных замыкающих соединений. Благодаря им в межклеточные щели эпителия не может проникнуть содержимое полости желудка, кишки и других полых органов.
Однослойный многорядный эпителий встречается в воздухоносных путях – выстилают носовую полость, трахею, бронхи; он еще реснитчатый.
В нем различают разные клетки: реснитчатые, вставочные, базальные и слизистые (бокаловидные) (рис. 5), а также эндокринные клетки.
Реснитчатые (мерцательные) клетки высокие, призматической формы, с ресничками, они выталкивают частицы пыли и микробы в полость носа и затем во внешнюю среду. Бокаловидные клетки секретируют на поверхность эпителия слизь (муцины), которая защищает его от механических, инфекционных и других воздействий.
В эпителии также присутствует несколько видов эндокринных клеток, гормоны которых осуществляют местную регуляцию мышечной ткани воздухоносных путей.
Все эти виды клеток имеют разную форму и размеры, поэтому их ядра располагаются на разных уровнях эпителиального пласта.
2.2. Многослойный эпителий бывает ороговевающим, неороговевающим и переходным. Эпителий, в котором протекают процессы ороговения, связанные с дифференцировкой клеток верхних слоев в плоские роговые чешуйки, называют многослойным плоским ороговевающим. При отсутствии ороговения эпителий является многослойным плоским неороговевающим.
Многослойный плоский неороговевающий эпителий покрывает снаружи роговицу глаза, выстилает полости рта и пищевода. В нем различают три слоя:
2) шиповатый (промежуточный),
3) плоский (поверхностный).
Базальный слой со стволовыми клетками для регенерации. Шиповатый слой состоит из клеток неправильной многоугольной формы. В базальном и шиповатом слоях в эпителиоцитах хорошо развиты тонофибриллы (пучки тонофиламентов из белка кератина), а между эпителиоцитами – десмосомы и другие виды кон