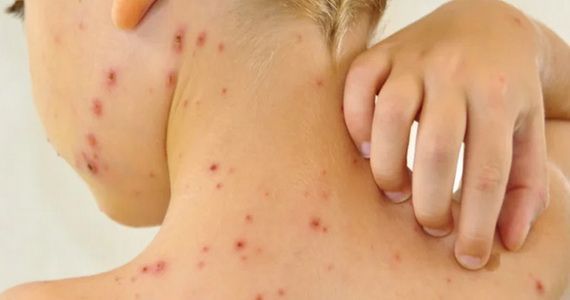
мокнет и болит пупок у взрослого что делать
Почему мокнет пупок у взрослого
Причинами данного состояния могут быть:
• Развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка
• Наличие свища около пупочного кольца (урахуса).
Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая).
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
Формы омфалита
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В подавляющем большинстве случаев не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения.
Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению.
Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Что делать, если выделяется жидкость из пупка у взрослых
Покраснение и выделение жидкости из пупка – признак развития заболеваний, которые требуют медицинской консультации и лечения. Оставлять без внимания неприятный процесс опасно для здоровья. Омфалит – патология, которая часто наблюдается у новорожденных, но у взрослых мокнущий пупок может быть связан и с другими проблемами.
Омфалит у взрослых
При отсутствии лечения омфалит переходит на глубокие ткани, поражает переднюю брюшную стенку и вены. В большинстве случаев провоцируют воспаление пупка грибки и бактерии.
Причины омфалита
Воспаление может возникнуть на фоне лишнего веса, а также стать следствием сахарного диабета, при котором изменяются обменные процессы.
Флегмона
Флегмона – одна из форм флегмонозного омфалита, которая всегда сопровождается гнойными выделениями. На фоне воспалительного процесса повышается температура, а в области пупка наблюдается сильная болезненность и отечность.
Нередко флегмона сопровождается воспалением брюшной стенки, в этих случаях лечение уже нельзя проводить в домашних условиях – требуется помощь хирурга. Если не лечить флегмону, инфекция быстро проникнет в брюшную полость, приведет к развитию некрозов и заражению крови.
Пузырный свищ
Мокнущий пупок образуется в начале развития пупочного свища, который появляется после операций или в результате нарушения целостности кишечного, мочевого, желчного протока. Причиной свища могут быть и длительные воспалительные процессы.
Другие причины мокнущего кольца
В редких случаях образование выделений из пупка связано с такими заболеваниями:
У женщин эндометриоз матки иногда распространяется настолько широко, что достигает пупочных тканей. Врастая в брюшную стенку, эндометрий выходит к пупку, в результате чего он начинает гноиться и воспаляться.
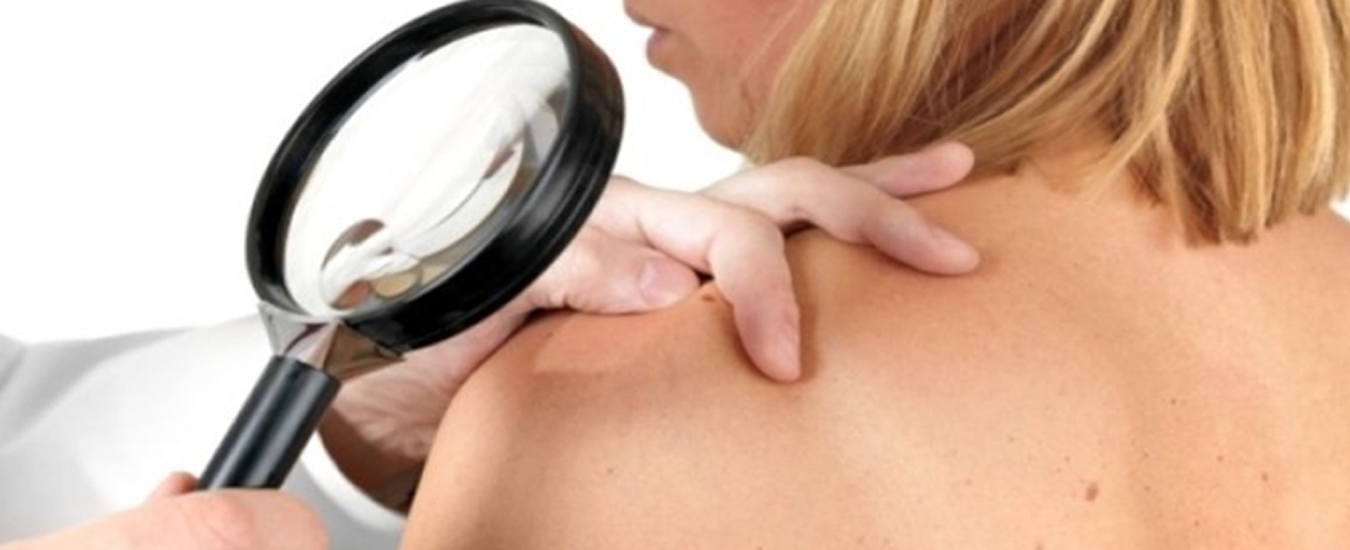
Причин мокнущего пупка у взрослых достаточно много, поэтому самостоятельно диагностировать факторы развития воспаления невозможно. Для получения точного диагноза необходимо обращаться к хирургу за консультацией. Врач назначит сдачу анализов, в том числе биохимический анализ крови, даст направление на УЗИ и рентген. Инструментальная диагностика нужна для исключения воспалительных процессов в глубоких слоях брюшной стенки.
Особенности лечения выделений
Перед нанесением антисептика промывают пупочную зону перекисью водорода 3%.
При мокнущем пупке, связанном с гнойными и острыми воспалительными процессами, назначают мази:
При развитии флегмонозной и некротической формы омфалита недостаточно обрабатывать пупок, если он сочится, мазями. Необходимо использовать антибиотики и проходить терапию в условиях стационара.
Нередко для устранения гнойных выделений проводят хирургическую операцию, в ходе которой в пупок устанавливают дренаж для отвода жидкости. Если воспаление связано со свищом, обязательно иссекают пораженную область и ушивают ее.
Антибактериальная терапия применяется в большинстве случаев при воспалении, исключая простую форму омфалита. На консультации доктор скажет, нужна ли хирургическая операция. Самостоятельно назначать себе лекарства и другие методы терапии нельзя.
Особенности физиотерапии при мокнущем пупке
Физиотерапевтические процедуры проводят после антибактериального и хирургического лечения. Высокой эффективностью обладают методы СВЧ и УВЧ-прогревания. Остальные технологии нужно обсуждаться с доктором. Важно помнить, что физиотерапевтический курс не может длиться меньше 5-7 процедур.
Профилактика выделений из пупочной зоны
У многих пациентов разные формы омфалита развиваются в результате слабого иммунитета, поражения пупочной зоны инфекциями. Ввиду этого рекомендуется соблюдать правила гигиены. Если патология была вылечена, нужно уделять особое внимание санитарной обработке пупка. Несколько раз в неделю его очищают ватным тампоном или палочкой, смоченной в перекиси водорода или хлоргексидине.
Если в пупочной области есть следы от проколов или швы после операции, вместе с их обработкой необходимо очищать и пупок. Для общей профилактики ослабления иммунитета каждый пациент должен соблюдать рациональную диету. Для предотвращения заболеваний нужно отказаться от бесконтрольного приема медикаментов, вредных привычек (курения и алкоголя).
Омфалит у детей и взрослых: почему воспалился пупок и как решить эту проблему?
Как правило, омфалит у взрослых встречается намного реже чем у новорожденных детей. Это заболевание имеет массу неприятных симптомов. А ещё после омфалита могут быть осложнения в виде сепсиса или гангрены кишечника. Как этого избежать? Читайте нашу статью, где наиболее подробно разобраны вопросы, связанные с омфалитом.
Содержание :
Омфалит — это заболевание, которое чаще всего встречается у новорожденных, однако порой болезнь бывает и у взрослых. Если вовремя начать лечение, то можно быстро и легко избежать осложнений.
Омфалит — что это значит?
Это воспаление пупка, когда окружающие ткани, кожа, а порой и подкожная ткань воспаляются. Начинается воспаление из-за попадания бактерий в ранку в том месте, где отпала пуповина, при этом болит пупок.
Чаще всего заболеванию подвержены новорожденные. После того, как произойдет отпадение пуповины, остается пупочная ранка. При недостаточном уходе и гигиене в незажившую рамку проникают болезнетворные бактерии. Они вызывают воспаление, которое без лечения может стать гнойным или даже некротическим.
Омфалит у детей встречается довольно часто, так как воспаление развивается после того, как отпадет пуповина. Начинается все с того, что у ребенка болит живот в области пупка и развивается воспаление. Лечение этого состояния нужно начинать незамедлительно.
Почему возникает омфалит у взрослых?
Омфалит у взрослых — это редкое явление. Обычно заболевание возникает тогда, когда происходит ранение в области пупка, царапины, проколы, и обязательно присутствует недостаточная гигиена. Бактерии проникают через поврежденную кожу, что и запускает патологический воспалительный процесс.
Воспаление пупка у взрослых чаще всего возникает тогда, когда человек делает пирсинг, но мастер, выполняющий прокол, недостаточно придерживается правил гигиены и дезинфекции, не обеззараживает руки и инструменты антисептиками, и таким образом заносит инфекцию в ткани.
Виды омфалита
Различают три вида омфалита: катаральный (простой), гнойный и некротический.
Катаральный
Это самая легкая, начальная и не запущенная форма заболевания. Бактерии проникают в ранку, пупок и кожа вокруг него воспаляется, краснеет, немного отекает. Пупочная ранка на дне становится красной, немного мокнет.
Для лечения используется местная дезинфекция. Осложнений обычно не возникает, если вы начнете вовремя действовать.
Гнойный
Также называется флегмонозный. Это следующая стадия развития болезни, которая сопровождается отделением гноя. Возникают боли в области пупка, сильное покраснение, воспаление, отек окружающих тканей, выделяется гной, температура тела повышается. В данном случае требуется уже комплексное лечение, чаще всего стационарное.
Некротический
Его еще называют гангренозным. Если не проводить лечение гнойной формы заболевания, то происходит необратимое изменение поврежденных клеток, что приводит к их отмиранию. Область вокруг пупка темнеет, становится синей, будто синяк.
В данном случае лечение только стационарное, хирургическое, когда удаляются поврежденные ткани, также назначается антибиотикотерапия.
Гнойный и некротический омфалит могут привести к таким осложнениям как пупочный сепсис, абсцесс печени, перитонит.
Осложнения омфалита
Раннее распознавание и лечение омфалита необходимы для предотвращения серьезных осложнений этого заболевания. Если вовремя не улучшить гигиену пупочной зоны и не прибегнуть к медикаментозной помощи, то могут возникнуть нижеперечисленные патологии.
Сепсис или заражение крови — наиболее частое осложнение, которое может прогрессировать до септического шока. Вначале в рану попадают вредоносные бактерии, грибки или вирусы, а затем данные патогены проникают в кровь. Они начинают размножаться и оказывать токсичное влияние на организм человека, то есть, отравлять его.
Перитонит (воспаление брюшины). Причина возникновения данного заболевания — это бактериальные инфекции различного характера. Как он может появиться на фоне омфалита? Например, в зараженное место может попасть стафилококк, кишечная палочка, пневмококк, синегнойная палочка, которые и провоцируют данное воспаление.
Гангрена кишечника. Она может возникнуть, если не лечить некротическую стадию омфалита. Для этой патологии характерно отмирание клеток и тканей из-за наличия серьезной бактериальной инфекции и отсутствия нормального кровотока.
Еще одним осложнением омфалита может стать абсцесс печени, который происходит вследствие внутрибрюшной инфекции, распространяющейся из портального кровотока. То есть, патогены попадают в пупочную рану, после чего начинают далее передвигаться в организме по кровеносной системе и в конце достигают печени.
При подозрении омфалита в запущенной форме необходима срочная хирургическая консультация для санации пупочных структур и пораженной брюшной стенки. Обратите внимание, что только профильный врач может назначить действенное лечение и провести такого рода консультацию.
Симптомы омфалита
Симптомы омфалита в самом начале заболевания:
Дети в таком состоянии становятся беспокойными, плохо спят, отказываются от еды, много плачут.
Если развивается гнойная форма, то краснота и отечность кожи распространяются, область воспаления увеличивается, вокруг пупка проступает венозная сетка. Если придавить немного на участок воспаления, то из ранки выделяется гной. Появляется неприятный гнойный запах. Повышается температура.
При некротической форме область вокруг пупка синеет и отмирает, возникает гнилостный запах, температура тела поднимается до очень высоких значений.
Боль в пупке
Общие сведения
Боль в пупке может быть сигналом серьезного заболевания. Боли в области живота всегда являлись и являются для нас одними из самых неприятных. Зачастую определение причин болей в пупке является непростым заданием даже для специалиста. Для качественной диагностики и назначения лечения необходим опыт лечащего врача, ведь иногда картина заболевания бывает непонятна.
Боль в пупке при заболеваниях
Боль в пупке может наблюдаться при нескольких заболеваниях, таких как:
заболевания тонкого кишечника (энтериты);
рак тонкого кишечника;
дивертикулит тонкого кишечника;
Дивертикулами тонкого кишечника называются приобретённые мешковидные выпячивания слизистой оболочки через мышечный слой кишки, размером от 3 мм до более 3 см в диаметре,чаще всего после 40 лет.
Очень редко встречаются дивертикулы в диаметре до 15 см. Дивертикулы встречаются в любом месте тонкого кишечника. Клиника включает в себя боль в пупке, локальную болезненность при пальпации в левой нижней части живота и повышение температуры.
Абдоминальная форма мигрени чаще всего встречается в школьном возрасте. Особенно распространена у подростков. Боль носит достаточно интенсивный характер, может быть разлитой или локализуется в пупке. Обычно болезнь сопровождается следующими характерными признаками:
проблемы со стулом;
Характерно одновременное появление болей в животе и головной боли или их чередование.
Острым заболеванием органов брюшной полости, требующим хирургического вмешательства считается острый аппендицит. Заболевание начинается внезапно, с появления болей в подложечной области или по всему животу, иногда в пупке, которые постепенно нарастают. Спустя некоторое время они локализуются в правой половине живота, правой подвздошной области. Заболевание характеризуется следующими симптомами:
небольшое повышение температуры;
При надавливании на живот определяется резкая болезненность в правой половине живота, правой подвздошной области, которая усиливается при отпускании руки, напряжение мышц.
Грыжа в пупке сопровождается следующей симптоматикой:
сильная боль в животе;
задержка стула, газы;
В области грыжи одновременно с болями определяется плотное образование округлой или продолговатой формы, резко болезненное, не вправляемое в брюшную полость: этим ущемленная грыжа отличается от вправляемой.
Необходимо срочно вызвать врача, недопустимо заниматься вправлением грыжи, так как можно повредить ущемленную кишку. Промедление с вызовом специалистов чревато опасностями и может привести к некрозу (омертвению) ущемленной кишки.
Хронический энтерит
Хронический энтерит это заболевание, характеризующееся воспалительными и дистрофическими изменениями слизистой тонкой кишки. Может сочетаться с поражением толстого кишечника (энтероколит). Причиной данного заболевания являются перенесенные в прошлом кишечные инфекции, лямблиоз. Клиника проявляется нерезкой, тупой, ноющей разлитой болью, возникающей после еды или независимо от нее, а также:
чувство полноты, тяжести, распирания в подложечной области и в пупке (эти ощущения усиливаются после еды и к вечеру);
общая слабость, усталость.
Важно учитывать связь абдоминальной боли с головной болью мигренозного характера, характерные для мигрени признаки: молодой возраст, случаи мигрени в семье, терапевтический эффект противомигренозных препаратов, увеличение скорости линейного кровотока в брюшной аорте при допплерографии во время пароксизма.
Завороты тонкой кишки
Завороты тонкой кишки протекают остро, с тяжелыми общими и местными клиническими симптомами, характерными для острой высокой странгуляционной непроходимости кишечника. Ведущим симптомом являются резкие боли.
Характерна постоянная острая боль в глубине живота и в превертебральной области. Боли (как постоянные, так и схваткообразные) локализуются в правой половине живота и в пупке. Рвота появляется в начале заболевания, но редко бывает фекалоидной Задержка стула и газов имеется у подавляющего большинства пациентов.
В первые часы заболевания на фоне постоянной боли периодически возникают схваткообразные боли, интенсивность которых нарастает синхронно с перистальтикой, достигая характера нестерпимых. Часто больные кричат от болей, становятся беспокойными, принимают вынужденное положение с приведенными к животу ногами. Рвота с самого начала многократная и не приносит облегчения.
При болях в пупке необходимо обращаться к гастроэнтерологу. Причины боли в пупке разнообразны и не всегда указывают на конкретный болезненный орган. Не следует ждать, когда боль исчезнет сама, ведь при многих серьезных заболеваниях счет идет на часы. Только своевременное обращение за врачебной помощью поможет избежать угрожающих жизни состояний.
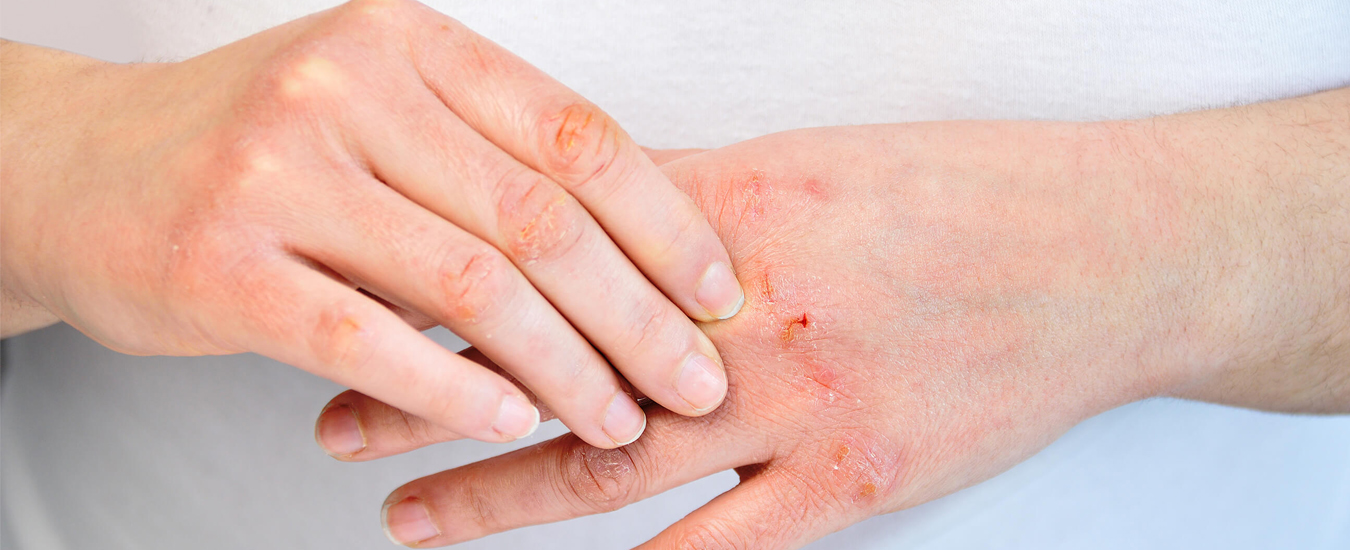
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.