морцеляция узлов в матке что это
Морцеляция узлов в матке что это

Поиск
Внутриматочный морцеллятор (шейвер): новая оперативная гистероскопическая технология для удаления внутриматочных полипов и миом
В статье описывается новая технология для проведения внутриматочных хирургических вмешательств – внутриматочная морцелляция. Данная технология обладает более высоким профилем безопасности и более проста в освоении и использовании в сравнении со стандартной гистерорезектоскопией. Большая безопасность достигается за счет использования физиологического раствора, системы постоянной ирригации, контроля параметров ввода и вывода жидкости, отсутствия применения электроэнергии для разрезания опухоли, автоматической аспирации кусочков, укорочении времени процедуры и упрощения методики.
Intrauterine morcellator (shaver): a new operative technique for resection of intrauterine polyps and leomyomas
In the article a new technology for intrauterine surgery – intrauterine morcellation is described. This technology is expected to be more safe and easy to use in comparison with conventional hysteroresectoscopy. Increased profile of safety is a characteristic of this technology because of utilization of normal saline, system of continuous flow, control of inflow and outflow parameters, exclusion of electro energy from application to the tissue, automatic aspiration of chips, and decrease of the procedure time and complexity of the surgery.
К возможным серьезным осложнениям использования высокочастотной монополярной энергии относятся наружные и внутренние ожоги, которые возникают вследствие неконтролируемой утечки электрического тока [7, 8]. Ткань, которая была отсечена петлей резектоскопа, должна быть извлечена из полости матки. Для этого петлей резектоскопа кусочек ткани захватывается и извлекается вместе с тубусом резектоскопа.
Технология резектоскопии характеризуется длительным временем освоения и количество гинекологов, которые свободно ей владеют, до сих пор незначительно. Таким образом, имеется необходимость в использовании альтернативной технологии, которая была бы легче в освоении и могла бы проводиться с меньшим риском.
Трубка шейвера, внешним диаметром4,5 ммпроводится в полость матки через операционный канал гистероскопа наружным диаметром9,5 мм(«Элепс», Казань). После расширения цервикального канала производится атравматичное введение гистероскопа с установленным в операционном канале обтуратором. Операционный канал обеспечивает приток жидкости, отток производится по отдельному каналу. Для расширения полости матки используется 0,9% раствор NaCl, который обладает характеристиками физиологического электролит содержащего раствора.
Краткая методика работы шейвера включает следующие этапы: после введения гистероскопа в полость матки обтуратор заменяется на шейвер, обеспечивается адекватное расширение полости матки при минимальных параметрах скорости потока и давления жидкости, рабочая часть подводится к объекту и производится срезание и одновременное засасывание кусочков.
Внутриматочная морцелляция – это новый метод, который позволяет эффективно и со значительно более низкими рисками в сравнении с обыкновенной гистерорезекцией, оперировать при полипах эндометрия, миомах тела матки и др. Технология внутриматочной морцелляции представляет собой потенциально более безопасный и эффективный метод стационарной внутриматочной хирургии. Повышенный профиль безопасности и сравнительная несложность освоения методики позволяют рекомендовать её для ежедневной практики гинекологических отделений.
И.В. Ключаров, А.А. Хасанов
Казанский государственный медицинский университет
Ключаров Игорь Валерьевич — кандидат медицинских наук, ассистент кафедры акушерства и гинекологии №1
1. Стрижаков А.Н., Давыдов А.И. Гистерорезктоскопия. — М.: Медицина, 1997. — 180 с.
2. West J.H., Robinson D.A. Endometrial resection and fluid absorption // Lancet. — 1989. — Vol. 2, № 8676. — Р. 1387-1388.
3. Baumann R., Magos A., Kay J.D.S., et. al. Absorption of glycine irrigating solution during transcervical resection of endometrium // BMJ. — 1990. Vol. 300. — Р. 304-305
4. Olsson J., Berglund L., Hahn R.G. Irrigating fluid absorption from the intact uterus // Br. J. Obstet. Gynaecol. — 1996. — Vol. 103. — P. 558-561
5. Istre O., Bjoennes J., Naess R. et. al. Post-operative cerebral edema after transcervical resection and uterine irrigation with 1.5% glycine // Lancet. — 1994. — Vol. 344. — P. 1187-1189
6. Emanuel M.H., Hart A.A.M., Wamsteker K. et. al. An analysis of fluid-loss during transcervical resection of submucous myomas // Fertil. Steril. — 1997. — Vol. 68. — P. 881-886.
7. Sutton C.J.G., McDonald R. Endometrial resection // Endometrial Ablation. — Edinburgh: Churchill Livingstone; 1993. — P. 131-140
8. Odell R. Electrosurgery // Sutton CJG, Diamond MP editor. Endoscopic Surgery for Gynaecologists. — London: WB Saunders; 1993. — P. 51-59.
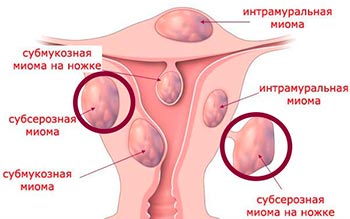
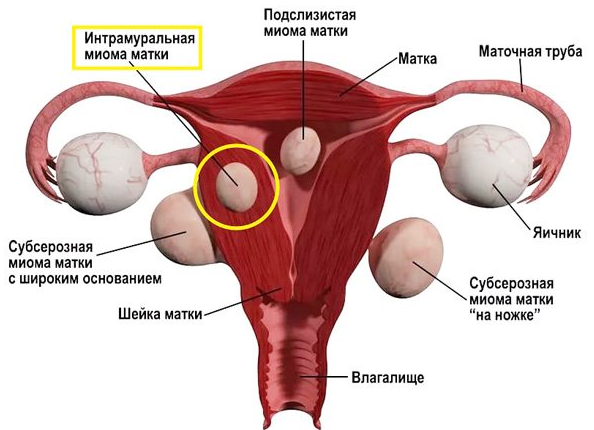
Субсерозная миома матки
Миома матки относится к самым распространенным доброкачественным опухолям; как свидетельствуют проведенные исследования, показатель заболеваемости достигает 85%. Эта патология встречается у женщин разных возрастных категорий, в последние годы наблюдается увеличение количества пациенток репродуктивного возраста.
В зависимости от месторасположения и роста узлов различают несколько видов миом. В том случае, когда узлы растут в направлении брюшной полости под серозной оболочкой матки, выступая над ее поверхностью, речь идет о субсерозной (подбрюшинной) миоме. Единичная или множественная, она может достигать огромных размеров. Опухоль также может располагаться на основании: широком или узком — в этом случае речь идет о миоматозном узле «на ножке».
Клинические проявления — на что обратить внимание
У 30% пациенток болезнь протекает без выраженных проявлений и обнаруживается лишь во время осмотра, но существуют определенные симптомы, которые могут свидетельствовать о наличии заболевания, особенно при достижении миомы больших размеров:
Интенсивность проявлений зависит от количества и размеров опухоли. Например, о нарушенном кровообращении в образовании сигнализирует резкая боль. При наличии узла на ножке возможен перекрут опухоли, в результате чего ее кровоснабжение нарушается, возможен некроз с последующим перитонитом. В подобной ситуации женщина нуждается в экстренной помощи хирурга. Кроме того, из-за измененных размеров маточной полости ухудшается кровообращение в эндометрии, что ведет к бесплодию или невозможности выносить ребенка. Иногда миома может деформировать маточную часть трубы, что также является причиной вторичного бесплодия.
Для письменной консультации, с целью выбора тактики лечения в Вашем случае, Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ органов малого таза, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Лечение
При небольших субсерозных миомах, если отсутствуют жалобы на самочувствие и не нарушена фертильность, женщине может быть предложено наблюдение с регулярными осмотрами. При наличие клинических проявлений и большом размере миомы может быть назначена консервативная терапия, но надо понимать, что она используется только с целью уменьшения симптоматики, для радикального избавления от болезни эффективным является хирургическое лечение.
Сегодня существуют различные методики оперативного лечения. По рекомендациям известных специалистов в области гинекологии и европейских сообществ акушеров-гинекологов, сохранность органа важна и для пациенток, предполагающих рождение ребенка, и для женщин, которые хотят сохранить менструальную функцию до естественной менопаузы. Поэтому «золотым» стандартом в лечении миом считается органосохраняющая операция — миомэктомия — удаление узлов с последующим ушиванием матки. Наличие у миомы капсулы позволяет провести «вылущивание» — удаление узла в пределах капсулы, избежав травмирования миометрия и не удаляя части матки.
К сожалению удаление узлов большого размера может сопровождаться определенными трудностями. Прежде всего при лапароскопии существует риск кровотечения, что нередко приводит к необходимости перехода лапароскопической операции в открытую. При кровотечении возникает необходимость использования коагуляции, в этом случае возможно формирование несостоятельного рубца. Кроме того, в ходе операции ухудшается визуализация зоны вмешательства, что также влияет на качество шва.
Органосохраняющая операция по уникальной методике профессора Пучкова
На основе более чем 15-летнего опыта работы мной была разработана авторская методика бескровной органосохраняющей миомэктомии методом лапароскопии с временной окклюзией артерий матки. Благодаря этой методике удаление миомы можно выполнить без риска развития интраоперационных осложнений, причем существенно сокращается даже длительность операции.
Суть метода заключается во временном перекрытии кровотока в сосудах, питающих матку. В ходе лапароскопии сосуды выделяются с помощью мягких атравматичных зажимов, кровоснабжение временно прекращается, после чего удаляются узлы. При отсутствии кровотечения место, где проходит граница узла и здоровой ткани, хорошо просматривается, все слои матки также можно визуализировать, поэтому риск их повреждения отсутствует.
В ходе операции используются ультразвуковые ножницы, поэтому травматизация тканей минимальна, а восстановление в дальнейшем занимает минимум времени. К тому же благодаря использованию аппарата дозированного электротермического лигирования тканей «LigaSure» (США) операция протекает без кровопотери. При ушивании маточной стенки используется современный рассасывающийся шовный материал, к тому же отличная визуализация зоны операции позволяет максимально точно сопоставлять слои, поэтому риск формирования несостоятельного рубца минимален.
При удалении сложных узлов используется шовная система V-lock Covidien производства Швейцарии. Наличие насечек на рассасывающейся полидиоксаноновой нити, направленных под определенным углом, исключает смещение нити, обеспечивая ее скольжение в определенном направлении. Также нет необходимость в завязывании узлов, что сокращает длительность операции. Таким образом, обеспечивается точное и надежное сопоставление и сшивание краев раны, шов получается качественным, заживление происходит в 3-4 раза быстрее.
В ходе лапароскопии используются противоспаечные барьеры последнего поколения, что сводит к минимуму риск образования спаек после операции, шансы пациентки после восстановления на рождение ребенка значительно повышаются. На заключительном этапе зажимы с сосудов снимаются, кровоток тут же восстанавливается. Стоит заметить, что временное прекращение питания матки не наносит вреда органу.
Помимо вышеперечисленных преимуществ, немаловажными являются безболезненность и более короткий период реабилитации: женщина через 2-3 недели может вернуться к привычным занятиям, да и время госпитализации не превышает 3-х дней. После заживления на коже живота останутся лишь три прокола длиной 5-10 мм, которые со временем станут малозаметными.
Индивидуальный подход — главное условие эффективности лечения
При сочетании субсерозных, подслизистых и межмышечных миоматозных узлов для большей эффективности лечения возможно использование разных методик, например, лапароскопии и гистерорезектоскопии.
Для удаления миомы также существуют другие инвазивные методы, например, эмболизация маточных артерий (ЭМА) и ФУЗ-аблация. Показанием для ЭМА является наличие небольших миом, особенно у женщин с кровотечением и не имеющих репродуктивных планов. При узлах размером 3-5 см, расположенных на передней стенке матки, может быть рекомендована ФУЗ-аблация. Однако эти методы не рекомендованы женщинам, планирующим рождение ребенка.
Планируя лечение пациентки с субсерозной миомой, важно учитывать индивидуальные особенности организма женщины и ее пожелания, поскольку речь может идти и о возможности рождения ребенка, и о сохранении менструальной функции до наступления естественной менопаузы; выбор может повлиять на качество дальнейшей жизни. Поэтому предпочтение лучше отдавать органосохраняющей миомэктомии, которая в ведущих клиниках Европы и Америки считается «золотым» стандартом при лечении миом.
Морцеляция узлов в матке что это
ЗАО «Медицинская компания ИДК» Самара, Россия; Кафедра репродуктивной медицины, клинической эмбриологии и генетики Самарского государственного медицинского университета Минздрава России, Самара, Россия
ЗАО «Медицинская компания ИДК» Самара, Россия; Кафедра репродуктивной медицины, клинической эмбриологии и генетики Самарского государственного медицинского университета Минздрава России, Самара, Россия
ЗАО «Медицинская компания ИДК» Самара, Россия
Морцелломы брюшной полости: клинический случай
Журнал: Российский вестник акушера-гинеколога. 2017;17(2): 55-58
Тугушев М. Т., Климанов А. Ю., Игнатьев А. В. Морцелломы брюшной полости: клинический случай. Российский вестник акушера-гинеколога. 2017;17(2):55-58.
Tugushev M T, Klimanov A Yu, Ignatyev A V. Morcellomas of the abdominal cavity: A clinical case. Russian Bulletin of Obstetrician-Gynecologist. 2017;17(2):55-58.
https://doi.org/10.17116/rosakush201717255-58
ЗАО «Медицинская компания ИДК» Самара, Россия; Кафедра репродуктивной медицины, клинической эмбриологии и генетики Самарского государственного медицинского университета Минздрава России, Самара, Россия
Морцелломы* брюшной полости после лапароскопических вмешательств на матке — редкое осложнение, связанное с риском развития паразитической персистенции миоматозной ткани на органах брюшной полости. В литературе описано всего несколько десятков наблюдений развития данного осложнения. Риск развития паразитической миомы связан с процессом морцелляции миоматозного узла или матки. Ткани миомы, оставленные в брюшной полости в ходе морцелляции, продолжают свое развитие и могут достигать опухолей значительных размеров. В части случаев они могут протекать бессимптомно, но нередко вызывают боли внизу живота, симптомы сдавления смежных органов. Представлено наблюдение выявления паразитической миомы матки через несколько лет после проведенной лапароскопической супрацервикальной гистерэктомии. Авторы информируют об отсутствии конфликта интересов.
ЗАО «Медицинская компания ИДК» Самара, Россия; Кафедра репродуктивной медицины, клинической эмбриологии и генетики Самарского государственного медицинского университета Минздрава России, Самара, Россия
ЗАО «Медицинская компания ИДК» Самара, Россия; Кафедра репродуктивной медицины, клинической эмбриологии и генетики Самарского государственного медицинского университета Минздрава России, Самара, Россия
ЗАО «Медицинская компания ИДК» Самара, Россия
Миома матки — часто встречающееся доброкачественное заболевание, требующее оперативного вмешательства у большого числа пациенток. Технологическое превосходство и малая инвазивность лапароскопических оперативных вмешательств позволяют в большинстве случаев избегать лапаротомных операций [1]. Начиная с 90-х годов XX века, лапароскопический подход в лечении миомы матки получал все большее и большее распространение [2—7].
Подход к таким лапароскопическим операциям, как субтотальная гистерэктомия и миомэктомия, постоянно совершенствовался [8—10]. Совершенствовались как техника оперативного вмешательства, так и оборудование и инструментарий, что позволяло сокращать продолжительность оперативного вмешательства и уменьшать интраоперационную травму.
Важным нововведением, расширившим горизонты лапароскопии, было изобретение механической морцелляции с помощью морцелляционного ножа [11—13]. Электромеханические морцелляторы активно используются в повседневной работе хирургов по всему миру и помогают в удалении опухолевых узлов больших размеров матки через малые лапароскопические разрезы [14—16]. До недавнего времени все осложнения, описанные в связи с лапароскопической морцелляцией, касались в основном механических повреждений в ходе оперативного вмешательства на органах брюшной полоcти или сосудах [17]. В последнее время в литературе все чаще встречаются работы, касающиеся ятрогенных миоматозных узлов в брюшной полости, появляющихся после перенесенного оперативного вмешательства и связанных с морцелляцией [18—27].
Исторически паразитические миомы описаны в литературе как отшнуровавшиеся от матки миоматозные узлы на ножке, неоваскуляризация которых происходит от смежных органов [27, 28]. В течение нескольких последних лет в литературе [29—32] все чаще появляются упоминания об ятрогенных миомах, являющихся осложнением морцелляции миоматозных узлов.
Представляем вашему вниманию наш опыт лапароскопического вмешательства по поводу ятрогенных миом, выполненного на базе медицинской компании ИДК Самары. В августе 2015 г. в медицинскую компанию ИДК обратилась пациентка П., 49 лет, с жалобами на резкие, порой нестерпимые боли внизу живота, выраженные приливы, повышенную потливость. Данная симптоматика была расценена пациенткой как климактерические расстройства, и она желала получить консультацию по их лечению.
Из анамнеза было выяснено, что в 1998 г. пациентка перенесла лапароскопическую миомэктомию — был удален интерстициально-субсерозный миоматозный узел передней стенки матки диаметром 7 см. Ложе узла было зашито отдельными узловыми экстракорпоральными швами. Узел извлечен после фрагментации через заднее кольпотомическое отверстие. В 2003 г. пациентка вновь обратилась в МК ИДК в связи с возникновением болевого синдрома в нижних отделах живота. При проведении УЗИ была выявлена множественная миома матки с субсерозно-интрамуральным узлом размером 4 см по передней стенке матки с нарушением питания, интрамуральным узлом по левому ребру матки размером 3 см и субсерозным узлом по передней стенке размером 1 см. Установлен диагноз: множественная симптомная миома матки. Выполнена лапароскопическая операция в объеме супрацервикальной гистерэктомии. Матка с миоматозными узлами была удалена из брюшной полости с помощью морцеллятора. Брюшная полость санирована. Послеоперационный период протекал без осложнений, выписана из стационара на 2-е сутки.
В ходе проведения бимануального исследования в августе 2015 г. было выявлено округлое образование, расположенное непосредственно за культей шейки матки: подвижное, плотное, безболезненное, размером около 3 см. При проведении экспертного УЗИ было подтверждено наличие позадишеечного образования, исходящего из культи шейки матки, размером 3 см, и также образование размером 8×4 см, расположенное выше и кзади от мочевого пузыря.
Во время лапароскопии в августе 2015 г. в брюшной полости выявлены: на париетальной брюшине два узловых округлых образования желтовато-розового цвета, размером 0,5 и 1,5 см (рис. 1); на культе шейки матки узел 2,5 см в области сигмовидной кишки одно большое узловатое образование бобовидной формы желтовато-розового цвета тугоэластической консистенции, размером 8×4×4 см, на стенке кишки узел, интимно спаянный 1,5 см, и рядом с ним 5 мелких узлов по 0,5 см такого же цвета и мягкоэластической консистенции (рис. 2). Кроме того, в области сальника был обнаружен узел диаметром около 3 см (рис. 3). В культе шейки матки находился миоматозный узел плотной консистенции с типичной для миомы структурой размером около 2,5 см (рис. 4).




В ходе операции выполнено удаление всех выявленных узловых образований. Технически это было несложно, так как плотного прикрепления узлов к тканям не было. Только при удалении в области сигмовидной кишки произошло десерозирование кишечника. Дефект зашит.
Миоматозные узлы удалены из брюшной полости через троакары, большие узлы морцеллированы в эндобеге.
Послеоперационный период протекал без осложнений, пациентка выписана в удовлетворительном состоянии под наблюдение лечащего врача. Гистологически в микропрепаратах выявлена миома матки, но в одном из микропрепаратов определена мезенхимальная мелкоклеточная опухоль, при этом нельзя исключить гастроинтестинальную стромальную опухоль (GIST). Проведен иммуногистохимический анализ: данных, подтверждающих GIST — нет, лейомиома.
В ходе динамического наблюдения в послеоперационном периоде пациентка отметила значительное уменьшение болевого синдрома, улучшение качества жизни.
Все опасения медицинского сообщества, касающиеся морцелляции, связаны с двумя основными рисками: первый — риск оставления в брюшной полости участков миоматозной ткани с последующим формированием ятрогенных миом; второй — вероятность распространения злокачественной опухоли матки вследствие ее морцелляции в брюшной полости [33].
Снижение данных рисков может быть реализовано, во-первых, путем тщательного интраоперационного контроля как во время морцелляции, так, и на этапе санации брюшной полости, во-вторых, тем, что все пациентки, подлежащие оперативному вмешательству на матке и имеющие риск малигнизации опухоли матки, должны быть полностью тщательно обследованы на предоперационном этапе (УЗИ, МРТ, гистологическое исследование эндометрия), и если риски сохраняются, то должен быть выбран характер оперативного вмешательства, исключающий морцелляцию [34, 35].
* — от англ. morcellation — удаление опухоли или органа по частям.
Миома матки (лейомиома, фибромиома) — опухоль доброкачественного характера, формирующаяся из клетки миометрия в результате нарушения регуляции ее роста. Хорошо отграниченная, опухоль покрыта капсулой из мышечных и соединительнотканных элементов.
Миоматозный узел может быть единичным, в случае, если насчитывается два и более образования, речь идет о множественной миоме. В зависимости от размеров различают малые узлы — не превышающие 3 см, средние — около 3-5 см, большие — опухоль диаметром более 5 см. В большинстве случаев у женщин диагностируется больше двух миоматозных узлов.
В последние годы количество пациенток с этой патологией неуклонно растет. Распространенность миомы матки среди гинекологических заболеваний составляет 30%. По данным разных источников среди женщин репродуктивного возраста заболеваемость миомой матки достигает 30-35%.
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Причины образования миомы
Хотя на сегодняшний день ни одно из предположений не имеет веских доказательств, предполагается, что причиной образования узлов могут быть гормональные нарушения: как в самой репродуктивной системе женщины, так и в эндокринных органах (при гипофункции щитовидной железы, при ожирении, ведущем к гиперэстрогенемии и др.). Также повреждение первичной клетки, вокруг которой формируется узел, может быть предрасполагающим фактором к образованию узла.
Существует целый ряд негативных факторов, увеличивающих вероятность развития миомы. К ним относятся: наследственная предрасположенность, пременопаузальное состояние, отсутствие родов в анамнезе, многочисленные стрессы, неблагоприятная экологическая обстановка. Снижение иммунитета также может играть определенную роль в развитии патологии, поскольку из-за ослабления защиты организма он становится более уязвимым при действии повреждающих факторов.
Варианты расположения узлов миомы матки
Клинико-анатомическая классификация
В 95% узлы локализуются в теле матки, в зависимости от расположения миомы могут быть:
Среди общего количества миом 5-18% приходится на узлы с атипичным расположением. Они могут располагаться в перешеечно-шеечной зоне или интралигаментарно — между связками, удерживающими матку в анатомическом положении.
Клинические проявления
Симптомы миомы матки зависят от типа и локализации опухоли, ее строения, количества узлов, а также возраста пациентки и наличия сопутствующих заболеваний. Однако для всех миоматозных узлов характерна триада признаков: кровотечения, боли и нарушение работы рядом расположенных органов.
ТК Россия: О методике Лапароскопической миомэктомии профессора Пучкова К.В.
У 50-60% пациенток с миомой матки жалобы на самочувствие в течение длительного времени отсутствуют. Бессимптомное течение нередко наблюдается у субсерозных или интрамуральных миом небольшого размера. Также небольшой по размеру узел может в течение длительного времени сохранять стабильное состояние, а под воздействием провоцирующих факторов начинает быстро увеличиваться, происходит так называемый «скачок роста».
Такими факторами могут быть:
Варианты расположения узлов миомы матки
Как миома влияет на организм
Даже небольшая по размеру миома оказывает влияние на женский организм. Рост опухоли сопровождается образованием новых сосудов, происходит перераспределение кровотока. Грозным осложнением является разрыв сосуда с кровотечением в брюшную полость.
Нормальный миометрий стенки матки изменяет свои свойства, что ведет к ухудшению растяжимости и сократимости, нарушается способность матки к остановке кровотечений. Результатом становятся длительные и обильные кровотечения, приводящие к анемии, та, в свою очередь, отражается на работе всех органов и систем.
С ростом опухоли изменяется уровень гормонов, нарушается нормальное функционирование матки. Это может привести к бесплодию или риску преждевременного прерывания беременности. Опухоль способна препятствовать транспортировке яйцеклетки и ее прикреплению к эндометрию за счет деформации полости и нарушения структуры слизистой. По статистике, 20% женщин, которые годами лечатся от бесплодия, имеют единственную патологию — миому.
Диагностика
Для диагностики миомы матки существуют различные методики. Наличие опухоли можно обнаружить во время бимануального обследования. Для уточнения локализации, размеров, количества узлов назначается дальнейшее обследование. Основные неинвазивные методы диагностики при миоме матки — УЗИ, КТ, МРТ.
Ультразвуковое сканирование — доступный и эффективный метод, его чувствительность превышает 96%, специфичность 83%. По информативности методика наиболее эффективна при диагностике интерстициальных и субмукозных узлов, но при наличии субсерозной миомы на узком основании или атипичном расположении узлов немного уступает лапароскопии.
УЗИ может быть проведено с использованием трансабдоминального и трансвагинального датчика — в этом случае существует возможность определить узлы минимальных размеров. Современное оборудование позволяет выявить при сканировании узлы размером от 5 мм. Использование ультразвукового метода во время оперативного вмешательства позволяет максимально удалить все имеющиеся узлы.
Для детального обследования структуры матки и ее сосудистого русла проводится трансвагинальное ультразвуковое исследование в сочетании с допплерометрией и цветовым допплеровским картированием.
При необходимости дифференцирования узлов миомы от узлового аденомиоза, для уточнения структуры миоматозного узла и исключения злокачественных опухолей рекомендовано проведение томографии.
При вовлечении в процесс соседних органов может быть назначено дальнейшее обследование с целью оценки их функциональности: исследование мочевыводящей системы и кишечника. К дополнительным инвазивным методам диагностики относится гистероскопия и лапароскопия, дающие возможность не только оценить характер миоматозных узлов, но и одновременно провести оперативное лечение.
Лечение
Тактика лечения при наличии миоматозных узлов зависит от их размеров и локализации, а также наличия тех или иных симптомов. В некоторых случаях пациентке может быть рекомендовано наблюдение, во время которого учитываются скорость увеличения узла с оценкой кровотока.
Иногда проводится медикаментозная терапия. Как правило, она является симптоматической и направлена на купирование симптомов, вызванных миомой матки, например, при обильных менструациях и нерегулярных кровотечениях может проводиться гемостатическая (кровоостанавливающая) терапия, в том числе в сочетании с гормональной, при болевом синдроме – спазмолитическая и обезболивающая нестероидными противовоспалительными средствами.
В ряде случаев проводится гормональная терапия в качестве подготовки перед предстоящей операцией с целью уменьшения размера узлов, однако ожидаемых эффект достигается не у всех пациенток, а эффект является кратковременным и после отмены препарата размеры узлов становятся прежними, а в некоторых случаях — еще больше. При выполнении хирургического вмешательства такие узлы удаляются с трудностями, так как во время терапии происходит нарушение кровоснабжения узлов и капсула, четко отграничивающая узел от здоровой ткани, может терять четкие границы.
Следует учитывать, что препаратов, которые приведут к исчезновению узлов или способны обеспечить 100% профилактику рецидива возникновения узлов после лечения, нет.
Выбор объема, доступа и сроков оперативного лечения зависит от множества факторов. При желании пациентки сохранить репродуктивную функцию, менструальную функцию или просто матку как орган, безусловно, предпочтение отдаётся миомэктомии, которая в США и странах Европы является золотым стандартом в лечении миомы матки. Для бесплатной письменной консультации вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ органов малого таза, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Оперативное лечение
Хирургическое лечение планируется на основе точного определения локализации миомы, размера и количества узлов. Показанием к операции являются:
Множественные миомы матки больших размеров. Органосохраняющая операция
Виды операций при миоме матки
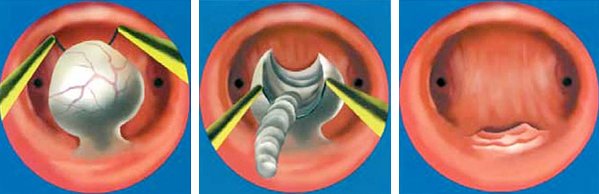
Существуют различные методики удаления миоматозных узлов. При всех типах узлов, кроме субмукозных, проводится лапароскопия или лапаротомия.
Послойное удаление субмукозной миомы при гистерорезектоскопии и окончательный вид полости матки после удаления
Если сохранение матки невозможно, назначается гистерэктомия, которая также может быть выполнена через лапароскопический, лапаротомический или вагинальный доступ. Радикальная операция в нашей клинике выполняется редко. Если это возможно, я отдаю предпочтение органосохраняющей операции. Что дает женщине возможность сохранения матки, как органа? Прежде всего, сохраняется репродуктивная функция у пациенток, планирующих рождение ребенка. Не стоит упускать из виду и психологический фактор; женщина после удаления матки способна испытывать определенный психологический дискомфорт.
При выборе подходящего метода проведения операции учитывается ряд факторов:
Противопоказанием для проведения органосохраняющей операции является имеющееся злокачественное заболевание или наличие гнойно-воспалительного процесса в брюшной полости. Несмотря на столь немногочисленные противопоказания к этой органосохраняющей операции, в отечественных клиниках в 60-96% случаев при миоме орган удаляется — проводится гистерэктомия. Между тем, проведение органосохраняющей операции возможно в большинстве случаев. Одним из решающих факторов является опыт хирурга и владение специалистом всеми методиками удаления опухоли. Способность их комбинировать в зависимости от особенностей патологии зачастую позволяет достичь лучшего результата.
В нашей клинике удаление миомы проводится специалистами с многолетним опытом работы. Каждый из них в совершенстве владеет всеми известными хирургическими методами. При этом для достижения лучшего результата при лечении миомы матки врачи клиники учитывают индивидуальные особенности течения болезни и пожелания самой пациентки.
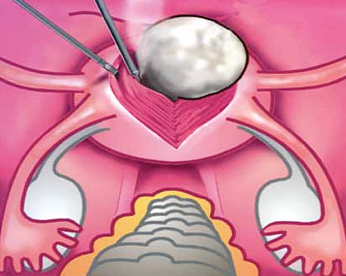
Вылущивание миоматозного узла при лапароскопической миомэктомии (схема)
Лапароскопическая миомэктомия — стандарт при лечении миом
«Золотым стандартом» при оперативном лечении миомы матки в европейских и американских клиниках считается миомэктомия. Особенностью данной патологии является наличие капсулы, которая отграничивает узел от здоровой ткани. В ходе операции миоматозный узел вылущивается в пределах капсулы, миометрий при этом остается неповрежденным. После удаления миомы тело матки ушивается.
Во время лапароскопии используется лапароскоп — тонкая оптическая система, дающая возможность получения изображения оперируемой зоны в реальном времени, которое выводится на монитор с высоким разрешением.
В результате бережного оперирования и возможности визуализации анатомическое соотношение тканей остается не нарушенным, манипуляции выполняются с высокой точностью. Использование миниинструментов в ходе операции позволяет проводить все манипуляции максимально деликатно. Применение специального газа, нагнетаемого в брюшную полость во время операции, позволяет расслаивать ткани физиологичным способом, без излишней травматизации.
Несмотря на все достоинства, в некоторых ситуациях проведение лапароскопии сопровождается риском развития кровотечения из ложа узла, что способно привести к избыточной кровопотере и необходимости перехода к открытой операции — лапаротомии. Речь идет об удалении узлов с атипичной локализацией, расположенных в зоне ребра матки и шеечно-перешеечной области, а также при удалении больших миом, размеры которых превышают 5-6 см. Кровотечение в таких ситуациях усложняет ход операции: граница узла и слои матки просматриваются недостаточно.
В создавшейся ситуации потребуется коагуляция, но ее чрезмерное использование чревато ожогом здоровой мышечной ткани матки, что в дальнейшем может привести к несостоятельности рубца на матке. Невозможность визуализации в условиях кровотечения не позволяет качественно сопоставить слои матки при ушивании раны, что также влияет на качество рубца. Чтобы избежать подобного развития событий, врачи при миоме матки используют предоперационную подготовку гормональными препаратами, в ходе вмешательства в матку или в сосудистое русло вводят сосудосуживающие средства, вместо электрохирургических инструментов используют гармонический скальпель и т.д., однако все эти методы лишь в небольшой степени снижают риски кровотечения.
Авторская методика лапароскопической миомэктомии, разработанная профессором Пучковым
Чтобы исключить вышеперечисленные риски при проведении лапароскопии в ходе миомэктомии, я разработал методику органосохраняющей операции, которая позволяет беспроблемно удалять миомы больших размеров или расположенные в сложных местах. Авторская методика, на которую оформлен патент № 2407467, успешно используется в нашей клинике на протяжении более 12 лет.
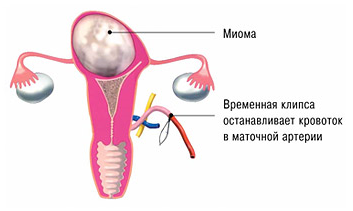
Суть лапароскопической миомэктомии по оригинальной методике заключается во временной окклюзии внутренних подвздошных артерий с помощью мягких атравматических клипс. После их наложения кровоток к матке приостанавливается. Затем проводится разрез миометрия над миоматозным узлом, после чего узел вылущивается. При используемой методике зона операции остается сухой и хорошо визуализируемой, нет необходимости в использовании коагуляции. После полного ушивания ложа удаленного узла сосудистые зажимы снимаются, приток крови к матке восстанавливается. Длительность оперативного вмешательства с использованием бескровной методики аналогична операции, проводимой стандартным способом. Однако существует целый ряд достоинств, которые существенно увеличивают безопасность и качество операции.
Авторская методика перекрытия маточного кровотока во время лапароскопической операции (схема)
Преимущества авторской методики профессора Пучкова
В нашей клинике акцент делается на индивидуальном подходе к каждой пациентке. При сочетании узлов разной локализации для большей эффективности возможно сочетание различных методик, например, лапароскопии с гистерорезектоскопией. В каких-то ситуациях целесообразно назначение современных гормональных препаратов.
По результатам операций, проведенных по авторской методике с окклюзией маточных артерий, необходимость переливания компонентов крови не понадобилась ни одной пациентке. Продолжительность операции составляла в среднем 60-80 минут. Госпитализация длилась не более 3 дней. Состояние рубца оценивалось на 7-е сутки методом эхографического сканирования, затем спустя 1, 3 и 6 месяцев после удаления миомы. Несостоятельность шва не обнаружилась ни у одной пациентки. Большинство наших пациенток, планировавших беременность, которым была проведена миомэктомия по авторской методике, благополучно родили здорового ребенка через естественные родовые пути и методом кесарева сечения.
Органосохраняющая миомэктомия по бескровной методике признана ведущими западными специалистами в области хирургии и гинекологии. Сегодня авторская методика клиппирования внутренних подвздошных артерий матки успешно используется в известных клиниках Германии, Франции, Швейцарии.