можно ли метастазы спутать с чем то другим
Онкологи предупреждают: метастазы на снимках могут оказаться ложными
В медицинском центре Калифорнийского Университета (University of California, Irvine Medical Center), США была обследована 32-летняя женщина с диагнозом рак шейки матки. Показанием к обследованию было определение области распространения рака и возможного метастазирования. После сканирования врачи увидели на снимках яркие области в лимфатических узлах. Обычно такие области соответствуют метастазам. В результате эта женщина, мать четырех детей, была прооперирована. В ходе операции ей были удалены матка, шейка матки, фаллопиевы трубы и лимфатические узлы в области малого таза. После этого врачи изучили клетки лимфатических узлов и к своему изумлению обнаружили отсутствие раковых клеток.
Сканирование было выполнено с помощью ПЭТ/КТ, при которых делается инъекция радиоактивного индикатора, высвечивающего раковые образования на снимках. Как правило, этот метод дает достоверные результаты и позволяет выявить метастазы. Однако в данном случае причиной ярких пятен оказались татуировки на ногах женщины. Всего таких татуировок у нее было 14. Краска, использованная для нанесения татуировок, проникла в лимфатические узлы и создала визуальный эффект метастазов на снимках. Сообщение об этом случае было сделано Live Science со ссылкой на издание Journal Obstetrics and Gynecology.
По словам д-ра Рамеза Эскандера (Dr. Ramez Eskander), врача, лечившего женщину: «Яркое свечение лимфатических узлов при позитронно-эмиссионном сканировании (ПЭТ) возникло из-за пигмента татуировок, который проник в лимфатические узлы». Врачам и раньше были известны случаи, когда красящее вещество татуировок проникало в лимфатические узлы, что давало неверные данные при обследованиях по поводу рака молочной железы и меланом. Однако это первый зарегистрированный случай, когда аналогичный эффект был обнаружен при ПЭТ-сканировании по поводу рака шейки матки. В связи с этим онкологи предостерегают от поспешных решений при обнаружении метастазов на снимках, полученных с помощью ПЭТ/КТ. «Прежде чем назначить химиотерапию и отказаться от операции, врач должен знать, что ложные изображения метастазов могут возникнуть по причине татуировок». Таким образом, мода на татуировки создает определенные сложности при диагностике рака, что требует от врачей большей бдительности.
Метастазы в печени
Метастазы – это опухолевые очаги, которые попадают в печень с током лимфы или крови попадают раковые клетки из первичной, основной опухоли, находящейся в другом органе.
В зависимости от количества, метастазы в печени делят на:
По размерам опухолевые узлы бывают мелкими (до 1 см в диаметре), средних размеров (1–3 см) и крупные (более 3 см). От количества и размеров очагов зависит прогноз выживаемости и лечебная тактика.
Откуда в печени берутся метастазы?
Злокачественные опухоли метастазируют в печень примерно так же часто, как в лимфатические узлы. Примерно у трети пациентов с любым онкологическим заболеванием при тщательном обследовании выявляются метастазы в печени. Такие высокие показатели связаны с тем, что через печень постоянно проходит очень много крови – примерно 1,5 литра в минуту, что составляет 30–40% от общего объема. Есть и еще одна интересная особенность: печень получает кровоснабжение сразу из двух разных сосудов – 30–35% из печеночной артерии и 70–75% из воротной вены, которая собирает кровь от части кишечника.
Чаще всего в печень метастазируют следующие злокачественные опухоли:
Другие опухоли тоже могут метастазировать в печень, но реже.
В 2/3 случаев опухолевые клетки в метастазах по своим характеристикам похожи на те, что находятся в первичной опухоли. В 1/3 случаев они отличаются, так как в них происходят новые мутации. Из-за этого бывает сложно установить, откуда произошел рак.
Симптомы метастазов в печени
Симптомы могут длительное время отсутствовать. При единичных метастазах они возникают, когда узлы увеличиваются более 5–7 см, начинают сдавливать желчевыводящие пути и возникает желтуха (желчь начинает в избыточном количестве поступать в кровь). Клиническая картина складывается из нескольких симптомокомплексов, связанных с теми или иными нарушениями:
Синдром нарушения печеночной функции. Из-за поражения опухолью печень не может эффективно обезвреживать токсичные вещества в крови и выводить желчь. Беспокоят боли и неприятные ощущения под правым ребром, тошнота, рвота, отрыжка, привкус горечи во рту, диарея или запоры. Кожа приобретает землистый оттенок.
Астено-вегетативный синдром. Проявляется постоянной слабостью, разбитостью, повышенной утомляемостью. Снижается масса тела, хотя пациент питается, как обычно, у него может быть хороший аппетит. Это состояние характеризуется постепенным снижением работоспособности.
Синдром обструкции (нарушения проходимости) желчевыводящих путей. Возникает из-за того, что растущая опухоль сдавливает желчевыводящие пути. Нарастает желтуха, стул становится обесцвеченным, а моча – темной, появляется кожный зуд. Постоянно беспокоят распирающие боли под правым ребром. Периодически без видимых причин повышается температура тела.
Синдром сдавления нижней полой вены – сосуда, по которому кровь оттекает от печени. На ногах появляются отеки, нарастает асцит – скопление жидкости в брюшной полости.
Если ничего не предпринимать, состояние больного ухудшается. Симптомы нарастают. Сильно снижается аппетит, развивается сильное истощение – кахексия. Расширяются вены пищевода, прямой кишки, видны расширенные вены на животе, которые расходятся в стороны от пупка. Повышение давления в венах грозит кровотечениями – они проявляются в виде рвоты «кофейной гущей», черного дегтеобразного стула. При тяжелом асците в брюшной полости может скапливаться до 25 литров жидкости, из-за этого нарушается работа кишечника и других внутренних органов.
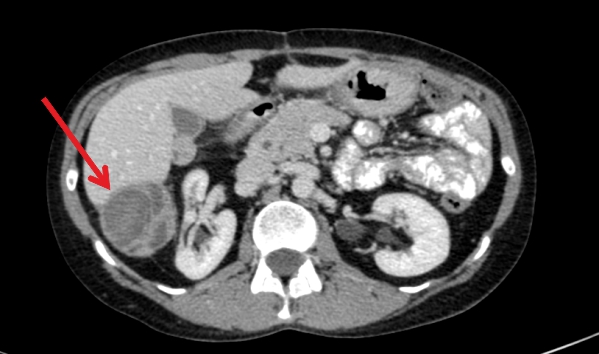
Методы диагностики метастазов в печени
В качестве самого простого, скринингового, метода, прибегают к ультразвуковой диагностике. Но с помощью УЗИ можно обнаружить лишь очаги диаметром более 0,4–0,5 мм. Чувствительность данного метода 40%. Более информативные методы: КТ, МРТ и ПЭТ-сканирование. Они помогают оценить число очагов, их размеры, локализацию, характер роста, выявить распад и нагноение, проверить, насколько сильно затронуты соседние органы. Микрометастазы помогает выявить портография – процедура, во время которой в воротную вену вводят контраст и выполняют компьютерную томографию. Для того чтобы обнаружить опухолевые клетки и оценить их характеристики, проводят биопсию: с помощью тонкой иглы (тонкоигольную) или специального инструмента в виде трубки с острыми краями – трепана (кор-биопсия). Многие больные переживают о том, что из-за биопсии раковые клетки могут распространиться в другие органы, возникнут новые метастазы. Это не более чем миф.
Современные методы лечения
Северцев Алексей Николаевич
д.м.н., профессор, врач хирург-онколог
«Для нас не бывает безнадежных пациентов. Всегда стоит бороться. Даже если диагноз не дает надежды на излечение, облегчить состояние и улучшить качество жизни больного – это то к чему нужно стремится. Развиваются технологии, появляются новые препараты, и с каждым годом наши возможности растут».
Выбор лечебной тактики зависит от некоторых факторов:
Применяют разные виды лечения.
У 5–20% пациентов удается выполнить резекцию – удаление пораженной части печени. Также в России есть врачи, которые выполняют аутотрансплантацию (операция Пильхмайера). При этом метастазы из печени удаляют «на соседнем столе».
У 50% пациентов, помимо хирургического вмешательства, можно выполнить радиочастотную аблацию и химиоэмболизацию.
Химиоэмболизация – процедура, во время которой в сосуд, питающий метастаз, вводят эмболизирующий препарат в сочетании с химиопрепаратом. Эмболизирующий препарат состоит из микрочастиц, которые перекрывают просвет сосуда, и опухолевая ткань перестает получать кислород, питательные вещества. Химиопрепарат уничтожает раковые клетки.
Радиочастотная аблация предполагает уничтожение злокачественных узлов током высокой частоты с помощью иглы-электрода, введенной через кожу.
Оставшимся 50% пациентов приходится довольствоваться лишь паллиативной терапией, но и им можно помочь.
Цены на лечение метастазов в печени
| Консультация онколога-хирурга | 5 000 руб. |
| Компьютерная томография органов брюшной полости (без контраста) | 8 840 руб. |
| Компьютерная томография органов брюшной полости (с контрастом) | 14 000 руб. |
| Чрескожное чреспеченочное дренирование желчных протоков | 62 800 руб. |
Где можно получить лечение?
Ехать за границу не обязательно. Современные методы лечения доступны в России, в Москве. Мы знаем, где искать клинику, в которой есть все необходимые препараты, врача-эксперта, который сможет выполнить сложную операцию, правильно вести пациента. Мы сотрудничаем с лучшими онкоцентрами страны.
Метастазы в печени: симптомы и прогноз
Злокачественная опухоль существенно отличается от здоровой ткани, которая ее окружает. Ее клетки способны делиться неограниченное количество раз. На определенной стадии они начинают отрываться от новообразования и распространяться по организму, образуя вторичные очаги роста – метастазы (от греческого metastasis – перемещение). Структура дочерней опухоли обычно не отличается первичной. Современной медициной изучено несколько путей миграции патологического материала. Основные из них:
Метастазирование по кровеносной системе возможно практически в любой орган, но наиболее частыми мишенями становятся легкие и печень.
Пути метастазирования в печень
Детоксикационная функция печени – фильтрация венозной крови, поступающей из органов желудочно-кишечного тракта, поджелудочной железы, селезенки, желчного пузыря (система воротной вены). Интенсивность кровообращения (более 1,5 литров в минуту), замедление кровотока в синусоидных капиллярах создают благоприятные условия для оседания и размножения опухолевых клеток. При поражении любого органа системы воротной вены повышается вероятность попадания метастазов в печень.
Поражения могут быть одиночными или множественными, но проявляются не сразу и протекают бессимптомно. Опасны тем, что сам орган обладает высокой регенеративной способностью, а факторы местного иммунитета могут временно блокировать активность вторичных очагов. Через какое время они проявят себя – неизвестно, у каждого организма все индивидуально. Механизм запуска роста дочерних поражений не изучен в достаточной мере, но рост числа клеток говорит о долгосрочности первичного процесса, прогрессировании заболевания.
Опухоли каких органов могут метастазировать в печень?
Симптомы и диагностика
Неспецифичность симптоматики опухолевого поражения может затруднить раннюю диагностику. Что должно насторожить?
Метастазы в печени на УЗИ
Ультразвуковая диагностика не способна дать полную информацию. Для изучения морфологического строения клеток, их типа и зрелости, возможно проведение УЗИ с биопсией. Получение образцов ткани на цитологическое и гистологическое исследование проводится безопасным забором при помощи игл различного диаметра. Биопсия метастазов в печени позволяет установить локализацию первичной опухоли. Это особенно важно в случаях невыявленных первичных поражений. Проведение биопсии безвредно и не оказывает влияния на увеличение скорости метастазирования.
Уточнить величину, локализацию, распространение, характер роста, наличие некротизированной ткани, абсцесса, инфильтрацию в органы – позволяют современные методы рентген-диагностики:
С помощью этих методов, по степени уменьшения очага воспаления, можно также контролировать динамику заболевания.
Прогноз эффективности
Своевременная терапия дает положительный результат в большинстве случаев. Проведение консервативного лечения может быть осложнено чувствительностью органа к лекарству. Введенные противоопухолевые препараты разрушают активно делящиеся клетки, замедляют рост опухоли. Проведение терапии позволяет уменьшить размер новообразования для последующего хирургического вмешательства. Одиночные метастазы рака удаляются хирургически. Правильное питание, образ жизни, распорядок дня – составляющие части комплексной терапии.
Прогноз эффективности лечения во многом зависит от фенотипа, характера поражения, числа метастатических узлов и локализации первичной опухоли. Метастазы опасны риском внутренних кровотечений, сдавлением кровеносных сосудов, токсическим повышением уровня билирубина, нарушением оттока желчи.
Наличие внепеченочных метастазов, множественные запущенные поражения печени, к сожалению, дают неблагоприятный прогноз.
Основные методы лечения
Стратегию лечения согласовывают в зависимости от количества очагов поражения, типа рака, степени нарушения функционирования печени и других поврежденных органов. Активное вмешательство, терапия и прочие методы способствуют продлению жизни и существенному улучшению ее качества. Комплекс процедур может включать:
Метастазы — как выявить раньше вторичной опухоли
Метастазы — злокачественные клетки, отделившиеся от первичного новообразования и перенесенные с током крови или лимфы в другие участки тела. Зачастую метастазы в органах и тканях обнаруживаются на поздних стадиях онкопатологии. Именно поэтому очень важно вовремя понять, является ли обнаруженная у человека опухоль первичным очагом и распространяет ли он патологические клетки за свои пределы.
Метастазы — что это такое
О том, что такое метастазы при раке и насколько они опасны, знают не только врачи — для людей с онкопатологиями этот термин особенно пугающий. Появление метастазов значит, что раковые клетки оторвались и начали перемещаться из очага, возникшего первым. Результатом их распространения становится образование опухоли в других органах, тканях.
Распротраняются патологические клетки по сосудам с током крови (гематогенные) и лимфы (лимфогенные). Метастазы попадают в кровеносное и лимфатическое русло в случае травмирования сосудов, расположенных в непосредственной близости от первичной опухоли.
В крови и лимфе обнаруживаются циркулирующие опухолевые клетки (ЦОК). Когда они прикрепляются к стенке сосуда или к органу, через который он проходит, метастазы выходят за пределы своего транспортного коридора и начинают активно делиться.
В случае, когда человек обладает крепким иммунитетом, метастазы не образуют новые опухоли. Намного опаснее ситуация, при которой иммунная защита организма ослаблена. Тогда появление аномальных клеток приводит к быстрому образованию и росту множественных очагов опухоли, которые нарушают структуру нормальных тканей, сдавливают жизненно важные органы, вызывают сильные боли и приводят к гибели человека.
Симптомы метастазов
В зависимости от того, в каком органе из-за распространения аномальных клеток сформировалась опухоль, возникают характерные симптомы. Например, метастазы в трубчатых костях, позвоночнике вызывают их хрупкость, возникают множественные переломы. Человек испытывает нестерпимые боли.
При появлении вторичных очагов опухоли в головном мозге возникают характерные симптомы:
Симптомы метастазов в легких (они возникают на фоне рака ЛОР-органов, молочной железы, прямой кишки и других органов):
Появление множественных вторичных очагов в печени сопровождается желтухой, сильной интоксикацией.
Стадии развития метастаз
Риск появления метастазов в других органах зависит от вида рака и стадии на которой выявлена первичная опухоль. Если первичное новообразование диагностировано рано, и пациент с ним получил лечение на первой стадии, то риск метастазирования сведен к минимуму.
Онкологи выделяют несколько стадий развития вторичных опухолевых очагов:
Скорость его развития и симптомы, которые испытывает больной человек, зависят от вида рака, его агрессивности, локализации вторичного новообразования.
Диагностика метастаз
Выявить метастазы удается с использованием различных диагностических методов. Наиболее эффективными для обследования больных с подозрением на метастазы являются:
Метод диагностики врачи определяют в индивидуальном порядке, ориентируясь на вид рака, предполагаемое место, где сформировалась вторичная опухоль (по симптомам) и особенностям крово- и лимфообращения в области первичного новообразования.
Диагностику с целью выявления метастазов проводят как до начала первого курса лечения, так и после удаления первичной раковой опухоли.
Лабораторные исследования также очень информативны, если нужно обнаружить вторичное новообразование и определить характер метастазов на ранних стадиях.
Один из наиболее эффективных методов — ранняя иммунологическая диагностика. Она позволяет выявить единичные циркулирующие опухолевые клетки или целые их конгломераты, вовремя начать лечение и не допустить усугубления патологического процесса.
Циркулирующие опухолевые клетки очень коварны — всего несколько их, попавших в кровоток, может перенестись в головной мозг, легкие, печень или другие органы. Там клетки могут пребывать в состоянии ожидания в течение долгих лет. В случае, если возникает достаточно сильный стимул, они начинают быстро размножаться и формируют опухоль.
ЦОК практически не реагируют на облучение и воздействие химиопрепаратами. Анализ крови на ЦОК позволяет выявить их во время лечения и по окончании полного курса. Те пациенты, у которых после терапии обнаруживаются ЦОК, причисляются к группе повышенного риска, у них могут появиться метастазы.
При каких видах рака выявляется ЦОК
Анализ крови на циркулирующие опухолевые клетки позволяет обнаружить их при большинстве раковых процессов, развивающихся из эпителиальных тканей и при меланоме. Максимально информативна диагностика по крови при новообразованиях молочной железы у женщин, предстательной — у мужчин, а также при раке прямой кишки.
Врачи делают вывод о наличии гематогенных или лимфогенных метастазов, если показатель ЦОК на 7,5 мл венозной крови превышает:
Более высокие показатели сопряжены с большой угрозой метастазирования и коротким периодом ремиссии.
Диагностика по методу ДОК
Чтобы вовремя выявить метастазы при меланоме, раке молочной железы важны и другие методы лабораторной диагностики. Так, единичные патологические клетки удается обнаружить в костном мозге при помощи анализа диссеминированных опухолевых клеток (ДОК). На основании этого исследования специалисты определяют реальную распространенность аномальных клеток и степень риска появления метастатических очагов.
Как проводится анализ на ЦОК и ДОК
Иммунологическое исследование клеток костного мозга (диссеминированые опухолевые клетки), 6 цветная проточная цитометрия;
Иммунологическое исследование опухолевых клеток периферической крови (циркулирующие опухолевые клетки), 6 цветная проточная цитометрия.
ЦОК и ДОК — диагностика относится к числу жидкостных исследований. Для выявления онкологических клеток по методике ЦОК у пациента берут порцию венозной крови, для ДОК проводится стернальная пункция (забор образца костного мозга, от 0,5 до 1 мл).
Полученный биоматериал инкубируют с добавлением специальных антител, а затем определяют количество и качество аномальных клеток, их жизнеспособность.
Диагностика по методу ЦОК и ДОК дает возможность:
Особенности лечения метастазов
Чтобы уничтожить метастазы, применяются хирургические и консервативные методы лечения.
Часто метастазы в лимфоузлах, отдельные очаги, расположенные в органах удаляют одновременно с основной опухолью. Проводится операция по удалению метастазов при помощи традиционных хирургических методов. С этой же целью применяется кибер-нож и протонно-лучевая терапия.
Чтобы остановить распространение новых очагов рака, после операции проводится курс, в котором сочетаются химио— и таргетная терапия, а также облучение.
Противоопухолевые препараты больному вводят внутривенно, в некоторых случаях применяется методика артериального введения лекарства максимально близко к пораженному органу. Комплексное лечение останавливает метастазирования и вызывает уменьшение опухоли.
Своевременно сделанные анализы позволяют выявить онкозаболевания на самых ранних этапах, провести лечение и минимизировать угрозу множественных метастазов при уже имеющихся онкообразованиях.
Пройти иммунологическую диагностику клеток костного мозга (ДОК) или исследование опухолевых клеток, циркулирующих в периферической крови (ЦОК) можно в лабораторном отделении нашего центра.
Филиалы и отделения где применяется инновационный метод диагностики метастазов
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Злокачественные опухоли и их метастазы не только растут, но и активно изменяются независимо друг от друга
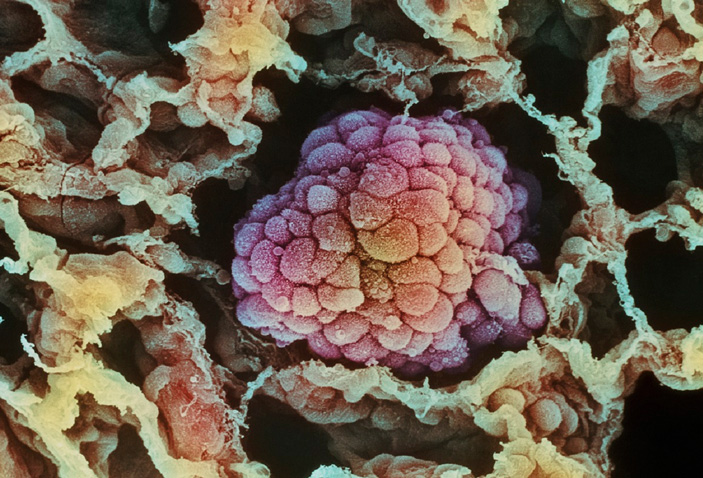
Рис. 1. Электронная микрофотография раковой опухоли легкого на ранней стадии роста. Изображение из журнала National Geographic
Одна из самых важных задач при лечении злокачественных опухолей — борьба с метастазами. Существование непролеченных метастаз может свести на нет все успехи в лечении онкологического заболевания. Особенно осложняет ситуацию то, что первичная опухоль и метастазы могут иметь разную чувствительность к тем или иным препаратам, в результате чего лекарства, которые хорошо справляются с первичной опухолью, могут оказаться бессильны против метастаз, и наоборот. Поэтому одной из важных областей онкологии является изучение процесса метастазирования, его молекулярных и генетических механизмов. В том числе, многое может дать поиск мутаций, общих для раковых опухолей и их метастазов. Тщательное исследование таких мутаций позволит найти эффективные методы диагностики и лечения рака.
Распространение клеток первичной опухоли в другие органы и ткани организма и их размножение там (метастазирование) является наиболее опасным процессом с точки зрения лечения злокачественных опухолей. Клетки первичной опухоли, возникшей в каком-либо органе, отделяются от опухоли и переносятся с током крови, лимфы, цереброспинальной жидкости (по каналу между головным и спинным мозгом) в другие органы и ткани и образуют там метастазы — вторичные опухоли. Метастазирование свойственно многим типам рака. Однако простым переносом и размножением клеток в местах новой дислокации процесс не ограничивается: клетки опухоли и метастазов продолжают активно изменяться. В частности, об этом свидетельствуют результаты двух недавно опубликованных работ.
В первой из них была исследована медуллобластома — наиболее часто встречающаяся у детей форма рака мозга. Большая группа исследователей (Wu et al.) из Канады, США и Европы провела детальное исследование медуллобластомы и ее метастазов на мышах и на аналогичном материале от больных. С помощью мутагена-транспозона «спящая красавица» (Sleeping Beauty, SB) авторы ввели случайные мутации в клетки-предшественники головного мозга мышей.
Транспозон — один из так называемых мобильных элементов генома, он может самопроизвольно покинуть занимаемое место в ДНК и случайным образом внедриться в другой участок генома. Если точка внедрения — это ген, кодирующий какой-либо белок, его структура или работа могут быть нарушены. В результате возникает мутация. Современные методы исследования позволяют определить локализацию возникших мутаций. Таким образом, появляется возможность связать изменения в развитии и метастазировании опухолей с теми или иными белками.
Полученную линию мышей скрестили с двумя другими линиями, уже предрасположенными к возникновению опухолей мозга. В итоговой линии резко возросла частота возникновения медуллобластом, сократился период их возникновения. В отличие от родительских линий, у которых опухоли обычно четко локализованы, у гибридов происходило распространение клеток опухоли через цереброспинальную жидкость, и метастазы образовывались в тех же участках оболочки головного и спинного мозга, что и у больных.
С помощью новых методов широкомасштабного секвенирования — определения последовательности нуклеотидов ДНК — авторы смогли проследить точки внедрения транспозона SB и идентифицировали много генов, которые могут быть вовлечены в образование опухоли. Удалось найти ряд новых генов, связанных с медуллобластомой.
Полученные модели позволили проследить мутации, имеющиеся как в первичных опухолях, так и в метастазах. К удивлению исследователей, оказалось, что, как правило, только немногие мутации были общими для первичных опухолей и метастазов каждой исследованной мыши. В то же время, набор мутаций в различных метастазах был очень сходным. Аналогичные результаты дали также анализ распределения метилированных динуклеотидов CpG (см. CpG site), с которым обычно связано подавление активности генов, и анализ потерь и увеличения количества копий различных участков генома. Эти же закономерности наблюдались и у пациентов, больных медуллобластомой: существенные генетические различия первичной опухоли и метастазов, гораздо большее сходство метастазов между собой, чем с первичной опухолью. Тем не менее, требуются дополнительные исследования с целью установить, насколько сходны биологические свойства и клинические характеристики медуллобластомы и ее метастазов у человека и мыши.
Авторы приходят к выводу, что образовывать метастазы способны лишь некоторые клетки опухоли на ранней стадии ее развития (ранняя опухоль). Затем и в первичной опухоли, и в метастазах независимо накапливаются новые мутации. Наиболее важный с практической точки зрения вопрос, возникающий по результатам этой работы, таков: в какой мере генетические различия первичной опухоли и метастазов приведут к различиям в чувствительности их к средствам противораковой терапии? Авторы приводят данные, свидетельствующие о том, что она может быть различна. Мутации некоторых генов, идентифицированные авторами, могут нарушать пути метаболизма и передачи сигналов, и эти пути могут служить мишенями для эффективной терапии. Таких мутаций оказалось довольно много, и еще предстоит определить, какие из них существенны для развития опухоли, насколько часто такие мутации возникают в опухолях человека, в какой мере они помогут определить возможные мишени для терапии. Разумеется, наиболее эффективными мишенями будут общие для первичной опухоли и метастазов.
Другая группа исследователей (Gerlinger et al.) провела широкомасштабное секвенирование экзомов (см. exome sequencing) ДНК, выделенной из первичных опухолей метастазирующего рака почки человека и их метастазов. Экзом (см. exome) представляет собой набор фрагментов генома, кодирующих белки (эти фрагменты называются «экзоны») и другие функционально важные продукты (рибосомные РНК, транспортные РНК). Примерно 20 000 генов человека включают в себя
200 000 экзонов, занимающих
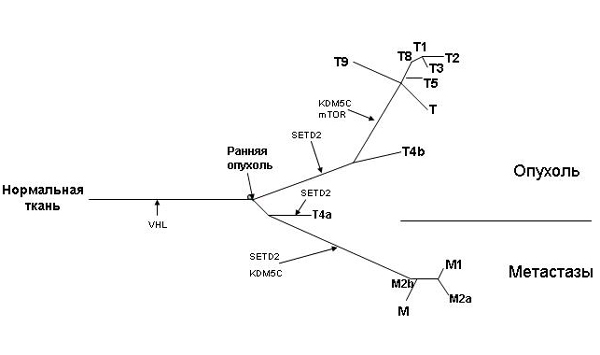
1,5% генома. Набор мутаций в различных участках опухолей оказался весьма различным, а в метастазах он отличался еще больше. Авторы построили филогенетическое дерево различных частей опухолей и метастазов.
Филогенетическое дерево дает графическое представление об эволюции: его «листья» соответствуют состоянию различных частей опухолей и метастазов в момент исследования, они «растут» из общего корня — первичной опухоли.
Метастазы «ответвлялись» от первичных опухолей довольно рано, а затем и опухоли, и метастазы эволюционировали независимо друг от друга, накапливая различные мутации. Только 30–37% мутаций оказались общими для всех секвенированных проб. Гетерогенность опухолей подтвердили также данные количественного анализа профилей мРНК, соответствующих большому количеству генов (этот параметр показывает, насколько сильно экспрессируется тот или иной ген), и данные по дисбалансу аллелей: пары хромосом из клеток разных частей опухолей содержали разное количество копий определенных участков ДНК. Неожиданной оказалась находка на разобщенных ветвях филогенетического дерева независимо возникших, но аналогичных друг другу мутаций. То есть, несмотря на генетическую дивергенцию в процессе прогресса опухоли, происходила также фенотипическая конвергенция — независимое появление сходных признаков.
Рис. 2. Филогенетическое дерево злокачественной опухоли почки и ее метастазов.Т — различные области опухоли, М — различные метастазы. Длина ветвей пропорциональна накоплению различающихся мутаций. Стрелками с названиями генов обозначены независимо возникшие «конвергентные» мутации в этих генах. Изображение из обсуждаемой статьи в The New England Journal of Medicine, с изменениями
Полученные результаты свидетельствуют, что анализ геномов из отдельных образцов опухоли может быть недостаточен для оценки всего набора мутаций. В то же время реконструкция филогенетического дерева опухоли позволит найти «стволовые» мутации — то есть те, которые возникли на ранних стадиях развития опухоли и были унаследованы всеми или многими частями зрелой опухоли и метастазами. Это позволит найти информативные маркеры для диагностики рака и определить наиболее эффективные пути терапии.
С практической точки зрения результаты обоих исследований означают, что для эффективной терапии рака следует тщательно и индивидуально анализировать опухоли и метастазы с помощью современных методов, подбирать средства, воздействующие на различные пути метаболизма и передачи сигналов. Это сложная и дорогостоящая работа.
Источники:
1) Xiaochong Wu, Paul A. Northcott, Adrian Dubuc, et al. Clonal selection drives genetic divergence of metastatic medulloblastoma // Nature. 2012. V. 482. P. 529–533.
2) Marco Gerlinger, Andrew J. Rowan, Stuart Horswell, et al. Intratumor heterogeneity and branched evolution revealed by multiregion sequencing // The New England Journal of Medicine. 2012. V. 366. P. 883–892.