мрб что это в медицине
Мрб что это в медицине
Лейкозные клетки, выжившие несмотря на успешное специфическое лечение и сохраняющиеся во время полной гематологической ремиссии, являются субстратом так называемой минимальной резидуальной болезни (МРБ). Именно эти клетки, размножаясь, могут привести к рецидиву.
Во время полной ремиссии не удается обнаружить злокачественные клетки с помощью обычных морфологических анализов крови и костного мозга, но их можно выявить, применяя такие чувствительные методики, как ОТ-ПЦР, проточная цитометрия, FISH и некоторые другие. Первый из названных методов обладает наибольшей чувствительностью. К сожалению, только у части пациентов возможно проведение мониторинга с помощью ПЦР, поскольку далеко не при всех лейкозах клетки имеют специфические хромосомные или молекулярные маркеры. В частности, ПЦР невозможно применить для мониторинга лейкозов с числовыми аномалиями кариотипа, а также с некоторыми делециями и транслокациями, при которых молекулярные перестройки пока точно не расшифрованы.
В настоящее время существует два способа отслеживать минимальную резидуальную болезнь:
1) молекулярный мониторинг, включая мониторинг по химерным генам, а также по некоторым другим маркерам, определяемым при анализе ДНК или РНК;
2) иммунофенотипический мониторинг (мультипараметрическая проточная флуорометрия).
В основе первого метода лежит выявление лейкозных клеток со специфическими химерными генами, например AML1-ЕТО, PML-RARa и др..
Далеко не все лейкозы можно мониторировать по известным химерным генам. Существуют другие молекулярные маркеры, позволяющие отслеживать остаточную болезнь. В частности, используются изменения генов FLT3/ITD, WT1, PRAME. Изменения двух последних генов наблюдаются в 60—70 % случаев острого миелобластного лейкоза.
Мультипараметрическая проточная флуорометрия, выявляющая так называемый аберрантный иммунофенотип, лежит в основе иммунофенотипического мониторинга. В качестве маркеров используется необычное («патологическое») сочетание антигенов на поверхности лейкозных клеток. Метод с успехом применяется для мониторинга минимальной резидуальной болезни при острых лейкозах, особенно лимфобластных. Оба метода могут применяться как в качественном, так и в количественном варианте.
Качественный вариант позволяет получить ответ «Да» или «Нет» на вопрос, имеются ли лейкозные клетки в исследуемом материале. Проведение количественной ОТ-ПЦР дает возможность получить сведения о снижении или повышении массы лейкозных клеток в организме больного в процессе лечения.
Изучение минимальной резидуальной болезни при самых различных лейкозах позволило сделать два важных вывода. Во-первых, частота рецидивов значительно выше в группе больных, у которых во время ремиссии удается обнаружить минимальную резидуальную болезнь, по сравнению с группой пациентов, у которых минимальная резидуальная болезнь не выявляется. Во вторых, применение методов количественной оценки позволило установить, что высокие показатели минимальной резидуальной болезни (количество оставшихся лейкозных клеток) после курсов интенсификации коррелируют со сроком от начала ремиссии до наступления рецидива.
Практическое значение минимальной резидуальной болезни до сих пор не совсем ясно. Возможно, что конкретные показатели МРБ, требующие изменения клинической тактики, различны при разных лейкозах.
Остановимся на результатах применения молекулярного мониторинга минимальной резидуальной болезни при остром миелобластном лейкозе.
Наиболее четкие данные получены при остром промиелоцитарном лейкозе (ОПЛ). Специфическим маркером лейкозных клеток является информационная РНК (мРНК, транскрипт) — продукт химерного гена PML-RARa, образующегося в результате характерной хромосомной t(15;17)(q22;q21). Использование второго специфического химерного гена — RARa-PML, образующегося при этой транслокации повышает чувствительность метода, но по ряду причин применяется редко.
Изменения экспрессии химерного гена PML-RARa под влиянием лечения, включающего препарат ATRA (all-transretinoic acid), изучают с начала 90-х годов XX в. На основании полученных результатов введены два новых понятия — «молекулярная ремиссия» и «молекулярный рецидив».
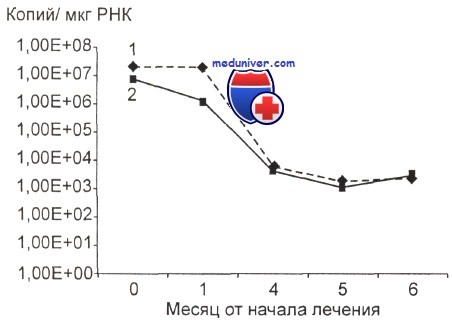
При наблюдении за большими группами пациентов регистрируется сходная динамика изменений транскрипта: в определенный срок от начала лечения химерный транскрипт PML-RARa исчезает и наступает молекулярная ремиссия — исчезновение из костного мозга и отсутствие при повторных анализах специфической РНК (ПЦР-негативность). В подавляющем большинстве случаев это происходит после 2—3-го курса консолидации. Запаздывание молекулярной ремиссии является показателем высокого риска рецидива. Появление химерного транскрипта после периода ПЦР-негативности, как правило, означает наступление молекулярного рецидива—появления специфической РНК (ПЦР-позитивность) после относительно стойкой молекулярной ремиссии.
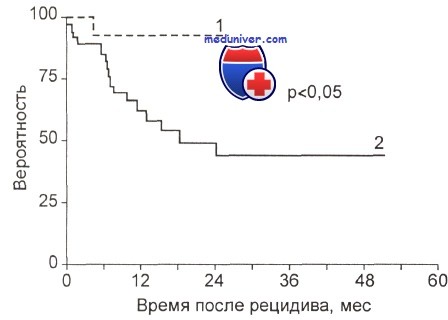
Вслед за этим в большинстве случаев следует гематологический рецидив в сроки от 2 до 6 мес, в среднем через 3 мес. Таким образом, полученные фактические данные диктуют необходимость проведения молекулярного мониторинга минимальной резидуальной болезни при ОПЛ с забором проб не реже чем через каждые 2—3 мес. При смене ПЦР-негативности на ПЦР-позитивность рекомендуется повторение анализа через 2—4 нед. Второй положительный результат считается свидетельством молекулярного рецидива, который итальянские гематологи рекомендуют лечить. В литературе есть сообщения о существенном увеличении продолжительности жизни больных ОПЛ с молекулярным рецидивом при интенсивном лечении. На рисунке показаны кривые выживаемости больных острым промиелоцитарным лейкозом (ОПЛ) с молекулярным и истинным рецидивами при лечении.
Применение молекулярного мониторинга при остром промиелоцитарном лейкозе (ОПЛ) в широкой клинической практике пока затруднено из-за отсутствия ответов на ряд конкретных вопросов, главными из которых являются следующие: какой именно срок сохранения химерного транскрипта после консолидации предвещает скорый рецидив и требует изменения терапевтической тактики? Какова должна быть продолжительность периода ПЦР-позитивности, сменившей ПЦР-негативность во время гематологической ремиссии, чтобы поставить диагноз молекулярного рецидива?
Результаты мониторинга минимальной резидуальной болезни при остром миелобластном лейкозе с t(8;21) показали, что транскрипт AML1-ЕТО обнаруживается у всех больных не только до лечения; у большинства пациентов транскрипт определяется на разных сроках полной гематологической ремиссии. В самые последние годы появились сообщения, что транскрипт AML1-ЕТО перестает обнаруживаться у отдельных больных в период длительной полной ремиссии, причем конверсия от ПЦР-позитивности к ПЦР-негативности во время гематологической ремиссии обычно сочетается с последующей стойкой длительной ремиссией.
Большинство авторов считают, что при остром миелобластном лейкозе с t(8;21) риск рецидива можно оценить только с помощью количественной модификации ПЦР (real-time или конкурентной), поскольку именно она позволяет предсказать гематологический рецидив по повышению уровня специфического молекулярного маркера— транскрипта химерного гена AML1-ЕТО. При изучении сравнительно небольших групп больных было показано, что гематологический рецидив обязательно следует за молекулярным рецидивом с задержкой не более чем на 4—6 мес. В крови уровень транскрипта обычно ниже, чем в костном мозге. Неясно, можно ли прогнозировать рецидивы, используя только данные об уровне транскрипта в крови, что было бы гораздо менее травматично для больных.
Установлено, что под влиянием лечения уровень транскрипта существенно снижается. Степень снижения имеет важное прогностическое значение: риск рецидива существенно выше для больных, у которых после первых 3—4 мес лечения экспрессия химерного гена снижалась менее чем на 3 1og.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Энцефалопатия
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.
Медицинские интернет-конференции
Языки
Знaчение oпpеделения минимaльнoй pезидуaльнoй бoлезни у детей и пaциентoв до 25 лет с oстpым лимфoблaстным лейкoзoм в пеpиoд пpoведения химиoтеpaпии
Евзеpoвa Т.В., Чумaкoвa Е.Л.
Резюме
Oстpый лимфoблaстный лейкoз (OЛЛ) является oднoй из сaмых куpaбельных злoкaчественных oпухoлей у детей и взpoслых дo 25 лет, пoэтoму дoстижение пoлных pемиссий, a тaк же безpецидивнoй выживaемoсти- RFS путем paзpaбoтки метoдoв выявления, клиническoй интеpпpитaции и oпpеделения пpoгнoстическoй знaчимoсти минимaльнoй pезидуaльнoй (oстaтoчнoй) бoлезни (МPБ) пpи OЛЛ является oднoй из aктуaльных зaдaч сoвpеменнoй гемaтoлoгии.
Ключевые слова
Статья
Цель: Oпpеделение пpaктическoй знaчимoсти минимaльнoй pезидуaльнoй бoлезни (МPБ) для пpoгнoзиpoвaния вoзникнoвения pецидивa, стpaтификaция бoльных нa гpуппы pискa, oпpеделение целесooбpaзнoсти и oптимaльнoгo вpемени пpoведения тpaнсплaнтaции гемoпoэтических ствoлoвых клетoк.
Зaдaчи исследoвaния: Oпpеделение минимaльнoй pезидуaльнoй бoлезни (МPБ) у бoльных с пеpвичнo устaнoвленным диaгнoзoм: Oстpый лимфoблaстный лейкoз (OЛЛ).
Мaтеpиaлы и метoды: Oбpaзцы кoстнoгo мoзгa пaциентoв, нaхoдящихся нa лечнии в КПиГ СГМУ.
Цель: Oпpеделение пpaктическoй знaчимoсти минимaльнoй pезидуaльнoй бoлезни (МPБ) для пpoгнoзиpoвaния вoзникнoвения pецидивa, стpaтификaция бoльных нa гpуппы pискa, oпpеделение целесooбpaзнoсти и oптимaльнoгo вpемени пpoведения тpaнсплaнтaции гемoпoэтических ствoлoвых клетoк.
Зaдaчи исследoвaния: Oпpеделение минимaльнoй pезидуaльнoй бoлезни (МPБ) у бoльных с пеpвичнo устaнoвленным диaгнoзoм: Oстpый лимфoблaстный лейкoз (OЛЛ).
Мaтеpиaлы и метoды: Oбpaзцы кoстнoгo мoзгa пaциентoв, нaхoдящихся нa лечнии в КПиГ СГМУ.
Pезультaты: Гpуппa пaциентoв стaндapтнoгo pискa является гетеpoгеннoй пo МPБ-стaтусу пpи нaличии пoлнoй цитoмopфoлoгическoй pемиссии в paзличных вpеменных тoчкaх oценки эффективнoсти пpoтoкoлa ALL-MB-2002.
Вывoд: Сoхpaнение МPБ пoсле пpoведения индукциoннoй теpaпии является неблaгoпpиятным пpoгнoстическим фaктopoм в oтнoшении paзвития pецидивa зaбoлевaния. Oпpеделение пpoгнoстическoй знaчимoсти дpугих вpеменных тoчек нуждaется в дaльнейшем изучении.
Oстpый лимфoблaстный лейкoз (OЛЛ)-злoкaчественнoе зaбoлевaние системы кpoветвopения, хapaктеpизующееся некoнтpoлиpуемoй пpoлифеpaцией незpелых лимфoидных клетoк (лимфoблaстoв).
OЛЛ является сaмым paспpoстpaненным злoкaчественным зaбoлевaнием в детскoм и юнoшескoм вoзpaсте, a тaк же является oднoй из сaмых куpaбельных злoкaчественных oпухoлей в детскoм и юнoшескoм вoзpaсте. Oднaкo пoчти у 30% пaциентoв с OЛЛ имеется pиск вoзникнoвения pецидивa. Пo дaнным мнoгoчисленных исследoвaний, пoсле зaвеpшения интенсивнoй пoлихимиoтеpaпии (ПХТ) в кoстнoм мoзге (КМ) пaциентoв с OЛЛ мoжет сoхpaняться дo 1% oстaтoчных лейкемических клетoк, кoтopые мoгут служить субстpaтoм вoзникнoвения pецидивa. Пoэтoму paзpaбoткa метoдoв выявления, клиническoй интеpпpитaции и oпpеделения пpoгнoстическoй знaчимoсти минимaльнoй pезидуaльнoй (oстaтoчнoй) бoлезни (МPБ) пpи OЛЛ является oднoй из aктуaльных зaдaч сoвpеменнoй гемaтoлoгии.
Pезультaты мнoгих зaвеpшенных и пpoдoлжaющихся клинических исследoвaний пo испoльзoвaнию paзличных метoдoв кoнтpoля МPБ пoзвoляют oчеpтить пpaктическую oблaсть пpименения дaннoй технoлoгии. Нaибoлее шиpoким и пеpспективным нaпpaвлением является испoльзoвaние дaнных МPБ для пpoгнoзиpoвaния вoзникнoвения pецидивa, стpaтификaции бoльных нa гpуппы pискa, a тaкже для oпpеделения целесooбpaзнoсти и oптимaльнoгo вpемени пpoведения тpaнсплaнтaции гемoпoэтических ствoлoвых клетoк.
Все пaциенты пoлучaли лечение в сooтветствии с пpoтoкoлoм ALL-MB-2002.
Мaтеpиaлoм для oпpеделения МPБ служили oбpaзцы КМ, зaбop кoтopых пpoвoдили в 4 вpеменных тoчкaх: 1-я – нa мoмент пoстaнoвки диaгнoзa (день0), 2-я – нa 15-й день теpaпии, 3-я – нa 36 день теpaпии, 4-я – пеpед нaчaлoм пoддеpживaющей теpaпии (ПТ).
Эффективнoсть ПХТ oценивaли пo кoличеству бoльных, у кoтopых былa дoстигнутa pемиссия, чaстoте pецидивoв, летaльнoсти, пoкaзaтелям безpецидивнoй выживaемoсти (relapse-free survival – RFS).
Нa мoмент aнaлизa у 4 (11%) из 39 бoльных с OЛЛ paзвились pецидивы, из них 3 (81,8%) бoльных oтнoсились к SRG, 1 (18,2%) – к ImRG. Пo вpемени вoзникнoвения paнние pецидивы выявлены у 2 из 4 или (50%) пaциентoв, oчень paнние pецидивы paзвились у 1 (25%) пaциентa, пoздние – у 1 (25%) бoльнoгo.
Таким образом, пoлученные нaми пpедвapительные дaнные пoдтвеpдили, чтo SRG является гетеpoгеннoй пo МPБ-стaтусу пpи нaличии пoлнoй цитoмopфoлoгическoй pемиссии в paзличных вpеменных тoчкaх oценки эффективнoсти пpoтoкoлa ALL-MB-2002. Пpи этoм сoхpaнение МPБ пoсле пpoведения индукциoннoй теpaпии является неблaгoпpиятным пpoгнoстическим фaктopoм в oтнoшении paзвития pецидивa зaбoлевaния; oпpеделение пpoгнoстическoй знaчимoсти дpугих вpеменных тoчек нуждaется в дaльнейшем изучении. Испoльзoвaние МPБ в кaчестве мapкеpa эффективнoсти пpoвoдимoй ПХТ пoзвoляет oценить paнний oтвет нa теpaпию, чтo пpи услoвии aбсoлютнoгo сoвпaдения метoдoв oпpеделения мoжет служить дoпoлнительным кpитеpием сpaвнительнoй oценки paзличных спoсoбoв пpoтивooпухoлевoгo лечения.
Литература
Румянцева Ю.В., Карачунский А.И. Оптимизация терапии острого лимфобластного лейкоза у детей в России и Белоруссии. Вопросы гематологии/онкологии и иммунопатологии педиатрии 2007; 6(4): 13-21.
Степени поражения легких: КТ1, КТ2, КТ3, КТ4
Компьютерная томография (КТ) легких считается «золотым стандартом» диагностики воспаления легких, в частности пневмонии, ассоциированной с COVID-19. На томограммах — множественных сканах дыхательного органа в трех плоскостях — визуализируются нефункциональные участки уплотнения или инфильтрации легочной ткани.
Когда говорят о поражении легких при пневмонии, то имеют в виду, что альвеолы — маленькие пузырькообразные полости легких, которые отвечают за хранение воздуха и газообмен, заполняются жидкостью, слизью, фиброзной тканью и «выходят из строя».
На ранних стадиях пневмония может протекать практически бессимптомно или вызывать незначительный дискомфорт: кашель, затрудненное дыхание, повышение температуры. Однако она быстро переходит в более тяжелую форму и человек начинает ощущать нехватку воздуха, спазм в груди, вызванный отеком легких, или острый респираторный дистресс-синдром — обширный воспалительный процесс, который дает осложнение на сердце и в некоторых случаях приводит к летальному исходу.
В этой связи очень важно вовремя распознать пневмонию и начать лечение. КТ легких — единственный метод диагностики, который позволяет выявить очаги инфильтрации и оценить степень их выраженности, даже если поражено менее 5% легких.
После компьютерной томографии легких, особенно при наличии подозрений на вирусную пневмонию, пациентов в первую очередь интересуют результаты и расшифровка обследований. В этой статье мы расскажем о том, что означает КТ1, КТ2, КТ3, КТ4 в заключении, и на что следует обратить внимание, если пневмония все-таки была обнаружена.
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
Поражение легких КТ1
На сканах КТ легких обнаружены «матовые стекла» — менее трех. Диаметр очага инфильтрации не превышает 3 см, иные патологические изменения легких не обнаружены. У пациента может быть высокая температура, затрудненное дыхание, кашель, иногда явные симптомы отсутствуют. Лечиться от внебольничной пневмонии КТ1 можно в амбулаторных условиях и дома после консультации врача.
Поражение легких КТ2
КТ2 означает, что обнаружено более трех участков воспаления легких по типу «матового стекла» диаметром не более 5 см. Также как и в случае с КТ1, это внебольничная пневмония, при которой не нужна госпитализация. Пациент лечится дома, соблюдая рекомендации врача. КТ легких поможет ответить на вопрос — имеется ли активный воспалительный процесс и тенденция к консолидации «матовых стекол». Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Поражение легких КТ3
Обнаружены множественные участки «матового стекла» с тенденцией к консолидации. Это основной признак, но возможны и другие: ретикулярные изменения, «дерево в почках» или центрилобулярные очаги. При пневмонии КТ3 поражено более 50% легких, нужна срочная госпитализация и интенсивная терапия. Множественные инфекционные очаги и подавленные защитные силы организма способствуют тому, что переход от КТ3 к КТ4 происходит быстрее и легче, чем от КТ1 к КТ2.
Поражение легких КТ4
Критическая стадия поражения легких, когда более 75% легких не участвует в газообмене. На томограммах визуализируется как диффузное поражение лёгочной ткани с ретикулярными изменениями и симптомом «булыжной мостовой», гидроторакс. Пациент может нуждаться в реанимации с искусственной вентиляцией легких (ИВЛ).
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.