мукопексия слизистой прямой кишки что это
Мукопексия слизистой прямой кишки что это
Распространенность геморроя составляет 140–160 человек на 1000 взрослого населения [2; 6]. Cогласно современным представлениям о патогенезе геморроя, причиной его развития являются два основных фактора. Первый – сосудистый фактор. В его основе лежит дисфункция сосудов, обеспечивающих приток артериальной крови по улитковым артериям к кавернозным тельцам и отток по кавернозным венам, что приводит к увеличению размеров кавернозных телец, являющихся субстратом для развития геморроя. Второй фактор – механический. Вследствие нарушения эластических свойств продольной мышцы подслизистого слоя прямой кишки (мышцы Трейца) и связки Паркса, отгораживающей внутренний геморроидальный узел от наружного, внутренние геморроидальные узлы выходят из анального канала [1; 3; 4].
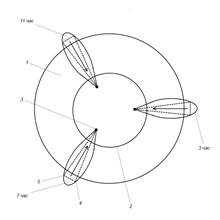
Из малоинвазивных методов лечения геморроя в настоящее время все большее развитие получает трансанальная доплерконтролируемая дезартеризация внутренних геморроидальных узлов (ТДДВГУ), при необходимости дополняемая мукопексией и лифтингом слизистой. Данный метод малоинвазивного лечения геморроя предполагает одновременное устранение двух основных патогенетических факторов. В результате шовного лигирования геморроидальных сосудов, выполняемого через аноскоп с УЗИ-датчиком, резко снижается приток крови к геморроидальным узлам, чем достигается их спадение и прекращение кровотечения [3]. Мукопексия и лифтинг преследуют цель возвратить выпадающие внутренние геморроидальные узлы в нормальное анатомическое положение и препятствовать их последующему выпадению из анального канала.
Цель исследования. Улучшение результатов лечения больных хроническим геморроем 3-й и 4-й стадии заболевания с использованием трансанальной доплерконтролируемой дезартеризации внутренних геморроидальных узлов, дополняемой мукопексией и лифтингом слизистой.
Пациенты и методы. В исследование было включено 76 пациентов с хроническим геморроем 3-4 стадии, которым с 2010 по 2013 г. была произведена ТДДВГУ в сочетании с мукопексией и лифтингом слизистой. Лечение проводилось как в стационарных (58 случаев), так и в амбулаторных (18 случаев) условиях. Все больные были информированы о характере лечения и подписали стандартный протокол информированного согласия на проведение операции. Пациенты прошли стандартное обследование, включающее в себя, помимо выяснения жалоб и сбора анамнеза, объективное обследование, аноскопию, ректороманоскопию, а также колоноскопию и сфинктерометрию (по показаниям).
Критериями включения были больные 3-4 стадией хронического геморроя (классификация ГНЦ колопроктологии) [2], которым было показано шовное лигирование всех трех геморроидальных узлов. Критерии исключения: циркулярное выпадение внутренних геморроидальных узлов с отсутствием четких границ между узлами, воспаление и тромбоз геморроидальных узлов, сопутствующая патология анального канала (анальные трещины, анальные полипы, параректальные свищи, анальная инконтиненция), тяжелые соматические заболевания в стадии декомпенсации.
Для проведения процедуры был использован комплекс «Ангиодин-Прокто» фирмы «БИОСС». Предоперационная подготовка кишечника проводилась с использованием препаратов Фортранс, Флит Фосфо-сода, Лавакол. Вмешательства выполнялись под каудальной или спинномозговой анестезией.
Рис. 1. Схема мукопексии и лифтинга слизистой:
Обезболивание после операции в обеих группах проводилось препаратом кетонал (100 мг) внутримышечно (при интенсивном болевом синдроме), с дальнейшим переходом на таблетированную форму препарата, с учетом требуемой дозы. При склонности к запору советовали употребление большого количества растительной клетчатки и слабительные средства, увеличивающие объем содержимого кишечника («Мукофальк», «Фитомуцил»). Непосредственные результаты определены при опросе пациентов, структурированном в виде анкеты с оценкой симптомов, потребности обезболивания, возможных осложнений. Оценка боли производилась по визуально-аналоговой шкале от 0 (полное отсутствие боли) до 10 (нестерпимая боль) через 3, 6, 24 часа, на 3-и и 7-е сутки после выполнения вмешательства. Необходимость приема анальгетиков оценивали в эти же сроки (средняя суточная доза).
Кровоточивость после процедуры оценивали как присутствие или отсутствие выделений крови при дефекации на 2, 3, 7, 30-е сутки после выполнения ТДДВГУ в сочетании с мукопексией и лифтингом слизистой (в процентном отношении ко всему числу пациентов).
Выпадение геморроидальных узлов определялось при осмотрах больных, а также при опросах в сроки 1, 6, 12 месяцев, с акцентированием внимания на связи с актом дефекации и необходимости ручного вправления.
Фиксировались такие осложнения, как нарушение мочеиспускания, лихорадка, тромбоз наружных геморроидальных узлов и активное кровотечение, требующее дополнительного лечения. В анкете также указывался срок полного возвращения к привычной деятельности.
Статистическая обработка данных проводилась с помощью прикладных программ Statistica-6 и EXCEL 2003 (Microsoft, USA). Цифровые данные, соответствующие нормальному распределению, представлены как средние со стандартным отклонением. Оценка статистической значимости между средними величинами и линейного коэффициента корреляции проверялась на основе t-критерия Стьюдента. За уровень статистической значимости принято р
Допплероконтролируемая дезартеризация с мукопексией у пациентов с 3–4 стадией геморроя с периодом наблюдения 6 месяцев
Допплероконтролируемая дезартеризация внутренних геморроидальных узлов с мукопексией (ДДМ) является патогенетически обоснованной операцией. ДДМ — надежная альтернатива традиционной геморроидэктомии и сопоставима с ней по эффективности у пациентов с 3-й и
Doppler Guided Haemorrhoidal Artery Ligation with Mycopexy (DGHAL) is a pathogenically valid operation. DGHAL is a reliable alternative to conventional haemorrhoidectomy and is commensurable in efficiency in patients with grades III-IV of haemorrhoids.
Распространенность геморроидальной болезни отличается в разных странах: в России она составляет 130–145 человек на 1000 взрослого населения, в США геморрой диагностируется более чем у 1 млн населения в год [1, 2], и наиболее часто заболевание встречается у мужчин трудоспособного возраста 45–65 лет [3].
Несмотря на высокую распространенность геморроя, патогенез заболевания до конца не изучен [3], хотя большинство авторов полагают, что основными факторами развития геморроидальной болезни являются сосудистый и механический. Основоположником сосудистой теории был J. Morgagni, а поддерживали и популяризировали ее J. Malgaigne и F. Shezner [4]. В основе данной теории лежит дисфункция сосудов, обеспечивающих приток артериальной крови по улитковым артериям к венозным тельцам и отток по кавернозным венам, что приводит к увеличению размеров геморроидальной ткани, являющейся субстратом для развития заболевания [1]. Основоположниками механической теории были O. Gass и J. Adams [5], а позднее ее развил W. Thomson [6]. Данная теория основывается на растяжении и дистрофических изменениях в анатомических структурах подслизистого слоя прямой кишки (продольная мышца, связка Паркса и пр.) [1], что приводит к выпадению внутренних геморроидальных узлов и неспособности фиксации их в анальном канале. По нашему мнению, эти теории не антагонистичны, а дополняют друг друга в зависимости от этиопатогенеза заболевания.
По мнению ряда авторов, всем пациентам с геморроем в качестве первого этапа лечения показана консервативная терапия, направленная на нормализацию деятельности желудочно-кишечного тракта, устранение запоров с помощью потребления адекватного количества жидкости и пищевых волокон, в сочетании с местной фармакотерапией [7, 8]. При неэффективности консервативной терапии показаны хирургические методы лечения, которые можно разделить на две группы: инвазивные и малоинвазивные [9–11]. К инвазивным методам лечения относят геморроидэктомию (открытая геморроидэктомия по Миллигану–Моргану, закрытая геморроидэктомия по Фергюсону, подслизистая геморроидэктомия — операция Паркса, геморроидэктомия с использованием гармонического скальпеля), а также степлерную геморроидопексию (операция Лонго). Из малоинвазивных методов лечения геморроя в настоящее время хорошо зарекомендовали себя склерозирование внутренних геморроидальных узлов, лигирование латексными кольцами и дезартеризация геморроидальных узлов с/без мукопексии.
Несмотря на все разнообразие хирургических методов лечения, ни один из них в современных условиях не может считаться «золотым стандартом» [3, 12, 13], так как каждый в отдельности обладает своими преимуществами и недостатками. Геморроидэктомия характеризуется высокой эффективностью в отдаленном послеоперационном периоде и незначительным процентом рецидивов [14–16], но при этом наблюдается выраженный болевой синдром в послеоперационном периоде, который связан с массивным повреждением анодермы, что обуславливает длительный койко-день и период нетрудоспособности. Кроме того, геморроидэктомия может сопровождаться такими серьезными осложнениями, как стриктура анального канала, недостаточность анального сфинктера и формирование длительно незаживающих ран [17–20].
Малоинвазивные методы лечения геморроя позволяют значительно снизить уровень боли в послеоперационном периоде, сократить послеоперационный койко-день, период нетрудоспособности и уменьшить число осложнений [21, 22].
Согласно данным многочисленных исследований [2, 23–25], в настоящее время наиболее эффективным малоинвазивным хирургическим методом лечения геморроя 3–4 стадии является допплероконтролируемая дезартеризация внутренних узлов с мукопексией, воздействующая на все патогенетические факторы заболевания, как и геморроидэктомия [26, 27].
Однако во всех исследованиях, посвященных данному вопросу, число пациентов с 4-й стадией заболевания незначительно, что не позволяет объективно оценить возможности дезартеризации с мукопексией у данной категории больных. Кроме того, отсутствуют рандомизированные исследования, в которых проводится сравнение допплероконтролируемой дезартеризации с мукопексией и геморроидэктомии гармоническим скальпелем.
Целью проводимого рандомизированного исследования является сравнение результатов допплероконтролируемой дезартеризации геморроидальных узлов с мукопексией и геморроидэктомии гармоническим скальпелем через 6 мес после операции.
Материалы и методы исследования
.jpg)
Классификация геморроя с учетом вышеописанной модификации имеет следующий вид (табл. 1).
В данное исследование включено 240 пациентов с геморроем 3-й и 4А стадии. У 156/240 (65%) больных установлен диагноз геморроя 3-й стадии, у 84/240 (35%) — геморрой 4А стадии заболевания. Все пациенты, включенные в исследование, методом рандомизации разделены на две группы. Рандомизация выполнялась методом конвертов, в распределении один к одному. Пациентам первой группы (n = 120) выполнена допплероконтролируемая дезартеризация внутренних геморроидальных узлов с мукопексией (ДДМ), во второй группе (n = 120) — геморроидэктомия гармоническим скальпелем (ГГС). Группы не различались между собой по полу и возрасту (табл. 2).
ДДМ с мукопексией выполнялась с использованием комплекса «Ангиодин-Прокто», который состоит из проктоскопа и портативного электронного блока. Проктоскоп является совместной отечественной разработкой ФГБУ «ГНЦК им. А. Н. Рыжих» Минздрава России и ЗАО «БИОСС». В проктоскоп вмонтировано окно, с помощью которого возможно выполнять мукопексию без извлечения последнего из анального канала. УЗИ-датчик расположен под углом 45° на поверхности проктоскопа, что позволяет определять локализацию дистальных ветвей верхней прямокишечной артерии и глубину их залегания ниже места шовного лигирования. Эта конструктивная особенность проктоскопа позволяет при извлечении выдвижного окна полностью визуализировать геморроидальный узел и контролировать УЗИ-датчиком качество прошивания геморроидальной артерии. Встроенный в проктоскоп осветитель позволяет выполнять операцию без использования дополнительного освещения. В комплекс «Ангиодин-Прокто», кроме разработанного проктоскопа, входит передвижная стойка со встроенным экраном, позволяющим определять и контролировать на всех этапах операции параметры кровотока геморроидальной артерии.
Геморроидэктомия выполнялась с использованием ультразвукового скальпеля Harmonic Synergy компании Johnson and Johnson, принцип действия которого основан на высокой частоте колебания титанового лезвия рабочей насадки в продольном направлении с частотой 55 000 Гц. Благодаря вибрации титанового лезвия происходит механическое разрезание тканей с одномоментной коагуляцией сосудов, что обеспечивает надежный гемостаз.
Всем пациентам, включенным в исследование, в пред- и послеоперационном периоде выполнялась колоноскопия в позиции ретрофлексии, что позволило объективно оценить результаты хирургического лечения в сроки 6 мес после операции.
Статистический анализ выполнялся с использованием программы SPSS для Windows, версия 17. Результаты представлены в виде среднего ± стандартное отклонение. Различия между группами были анализированы с помощью критерия Фишера или Вилькоксона для непараметрических данных и двустороннего критерия Стьюдента для нормально распределенных данных. Статистически значимой была принята величина p
А. Ю. Титов, доктор медицинских наук
М. В. Абрицова 1
ФГБУ ГНЦК им. А. Н. Рыжих МЗ РФ, Москва
Дезартеризация геморроидальных узлов
Дезартеризация геморроидальных узлов
Геморрой – одно из самых распространенных на планете заболеваний. Им страдает около 10% населения. После 45 лет узлы появляются у половины людей. Стандартным вариантом лечения считается хирургическая операция – геморроидэктомия. Но в последние годы в мире наблюдается тенденция к уменьшению травматичных вмешательств в пользу малоинвазивных процедур.
В клинике СОЮЗ доступно минимально инвазивное лечение геморроя. В числе прочих методик мы используем дезартеризацию геморроидальных узлов. Процедура эффективна даже при тяжелых формах заболевания.
Суть метода
Дезартеризация геморроидальных узлов – это перевязка артерий, питающих узлы. Эффект развивается постепенно, но он более долговременный, чем при использовании других малоинвазивных методов лечения.
Допплероконтролируемая дезартеризация геморроидальных узлов
Дезартеризацию проводят под контролем УЗИ. Это относительно новый метод лечения. Впервые с его помощью геморроидальные узлы устранил японский хирург Morigana. Он описал методику в 1996 году.
Для проведения процедуры требуется специальное оборудование. Врач использует ультразвуковой хирургический прибор и аноскоп с ультразвуковым датчиком. После того как этот датчик устанавливается над геморроидальной артерией, аппарат издает характерный звук и подает световые сигналы. Через окно аноскопа врач прошивает и перевязывает ветви геморроидальной артерии, кровоснабжающие узлы. При правильной перевязке исчезают все сигналы.
Во время одной процедуры дезартеризации геморроидальных узлов проктолог перевязывает от 3 до 6-7 сосудов. После процедуры нет значительного болевого синдрома, а восстановление проходит быстро.
С помощью дезартеризации геморроидальных узлов под контролем УЗИ врачи добиваются лучших результатов при 2-3 стадии геморроя. На 4 стадии патологии процедура тоже эффективна, но может потребовать дополнительных медицинских манипуляций, например лазерных методик.
Дезартеризация геморроидальных узлов с мукопексией
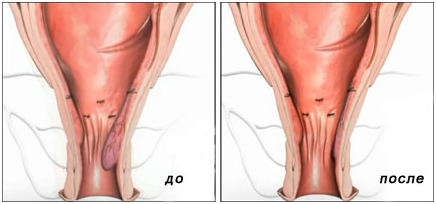
Трансанальная мукопексия – этап лечения геморроя. Врач подтягивает слизистую и накладывает швы. Методика применяется при геморрое III-IV стадии. Она считается лучшим вариантом лечения по соотношению эффективности и безопасности.
После перевязки артерий в зоне максимального пролапса прямой кишки накладывают шов. Концы нитей завязывают, чтобы подтянуть слизистую. При этом сдавливается проксимальная часть выпячивающегося внутреннего геморроидального узла.
радикальный, но при этом малоинвазивный метод лечения, при котором рецидивы практически не встречаются;
дезартеризация внутренних геморроидальных узлов обычно выполняется в амбулаторном режиме – пациент находится в клинике лишь несколько часов;
не требуется длительная реабилитация, как после хирургической операции по удалению геморроидальных узлов;
нет сильной боли после процедуры – большинству пациентов даже не требуются обезболивающие препараты;
после перевязки артерий, питающих геморроидальные узлы, пациент находится в клинике лишь несколько часов, иногда – 1 сутки (если процедура дополняется мукопексией).
Как проходит лечение
Процедура проводится натощак. Вечером накануне вмешательства требуется очищение кишечника ( способ рекомендует врач).
Манипуляция может иметь разную продолжительность, в зависимости от количества перевязываемых артерий, применения мукопексии и дополнительных процедур, а также опыта специалиста. Обычно лечение продолжается 15-30 минут, иногда – до 60 минут.
Процедура проводится под спинальной анестезией или масочным наркозом. Используется также местная анестезия в сочетании с внутривенной седацией (медикаментозным сном). После пробуждения человек 2-3 часа находится в клинике под наблюдением врача.
После лечения
После выполнения процедуры человек может сразу вернуться домой. Иногда (обычно после мукопексии) требуется пребывание в стационаре в течение 1 дня.
В течение 2-3 дней возможны незначительные болевые ощущения в области заднего прохода. Приблизительно 10% пациентов страдают от выраженного болевого синдрома при дефекации. В таких ситуациях врач назначает обезболивающие препараты. Болевые ощущения постепенно уменьшаются и проходят через несколько дней.
К работе можно вернуться через 1-2 дня, если человек не занимается тяжелым физическим трудом.
В течение 7-10 дней после процедуры не стоит принимать ванну, спортом. Тяжелые физические нагрузки запрещены в течение 1 месяца.
Важно контролировать стул, чтобы он был регулярным, мягким. Для этого нужно употреблять пищу, богатую растительной клетчаткой, и пить много воды. При необходимости врач назначит специальные препараты нормализующий стул.
Осложнения
После дезартеризации геморроидальных узлов возможны осложнения:
кровотечение (обычно из-за прорезывания швов);
тромбоз геморроидального узла (происходит в среднем у 2% пациентов);
выпадение узла (требует повторного лечения);
задержка мочеиспускания (чаще встречается у мужчин с аденомой простаты, проблема решается быстро);
болевой синдром (купируется блокадами или таблетированными анальгетиками, проходит через 2-3 дня).
Факторы риска осложнений: недостаточный опыт врача в проведении дезартеризации, более 6 перевязанных артерий, тяжелые формы геморроя, проведение дезартеризации с мукопексией. У части пациентов осложнения могут стать поводом для хирургического лечения.
В клинике СОЮЗ осложнения почти не встречаются. У нас работают опытные врачи, используется новейшее оборудование. Мы проводим профилактику осложнений и стараемся избегать одновременной перевязки большого количества артерий.
Куда обратиться
Чтобы раз и навсегда избавиться от геморроя, обратитесь в клинику СОЮЗ. У нас работают врачи-проктологи с большим опытом. Они используют новейшие подходы к лечению заболевания. Травматичным хирургическим операциям наши специалисты всегда предпочитают малоинвазивные методы, если они возможны, исходя из клинической ситуации.
Мы проводим дезартеризацию на 1-4 стадиях геморроя. При необходимости она дополняется мукопексией, лазерными, ультразвуковыми и другими методиками.
Несколько причин, почему лучше пройти лечение в клинике СОЮЗ:
наличие современного оборудования для проведения дезартеризации позволяет эффективно устранить все геморроидальные узлы;
эффективность дезартеризации у пациентов с геморроидальными узлами в нашей клинике достигает 98%;
адекватное обезболивание – процедура будет полностью безболезненной;
возможность сочетания дезартеризации с другими малоинвазивными методиками при тяжелых формах геморроя.
Оставьте заявку на сайте или позвоните по указанному телефону, чтобы записаться на прием проктолога и вылечить геморрой с использованием малоинвазивных методов. Лечение будет безопасным, безболезненным и эффективным.
Лечение геморроя за одну процедуру методом HAL-RAR (дезартеризация геморроидальных узлов)
Пациенты с любой стадией геморроя являются потенциальными кандидатами к операции дезартеризации. Метод HAL-RAR является одним из наиболее эффективных и наименее агрессивных способов лечения геморроя. Он обладает целым рядом неоспоримых преимуществ перед другими методиками: данная процедура непродолжительна по времени (20-30 минут) и совершенно безболезненна, выполняется амбулаторно и уже через несколько дней пациент может приступить к работе или отдыху.
В клинике №1 ВиТерра Беляево пациентам, страдающим весьма распространенным на сегодняшний день заболеванием, название которого – геморрой, доступна услуга лечения высокоэффективным малоинвазивным методом, а именно, путем дезартеризации геморроидальных узлов под контролем ультразвуковой доплерометрии. Данная процедура проводится под руководством опытных врачей проктологов нашего многопрофильного медицинского центра.
Лечение геморроя методом дезартериализации геморроидальных узлов, цена
| Лечение геморроя методом дезартериализации геморроидальных узлов HAL | 77 838 руб. |
| Лечение геморроя методом дезартеризации геморроидальных узлов HAL\RAR c лифтингом и мукопексией | 88 957 руб. |
Еще несколько слов о геморрое
Что представляет собой технология HAL-RAR

Доплер датчик определяет пульсацию геморроидальной артерии и преобразует ее в звуковой сигнал — таким образом, врач получает возможность обнаружить местоположение геморроидальной артерии, идущей к геморроидальному узлу. Количество артериальных сосудов может варьировать от 3 до 10 и даже более. Выше ультразвукового датчика в аноскопе располагается окно, через которое производится прошивание и перевязка выявленных сосудов. С помощью дополнительных швов выпавшие геморроидальные узлы вправляются в прямую кишку, прошиваются и фиксируются. Такие швы надежно ликвидируют приток артериальной крови к геморроидальным узлам, в результате чего они начинают сжиматься. В течение 1-2 недель ткань узла значительно сокращается. В последующем, обычно к 30-м суткам после операции, происходит рассасывание всех нитей, геморроидальные узлы спадаются, перестают кровоточить и, в большинстве случаев, замещаются соединительной тканью. Поскольку швы накладываются в просвете кишки, где отсутствуют болевые рецепторы, процедура выполняется безболезненно. Обезболивание необходимо только для безболезненного введения аноскопа.
Описанная выше процедура по своей сути является радикальным вмешательством, так как восстановление кровоснабжения в геморроидальных узлах не происходит.
Технология HAL эффективна при II и III стадиях геморроя.
Начиная с 2000 года, Агентство медицинских инноваций (A.M.I.) внедрило методику и оборудование для HAL во всем мире.
Принцип RAR изобретательно прост: сначала сметочным стежком, сделанным, от вершины геморроидального узла до его основания, сдавливают ткань внутреннего геморроидального узла. Аноскоп устроен таким образом, что собирает только выпадающую ткань геморроидального узла. Концы нитей связывают между собой, стягивая ткань внутреннего геморроидального узла. Непрерывный шов обеспечивает эффект подъема или «лифтинга» геморроидального узла, который провисает наружу. Осуществляя подъем внутреннего геморроидального узла, геморроидальный узел «ставится» в нормальное положение, как до болезни. Таким образом восстанавливается нормальное функционирование прямой кишки, без разрезов и рубцов.
Противопоказания к применению HAL-RAR
Перед традиционной операцией, когда на слизистой прямой кишки выполняются разрезы, метод HAL-RAR имеет целый ряд неоспоримых преимуществ перед другими методиками. Так, данная процедура непродолжительна по времени и совершенно безболезненна, выполняется она амбулаторно и уже через несколько дней пациент может приступить к работе или отдыху, однако соблюдая при этом определенные рекомендации лечащего врача.
Техника проведения операции дезартеризации
Процедура дезартеризации геморроидальных узлов выполняется в амбулаторных условиях, т. е. необходимость в госпитализации отсутствует.
Дезартеризация длится около 20-30 минут (зависит от количества сосудов, которые необходимо прошить). После окончания дезартеризации пациент переводится в палату пробуждения или дневной стационар, расположенный в клинике, за ним осуществляется наблюдение врачами в течение 2-3 часов.
Рекомендации послеоперационного периода
Послеоперационный период протекает под контролем анестезиолога и обычно не сопровождается осложнениями. После этого пациента переводят в стационарную палату. Уже в тот же день можно передвигаться и принимать пищу. Легкий болевой синдром и кровянистые выделения из прямой кишки не являются признаком осложнения после процедуры лечения геморроя.
Как правило, в больнице нужно находиться одни сутки. Контрольный осмотр должен состояться через 7 дней после операции по устранению геморроя, и затем уже раз в месяц.
После перенесенной процедуры пациенту необходимо в течение нескольких дней исключить из своего рациона любую острую пищу, а также употребление крепких алкогольных напитков (водки, коньяка и пр.).
Также запрещаются:
На время операционного и послеоперационного периода, который длится 3-4 дня, оформляется больничный лист.
В чем преимущества метода дезартеризации геморроидальных узлов
Метод дезартеризации геморроидальных узлов обладает рядом преимуществ перед обычной операцией:
Если вы обнаружили у себя выпадение узлов, боли в прямой кишке, кровотечения, зуд, указывающие на то, что у вас развивается геморрой, не терпите и не теряйте драгоценное время – скорее обращайтесь за помощью к высококвалифицированным врачам-проктологам медицинского центра ВиТерра. Они помогут вам полностью и в кратчайшие сроки избавиться от причиняющего страдания и чувство дискомфорта недуга, на какой бы стадии развития он ни находился. Однако, не запускайте болезнь и следите за состоянием своего здоровья – ведь оно является залогом вашей счастливой и полноценной жизни!