мукормикоз черная плесень что это за болезнь фото
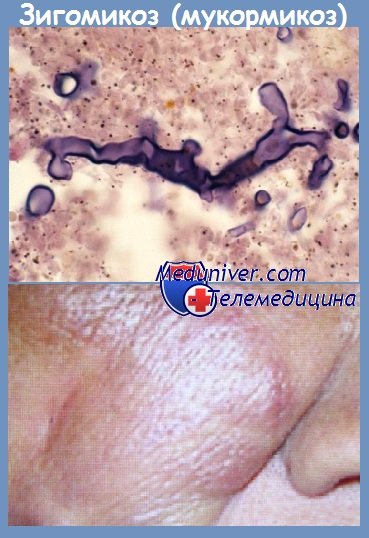
Мукормикоз черная плесень что это за болезнь фото
Случаи внутрибольничного мукормикоза встречаются значительно реже, чем аспергиллеза. Входными воротами при зигомикозе являются также верхние дыхательные пути, инфицирование происходит при вдыхании спор грибов. Как и при аспергиллезе, основным фактором риска в возникновении мукормикоза является длительная нейтропения.
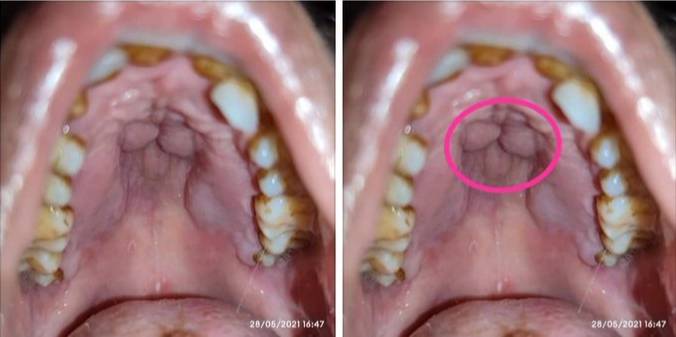
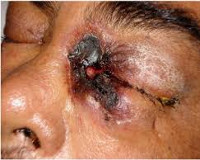
Ринорея, образование струпа черного цвета на мягком небе или слизистой оболочке носового хода, выраженный отек лица на стороне поражения, офтальмоплегия — характерные признаки риноцеребрального зигомикоза. ЦНС в патологический процесс вовлекается часто вследствие гематогенной диссеминации или локального распространения микотической инфекции: наблюдается очаговое поражение вещества головного мозга или менингит.
Клиническая картина при зигомикозе легких неспецифична: беспокоят кашель, лихорадка. Рентгенологически обнаруживают те же проявления, что при аспергиллезе: инфильтраты с нечеткими краями, возможно формирование полостей, «грибного шара», жидкость в плевральной полости. Диссеминация инфекции при легочном зигомикозе происходит прежде всего в головной мозг, реже в другие органы: селезенку, сердце, почки, печень, желудок, обусловливая высокую частоту летальных исходов.
Летальность при зигомикозе у иммунокомпрометированных больных крайне высокая, составляет более 80 %. Причиной смерти в большинстве случаев является легочное кровотечение.
Лечение зигомикоза (мукормикоза). Во всех случаях терапию противогрибковыми препаратами сочетают с активным хирургическим лечением: удаляют некротизированные ткани. При легочном зигомикозе показана резекция очагов поражения. Необходимо устранить или снизить факторы риска: отменить цитостатические и глюкокортикоидные препараты. Излечение удается получить менее чем у 25 % больных.
Возбудители мукормикоза малочувствительны к амфотерицину В, резистентны к азолам (флуконазолу, итраконазолу, вориконазолу) и эхинокандинам. Лечение рекомендуется проводить высокими дозами амфотерицина В (1,0—1,5 мг/кг в сутки) до суммарной дозы 3 г. При развитии почечной недостаточности назначают липосомальную форму амфотерицина В. Стартовая терапия липосомальным амфотерицином В проводится в высоких дозах— 10—15 мг/кг в сутки.
Получены вполне оптимистичные результаты при терапии мукормикоза новым противогрибковым препаратом посаконазолом. Излечение достигуто у 80 % больных.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
В России появилась поражающая зрение после COVID-19 «черная плесень»
Врач-рентгенолог, кандидат медицинских наук и руководитель отдела лучевой диагностики в Ильинской больнице в Подмосковье Павел Попов предупредил о появлении в России случаев нового последствия коронавируса — мукормикоза. Об этом медик рассказал на своей странице в Facebook.
Материалы по теме
COVID-паспорта, зеленые пропуска и QR-коды.
«Легкая эпидемия слабоумия»
Мукормикоз, или «черная плесень», — болезнь, из-за которой переболевшие COVID-19 в Индии лишались зрения, — был зафиксирован у одной из пациенток Попова. В качестве доказательства он приложил к посту рентгеновские снимки.
По словам врача, через два месяца после перенесенного коронавируса женщина заметила небольшое безболезненное уплотнение в левой половине носа. «Кроме того, перестал видеть левый глаз, появились слезотечения. В области лба и скул стали беспокоить покалывания, неприятные ощущения», — описал симптоматику врач.
В больнице пациентке сделали КТ и МРТ околоносовых пазух, в результате которых обнаружили «распространенный патологический процесс в виде множественных сливных мягкотканных инфильтратов (скопление в тканях организма клеточных элементов с примесью крови и лимфы), вызывающих деструкцию костей лицевого черепа, основания черепа, лобной кости».
Некоторые коллеги Попова под постом пишут, что к ним пациенты с таким постковидным осложнением не попадают. А врач из Самары, в свою очередь, утверждает, у них уже больше десяти таких случаев. «Все с диабетом», — уточнил он в комментарии.
По словам Попова, основной причиной появления такого последствия является бесконтрольное применение антибиотиков и кортикостероидов. Они приводят к угнетению иммунитета и, как следствие, заражению условно патогенными грибами.
О первых случаях «черной плесени» в России стало известно летом 2021 года. Тогда сообщалось лишь о двух пациентах с мукормикозом. По мнению замдиректора по научной работе ЦНИИ эпидемиологии Роспотребнадзора Александра Горелова, угроза распространения заболевания была минимальной.
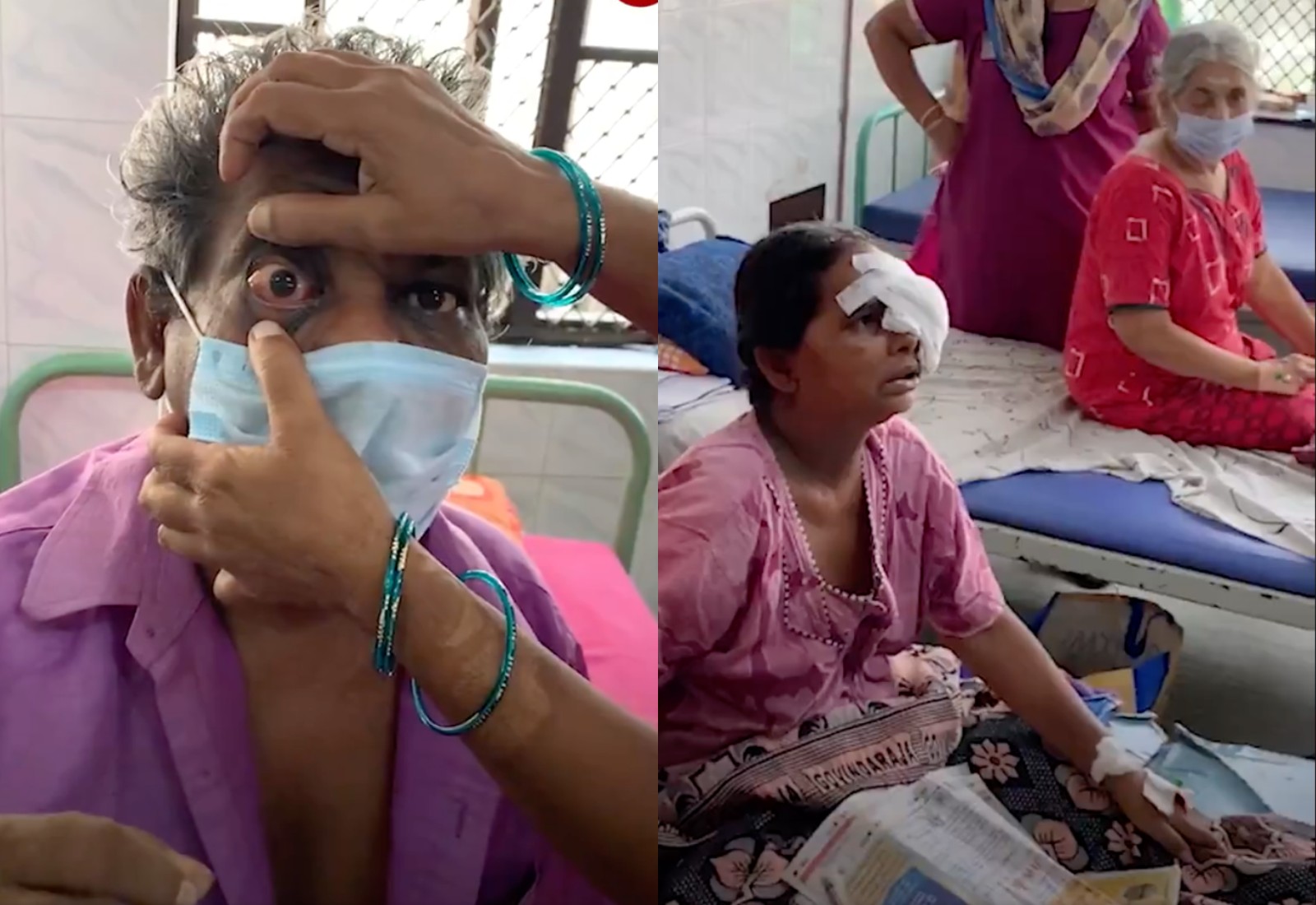
Слепота и смерть: Страшные кадры из Индии, где выживших после CoViD поражает «чёрная плесень»
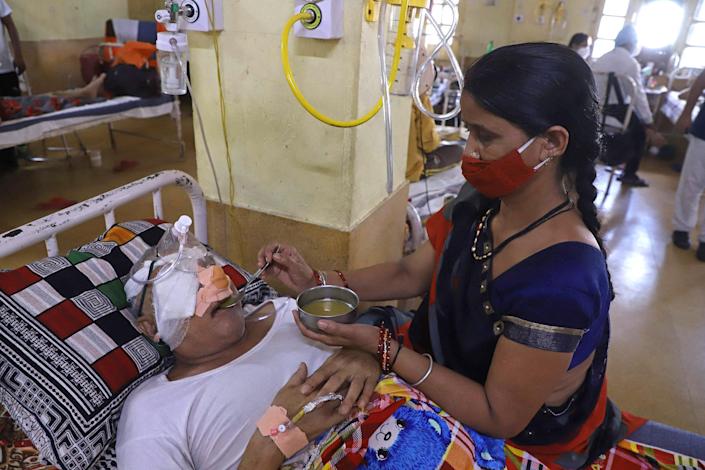
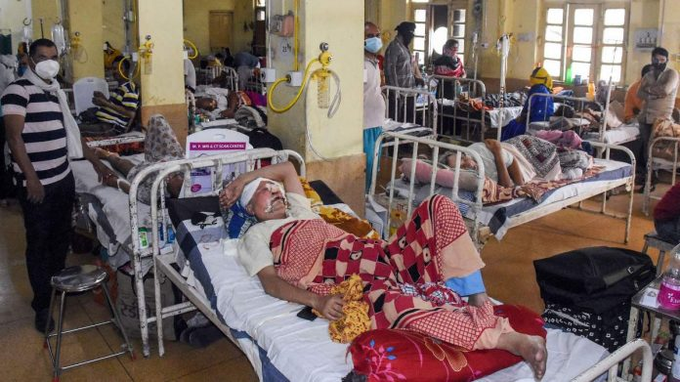
Вот уже второй год в мире свирепствует коронавирус, унося жизни и приобретая всё новые мутации. Количество погибших от страшной болезни уже достигло 3,77 млн человек. Однако к этой беде добавилась новая — мукормикоз, вспыхнувший в Индии. И в Сети появляются всё новые пугающие кадры с места печальных событий.
Мукормикоз, или «чёрная плесень», — редкая агрессивная грибковая инфекция, которую всё чаще диагностируют у пациентов, перенёсших ковид, особенно в тяжёлой форме.
Всплеск болезни наблюдается в Индии, которая находится на втором месте в мире по количеству выявленных случаев заражения коронавирусом и недавно достигла нового антирекорда: за сутки в стране погибло 6148 человек
Число заболевших «чёрной плесенью» в стране быстро растёт и уже превысило 31 тыс. человек, количество погибших — 2109. Заразиться мукормикозом можно при контакте с грибковыми спорами в окружающей среде — например, при вдыхании или через раны и царапины
Среди многочисленных симптомов мукормикоза — некротические поражения в носу и на нёбе, лихорадка, боль в челюсти и глазах, зубная и головная боль, густые выделения из носа и глаз, пишет The Hindu. А для мукормикоза лёгких характерны боль в груди, кашель, лихорадка и одышка. Также инфекция влияет на мозг
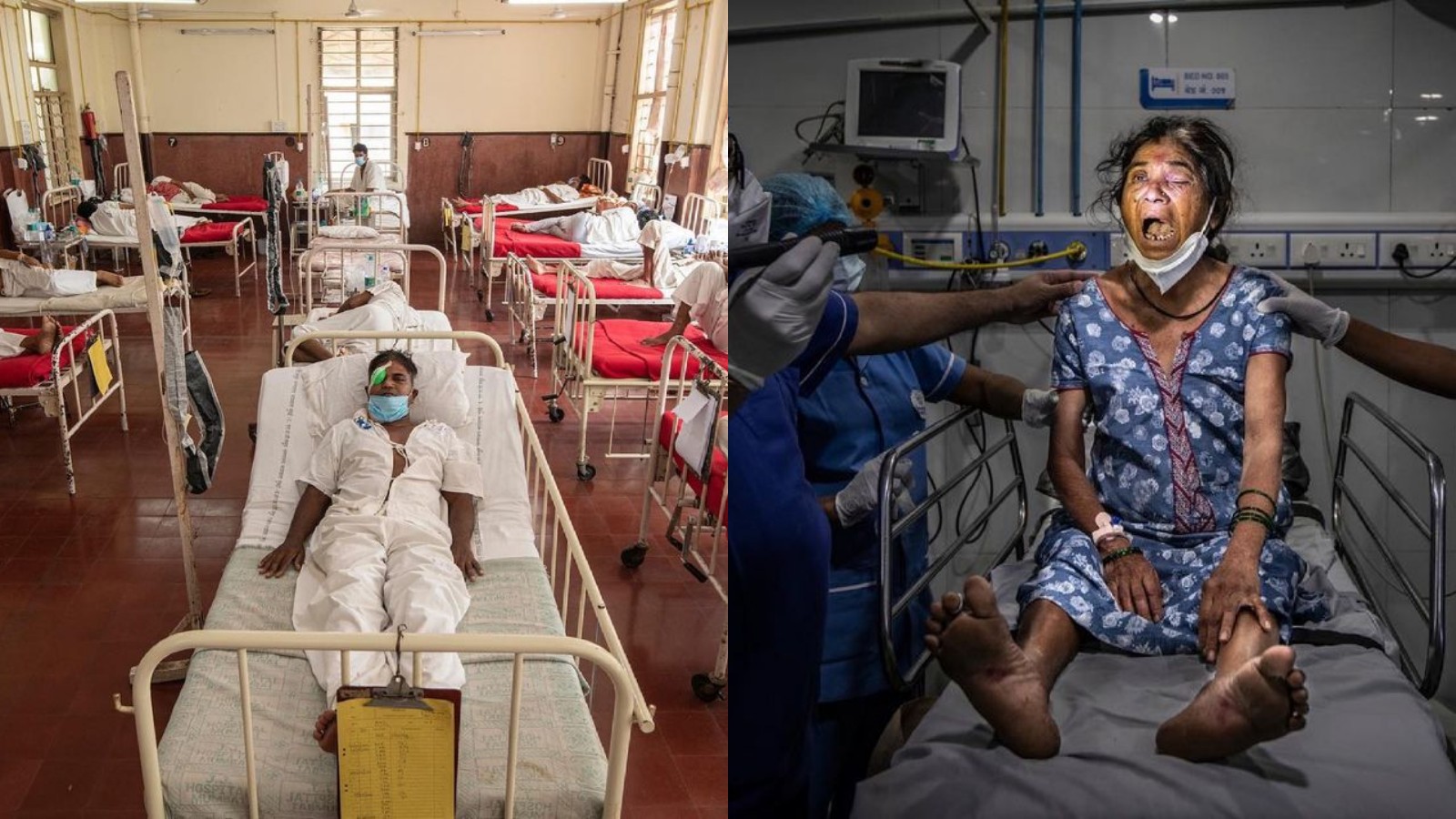
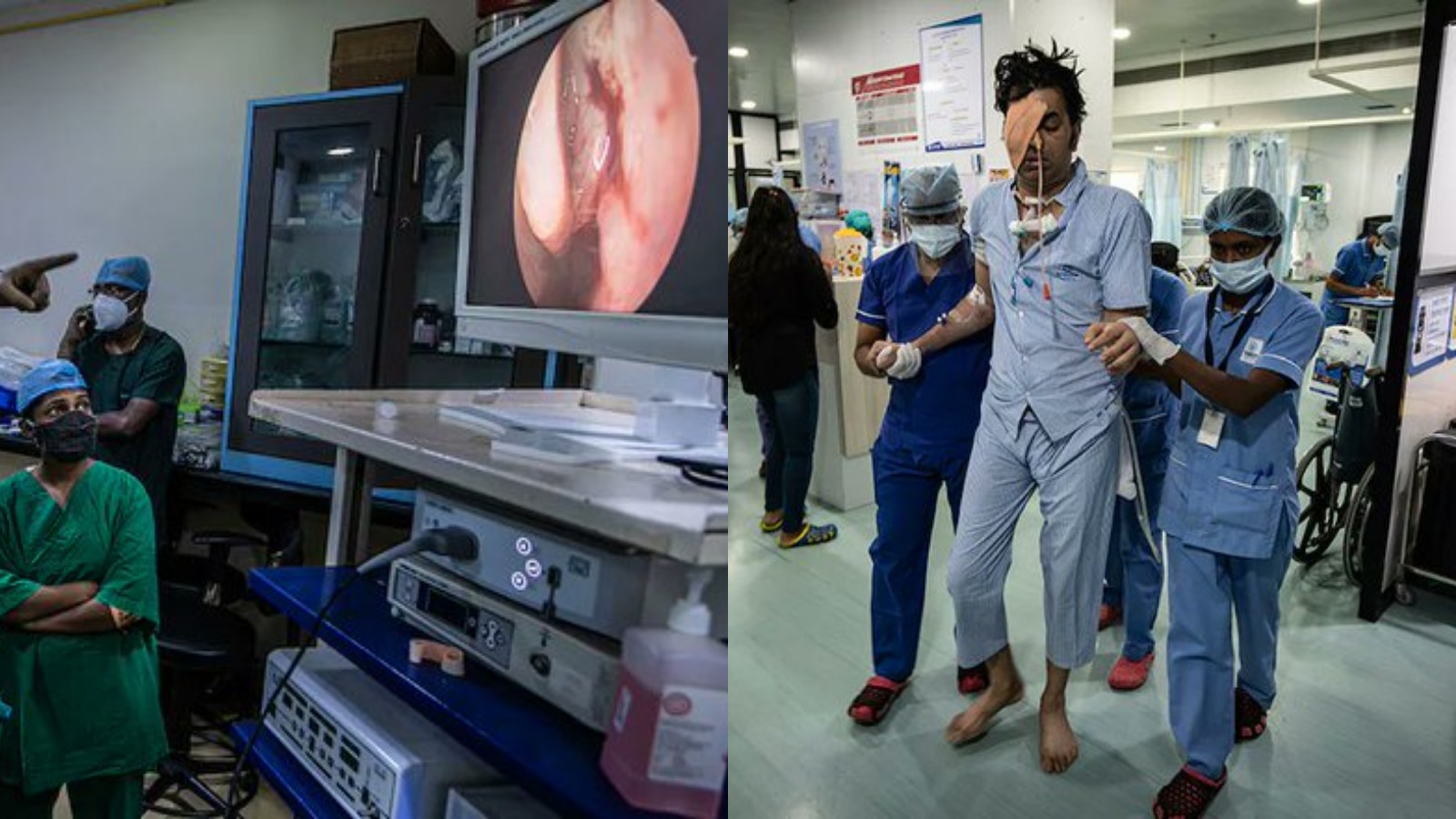
Терапия включает в себя лечение противогрибковыми препаратами и хирургическое вмешательство. Но в переполненных больницах не хватает лекарств
Пользователи делятся страшными кадрами из госпиталей. На этом видео заражённая мукормикозом пациентка, которая не получила должной помощи, плачет от боли
Инфекция, которая поражает органы и может приводить к слепоте и даже смерти, особенно опасна также для страдающих диабетом и пациентов с ослабленным иммунитетом
Недавно министр здравоохранения России Михаил Мурашко заявил, что риск распространения мукормикоза в РФ довольно низок. » Есть те заболевания, которые характерны для каждого региона. Уровень санитарной культуры, уровень знаний человека, климат, который способствует развитию тех или иных заболеваний. В РФ сегодня спокойная ситуация«, — отметил он.
Мукормикоз ( Зигомикоз )
Мукормикоз – это глубокий микоз, вызываемый зигомицетами, развивающийся преимущественно у иммунокомпрометированных лиц. В зависимости от формы заболевания клинические проявления характеризуются развитием синуситов, энтероколитов, поражением легких, кожного покрова, ЦНС. Диагностика основана на определении возбудителя в биологическом материале (отделяемое ран, мокрота, биопсийный материал), инструментальных исследованиях (КТ, МРТ, Rg). Лечение ведется антимикотическими препаратами. Во всех случаях необходима хирургическая санация очагов инфекции. По показаниям назначается симптоматическая терапия (обезболивающие препараты, инфузионная терапия, переливание эритроцитарной массы).
МКБ-10
Общие сведения
Причины мукормикоза
Основной путь заражения мукормикозом – ингаляционный. Кроме того, реализация инфекции происходит чрескожным способом при загрязнении почвой обширных ран, нанесении татуировок в антисанитарных условиях, использовании контаминированного спорами медицинского инструментария (при инъекциях у наркоманов, применении медицинских зондов), через желудочно-кишечный тракт при потреблении инфицированных продуктов, лекарств.
Патогенез
Для патогена характерен быстрый инвазивный рост. Повреждение эндотелия кровеносных сосудов является основным звеном патогенеза заболевания. Происходит ангиоинвазия возбудителя, что способствует формированию сосудистого тромбоза с образованием некрозов тканей, а также гематогенной и лимфогенной диссеминации инфекционного агента. Предотвращению развития патологического состояния содействует деятельность мононуклеарных и полиморфноядерных фагоцитов, а также поддержание рH организма человека на определенном уровне. Таким образом, нейтропения, ацидоз при сахарном диабете, постоянный прием кортикостероидов с последующим снижением активности бронхоальвеолярных макрофагов благоприятствует распространению зигомицет.
При оседании грибов в легких формируется мукорома с неспецифическими рентгенологическими признаками в виде очагов и фокусов. Образуется зона воспаления, некроза, возможно формирование абсцессов. При тромбозе и ишемии легочной ткани не исключено присоединение вторичной инфекции.
Классификация
Мукормикоз является агрессивной инфекцией. В патологический процесс могут вовлекаться различные органы и ткани. Данному явлению способствует возможность лимфогенной и гематогенной диссеминации возбудителя. В связи с поражением определенных органов-мишеней выделяют следующие формы мукормикоза:
Симптомы мукормикоза
Клиническая картина зависит от вида поражения. Для риноцеребральной формы на начальных стадиях характерна симптоматика бактериального синусита. Пациентов беспокоят односторонние боли в области пораженной пазухи, иногда появляется отделяемое темного цвета из носа. При дальнейшем прогрессировании инфекции боль распространяется на область глазного яблока, формируется конъюнктивит, отек мягких тканей, развивается некроз твердого и мягкого неба, снижается острота зрения. Температурная реакция развивается лишь у части больных. При вовлечении в процесс тройничного и лицевого нервов нарушается чувствительность кожи лица, возникает птоз век. За счет агрессивного инвазивного роста возможно распространение инфекции в ЦНС. Важным симптомом в данном случае является носовое кровотечение. К клинике основного заболевания присоединяются головные боли, обмороки, различные степени выраженности нарушения сознания.
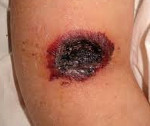
При легочном варианте мукормикоза пациенты жалуются на одышку, боль в грудной клетке, кашель, кровохарканье, лихорадку. При прогрессировании патологии значительная часть легочной паренхимы некротизируется. Опасность данной формы состоит в возможности вовлечения в процесс крупного сосуда с развитием массивного кровотечения. Кожный мукормикоз развивается при контаминации кожного покрова. Характерно формирование отека, гиперемии, некротических изменений с черным струпом в месте внедрения возбудителя. Поражается подкожно-жировая клетчатка, фасции, мышцы, кости. Мукормикоз ЖКТ проявляется тошнотой, рвотой, болями в брюшной полости, вздутием живота, наличием крови в стуле.
Диссеминированная форма заболевания развивается в результате распространения инфекции из первичного места внедрения возбудителя. Характерно поражение различных органов как изолированно, так и совместно. Случаи изолированного повреждения встречаются, главным образом, у наркоманов. Клиническая картина зависит от степени нарушения функции вовлеченных структур. При вторичном поражении ЦНС характерно нарастание центральной неврологической симптоматики с развитием комы.
Осложнения
В случае поражения ЦНС при риноцеребральном мукормикозе частым осложнением является тромбоз кавернозного синуса, внутренней сонной артерии с развитием инфаркта мозга. Возможно развитие слепоты при инфаркте сетчатки и поражении зрительного нерва. Легочная форма опасна формированием массивного кровотечения, острой дыхательной недостаточности. Ишемизированная и некротизированная легочная ткань служит хорошей питательной средой для патогенной микрофлоры. Такие условия способствуют возникновению вторичных пневмоний. При мукормикозе ЖКТ возможна перфорация кишечника с развитием перитонита, массивной кровопотери. Основной опасностью всех форм является возможность дальнейшего распространения инфекции путем гематогенной диссеминации.
Диагностика
Отсутствие специфических жалоб и клинических симптомов, а также относительная редкость заболевания не позволяет на стадии первичного осмотра выявить мукормикоз. На данном этапе важную роль играет сбор анамнеза с выяснением факторов риска. В диагностике зигомикоза используются следующие методы:
Дифференциальная диагностика проводится с бактериальными синуситами, пневмониями различной этиологии, инфекционными энтероколитами с явлениями гемоколита, лихорадкой неясного генеза. Кроме того, необходимо исключить другие плесневые микозы, такие как аспергиллез и пециломикоз.
Лечение мукормикоза
При выявлении заболевания необходима консультация инфекциониста, невролога, пульмонолога, гастроэнтеролога, хирурга. Лечение проводится в стационаре, при необходимости – в отделении реанимации и интенсивной терапии. Основой терапии данной нозологии является хирургическая санация очага инфекции (иссечение некротизированных тканей, резекция легких и т. д.) совместно с приемом антимикотических препаратов. Для медикаментозного лечения используется амфотерицин В, дискутируется роль интраконазола, позаконазола, равуконазола. Необходима компенсация факторов риска (кетоацидоза при лечении сахарного диабета, отмена иммуносупрессоров, глюкокортикостероидов). По показаниям проводится симптоматическая терапия (остановка кровотечения, инфузионная терапия).
Прогноз и профилактика
Прогноз при своевременном выявлении и правильно подобранной терапии относительно благоприятный. Современные методы лечения мукормикоза позволили снизить некогда 100% летальность. Выживаемость при риноцеребральной форме выше, чем при легочной и диссеминированной. Специфическая профилактика не разработана. Неспецифическая защита направлена на устранение факторов риска: соблюдение рекомендаций врача при коррекции нарушений, вызванных сахарным диабетом, рациональное использование иммуносупрессоров под контролем общего анализа крови, назначение глюкокортикоидов в минимальных дозах, использование медицинского инструментария, прошедшего специальную обработку, или одноразовых материалов, употребление свежих продуктов питания.
Три случая мукоромикоза у больных сахарным диабетом (Московская область)
Полный текст:
Аннотация
Мукоромикоз — это агрессивная грибковая инфекция, так называемый фитомикоз — общий термин для обозначения спектра заболеваний, вызываемых грибами класса Mucorales [2]. Мукоромикозы в Северной Европе встречаются редко (эпизодически завозятся из стран Средиземноморья или Америки), что нередко ведет к фатальным диагностическим ошибкам. В последнее десятилетие случаи мукоромикоза зарегистрированы в Московской области; наш опыт лечения этого заболевания может оказаться полезным эндокринологам.
Ключевые слова
Для цитирования:
Древаль А.В., Губкина В.А., Камынина Т.С., Лосева В.А., Мельникова Е.В., Зенгер В.Г., Ашуров З.М., Исаев В.М., Слоева А.И., Макаренко М.Ф., Рябцева А.А., Лучков М.Ю., Крючкова Г.С. Три случая мукоромикоза у больных сахарным диабетом (Московская область). Проблемы Эндокринологии. 2004;50(5):39-44. https://doi.org/10.14341/probl11524
For citation:
Dreval’ A.V., Gubkina V.A., Kamynina T.S., Loseva V.A., Mel’nikova E.V., Zenger V.G., Ashurov Z.M., Isaev V.M., Sloeva A.I., Makarenko M.F., Ryabtseva A.A., Luchkov M.Yu., Kryuchkova G.S. Three cases of mucoromycosis in patients with diabetes mellitus (Moscow region). Problems of Endocrinology. 2004;50(5):39-44. (In Russ.) https://doi.org/10.14341/probl11524
Мукоромикоз — это агрессивная грибковая инфекция, так называемый фитомикоз — общий термин для обозначения спектра заболеваний, вызываемых грибами класса Mucorales [2]. Мукороми- козы в Северной Европе встречаются редко (эпизодически завозятся из стран Средиземноморья или Америки), что нередко ведет к фатальным диагностическим ошибкам. В последнее десятилетие случаи мукоромикоза зарегистрированы в Московской области; наш опыт лечения этого заболевания может оказаться полезным эндокринологам.
Грибковую инфекцию могут вызвать следующие виды грибов: Rhizopus, Rhizomucor, Absidia, которые встречаются чаще всего, а также штаммы Ми- сог и Cunnighamella. Несмотря на широкую распространенность этих видов грибов в природе, например в почве, сдобном тесте, заплесневелом хлебе, а также в больничных помещениях, они редко провоцируют болезни [2].
Инициирующим моментом в развитии мукоромикоза является вдыхание или заглатывание спор, но описан и контактный путь их проникновения через загрязненную повязку. Выделяют риноцереб- ральную, легочную, кожную, гастроинтестинальную и диссеминированную формы заболевания [5]. При сахарном диабете чаще всего (в 80% случаев) встречается риноцеребральный мукоромикоз [2, 4].
Риноцеребральный мукоромикоз впервые был описан 57 лет тому назад. Входными воротами для грибков является носоглотка. Инвазия грибка сопровождается повреждением носа и близлежащих тканей [5]. Характерные симптомы — головная боль и боль в области лица, заторможенность, которые развиваются на фоне выраженной декомпенсации сахарного диабета с явлениями кетоацидоза. После коррекции метаболических нарушений симптомы могут сохраняться, если не проводится специфическое лечение [5, 6].
Головная боль и/или боль в области лица свидетельствуют о распространении процесса на область параназальных синусов и орбит глаз. Поражение последних может проявляться протрузией глазных яблок и снижением зрения. При осмотре видны кровянистые выделения из носа, целлюлит, характерные черные струпья на небе (проявление геморрагического некроза, обусловленного инвазией микроорганизмов в кровеносные сосуды, их окклюзией, развитием артериита).
Поздними осложнениями являются паралич лицевого нерва, судороги и гемиплегия. До внедрения комбинации радикальной хирургии и терапии амфотерицином В смертность превышала 90%, но и в настоящее время она остается достаточно высокой, достигая, по некоторым данным, 50—85% [6].
Диагноз ставят на основании данных прямой микроскопии биоптата ткани (исследование выделений или мазков со слизистых оболочек носа неинформативно). Выявляются гифы грибов видов Rhizopus, Mucor или Absidia неравномерной толщины от 3 до 20 мкм. Угол разветвления нитей различен, но чаще тупой. Нити мицелия несептированные, с двухконтурной оболочкой и крупнозернистой цитоплазмой. Они окрашиваются гематоксилином и эозином нечетко, лучше всего выявляются при импрегнации серебром, особенно по методике Гомори—Грокотта [1] (рис. 1, 2).
Лечение следует назначать сразу при выявлении характерных клинических симптомов заболевания, не дожидаясь гистологического подтверждения диагноза, что существенно для благоприятного прогноза заболевания. Амфотерицин В остается средством выбора, причем характер чувствительности к нему in vitro не имеет значения. Рекомендуется начинать лечение с пробной дозы препарата (1 мг вводят внутривенно в течение 1 ч), а при отсутствии побочных эффектов дозу препарата ступенеобразно увеличивают до 5, 10, 20 и 40 мг (4—6-часо- вые инфузии, повторяющиеся через 6 ч). При достижении эффекта переходят к поддерживающей терапии из расчета 1 мг амфотерицина В на 1 кг массы тела в сутки. При нарушении функции почек используют минимальную дозу препарата. Если после назначения пробной дозы развивается аллергическая реакция, допустимо повторное назначение минимальной дозы амфотерицина В в условиях интенсивного наблюдения.
Лечение амфотерицином В сочетают с хирургическим удалением пораженных тканей. Значение быстрого, активного хирургического вмешательства и компенсации сахарного диабета нельзя недооценивать — при средней тяжести заболевания возможно излечение после устранения лишь одного кетоацидоза.
Использование гипербарической оксигенации, направленное на устранение тканевой гипоксии, ацидоза и дающее антифунгицидный эффект, улучшает перспективы излечения [3, 6]. В качестве симптоматического лечения применяют антигистаминные препараты.
Легочная форма мукоромикоза в типичном случае характеризуется клинической картиной инфаркта легкого, хотя возможны и другие клинические варианты. Рентгенологически выявляется пятнистая инфильтрация с тенденцией к слиянию инфильтратов и образованию полостей. Используется хирургическое лечение (лоботомия или сегментарная резекция пораженного участка легкого) на фоне терапии амфотерицином В.
Мы располагаем 3 наблюдениями мукоромикоза (риноцеребральная форма), развившегося у больных сахарным диабетом.
Больная А., 13 лет, проживавшая в Московской области, находилась в детском реанимационном отделении МОНИКИ им. М. Ф. Владимирского с 23.08 до 02.10.95.
Клинический диагноз: сахарный диабет типа 1, тяжелая форма, декомпенсированный. Диабетический кетоацидоз. Глубокий микоз (мукоромикоз) левой половины носа, перегородки носа, основной пазухи. Микотический (мукорозный) сепсис. Абсцессы левой лобной и височной долей головного мозга. Очаговый гнойный менингит. ДВС-син- дром, тромбоз левой внутренней яремной вены, тромбоз сигмовидного синуса слева. Острые язвы желудка и двенадцатиперстной кишки. Массивное желудочно-кишечное кровотечение. Постгеморрагическая анемия. Отек легких. Отек головного мозга.
Родилась от 1-й беременности. Мать (первородящая в возрасте 16 лет) умерла от портального цирроза печени. Отец неизвестен. По данным амбулаторной карты, в анамнезе — корь, в 2,5 года — термический ожог спины, в 10 лет — аппендэктомия.
Заболевание началось с повышения температуры тела до субфебрильных цифр, снижения аппетита, прогрессирующей общей слабости. В состоянии сопора 21.08.95 госпитализирована в реанимационное отделение по месту жительства. На основании данных клинико-рентгенологического исследования была диагностирована очаговая пневмония, тяжелая форма; дыхательная недостаточность II степени, сердечно-сосудистая недостаточность II степени. Выявленные гипергликемия (9,7—15,0 ммоль/л) и ацетонурия позволили поставить диагноз сахарного диабета в состоянии кетоацидоза.
Проведено обследование. Анализ крови — палочкоядерный сдвиг (п. 11%, с. 76%), СОЭ 3 мм/ч. Анализ мочи: относительная плотность 1020, белок 0,33%о, лейкоциты 3—4 в поле зрения, эритроциты 35—40 в поле зрения, гиалиновые цилиндры 0—1 в поле зрения, сахар 2%, ацетон резко положительный. ЭКГ: изменения миокарда метаболического характера.
Проведены антибактериальная терапия (парентеральное введение гентамицина, оксациллина), инсулинотерапия (дробное введение быстродействующего инсулина под контролем показателей гликемии в суточной дозе 20—22 ЕД), симптоматическая терапия, направленная на коррекцию водноэлектролитного обмена и кардиопульмонологиче- ских нарушений.
23.08.95 больная переведена в детское реанимационное отделение МОНИКИ им. М. Ф. Владимирского в состоянии диабетической гипергликемической прекомы, осложненной развитием отека мозга. Температура субфебрильная. Неоднократно отмечались периоды ацетонурии. Проведены адекватная инсулинотерапия, коррекция водно-электролитных и метаболических нарушений, продолжена антибактериальная терапия, осуществлены гепаринотерапия, парентеральное введение дексаметазона. Неврологом диагностированы эндогенная энцефалопатия, отек вещества и оболочек головного мозга. Осмотр окулиста выявил сужение сосудов глазного дна.
24.08 интубирована через левую половину носа. Отмечены отечность и гиперемия слизистой оболочки носа справа.
26.08, несмотря на нормализацию температуры тела, отмечено ухудшение состояния: появились заторможенность, скандированная речь, запах ацетона изо рта (частота дыхания 32 в минуту, шумное дыхание, позывы на рвоту). Гликемия — 15,3 ммоль/л.
30.08 возникли острая потеря зрения на левый глаз, глазодвигательные нарушения и отечность левого глаза. Диагностированы частичный парез III нерва, полный парез VI нерва, токсический ретробульбарный неврит. На следующий день развился отек левой половины лица. Осмотрена ЛОР-вра- чом: слева слизистая оболочка носа умеренно ги- перемирована, покрыта беловатым налетом. На твердом небе трудно снимающийся грязно-серый налет. Соскоб со слизистой оболочки носа и глотки направлен на цитологическое исследование. Рентгенография придаточных пазух: гайморит слева (при пункции отделяемое не получено). Соскоб со слизистой оболочки полости рта выявил в большом количестве элементы дрожжеподобного грибка на фоне воспалительной инфильтрации.
01.09. Глаз не открывается, появились гиперемия левой половины лица и экзофтальм. ЛОР-врач поставил диагноз гаймороэтмоидосфеноидита. Усилена дегидратационная терапия, рекомендованы парентеральное введение эуфиллина, сернокислой магнезии, гепарина, анемизация носа. Инфекционистом назначен дифлюкан (50 мл).
02.09 выявлен большой некротический отек задней стенки глотки.
02.09 возникли боли в правой паховой области, затрудненное дыхание, остановка сердца. Произведена дефибрилляция. Рентгенография легких без патологии, на ЭКГ перегрузка правых отделов сердца. Состояние расценено как тромбоэмболия мелких ветвей легочной артерии. Гликемия варьировала в пределах 21,2—13,3—18,1 ммоль/л, кето- нурия (2+).
В связи с выявленным симптомокомплексом (торпидное течение, системный характер процесса с явлениями васкулита, язвенно-некротический процесс на слизистой оболочке глотки, отек левого века, изменения в мочевом осадке, повышение АД без отеков) проведен дифференциальный диагноз между гранулематозом Вегенера и системной красной волчанкой.
04.09 осмотрена невропатологом: кома I степени. Зрачки S > D, фотореакция их угнетена. Симптом Хвостека (+) слева. Мышечный тонус снижен. Сухожильные рефлексы с рук резко угнетены S > D, с ног, брюшные отсутствуют, симптом Бабинского (+) слева. Незначительная ригидность мышц шеи. Заключение: не исключается менингоэнцефалит на фоне диабетической энцефалопатии. Кома I степени, возможно, грибковой природы. Рекомендованы сосудистая терапия, произведена люмбальная пункция, подтвердившая менингоэнцефалит. В ликворе роста бактериальной флоры не выявлено.
12.09 обнаружены некротические изменения перегородки носа, приведшие к выпадению ее куска, вдавлению спинки носа. Взята биопсия.
13.09 развилось желудочно-кишечное кровотечение. По данным фиброгастроскопии диагностированы язва луковицы двенадцатиперстной кишки, эрозивный бульбит, тромб диаметром 1,7—2 см.
15.09 зарегистрировано повышение АД до 220/ 120 мм рт. ст.
Консультирована иммунологом. В дифференциально-диагностическом ряду обсуждались следующие заболевания: гранулематоз Вегенера, сепсис, грибково-бактериальная септицемия, опухоль мозга, туберкулез, саркоидоз. Продолжали инсули- нотерапию, антибиотико- и противогрибковую терапию. К лечению добавлены метипред (20 мг/кг/ сут), цитостатики (циклофосфан 1000 мг/м 2 ). Несмотря на проводимую терапию, состояние прогрессивно ухудшалось.
27.09 на теле появилась петехиальная геморрагическая сыпь.
28.09. Результаты КТ головного мозга: разрушение стенок левой гайморовой пазухи в задних отделах, клеток решетчатой кости, передних отделов основной кости и ее левых крыльев. В этих местах определяются плотное (гнойно-некротическое) содержимое и пузырьки газа. Эти же изменения визуализируются в мягких тканях подвисочной области слева. В ткани головного мозга очаги повышенной (геморрагической) плотности в подкорковых зонах с обеих сторон и резкое расширение ликворной системы мозга на всем протяжении.
29.09 по данным гистологического исследования биоптата перегородки носа поставлен диагноз мукоромикоза.
01.10 в 20 ч — повторное желудочно-кишечное кровотечение.
Больной Б., 42 лет. 20.09.02 переведен в Л ОР- клинику МОНИКИ им. М. Ф. Владимирского из Пушкинской ЦРБ с диагнозом: острый правосторонний гнойный гемисинусит. Флегмона правой орбиты. Susp. BL верхней челюсти. Слепота правого глаза. Сепсис? Сахарный диабет типа 2 средней степени тяжести в фазе декомпенсации.
При поступлении предъявлял жалобы на затруднение носового дыхания, отсутствие зрения на правый глаз, ограничение движения глазного яблока, невозможность открыть правый глаз, онемение мягкого неба и правой половины лица, снижение обоняния и вкуса, общую слабость, температуру до 37°С.
Сахарный диабет диагностирован весной 2002 г. на основании гипергликемии. Компенсация достигалась диетой № 9.
11.09.02 госпитализирован в хирургическое отделение Пушкинской ЦРБ с острым панкреатитом. Выявлена высокая гипергликемия (до 22 ммоль/л), ацетонурия (4+). Проводили инсулинотерапию (дробно вводили инсулин короткого действия в суточной дозе 18 ЕД), детоксикационную, антибактериальную терапию.
16.09 возникли экзофтальм, птоз, исчезло зрение на правый глаз.
19.09 по данным РКТ головного мозга диагностировано острое нарушение мозгового кровообращения (в правой лобной области участки пониженной плотности размером 33,5 х 21 х 20 мм), в связи с чем 20.09 экстренно переведен в ЛОР-отделе- ние МОНИКИ им. М. Ф. Владимирского, где произведена пункция правой гайморовой пазухи. Получено гнойно-кровянистое отделяемое.
Объективный статус: состояние тяжелое. В сознании, контактен, адинамичен. Кожные покровы бледные. Со стороны легких, сердца, желудочно- кишечного тракта патологии не выявлено. ЧСС 73 в минуту. АД 130/90 мм рт. ст. Клинический анализ крови: НЬ 136 г/л, эр. 4,5 • 10 12 /л, л. 8,2 • 10 9 /л; СОЭ 55 мм/ч; сахар крови 13,5 ммоль/л.
ЛОР-статус: в задних отделах нижних носовых раковин выражен отек, больше справа, перегородка искривлена. Данные фиброриноскопии: в полости носа справа — слизисто-кровянистое отделяемое; левая полость свободна. Задняя риноскопия выявила отек слизистой оболочки левой хоаны, фибринозный налет на заднем конце правой нижней носовой раковины.
Осмотр окулиста: правосторонний экзофтальм, выраженная гиперемия и отек верхнего века правого глаза. Глазная щель закрыта. Хемоза нет. Зрачок на свет не реагирует. Зрение на правый глаз отсутствует. Правое глазное яблоко неподвижно. Снижена чувствительность верхней трети щеки и правой половины лба.
На основании вышеописанного был поставлен диагноз: сахарный диабет типа 2 средней степени тяжести, декомпенсированный; правосторонний гнойный гемисинусит, экзофтальм, полная офтальмоплегия, птоз, амавроз экстрабульбарного генеза справа. Не исключались BL верхней челюсти и объемное образование лобной доли справа.
Продолжена антибиотикотерапия: тиенам 500 мг 4 раза в сутки внутривенно, детоксикация — рео- полиглюкин 400,0 мл внутривенно, анальгин 2,0 г, димедрол, лазикс внутримышечно.
23.09 отмечено повышение температуры до 38°С. Гликемия 15—17 ммоль/л. Офтальмологический статус — без изменений. ЛОР-статус: отечность слизистой оболочки, геморрагические корки и фибринозные налеты на слизистой оболочке правого носового хода. На слизистой оболочке твердого неба — участки изъязвлений округлой формы желтоватого цвета, небольшая асимметрия неба. Рентгенологически определялось затемнение клеток решетчатого лабиринта справа. Произведены пункция правой гайморовой пазухи (получено 3— 4 мл мутного жидкого гноевидного отделяемого) и биопсия слизистой оболочки твердого неба справа (в области изъязвлений и на границе со здоровой тканью, материал направлен на гистологию и цитологию). Выявлена полость размером 1,5 х 0,7 см, ограниченная костью твердого неба, с возможным некротическим детритом.
24.09 отмечено прогрессирующее ухудшение (больной в сопоре, появились слабость в левой руке, асимметрия лица, девиация языка влево). Невропатолог не исключал объемное образование правой лобной доли. Окулист диагностировал тотальную офтальмоплегию OD, левосторонний гемипарез.
25.09 на РКТ головного мозга обнаружены зоны пониженной плотности в лобной доле и затылочной области справа, воспалительные изменения придаточных пазух носа, изменения в медиальных отделах правой орбиты. Произведена фронтоэт- моидогайморотомия справа (из полости носа удалены фрагменты тканей черного цвета). Выявлено частичное разрушение медиальной костной стенки орбиты.
С целью дифференциального диагноза между воспалительным, паранеопластическим процессом в веществе головного мозга и острым нарушением мозгового кровообращения произведена люмбальная пункция. Получена прозрачная жидкость: ци- тоз 64/3, белок 0,79 г/л, положительная реакция Панди, лимфоциты 26, нейтрофилы 36, макрофаги 1, полибласты 1. Диагностирован вторичный менингоэнцефалит.
30.09 при цитологическом исследовании соско- ба твердого неба и материала, полученного из полости носа и гайморовой пазухи, обнаружены нити мукорозных грибов. Заключение: мукороз. Диагноз мукоромикоза придаточных пазух носа (риноцеребральный вариант) подтвержден в Центре глубоких микозов. Рекомендовано лечение: амфотерицин В, ламизил по 1 таблетке 3 раза перорально, инфузии гемодеза, реополиглюкина. На фоне интенсифицированной инсулинотерапии поддерживался удовлетворительный уровень компенсации углеводного обмена (уровень гликемии 6,5—7,1 ммоль/л).
04.12 в офтальмологическом отделении МОНИКИ им. М. Ф. Владимирского произведены экзентерация правой орбиты и правосторонняя гайморотомия по Денкеру. Гистологически мукороз обнаружен в зрительном нерве, мягких тканях и костных фрагментах орбиты, в слизистой оболочке придаточных пазух носа.
На фоне введения амфотерицина В (50 000/сут), ципрофлоксацина (20 мг 2 раза в сутки) состояние стабилизировалось. Контрольная КТ подтвердила регрессию энцефалита.
Больная М., 60лет, жительница Московской области, поступила в ЛОР-отделение МОНИКИ им. М. Ф. Владимирского 10.09.01 с диагнозом: опухоль правой гайморовой пазухи. Сахарный диабет типа 2 средней степени тяжести, субкомпенси- рованный.
Предъявляла жалобы на общую слабость, головную боль, головокружение, отечность правой половины лица, снижение слуха, боль в заушной области, нарушение глотания, поперхивание.
Заболевание манифестировало появлением слизисто-гнойного отделяемого из носа, головной боли. Диагностирован гайморит, проведена пункция верхнечелюстной пазухи (получено гнойное отделяемое), начата антибиотикотерапия (клафоран, гентамицин) — без эффекта: прогрессивно нарастал отек правой половины лица, развился парез лицевого нерва, возникло затрудненное глотание и поперхивание при приеме пищи. Отмечено повышение температуры до фебрильных цифр. Консультирована в областном онкодиагностическом диспансере, заподозрено новообразование правой гайморовой пазухи. Сахарный диабет типа 2 в течение 12 лет. Получала пероральные сахароснижающие препараты, с 1999 г. переведена на инсу- линотерапию.
История жизни — без особенностей.
Осмотрена отоларингологом МОНИКИ им. М. Ф. Владимирского: выявлен выраженный плотный отек правой половины лица, распространяющийся на верхнее и нижнее веко, область проекции верхнечелюстной пазухи, скуловую дугу. В правом носовом ходу определялось слизисто-гнойное отделяемое.
Неврологический осмотр: парез лицевого нерва. Бульбарный синдром. Диабетическая полинейропатия. Для исключения прорастания новообразования из верхнечелюстной пазухи в полость черепа рекомендовано проведение КТ головного мозга.
Заключение челюстно-лицевого хирурга: опухоль гайморовой пазухи справа.
11.09 под местной анестезией проведена пункция правой гайморовой пазухи (получено умеренное количество гнойного отделяемого). Антибактериальная терапия (внутримышечно гентамицин, кефзол, внутривенно капельно метрогил) без эффекта. Отмечена неадекватность поведения больной, спутанность сознания, в связи с чем повторно осмотрена невропатологом. Заключение: бульбарный синдром, невропатия лицевого нерва центрального генеза, нарушение со стороны высших корковых функций, вероятно, обусловленное интоксикацией. К проводимой терапии добавлен диа- карб, аспаркам. Рекомендовано проведение КТ головного мозга в динамике.
12.09 проведена ревизия задних отделов носовой полости. Обнаружено плотное «инородное тело» черного цвета длиной 4 см. Полученный материал отправлен на гистологическое исследование, выявившее полный некроз всех слизистых структур носовой раковины с признаками гнойной инфильтрации. В последующие дни неоднократно пунктировали верхнечелюстную пазуху с получением от 3 до 5 мл гноя.
17.09 выявлен некроз слизистой оболочки в области переднего края нижней носовой раковины. Уровень гликемии варьировал от 7,4 до 15,0 ммоль/л. Повторно осмотрена эндокринологом, заподозрен мукоромикоз. К лечению рекомендовано добавить дифлюкан.
17.09 КТ головы: образование из правой гайморовой пазухи распространяется в ретробульбарное пространство правой орбиты. Разрушение передней, верхней и медиальной стенок правой верхнечелюстной пазухи.
04.10 на консилиуме с участием радиолога, невропатолога, терапевта, эндокринолога, гематолога, окулиста обоснована необходимость проведения дифференциального диагноза между банальным воспалительным процессом (остеомиелит верхней челюсти), специфическим процессом (глубокий микоз), болезнью Вегенера и неопластическим процессом (саркома, плазмоцитома).
05.10 дерматологом рекомендовано исключать лепру, Lues III.
ЛОР-статус: обширная язвенно-некротическая поверхность, начинающаяся от преддверия носа справа, распространяющаяся по дну носа на латеральную стенку правой половины носа (нижнюю носовую раковину). В полости носа слизисто-гнойное отделяемое (взята биопсия полости носа).
Учитывая распространенность патологического процесса, подтвержденную данными КТ-исследования, и малоинформативность биопсии из полости носа (дважды неинформативную), принято решение о проведении правосторонней гайморотомии с расширенной биопсией, которая выполнена 24.09. По данным гистологического исследования нельзя исключить гранулематоз Вегенера, сифилис. Осмотрена сифилидологом — данных, указывающих на сифилис, нет.
На основании бактериологического анализа со- скоба из полости носа диагноз лепры снят.
Таким образом, мукоромикоз во всех случаях развился у больных сахарным диабетом. В 1-м наблюдении сахарный диабет был тяжелого течения с кетоацидозом, который не удалось устранить, несмотря на активную инсулинотерапию и другую проводимую специальную терапию. Во 2-м и 3-м случаях сахарный диабет был средней степени тяжести и протекал более благоприятно. Во всех случаях манифестация мукоромикоза сопровождалась декомпенсацией сахарного диабета, что в свою очередь утяжеляло течение мукоромикоза и затрудняло проведение адекватного оперативного лечения, требующего иссечения пораженных тканей в пределах здоровых.
Как видно из 2 первых наблюдений, поздняя диагностика мукоромикоза и связанное с этим позднее начало противогрибковой терапии амфотерицином В привели не только к распространению глубокого микоза на близлежащие ткани лица при риноцеребральной форме заболевания, но и к отсеву грибка через кровяное русло, формированию абсцессов мозга. Исходя из этого, следует подчеркнуть необходимость раннего начала специфического противогрибкового лечения при обнаружении очагов некроза на слизистых оболочках носа и глотки, т. е. уже при подозрении на мукоромикоз, не дожидаясь гистологического подтверждения диагноза.
Лечение мукоромикоза амфотерицином В необходимо продолжать даже при плохой переносимости препарата, так как прекращение терапии может привести к смерти больного. При легких формах заболевания в некоторых случаях допускается продолжение терапии орунгалом, дифлюканом, использование местных аппликаций и промываний амфотерицином В, как во 2-м и 3-м наблюдениях.
Учитывая схожесть клинической картины риноцеребральной формы мукоромикоза со срединной гранулемой лица, системным васкулитом — гранулематозом Вегенера, опухолевым поражением носоглотки, при возникновении подозрения на одно из перечисленных заболеваний необходимо включать мукоромикоз в дифференциальный ряд и проводить биопсию пораженной ткани, так как только она позволяет верифицировать мукоромикоз. В 1-м случае длительное исследование мазков и со- скобов со слизистой оболочки полости рта, а также уникальность мукоромикоза для Московской области привели к позднему установлению диагноза.
Итак, мукоромикоз, ранее считавшийся редким для России заболеванием, теперь относительно часто встречается в Московской области, чему, вероятно, способствует широкое внедрение антибиотиков в клиническую практику.