мультифокальный тип роста с доминантным узлом что это
Мультифокальный тип роста с доминантным узлом что это
1. Аббревиатура:
• Медуллярный рак щитовидной железы (МРЩЖ)
2. Синоним:
• Нейроэндокринный рак щитовидной железы
3. Определения:
• Редкая нейроэндокринная злокачественная опухоль, которая происходит из продуцирующих кальцитонин парафолликулярных С-клеток щитовидной железы
• Наследственные формы МРЩЖ:
о Синдромы множественной эндокринной неоплазии
о Семейный МРЩЖ
1. Общая характеристика:
• Лучший диагностический критерий:
о Солидное образование щитовидной железы с метастазами в ипсилатеральных шейных лимфоузлах
• Локализация:
о Щитовидная железа
о Метастазы в лимфоузлах: уровень VI и верхнее средостение:
— Реже: уровни III и IV, заглоточные лимфоузлы
• Размер:
о 2-25 мм; 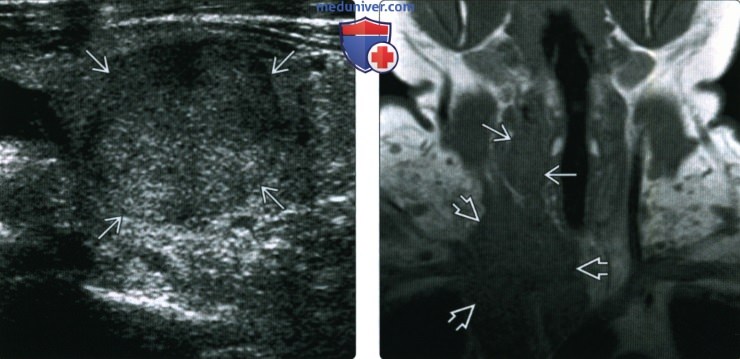
(Справа) При МРТ Т1ВИ в коронарной проекции у пациента, которому выполнена тиреоидэктомия по поводу спорадического медуллярного рака щитовидной железы, справа, в ложе щитовидной железы определяются признаки рецидива. Крупная инфильтрирующая опухоль спускается в верхнее средостение, окружает сосуды и сдавливает правую яремную вену. Образование является рецидивом медуллярного рака.
2. КТ при медуллярном раке щитовидной железы:
• КТ с контрастированием:
о Неоднородное образование низкой плотности с четкими контурами
о Может быть множественным, особенно при наследственных формах
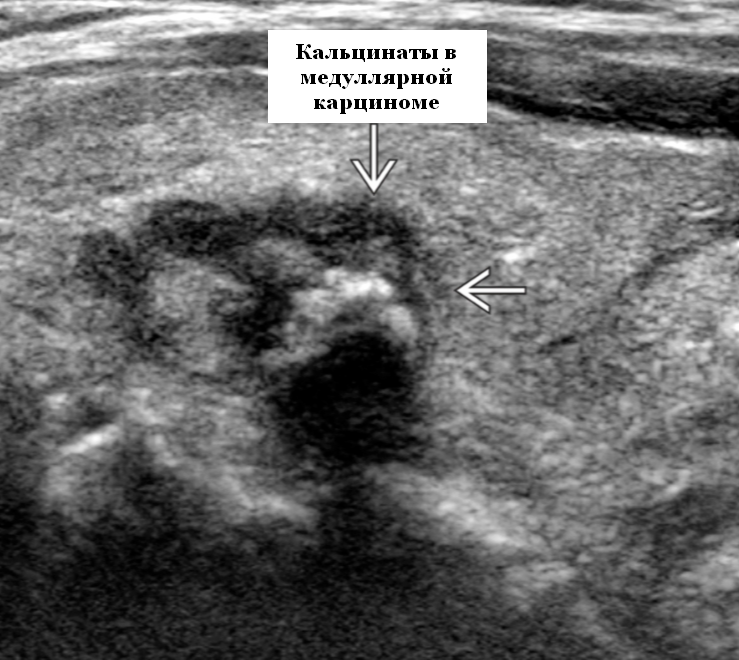
о ± кальцификаты в первичном очаге и/или узлах:
— Мелкие или грубые кальцификаты:
Мелкие кальцификаты больше характерны для сосочкового рака щитовидной железы
о Метастазы в лимфоузлах обычно солидные
3. МРТ при медуллярном раке щитовидной железы:
• Чаще всего выглядит как образование с четкими контурами + метастазы в ипсилатеральных лимфоузлах
• Возможны нечеткие контуры и инвазия за пределы железы
• В отличие от сосочкового рака, лимфоузлы почти никогда не выглядят кистозными и не имеют интенсивного сигнала на Т1 ВИ
4. УЗИ при медуллярном раке щитовидной железы:
• Серошкальное УЗИ:
о Гипоэхогенное образование щитовидной железы с неправильными контурами
• Цветовая допплерография:
о Гиперваскуляризация с неравномерным распределением сосудов
5. Сцинтиграфия:
• ПЭТ:
о Далеко не всегда накапливает ФДГ:
— Велика вероятность ложноотрицательного результата
— Выполняется только в случае повышения уровня маркеров опухоли, но нормальных результатов других исследований
• Йод-131 МИБГ:
о Позволяет провести поиск метастазов во всех областях
• Сцинтиграфия с октреотидом (индий-111 пентреотид):
о Из-за физиологического захвата препарата печенью возможно пропустить метастазы данной локализации
• Углерод-11 метионин, возможно, покажет свою эффективность
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Для первичного обследования при наличии узлов щитовидной железы чаще всего используется УЗИ:
— Одновременно можно выполнить тонкоигольную биопсию
— Толстоигольная биопсия более предпочтительна, поскольку имеет большую чувствительность
о КТ с контрастированием необходима для оценки состояния лимфоузлов шеи и средостения:
— В отличие от дифференцированного рака, использование йодсодержащего контраста не противопоказано
• Протокол исследования:
о При выполнении КТ с контрастированием следует захватывать область карины, чтобы оценить состояние лимфоузлов средостения
в) Дифференциальная диагностика медуллярного рака щитовидной железы:
1. Многоузловой зоб:
• Увеличение щитовидной железы с появлением в ее толще множества узлов и грубых кальцификатов
2. Аденома щитовидной железы:
• Локальное образование без признаков инвазии
• Лимфоузлы не поражены
3. Дифференцированный рак щитовидной железы:
• Наиболее распространенная форма рака щитовидной железы
• Солидные или кистозные метастазы в лимфоузлах
4. Неходжкинская лимфома щитовидной железы:
• Диффузное увеличение щитовидной железы + образование с инфильтративным ростом
• В редких случаях очаги кальцификации и некроза
1. Общая характеристика:
• Этиология:
о 75-85% случаев МРЩЖ являются спорадическими:
— Внешняя причина не выявляется
— Не связан с предшествующими заболеваниями щитовидной железы
о 15-25% случаев МРЩЖ являются наследственными:
— Чаще бывают мультифокальными и/или инфильтративными
о Синдромы MEN2 типа:
— Аутосомно-доминантный наследуемый синдром
— MEN2A: мультифокальный МРЩЖ, феохромоцитома, гиперплазия паращитовидных желез, гиперпаратиреоз
— MEN2B: MEN2А + невриномы слизистых оболочек губ, языка, желудочно-кишечного тракта и конъюнктивы:
Чаще у молодых пациентов, более агрессивный вариант
о Семейный МРЩЖ:
— Аутосомно-доминантное наследование, единственная опухоль-медуллярная карцинома
— Позднее начало, по сравнению с MEN более скрытое течение
• Генетика:
о Связан с мутацией протоонкогена RET на хромосоме 10q11.2
— 100% встречаемость при семейной форме и 40-60% при спорадической
— У пациентов с отягощенным семейным анамнезом по МРЩЖ следует проводить скрининг на RET
2. Стадирование, классификация:
• Классификация Объединенного американского комитета по раку, 2010 год, 7 редакция:
о Стадии TNM аналогичны таковым для дифференцированного рака щитовидной железы
о В случае множественной опухоли ориентироваться следует на наибольший компонент
3. Микроскопия:
• Пролиферация крупных атипичных клеток с гранулярной цитоплазмой, форма от круглой до многоугольной
• В 80% случаев окрашивается на кальцитонин
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненный узел щитовидной железы
о Реже дисфагия, осиплость голоса, боль
о Повышение уровня кальцитонина крови:
— Используется в качестве скрининга для оценки тяжести процесса и для наблюдения в послеоперационном периоде
• Другие признаки/симптомы:
о Диарея как следствие повышения кальцитонина
о В редких случаях паранеопластические синдромы: кушингоиднось или карциноидный синдром
о Другие маркеры крови также могут повышаться:
— Раково-эмбриональный антиген
— Хромогранин А
• Клиническая картина:
о Пациент средних лет с образованием в нижней части шеи, либо пациент с отягощенным семейным анамнезом по MEN и обнаруженной при скрининге опухолью
2. Демография:
• Возраст:
о Средний: спорадическая форма = 50 лет; наследственная форма = 30 лет
о МРЩЖ, возникший в детском возрасте, обычно оказывается наследственным, особенно в случае MEN2B
• Пол:
о М > Ж у детей и европеоидов
• Эпидемиология:
о 5-10% от всех злокачественных опухолей щитовидной железы
о 14% всех смертей от рака щитовидной железы
о 10% всех злокачественных опухолей щитовидной железы детского возраста (MEN2)
3. Течение и прогноз:
• Может распространяться путем местной инвазии, лимфогенно и гематогенно
• У 75% больных на момент обращения к врачу уже имеются метастазы в лимфоузлах
• Отдаленные метастазы в легких, печени, костях
• Метастазы в легких обычно милиарные, напоминают туберкулез
• Общая пятилетняя выживаемость 75%; 10-летняя —56%
• Факторы благоприятного прогноза:
о Женский пол, молодой возраст на момент операции
о Синдром наследственного МРЩЖ или MEN2
о Размер опухоли
Редактор: Искандер Милевски. Дата публикации: 14.1.2021
Мультифокальный тип роста с доминантным узлом что это
Особенность поверхностного базальноклеточного рака заключается в том, что гистологически очень трудно очертить наружные края новообразования. В трехмерных реконструкциях было показано, что опухолевые комплексы формируют анастомозы и соединены друг с другом. В двухмерных гистологических срезах, однако, они часто выглядят как множественные маленькие независимые очажки. Если в срез попала свободная от опухоли область в крае резекции, патоморфолог может ошибочно сообщить клиницисту, что повреждение было удалено полностью. Между тем, чтобы быть абсолютно уверенным в таком заключении, необходимо изучение послойных серийный срезов.
Мультифокальные поверхностные изменения могут сочетаться с инвазивной опухолью.
Узловой базальноклеточный рак
Узловой базальноклеточный рак (солидный и аденоидно-кистозный типы). Это наиболее часто встречающийся вариант базальноклеточного рака, также известный как солидный, макроузловой, или хорошо ограниченный базальноклеточный рак. Составляет от 50 до 70% случаев всех форм базальноклеточного рака. При гистологическом исследовании дерма инфильтрирована хорошо ограничейными комплексами базалоидных опухолевых клеток. Опухолевые комплексы различных размеров и формы имеют периферические «палисады» и артифициальную ретракцию стромы. Они, как правило, узкими или широкими тяжами связаны с прилежащим эпидермисом или эпителием волосяных фолликулов. Эта связь лучше определяется в периферических отделах опухоли, так как лежащий над опухолью эпидермис часто изъязвлен. Комплексы часто содержит центральные зоны некроза, нередко с образованием кист. Дермальная строма в зоне опухоли состоит из клеточной волокнистой соединительной ткани с крупными участками миксоматоза.
Крупные или длительно существующие повреждения с изъязвлением называются солидно-изъявленными вариантами базальноклеточного рака. В центре опухолевых долек нередко наблюдаются центролобулярные некрозы или кистозное перерождение, в результате чего образуются крупные полости, заполненные безъядерным эозинофильным детритом. Такие узловые варианты базальноклеточного рака могут описательно классифицироваться как солидно-кистозные.
— Вернуться в оглавление раздела «Дерматология»
Узловые образования щитовидной железы: современные принципы диагностики и хирургического лечения
В данной статье описаны основные причины узловых образований щитовидной железы, механизм их образования. Основной акцент автора сделан на современные методы диагностики и лечения узловых образований щитовидной железы.
В последние десятилетия отмечается неуклонный рост числа пациентов с патологией щитовидной железы. Исследования, проводимые как у нас в стране, так и зарубежом, показывают, что истинного увеличения частоты эндокринных заболеваний не произошло, просто повысилось качество их диагностики. Сейчас каждый пациент может выполнить ультразвуковое исследование или сдать анализ для определения гормонов щитовидной железы. Зачастую УЗИ щитовидной железы проводится пациентам просто «заодно» с исследованием других органов. Улучшенная диагностика дает свой результат: по статистике у каждого второго- третьего жителя нашей страны есть признаки заболевания щитовидной железы. Между тем, повышения смертности от заболеваний щитовидной железы в последние десятилетия не отмечено.
Узлы щитовидной железы являются наиболее часто встречающимся видом патологии этого органа. Узлом называется участок, отличающийся по плотности или цвету при ультразвуковом исследовании от остальной ткани щитовидной железы и имеющий четкие границы. Если мы ощупываем железу и чувствуем в ней уплотнение с четкими границами- это узел. Если мы делаем УЗИ и видим светлое или темное пятно на фоне остальной ткани железы- это тоже узел. Увеличение обьема щитовидной железы, равно как и наличие в ней узлов, обозначается термином «зоб». О диффузном зобе говорят, когда ткань железы увеличена равномерно и не содержит никаких уплотнений. Узловым зобом называют ситуацию, сопровождающуюся появлением узлов в ткани железы. По современным данным, при ультразвуковом исследовании у 30-67% жителей Росси в ткани щитовидной железы могут быть выявлены узлы. В подавляющем большинстве случаев (95%) узлы эти являются доброкачественными, и только у 5% пациентов они представляют собой злокачественные опухоли. С возрастом частота выявления узлов возрастает. У детей узлы щитовидной железы- редкость, в то время как в возрасте 60 лет и старше до 80% людей имеют узлы. Но у детей и мужчин злокачественные узлы выявляются в 2 раза чаще, чем у взрослых и женщин соответственно. Соотношение мужчин и женщин примерно 1:10.
Узловые образования могут быть как доброкачественными (коллоидные узлы, фолликулярные аденомы, кисты и воспалительные заболевания щитовидной железы), так и злокачественными (рак щитовидной железы- папиллярный, фолликулярный, В-клеточный, медуллярный, анапластический и др).
Причины возникновения узлов
В настоящее время считается, что основной причиной возникновения узлов щитовидной железы является хроническая нехватка йода в пище. Йодная обеспеченность населения влияет на количество доброкачественных узлов щитовидной железы (так называемых коллоидных узлов). Часть узлов, в основном представленная опухолями, возникает после воздействия потока ионизирующего излучения на организм человека. Определенное значение имеет и наследственность. Известно, что у родственников пациентов с заболеваниями щитовидной железы вероятность выявления узлов повышена.
Механизм появления узлов
По механизму появления узлы щитовидной железы можно разделить на две основные группы- опухоли и «не-опухоли». Опухолевые узлы появляются из-за возникновения мутации в одной из клеток щитовидной железы (А, В, или С-типа). Причиной мутации является повреждение генетического материала клетки, находящегося в ее ядре. Это повреждение может быть вызвано радиацией, воздействием некоторых химических веществ (например, тяжелых металлов). В ряде случаев такие мутации могут передаваться по наследству. Доброкачественные опухоли, увеличиваясь, раздвигают окружающую ткань щитовидной железы. Увеличение опухоли приводит к атрофии ткани железы вследствие сдавления ее тканью опухоли. Клетки доброкачественного образования не приобретают способности к инфильтративному росту, т.е. проникновению между клетками щитовидной железы. Основным свойством злокачественных опухолей является возможность инфильтративного роста. Опухоль может врастать не только в щитовидную железу, но и в окружающие органы- трахею, пищевод, мышцы, сосуды.
Метастазирование происходит гематогенным и лимфогенным путем. Свойства опухоли напрямую зависят от типа клетки, в которой произошла мутация. А-клетки являются источником возникновения фолликулярных аденом и карцином, папиллярной карциномы, анапластичского рака, В-клетки (клетки Гюртля) дают начало Гюртле-клеточным аденомам и карциномам, а С-клетки- медуллярной карциноме щитовидной железы.
Современные методы диагностики
А. Осмотр: осмотр позволяет выявить увеличение щитовидной железы, асимметрию размеров долей, характерную для наличия узлов, увеличенных лимфоузлов, а также ряд других важных для диагностики признаков (нервозность и суетливость пациента, экзофтальм, характерный для тиреотоксикоза блеск глаз и т.д.). Важна информация о быстром росте выявленного узла, появление осиплости голоса, кашля, нарушений при глотании и дыхании.
Б. Ультразвуковое исследование (УЗИ) является следующим этапом диагностического процесса. В ходе исследования возможно выявление участков неоднородности в ткане щитовидной железы размером 2-3 мм. Чувствительность УЗИ значительно превышает возможности пальпации. Известно, что у 20-50% пациентов с одиночным узлом, выявленным при пальпации, УЗИ позволяет выявить дополнительные узлы. Важно при проведении УЗИ выполнить и доплеровское исследование, т.е. исследование интенсивности кровотока внутри узла. Основное предназначение УЗИ при обследовании пациентов с узлами- выявить тех, кому необходимо проведение ТАБ. По современным представлениям, образования размером меньше 1 см можно не подвергать дальнейшим исследованиям. Все узлы, диаметром 1 см и более- подлежат проведению исследования клеточного состава узла- тонкоигольной аспирационной биопсии (ТАБ). Никакие другие методы исследования, кроме биопсии, не позволяют надежно исключить злокачественность узла.
В. Тонкоигольная аспирационная биопсия. Методика исследования заключается в следующем. Под контролем УЗИ врач проводит пункцию (укол) в узел щитовидной железы щитовидной железы тонкой иглой, подсоединенной к пустому шприцу. После того, как кончик иглы оказывается внутри узла, врач несколько раз аспирирует (всасывает) содержимое узла шприцем. Затем игла извлекается и содержимое узла наносится на лабораторные стекла. Чаще всего производится 2-3 укола в разные участки узла для получения достаточного количества биологического материала и исключения возможности ошибки. Вся процедура занимает не боле 1 минуты и прекрасно переносится всеми пациентами. На место укола наклеивается стериальная наклейка и через 5-10 минут пациент может отправляться по своим делам. Через 2 часа после биопсии можно мыться, заниматься спортом и т.д.Результатом ТАБ является получение цитологического заключения, описывающего природу узла. В настоящее время, согласно современным классификациям, практически все цитологические заключения сводятся к 5 основным вариантам:1. «Коллоидный узел». Пунктированный узел является доброкачественным неопухолевым образованием. Признаков рака нет, как нет и вероятности «перерождения» узла в злокачественную опухоль.2. «Тиреоидит Хашимото» («Аутоиммунный тиреоидит». Пунктированное образование является участком воспалительных изменений в ткани щитовидной железы. Признаков злокачественного роста нет, ситуация совершенно благоприятна.3. «Фолликулярная опухоль». Ситуация подозрительна в отношении наличия злокачественного процесса в пунктируемом узле. Известно, что среди фолликулрных опухолей 85% представлены аденомами (т.е. являются доброкачественными), а 15%- карциномами. 4. «Папиллярная карцинома», «Медуллярная арцинома», «Плоскоклеточная карцинома», «Анапластическая карцинома», «Лимфома». Пунктированный узел является злокачественной опухолью. 5. «материал неинформативен». Подобные ответы составляют 4-5 % заключений. Проводят повторное исследование.
Г.Исследование крови на уровень гормонов. Для решения вопроса о состоянии функции щитовидной железы достаточно определения уровня тиреотропного гормона (ТТГ) в крови. При отклонении уровня ТТГ за пределы установленной нормы пациенту рекомендуют провести исследование уровня свободных фракций гормонов Т3 (трийодтиронина) и Т4 (тироксина) для уточнения диагноза. Также проводится определение титра антител к ткани щитовидной железы- антител к тиреопероксидазе (АТ к ТПО). Поышенный титр антитл свидетельствует о наличии у пациента аутоиммунной реакции, позволяет выявить некоторые заболевания щитовидной железы- аутоиммунный тиреоидит. Повышение уровня кальцитонина убедительно свидетельствует о наличии у человека медуллярной карциномы. Определение антител к рецептору гормона ТТГ- высокий уровень свидетельствует о наличии у человека диффузного токсического зоба.
Д. К дополнительным методам относится сцинтиграфия щитовидной железы с изотопами йода или технеция. Исследование помогает определить уровень накопления препаратов в ткани щитовидной железы и в узлах, и тем самым выявить участки, не накапливающие препарат, а значит не вырабатывающие гормоны, и другие- интенсивно накапливающие изотопы, в значит гормонально активные. Р-графия пищевода с контрастированием барием позволяет видеть контур пищевода, который может быть отклонен при сдавлении крупным узлом. КТ и МРТ шеи- изучение распространения увеличенной железы в грудную клетку при выявлении загрудинного зоба, лимфаденопатию грудной полости, показать сдавление пищевода или трахеи.
Хирургическое лечение пациентов с доброкачественными узлами проводится в следующих случаях
Оперативное лечение показано всем пациентам, получившим цитологическое заключение о наличии в исследуемом узле рака щитовидной железы или при подозрении на наличие злокачественной опухоли, т.е. при цитологической картине фолликулярной опухоли (в настоящее время не методик, позволяющих четко определить характер подобных узлов).
В радикальном лечении также нуждаются пациенты, страдающие диффузно- токсическим зобом (болезнь Грейвса), если через 1,5-2 года после курса медикаментозной терапии тиреостатиками возник рецидив тиреотоксикоза. В некоторых случаях операция назначается раньше: обьем щитовидной железы более 40мл, непереносимость лекарственных препаратов, планирование беременности.
При аутоиммунных тиреоидитах в оперативном лечении нуждаются пациенты с гипертрофической формой тиреоидита (зоб Хашимото), при которой происходит значительное увеличение обьма щитовидной железы, т.е. при развитии компрессионного синдрома- нарушение глотания и дыхания.
Рак щитовидной железы на УЗИ (часть 2)
Определение медуллярного рака: редкие нейроэндокринные злокачественные новообразования, возникающие из-за парафолликулярных С-клеток щитовидной железы, вырабатывающих кальцитонин. Ключевые факты:
Дифференциальный диагноз медуллярного рака на УЗИ:
Общие характеристики данных, получаемых на УЗИ:

Ультрасонографические данные
Оттенки серошкального УЗИ медуллярного рака, первичная опухоль. Одиночное или множественное или диффузное поражение обеих долей (особенно семейного типа). Расположена преимущественно в боковых верхних 2/3 железы в спорадической форме. Гипоэхогенная солидная опухоль, часто хорошо выраженная, но может иметь инфильтративные границы. Эхогенные очаги в 80-90%, представляющие отложение амилоида и связанную кальцификацию. Эхогенные очаги обычно плотные и грубые с затенением по сравнению с папиллярным раком.
Метастазы в лимфатические узлы из медуллярной карциномы. Ипсилатеральные лимфатические узлы вдоль средней и нижней внутренней яремной цепи, верхнее средостение. Лимфатические узлы преимущественно гипоэхогенные ± грубое затенение кальцификации
Цветной допплер. Хорошо регистрируются хаотические внутриопухолевые и интранодальные сосуды
Результаты КТ. Солидное, с низкой плотностью, хорошо очерченное образование в щитовидной железе; может быть многоочаговым, особенно с семейными типами. Тонкая точечная кальцификация может быть обнаружена при опухолях и метастазах в лимфоузлы.
МРТ данные. Методика обычно не используется для диагностики медуллярного рака. Неровные края и экстрагландулярное расширение могут быть видны, но MК часто четко определены.
Результаты ядерной медицины. ПЭТ. Наиболее полезно при подозрении на рецидив при минимальном заболевании, если имеются повышенные опухолевые маркеры.
Сцинтиграфия с октреотидом (In-111-пентреотид) или I-13I-MIBG также может быть поглощена опухолью
Рекомендации по визуализации при УЗИ
С чем дифференцировать медуллярный рак щитовидной железы на УЗИ
Общая патология медуллярного рака щитовидной железы
Этиология. Не выявлено экзогенной причины и не связано с другими заболеваниями щитовидной железы
Семейная медуллярная карцинома. Аутосомно-доминантное состояние, при котором только новообразование является МК. Позднее начало, более медленное течение, чем синдромы MЭН. Генетика. Спорадические (
85%) или наследственные, семейные формы (15%). Связанный с мутациями протоонкогена RET на хромосоме 10q11.2. Встречается в семейных (100%) и спорадических (40-60%) случаях. Скрининг на мутации RET проводится для членов семьи пациентов с MК. Возникает из парафолликулярных С-клеток щитовидной железы, которые выделяют кальцитонин и происходят из ультимобранхиального тела
Общие патологические и хирургические особенности
Микроскопические особенности
Клинические проявления и вопросы
Естественная история и прогноз
Выводы
РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Наверняка Вы задаётесь вопросом: что же теперь делать?
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака щитовидной железы.
Филиалы и отделения, где лечат рак щитовидной железы
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение микрохирургии
Заведующий – д.м.н, хирург-онколог ПОЛЯКОВ Андрей Павлович
Контакты: +7 (495) 150-11-22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел лучевого и хирургического лечения опухолей головы и шеи
Заведующий – к.м.н., хирург-онколог СЕВРЮКОВ Феликс Евгеньевич.
Отделение радиохирургического лечения открытыми радионуклидами
Заведующий – д.м.н., врач-радиолог КРЫЛОВ Валерий Васильевич
Контакты: +7 (484) 399-31-30
Мы хотим Вам помочь победить рак!
Введение
Анатомия и физиология щитовидной железы
Щитовидная железа находится на передней поверхности шеи. Форма железы напоминает бабочку. Щитовидная железа относится к эндокринным железам человека. Основная ее функция — выработка гормонов. Гормоны щитовидной железы регулируют скорость основного обмена и опосредованно влияют на работу сердца, работу нервной системы, температуру тела, белковый, углеводный и жировой обмены.
Основу щитовидной железы составляют фолликулы – мешочки, выстланные фолликулярыми клетками (А – клетки). При наличии хронического тиреоидита в этих клетках происходят дегенеративные изменения, и они определяются, как В-клетки (клетки Ашкенази, Гюртля, онкоциты, оксифилные, основные или большие клетки), по своим функциональным свойствам они аналогичны А – клеткам. Клетки фолликулярного эпителия щитовидной железы вырабатывают тиреоглобулин и тиреоидные гормоны (тироксин (Т4), и трийодтиронин (Т3)). Помимо этого, в межфолликулярном пространстве встречаются парафолликулярные или С-клетки, которые относятся к нейроэндокринным клеткам и синтезируют кальцитонин.
Причины возникновения рака щитовидной железы
Эпидемиология рака щитовидной железы
Рак щитовидной железы — один из самых распространенных злокачественных процессов эндокринной системы, он представляет собой злокачественную опухоль щитовидной железы, которую также называют карциномой щитовидной железы. Заболеваемость составляет 6 случаев на 100 000 населения. Ежегодно в мире регистрируется более 300 000 новых случаев рака щитовидной железы, а в России около 12 000.
Заболевание может быть выявлено в любом возрасте — как у детей, так и у взрослых. Большинство случаев рака щитовидной железы диагностируют у пациентов старше 30 лет. Заболевание приблизительно в 3 раза чаще диагностируется у женщин, чем у мужчин.
Риск злокачественного новообразования выше у лиц, имеющих в семейном анамнезе случаи рака щитовидной железы, у людей старше 40 лет и при наличии в анамнезе радиационного воздействия. Однако в подавляющем проценте случаев никаких специфических причин для возникновения опухолевого процесса выявить не удается.
Симптомы рака щитовидной железы
В подавляющем проценте случаев опухолевый процесс протекает абсолютно бессимптомно и выявляется случайно в виде узла в щитовидной железе при ультразвуковом исследовании и реже при осмотре врача или самостоятельно. Функция щитовидной железы практически всегда сохранена.
К возможным симптомам рак щитовидной железы можно отнести:
— появление образования в нижней трети шеи или увеличение лимфатических узлов шеи;
— изменение голоса, осиплость голоса;
— появление затруднения дыхания;
— появление болей в нижней трети шеи или грудной клетке.
Прогноз
Диагностика рака щитовидной железы
Типы рака щитовидной железы
Существуют 4 основных вариантов рака щитовидной железы:
Папиллярный рак щитовидной железы – наиболее часто встречающийся вариант, составляет до 70-80% от всех злокачественных новообразований щитовидной железы. Для него характерен достаточно медленный рост и частое поражение лимфатических узлов шеи.
Фолликулярый рак щитовидной железы – составляет 10-15% от всех случаев рака щитовидной железы. В отличии от папиллярного рака при этом виде опухоли реже поражаются лимфатические узлы шеи, но карцинома может врастать в сосуды и давать отдаленные метастазы, преимущественно в легкие и кости. Фолликулярный рак, как правило, не возможно установить на дооперационном этапе. В большинстве случаев пациента выявляют по данным тонкоигольной аспирационной биопсии и цитологического исследования выявляется «фолликулярная опухоль». У пациентов с подобным заключением примерно в 15–20% случаев может оказаться рак, а в 80% случаев оказывается фолликулярная аденома — доброкачественная опухоль. К сожалению, в настоящий момент никто в мире не может без операции и последующего гистологического исследования определить, чем является «фолликулярная опухоль» — фолликулярным раком или фолликулярной аденомой. Поэтому получение заключения «фолликулярная опухоль» является прямым показанием к хирургическому лечению.
Папиллярный и фолликулярный рак относят к группе дифференцированного рака щитовидной железы. Это значит, что злокачественные клетки не утратили полностью свойства, характерные для нормальных клеток ткани щитовидной железы, в частности они могут продуцировать тиреоглобулин, однако у них появилось свойство бесконтрольно делиться и распространяться по организму человека.
Медуллярный рак щитовидной железы занимает 5–7 % среди всех случаев рака щитовидной железы. Развивается опухоль из С-клеток щитовидной железы, продуцирующих кальцитонин. Основной вид лечения медуллярной карциномы щитовидной железы — хирургический. Клетки медуллярного рака не обладают свойством накапливать йод, поэтому у пациентов с этим заболеванием радиоактивный йод не может быть использован в послеоперационном лечении.
У 20% больных медуллярный рак щитовидной железы может иметь наследственную природу и сочетаться с другими эндокринными нарушениями, патологией паращитовидных желез и надпочечников.
Всем пациентам с диагнозом «медуллярный рак щитовидной железы» необходимо провести генетическое исследование на мутацию в RET протоонкогене локализующемся в 10 хромосоме для исключения наследственной природы заболевания. При выявлении у больного мутации в RET протоонкогене необходимо проведение обследования всех близких родственников.
Недифференцированный (анапластический рак) щитовидной железы встречается редко, преимущественно в пожилом возрасте. На долю этой формы заболевания приходится не более 1–2 % от всех случаев рака щитовидной железы. Анапластическая карцинома относиться к недифференцированным опухолям в связи с тем, что ее клетки утратили свойства, характерные для клеток щитовидной железы. Заболевание протекает крайне агрессивно. Уже на момент выявления анапластической карциномы у 90 % пациентов имеются метастазы в лимфоузлы шеи, и более 50 % отдаленные метастазы (в легкие, кости). Хирургическое вмешательство возможно только ранних этапах развития анапластической карциномы. Однако чаще всего пациенты обращаются к врачу с уже распространенным процессом, когда опухоль выходит за пределы щитовидной железы с прорастанием в трахею, гортань, мышцы и сосуды шеи, когда выполнение операции уже невозможно. Дополнительными методами лечения анапластической карциномы является лучевая терапия и химиотерапия. Радиоактивный йод для лечения анапластической карциномы не используют.
Классификация рака щитовидной железы (по TNM)
Стадия рака щитовидной железы показывает, насколько распространен опухолевый процесс, как в самой щитовидной железе, так и за ее пределами. Стадия заболевания, помимо морфологической формы рака, важнейший фактор, определяющий выбор лечебной тактики и прогноз заболевания.
Стадирование рака щитовидной железы – стандартизированная система обозначений, разработанная для того, чтобы описать, насколько далеко распространилась опухоль. Наиболее часто используют систему ТNМ, разработанную комитетом AJCC (American Joint Commetteeon Cancer). Система ТNМ описывает, как распространена опухоль в самой щитовидной железе, ее размеры, ограничен ли ее рост только самой щитовидной железой или выходит за ее пределы, распространение опухолевого процесса на окружающие органы и ткани (категория Т), наличие опухолевых клеток в регионарных лимфатических узлах шеи (категория N), и наличие метастазов в отдаленных органах (категория М).
Ниже приведена система стадий рак щитовидной железы согласно руководства от AJCC от 2017 (восьмой пересмотр).
Рак щитовидной железы и беременность
При выявлении узла щитовидной железы во время беременности можно выполнять тонкоигольную аспирационную биопсию. Показанием к пункции является обнаружение узла щитовидной железы, размер которого 1 см или более, или при наличии клинических и ультразвуковых признаков подозрительных на рак. Биопсия безопасна как для матери, так и для ребенка.
Проведение биопсии может быть отложено до конца беременности, но предпочтительнее узнать природу узлового образования во время беременности и правильно спланировать ведение пациентки.
Выявление рака щитовидной железы во время беременности не является прямым показанием к её прерыванию. Пациентке с диагностированной карциномой необходимо обратиться в специализированное лечебное учреждение, где есть опыт ведения данной группы больных и на приеме у врача обсудить возможность сохранения беременности, и тактику ведения пациентки на весь период беременности. Дифференцированный рак щитовидной железы (папиллярный, фолликулярный) относятся к медленно прогрессирующим видам рака, а гормональные изменения, которые происходят во время беременности, не могут принципиально повлиять на опухолевый процесс. Нет научных работ, где было бы доказано пагубное влияние дифференцированного рака щитовидной железы на развитие и вынашивание ребенка. А также о наличии отрицательного влияния беременности на прогрессирование рака щитовидной железы и на прогноз для пациентки.
Чаще всего при выявлении рака щитовидной железы оперативное лечение планируют на послеродовой период и лишь в небольшом проценте случаев, при прогрессировании заболевания может быть принято решение о проведении хирургического лечения во время беременности. Операция в этих случаях может быть выполнена во втором триместре беременности (до 24-й недели), когда риск негативного влияния наркоза на плод минимальный. В первом и третьем триместре операции не выполняют.
Планирование беременности и зачатия ребенка у больных после лечения рака щитовидной железы
Индивидуальный подход. После хирургического лечения – беременность (в том числе с использованием репродуктивных технологий) может планироваться сразу после проведенного лечения. Если больной проводилось комбинированное лечение (с использованием радиойодтерапии), то беременность может планироваться через год после лечения.
Мужчинам получившим радиойодтерапию следует воздержаться от зачатия ребенка в течении 120 дней (период жизни сперматозоида).
Лечение рака щитовидной железы
Хирургическое лечение
Первым этапом в лечении рака щитовидной железы является хирургическое лечение. Задача хирурга-эндокринолога — удалить опухоль щитовидной железы в максимальном объеме.
Больным проводится тиреоидэктомия (полное удаление щитовидной железы) или частичное удаление щитовидной железы. Решение об объеме операции принимает хирург-эндокринолог, в каждой ситуации индивидуально с учетом морфологического варианта карциномы и распространенности опухолевого процесса. Помимо вмешательства на щитовидной железе у ряда больных необходимо выполнить лимфодиссекцию — хирургическое удаление лимфатических узлов и жировой клетчатки в определённой анатомической зоне.
Существует несколько вариантов хирургических операций на щитовидной железе:
Гемитиреоидэктомия — удаление половины (одной доли) щитовидной железы.
Тиреоидэктомия— полное удаление ткани щитовидной железы.
Тиреоидэктомия
Преимущества:
При удалении всей ткани щитовидной железы исключается местный рецидив опухоли. После полного удаления ткани щитовидной железы есть возможность проведения радиойодтерапии. Также после проведения тиреоидэктомии, возникает возможность отслеживать уровня тиреоглобулина антител к тиреглобулину в качестве маркеров рецидива заболевания.
Недостатки:
При полном удалении щитовидной железы пациенту требуется в течение всей жизни принимать L-тироксин. Риск повреждения возвратных нервов и паращитовидных желез выше в сравнении с удалением половины щитовидной железы, однако в специализированных лечебных центрах этот недостаток нивелируется за счет опыта специалистов.
Видеоассистированные операции на щитовидной железе
Видеоассистированные операции позволяют удалить долю или всю щитовидную железу через кожный разрез длиною 1,5–2 см.
Основные преимущества:
— минимальная травматизация окружающих щитовидную железу тканей, что приводит к более быстрой реабилитации пациентов, снижению интенсивности болевых ощущений в послеоперационном периоде, уменьшению потребности в обезболивающих средствах, сокращению сроков стационарного лечения пациентов и времени нетрудоспособности;
— улучшение косметического результата операции связанного с малой длиной кожного разреза;
— за счет использования оптики достигается лучшая визуализация таких структур как возвратные гортанные нервы и паращитовидные железы, что снижает опасность их травматизации;
— использование современных методов пересечения сосудов и отказ от использования хирургических ниток уменьшает вероятность развития реакции на имплантированный в ткани пациента шовный материал;
— за счет современных электрохирургических аппаратов при видеоассистированных операциях не используют дренаж.
К недостаткам видеоассистированных операций на щитовидной железе можно отнести то, что они более сложны в техническом плане, чем операции, проводимые по традиционной методике. Кроме того имеются значительные ограничения к данному типу вмешательств обусловленных размером опухоли, самой щитовидной железы и наличием внетиреоидного распространения опухоли. А также ряд других.
Решение о возможности проведения видеоассистированной операции принимает только врач.
Осложнения при хирургическом лечении рака щитовидной железы
Эндокринная хирургия, как и любая другая хирургия, сопряжена с риском возникновения послеоперационных осложнений.
Общехирургические осложнения
Кровотечение. Развитие кровотечения после оперативного вмешательства, которое требует повторной операции, встречается нечасто, примерно в 0,3–1 % среди всех операций на щитовидной железе.
Гематома. Иногда после оперативного вмешательства возникает гематома в области послеоперационной раны.
Воспаление послеоперационной раны — крайне редкое осложнение. Лечится при помощи антибиотиков и специальной обработки раны и соблюдения принципов асептики во время операции.
Специфические осложнения, характерные для хирургии щитовидной железы
Повреждение возвратного гортанного нерва, который проходит позади щитовидной железы обеспечивающего проведение электрического импульса к голосовым связкам. При нарушении проведения нервного импульса связки могут хуже выполнять свою функцию и голос у пациента становится тихим и хриплым. Чаще всего изменение голоса носит вре- менный характер и проходит с течением времени. Постоянное изменение голоса возникает не более чем в 1–2 % случаев среди всех операций на щитовидной железе, при условии выполнения ее в специализированном центре.
Гипопаратиреоз. снижение функции околощитовидных желез (паращитовидных желез) отвечающих за регулирование уровня кальция в крови.
После операции на щитовидной железе околощитовидные железы могут хуже выполнять свою основную функцию за счет ухудшения кровоснабжения. При возникновении этого осложнения пациенту назначают препараты кальция и витамина D. В большинстве случаев гипопаратиреоз имеет кратковременный характер.
Видеоассистированные операции на щитовидной железе
Видеоассистированные операции позволяют удалить долю или всю щитовидную железу через кожный разрез длиною 1,5–2 см (рис. 1, 2).
Основные преимущества:
— минимальная травматизация окружающих щитовидную железу тканей, что приводит к более быстрой реабилитации пациентов, снижению интенсивности болевых ощущений в послеоперационном периоде, уменьшению потребности в обезболивающих средствах, сокращению сроков стационарного лечения пациентов и времени нетрудоспособности;
— улучшение косметического результата операции связанного с малой длиной кожного разреза;
— за счет использования оптики достигается лучшая визуализация таких структур как возвратные гортанные нервы и паращитовидные железы, что снижает опасность их травматизации (3-4);
— использование современных методов пересечения сосудов и отказ от использования хирургических ниток уменьшает вероятность развития реакции на имплантированный в ткани пациента шовный материал;
— за счет современных электрохирургических аппаратов при видеоассистированных операциях не используют дренаж.
К недостаткам видеоассистированных операций на щитовидной железе можно отнести то, что они более сложны в техническом плане, чем операции, проводимые по традиционной методике. Кроме того, имеются значительные ограничения к данному типу вмешательств, обусловленных размером опухоли, самой щитовидной железы и наличием внетиреоидного распространения опухоли. А также ряд других.
Решение о возможности проведения видеоассистированной операции принимает только врач.
Так, показаниями для видеоассистированной операции на щитовидной железе являются:
— Размер узла щитовидной железы менее 3,5 см;
— Объем щитовидной железы не более 30 мл (по данным предоперационной эхографии);
— Высокодифференцированный рак щитовидной железы с низким потенциалом злокачественности (папиллярный или фолликулярный);
— Отсутствие метастазов в шейных лимфатических узлах.
Противопоказаний несколько больше:
— Хронический аутоиммунный тиреоидит (с ультразвуковым и лабораторным подтверждением);
— Лучевая терапия на область шеи в анамнезе;
— Операции на органах шеи в анамнезе;
— Выход опухоли за пределы капсулы щитовидной железы (по данным предоперационной эхографии);
— Рак щитовидной железы с высоким потенциалом злокачественности (в том числе медуллярный и недифференцированный);
— Пациенты с короткой шеей;
— Ожирение (ИМТ более 30);
— Загрудинное распространение узла;
— Тиреотоксикоз.
В общем, можно сказать, что традиционная хирургия не может быть полностью заменена видеоассистированными операциями, но последние должны быть обязательно представлены в хирургии щитовидной и паращитовидных желез. Разумный отбор пациентов и обученные хирургические бригады имеют первостепенное значение для успешной видеоассистированной хирургии.
Операции по поводу рака щитовидной железы следует планировать только в специализированных центрах, где есть большой опыт хирургического лечения данной патологии, а также все технические возможности для безопасного проведения операций.
Гормональная терапия рака щитовидной железы
Примем тироксина назначают всем пациентам после удаления щитовидной железы. Дозировка тироксина в первую очередь зависит от вида рака щитовидной железы, веса и возраста пациента и распространенности опухолевого процесса. При высокодифференцированном раке щитовидной железы (папиллярном, фолликулярном) пациенту назначают супрессивные (высокие) дозы тироксина. При медуллярной или анапластической карциноме препарат назначают в нормально-физиологических дозах.
Супрессивные дозы тироксина позволяют снизить уровень тиреотропного гормона (ТТГ), что очень важно в послеоперационном лечении высокодифференцированного рака щитовидной железы с целью снижения риска рецидива заболевания. Степень подавления ТТГ, длительность супрессивной терапии определяется врачом в зависимости от стадии опухолевого процесса и наличия или отсутствия клинико-лабораторной ремиссии.
Радиойдтерапия рака щитовидной железы
Показания к радиойодтерапии
Абсолютные показания. v Группа высокого риска. Высокий уровень тиреоглобулина или АТ к ТГ.
Относительные показания (рекомендовано проведение радиойодтерапии).
Группа среднего риска. Дополнительные факторы, определяющие агрессивное течение заболевания и неблагоприятный прогноз:
• возраст больного > 55 лет и возраст больного ≤18 лет
• Наличие индуцирующих агресссивное течение опухолевого процесса мутаций BRAF V600E
Отсутствие показаний к радиойодтерапии
Больные с низким риском рецидива и смертности от рака щитовидной железы в случае уверенности в радикальности проведенного хирургического лечения и наличии благоприятной формы гистологического строения опухоли:
— у больных при размерах опухоли
2. Отделение радиохирургического лечения закрытыми радионуклидами МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской области
Заведующий – д.м.н., профессор, хирург-онколог МЕДВЕДЕВ Виктор Степанович
Контакты: +7 (484) 399-31-30
3. Отделение радиохирургического лечения открытыми радионуклидами МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской области
Заведующий – д.м.н., врач-радиолог КРЫЛОВ Валерий Васильевич
Контакты: +7 (484) 399-31-30
4.Отделение микрохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий – д.м.н, хирург-онколог ПОЛЯКОВ Андрей Павлович
Контакты: +7 (495) 150-11-22