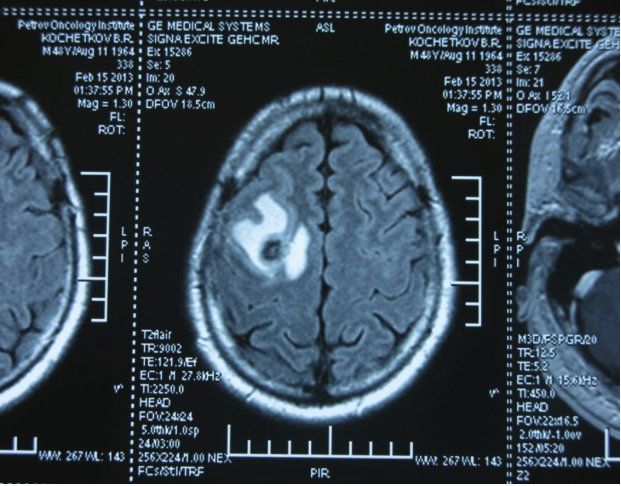
опухоль головного мозга герминома
Герминогенные опухоли у детей
К таким опухолям относятся злокачественные и доброкачественные образования, формирующиеся из первичных половых клеток. В период формирования и развития человеческого эмбриона эти клетки перемещаются, поэтому герминогенные образования могут формироваться и вне гонад (органов, выделяющих половые клетки): в головном мозге, забрюшинной, крестцово-копчиковой зоне, средостении и других областях.
Распространенность
На частоту встречаемости таких новообразований влияет возраст пациента:
Для детского возраста существует два периода, когда заболеваемость находится на пике:
В последние годы большинство исследователей говорят о росте числа случаев обнаружения герминогенных образований. Особенно ярко эта тенденция прослеживается у мужской части населения, с локализацией опухолей в яичках. У мужчин за последние годы заболеваемость возросла с 2 до 4,4 на 100 000 человек.
Частая причина возникновения герминогенных опухолей злокачественного характера – различные генетические аномалии, например, синдром Klinefelter либо атаксия-телеангиоэктазия, чистая и смешанная дисгенезия гонад, крипторхизм, гермафродитизм и т. д.
Гистологическая классификация
Клиническая картина
Клиническая картина данного заболевания характеризуется многообразием. И в первую очередь она определяется тем, где расположена опухоль. Наиболее частые локализации:
В гораздо более редких случаях такие опухоли диагностируются в средостении, забрюшинном пространстве, желудке, на шее (то есть в носоглотке), в мочевом пузыре, печени, во влагалище.
Рисунок 1. Варианты расположения герминогенных образований у детей.
Яичко
Первичные образования в яичках (они называются тестикулярные) в детском возрасте диагностируются редко. Чаще всего их обнаруживают у детей в возрасте до 2-х лет, при этом 25% – уже при рождении.
Рисунок 2. – семинома яичка: а — макропрепарат, б — МРТ.
По гистологической (то есть тканевой) структуре это наиболее часто новообразования желточного мешка либо доброкачественные тератомы.
Второй пик возникновения опухолей яичка – пубертат. В этот период растет частота заболеваемости злокачественными тератомами. Семиномы встречаются у детей крайне редко.
Припухлость яичка, которая быстро увеличивается и не причиняет ребенку боли, чаще всего обнаруживается родителями. 10% таких новообразований сочетается с «водянкой яичка» (мед. «гидроцеле») и другими врожденными патологиями, особенно мочевыводящей системы.
При осмотре видно плотное новообразование, бугристое, без признаков воспаления. Диагноз опухоли до операции подтверждает повышенный уровень альфа-фетопротеина (АФП).
Новообразование при этом содержит элементы желточного мешка.
Симптоматика метастазов в парааортальных лимфоузлах – боль в пояснице.
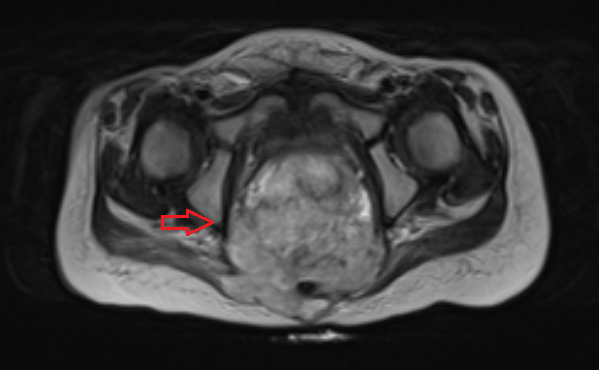
Яичники
Овариальные (расположенные в яичниках, яичниковые) опухоли наиболее часто проявляются болью в животе. При осмотре пальпируется опухоль в малом тазу, часто – в брюшной полости. Также за счет асцита (скопления в брюшной полости жидкости) увеличен живот. Нередко у девочек с таким диагнозом бывает лихорадка.
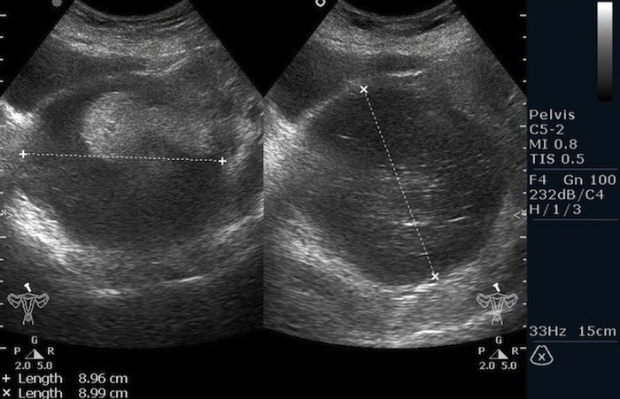
Самая часто диагностируемая герминогенная опухоль – это дисгерминома. Преимущественно ее обнаруживают во второй декаде жизни. У маленьких девочек встречается редко. Такое заболевания сравнительно быстро распространяется, поражая брюшину и второй яичник. Обычно новообразования односторонние, имеют большие размеры. В связи с этим частое явление – разрыв капсулы новообразования.
Рисунок 3. – тератома яичника а –УЗИ, б — МРТ.
Злокачественные тератомы обычно проявляются неспецифической клинической картиной, которая связана с наличием опухоли:
Крестцово-копчиковая зона
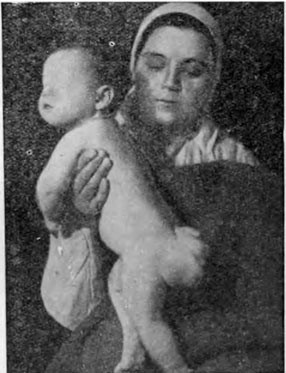
По частоте выявления это третья зона расположения герминогенных опухолей. В 75% случаев диагностируется до 2-х месяцев, почти всегда это доброкачественная, зрелая тератома. Новообразования у таких больных выявляются в промежности или области ягодиц. Наиболее часто опухоли характеризуются большими размерами. Иногда новообразования выявляются в старшем возрасте и распространены внутри брюшины. В таких случаях по результатам гистологии выявляется злокачественная природа, часто с элементами новообразования желточного мешка.
Опухоли в крестцово-копчиковой зоне часто приводят к трудностям с актом дефекации и мочеиспускания (дизурические расстройства).
Рисунок 4. Крестцово-копчиковая тератома у ребенка.
Рисунок 5. Крестцово-копчиковая тератома у ребенка 2-х лет (МРТ).
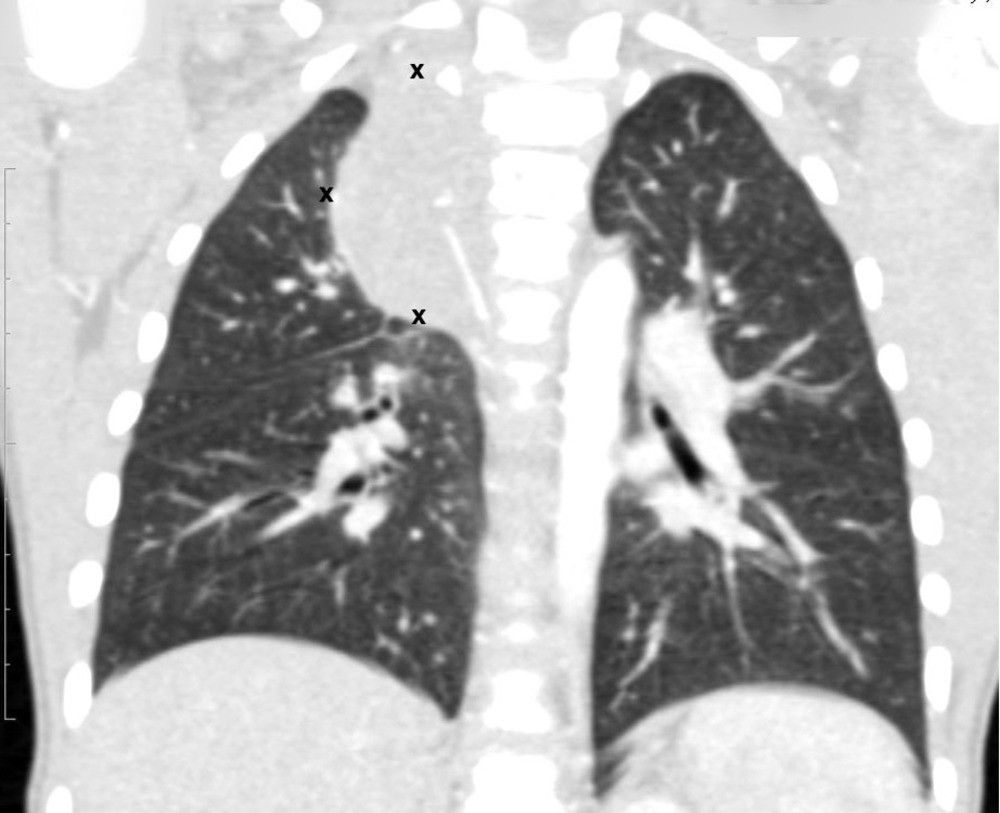
Средостение
В средостении в большинстве случаев присутствуют крупные опухоли, но при этом синдром сдавления верхней полой вены диагностируется редко.
Рисунок 6. — КТ органов грудной клетки – семинома средостения.
Гистологическая картина новообразования в основном смешанного происхождения, имеет тератоидный компонент и клетки, которые характерны для новообразования желточного мешка.
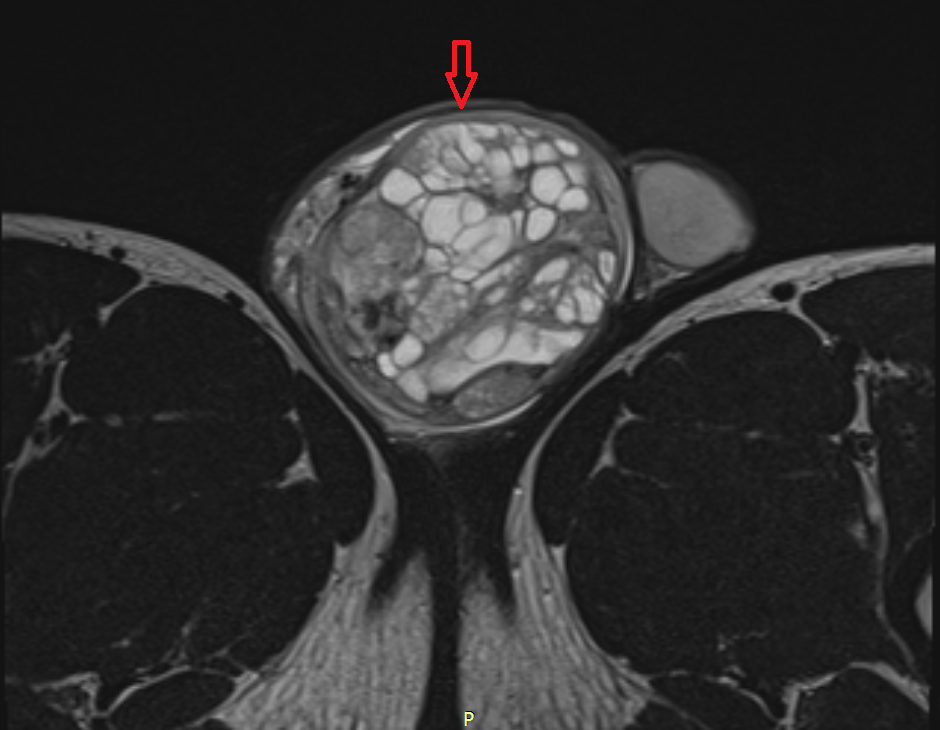
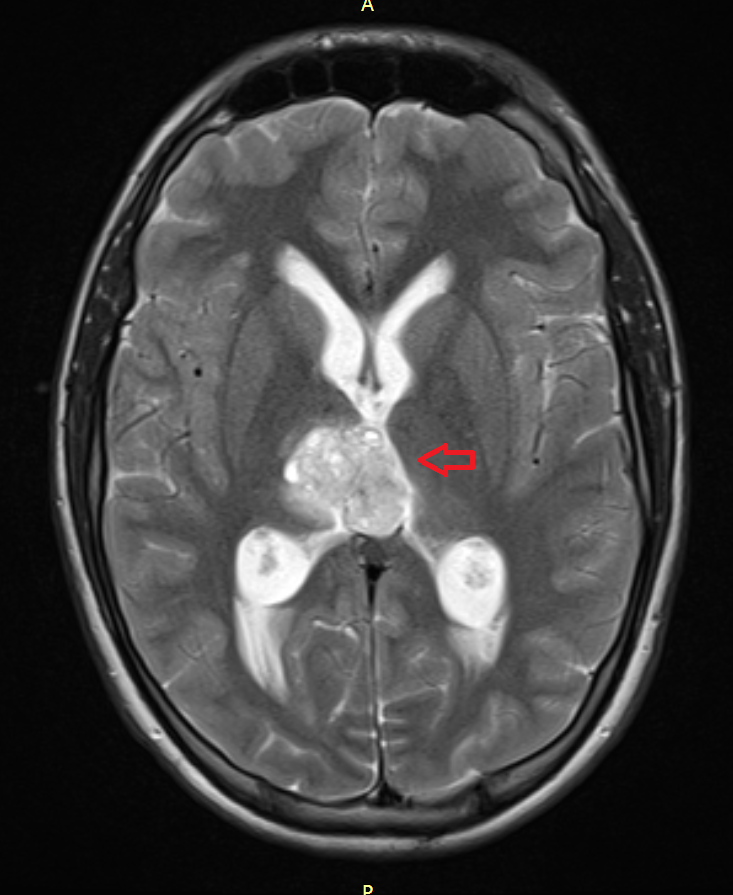
Головной мозг
Герминогенные новообразования в данной области – это примерно 2-4% от всех внутричерепных (интракраниальных). Патология в 75% случаев диагностируется у мальчиков, за исключением турецкого седла, где новообразования в основном локализуются у девочек.
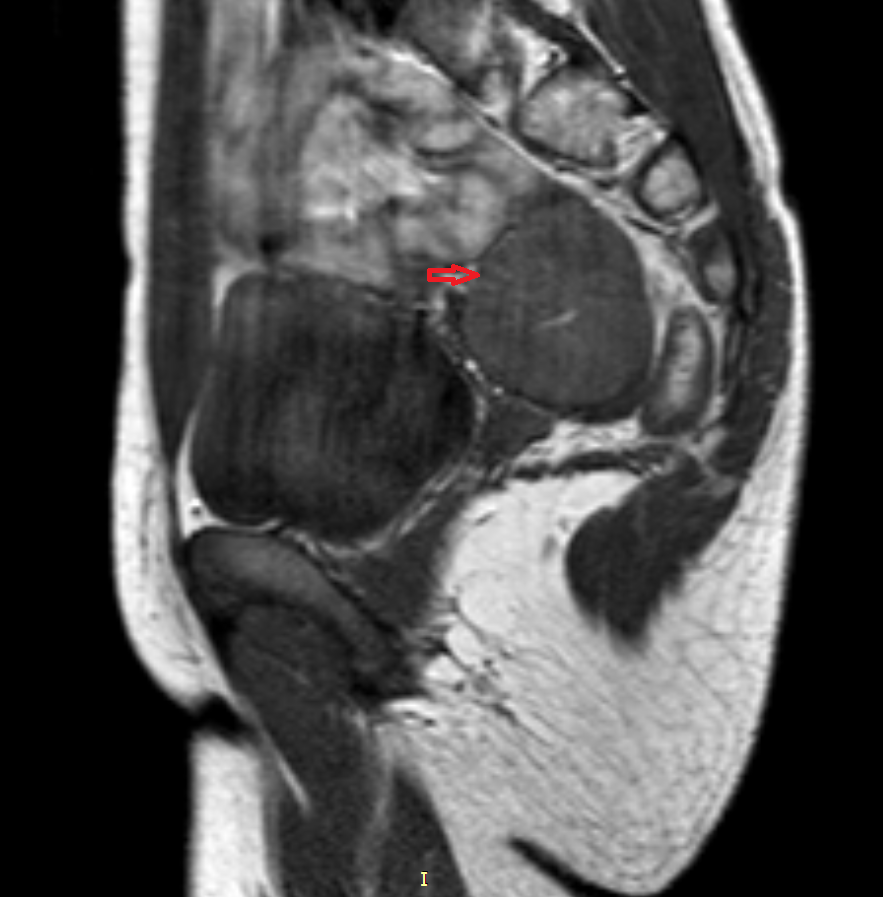
Герминомы формируют инфильтрирующие опухоли больших размеров, часто являющиеся источниками субарахноидальных (между мягкой и паутинной оболочками мозга) и вентрикулярных (желудочковых) метастаз.
Рисунок 7. – Герминома головного мозга.
Влагалище
Почти всегда это новообразования желточного мешка. Все описанные в медицине случаи обнаруживались в возрасте до 2-х лет. Такие опухоли обычно имеют симптомы в виде кровянистых выделений и кровотечений из влагалища.
Опухоль имеет вид полиповидных масс, исходит из задней и боковых стенок влагалища.
Герминогенные новообразования выделяют АФП, а также хорионический гонадотропин (ХГ). Способность секретировать эти вещества выражается по-разному, в зависимости от морфологии опухоли.
В норме АФП выделяется клетками желточного мешка и печени эмбриона и является его важным сывороточным белком. Когда плод переходит на более поздние этапы развития выработка АФП переключается на выработку альбумина. Поэтому у новорожденных АФП определяется в сыворотке крови в очень высоких концентрациях, постепенно снижающихся и к 1-му году достигающих нормальных для взрослого человека значений. АФП имеет период полураспада – 4-5 суток.
ХГ в норме вырабатывается синцитиотрофобластами плаценты. Герминогенные новообразования продуцируют его трофобластическими структурами, а также гигантскими клетками синцитиотрофобласта. Интактный сывороточный ХГ имеет полупериод жизни – 24-36 часов.
Высокоспецифичный метод определения ХГ и АФП у детей значительно повышает качество диагностики, так как его эффективность приближается к 100%. Маркеры опухоли определяют на этапе дифференциальной диагностики, после хирургического вмешательства и перед каждым курсом химиотерапии. Полноценное обследование невозможно без определения маркеров в динамике.
Еще одним маркером любых герминогенных опухолей является лактатдегидрогиназа (ЛДГ). Однако активность этого показателя менее специфична, чем уровни ХГ и АФП. Активность ЛДГ на поздних стадиях развития несеминомных новообразований повышена у 50-60% пациентов, на поздних стадиях развития семиномы – у 80%.
Диагностика
Процесс диагностики включает несколько этапов:
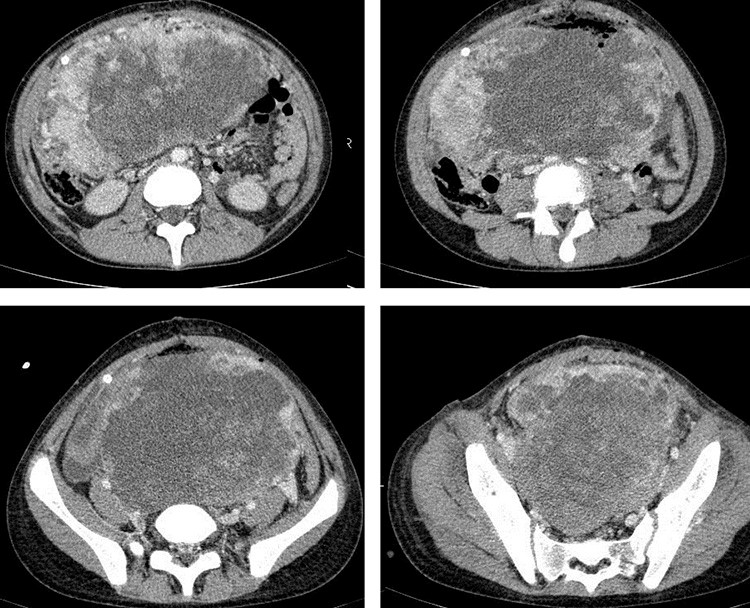
Рисунок 8. КТ органов брюшной полости – на снимках вы можете увидеть опухоль яичника.
Рисунок 9. – метастаз в головной мозг при герминогенной опухоли.
Лечение
Детям проводится операция по удалению опухоли и химиотерапия. Очередность действий зависит от расположения и распространенности процесса. Обычно если поражены гонады, то нужно в первую очередь удалять опухоль, а химиотерапию проводить после операции. Если КТ/МРТ показали четкую инфильтрацию (прорастание) в окружающие ткани либо наличие метастазов в лимфоузлах, легких, печени и других органах, то сначала проводят первичную химиотерапию после определения опухолевых маркеров и инструментальной визуализации.
Показания к химиотерапии и количество курсов определяются тем, насколько распространен процесс, каков уровень онкомаркеров в крови, а также характером проведенной операции.
Стандартные препараты химиотерапии – это этопозид, блеомицин, цисплатин. При наличии обширного поражения легких, дыхательной недостаточности любой степени для того, чтобы не допустить блеомициновой токсичности в легких, в качестве альтернативы могут быть проведены другие схемы лечения.
Необходимо отдельно сказать о том, что при проведении пациенту системной лекарственной терапии нужно строго соблюдать временные рамки – очередной цикл проводится на 22-й день.
При проведении химиотерапии необходимо регулярно оценивать ее эффективность. Для этого каждые 2 цикла и после ее завершения проводится КТ тех областей, которые изначально были поражены опухолями. Также перед каждым циклом проверяется уровень онкомаркеров в крови. Если на фоне терапии или после ее окончания уровень онкомаркеров растет либо замедляется его снижение, то это говорит о том, что опухолевый процесс активен и нужно проводить вторую линию химиотерапии.
Лучевая терапия показана чаще при локализации процесса в головном мозге. Она позволяет точно, локально воздействовать на опухоли.
Прогноз
Процент общей выживаемости при герминогенных новообразованиях:
Прогностическими факторами являются:
Неблагоприятные факторы – это большие размеры новообразования, поздняя диагностика, разрыв опухоли, устойчивость к химиотерапии (невосприимчивость лекарственного лечения), рецидив заболевания.
Авторская публикация:
ФАСЕЕВА НАТАЛЬЯ ДМИТРИЕВНА,
детский онколог
Герминогенные опухоли (внечерепные)
Другие названия/типы: тератокарцинома, опухоль желточного мешка, герминома, тератома, смешанная герминогенная опухоль, опухоль эндодермального синуса
Что такое герминогенные опухоли?
Зародышевые клетки — это клетки репродуктивной системы. Созревая, такие клетки становятся яйцеклетками у женщин или сперматозоидами у мужчин. Зародышевые клетки развиваются очень рано, когда ребенок растет внутри матери.
Тело человека состоит из двух типов клеток: соматических и зародышевых. Соматическая клетка — это любая клетка тела, не являющаяся половой зародышевой клеткой. Зародышевая клетка — это клетка, участвующая в размножении. Корень «герм» происходит от латинского «germen» и в переводе означает «росток» или «побег».
Иногда зародышевые клетки могут образовывать опухоли — их называют «герминогенные опухоли» (ГО). Они могут быть доброкачественными (не раковыми) или злокачественными (раковыми).
Поскольку зародышевые клетки начинают расти на очень ранних этапах развития плода, они иногда могут перемещаться в области за пределами яичника или яичка. Герминогенные опухоли могут появляться в различных частях тела:
Внечерепные герминогенные опухоли — это все герминогенные опухоли, которые возникают за пределами головного мозга.Обычновнечерепные герминогенные опухоли формируются в репродуктивных органах (яичники или яички). Они называются гонадными герминогенными опухолями.
Зародышевые клетки также могут перемещаться за пределы репродуктивной системы и образовывать опухоли. Герминогенные опухоли, которые образуются за пределами яичников и яичек, называются внегонадными герминогенными опухолями. Около половины герминогенных опухолей образуются за пределами яичников и яичек. Эти опухоли обычно растут вдоль средней линии тела (его центра).
Герминогенные опухоли могут развиваться в любом возрасте, от младенчества до зрелости. Среди пациентов детского возраста они чаще всего встречаются у маленьких детей и подростков 15–19 лет. Эти опухоли составляют около 3% от всех случаев рака у детей.
Для лечения некоторых детей с герминогенной опухолью может быть достаточно только хирургической операции. Химиотерапия может использоваться в дополнение к хирургическому вмешательству для лечения заболевания на поздних стадиях или уменьшения размера опухоли перед операцией. Если опухоль может быть полностью удалена хирургическим путем, вероятность излечения очень высокая.
Существует несколько типов герминогенных опухолей.
Зрелые тератомы являются доброкачественными опухолями. Клетки опухоли больше похожи на нормальные клетки. Это наиболее распространенный тип внечерепных герминогенных опухолей. Обычно они формируются в крестце или копчике новорожденных. Могут также встречаться в яичниках у девочек, когда они вступают в период полового созревания
Герминомы — это злокачественные герминогенные опухоли. Такие опухоли продуцируют гормон, называемый бета-хорионическим гонадотропином человека (β-ХГЧ). Этот гормон может использоваться в качестве маркера опухоли и помогает диагностировать и наблюдать за течением заболевания.
Типы гермином включают: дисгерминомы (яичник), семиномы (яичко) и внегонадные герминомы. Это, как правило, медленно растущие опухоли.
Негерминомы — это злокачественные герминогенные опухоли, склонные к более быстрому росту. Негерминомные опухоли включают в себя опухоль желточного мешка, хориокарциномы, тератокарциномы и смешанные герминогенные опухоли. Негерминомы, которые обнаруживают в яичках, называются несеминомами.
Факторы риска и причины возникновения герминогенных опухолей
Герминогенные опухоли наиболее часто встречаются у детей младшего возраста и подростков. Увеличение количества герминогенных опухолей наблюдается у подростков в возрасте 15–20 лет.
Причины возникновения герминогенных опухолей, как правило, неизвестны. Определенные наследственные синдромы могут повышать риск развития герминогенных опухолей — к ним относятся синдром Клайнфелтера, синдром Суайра и синдром Тернера.
Среди новорожденных и грудных детей герминогенные опухоли, возникающие в нижней части позвоночника или области копчика (крестцово-копчиковые), чаще встречаются у девочек. После младенчества герминогенные опухоли у девочек чаще всего развиваются в яичниках.
У мальчиков наличие неопущенного яичка может увеличить риск возникновения гонадной герминогенной опухоли в этом яичке.
Признаки и симптомы герминогенных опухолей
Признаки и симптомы герминогенной опухоли зависят от ее размера и расположения. К возможным симптомам относятся:
Диагностика герминогенной опухоли
Врачи используют различные исследования для оценки герминогенных опухолей и постановки диагноза. К ним относятся:
Герминогенные опухоли классифицируются на основе их внешнего вида под микроскопом. Подтипы указаны ниже.
Опухоль головного мозга герминома
Опухоли зародышевых клеток встречаются в основном в педиатрической практике. Они происходят из эмбриональных тканей и, как правило, делятся на истинные герминоклеточные опухоли и так называемые негерминоматозные герминоклеточные опухоли, включая опухоли желточного мешка, тератомы, тератокарциномы, эмбриональные карциномы, и хориокарциномы.
а) Эпидемиология. Герминоклеточные опухоли редки. Есть региональные различия с наибольшей частотой, видимо, в Японии. Пик заболеваемости приходится на Азию, где они составляют 2% от всех внутричерепных опухолей, в других регионах лишь 0,2— 0,5%. Существует небольшое преобладание гермином у мужчин, для других опухолей гендерных различий не выявлено.
Для данной группы опухолей отсутствуют описания экологических и генетических факторов влияния.
б) Симптомы. Герминомы возникают обычно в пинеальной и/или супраселлярной области, чаще у воронки гипоталамуса. Таким образом, симптомы связаны с хронической или даже острой гидроцефалией из-за компрессии сильвиева водопровода, гормональными нарушениями, несахарным диабетом, гипофизарной недостаточностью или нарушениями зрения при компрессии хиазмы. Было высказано предположение, что сочетание несахарного диабета с пинеальным поражением, даже при отсутствии нейрорадиологических доказательств вовлечения гипоталамуса, связано с герминомой.
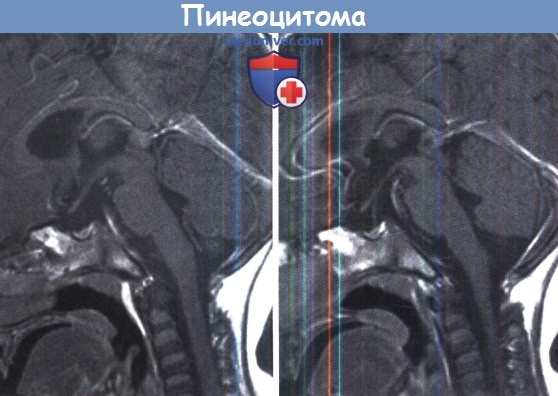
Это рассматривалось как предполагаемая комбинация, наблюдаемая при гистологически подтвержденной пинеоцитоме с предполагаемой герминомой.
Другая группа, негерминоматозные герминоклеточные опухоли, часто вызывают повышение уровня гормонов, таких как альфа-фетопротеин и бета-хорионический гонадотропин человека (ХГЧ), которые могут привести к преждевременному половому созреванию.
в) Осложнения. Как и в большинстве случаев других поражений, многие осложнения могут возникнуть в результате терапии. Первоначально, из-за сдавления водопровода возникает острая гидроцефалия. Это может потребовать немедленного вмешательства, но не имплантации шунта, из-за риска системного метастазирования. Кровоизлияние может возникать спонтанно или при проведении стереотаксической биопсии.
Так как опухоли пинеальной области крайне неоднородны, эндоскопическая или стереотаксическая биопсия не позволяют получить достаточное количество материала, и, следовательно, смешанные опухоли либо недооцениваются (пинеоцитома вместо пинеобластомы), либо переоцениваются (герминома вместо зрелой тератомы с герминоматозным компонентом).
Лечение гермином включает в себя лучевую терапию, которая в большинстве случаев предполагает облучение всего головного мозга или спинного мозга при краниоспинальном облучении, при этом когнитивные последствия таковы, что большинство современных исследований пытаются отложить или отказаться от лучевой терапии, хотя есть исследования, результаты которых противоречат этой точке зрения.
Спонтанные гематогенные метастазы—достаточно редкое осложнение.
г) Диагностика. Основным компонентом диагностических процедур является нейровизуализация. Обязательно проводится МРТ, особенно для получения информации о смещении сильвиего водопровода в сагиттальной плоскости и взаимоотношении с четверохолмной пластинкой. Само поражение не обладает особенностями для уверенной диагностики гермином, негерминоматозных герминоклеточных опухолей или пинеальных паренхиматозных опухолей. КТ может быть полезна для определения протяженности кальцификации.
Одновременное поражение в пинеальной и супраселлярной области очень характерно для герминомы. Поражение, ограниченное супраселлярной цистерной, может быть гранулемой и, возможно, для установления диагноза потребуется биопсия. Поражения в пинеальной области не могут подразделяться только на основе морфологии, так как все герминомы и негерминоматозные герминоклеточные опухоли могут быть частично кистозными, вызывать перифокальный отек и иметь неоднородное контрастное усиление. Единственной особенностью, указывающей на возможную тератому, является крайняя неоднородность.
В установлении окончательного диагноза могут быть очень полезны биохимические маркеры в сыворотке крови или спинномозговой жидкости.
Спинномозговая жидкость для исследования на маркеры и цитологию может быть получена только при наличии четких признаков отсутствия обструкции ликворопроводящих путей. В противном случае, когда образцы сыворотки не позволяют получить однозначные результаты и требуется СМЖ, она может быть получена при проведении стереотаксической и эндоскопической биопсии, ставшими в последнее время весьма важными методами, поскольку также позволяют во время биопсии выполнить вентрикулостомию и избежать шунтирования.
д) Лечение герминоклеточных опухолей головного мозга. Терапия при герминомах и негерминоматозных герминоклеточных опухолях сложна и требует участия бригады специалистов разного профиля. Самым важным элементом является безопасное получение ткани на анализ, которое может быть выполнено при стереотаксической или эндоскопической биопсии. Однако это не самый надежный вариант, когда речь идет о смешанных формах.
При герминомах лучевая терапия является методом первого выбора, но может предшествовать химиотерапии для дальнейшего повышения эффективности облучения. При этом возможен быстрый и устойчивый эффект.
Для негерминоматозных герминоклеточных опухолей лечение в первую очередь подразумевает комбинацию химиотерапии и облучения. При остаточной опухоли с солидным компонентом выполняется ее хирургическое удаление, после чего для закрепления эффекта лечения проводится химиотерапия с возможной сменой препаратов. Эффективность лечения значительно улучшилась, когда накопленный в ходе лечения герминогенных опухолей у взрослых опыт был объединен с педиатрическим.
Фокусное излучение неоднократно упоминалось в течение последнего десятилетия, в частности, в качестве альтернативы хирургическому удалению, сопряженному со слишком высоким риском. Нельзя отрицать, что радиохирургия играет роль в лечении многих опухолей, но также играет определенную роль в рецидивировании опухолей шишковидной области. Высокий риск операции не является достаточно серьезным аргументом, так как во многих центрах, в которых эта операция проводится регулярно с использованием классического супрацеребеллярного инфратенториального подхода, процент осложнений очень низкий.
е) Дифференциальный диагноз. В пинеальной области необходимо различать пинеальные паренхиматозные опухоли, такие как пинеоцитома и пинеобластома. Они не имеют маркеров, а внешний вид при нейровизуализации схож с другими видами опухолей, так что в любом случае необходима биопсия. Рекомендуется полноценная резекция опухоли, обеспечивающая достаточный материал, чтобы не пропустить промежуточный тип, легко переходящий в агрессивную форму.
Пинеоцитомы также могут быть кистозными и, следовательно, неотличимы от пинеальных кист, которые в свою очередь могут привести к компрессии водопровода и даже кровоизлиянию.
В супраселлярной области гранулемы встречаются чаще, чем в других местах. Они также маркер-негативны, а косвенные признаки воспаления в СМЖ отсутствуют или неоднозначны. Они могут реагировать на стероиды, но ответ иногда медленный, поэтому отсутствие реакции не позволяет их исключить.
ж) Прогноз. Прогноз при герминомах, как правило, очень хороший: при правильном лечении возможен долгосрочный контроль и даже излечение. Что же касается зрелой тератомы, прогноз после тотальной резекции также хороший. При анапластических негерминоматозных герминоклеточных опухолях прогноз остается неопределенным из-за отсутствия публикаций результатов больших серий с однородными схемами лечения. Тем не менее, есть основания для предположения, что соответствующая комбинация химиотерапии, хирургии и лучевой терапии улучшает прогноз и долгосрочный контроль.
з) Европейский стандарт лечения герминоклеточных опухолей:
— При обнаружении опухоли пинеальной области должны быть получены маркеры сыворотки и, возможно, спинномозговой жидкости.
— Гидроцефалия лечится тривентрикулостомией для избегания шунтирования.
— Гистологический диагноз получают при биопсии или после открытой хирургической резекции.
— Методика резекции проверена и безопасна.
— Герминомы лечатся лучевой терапией, которая может предшествовать химиотерапии.
— При зрелых негерминоматозных герминоклеточных опухолях выполняется резекция, при незрелых рекомендуется комбинация хирургии, химиотерапии и облучения. То же самое относится и к пинеальным паренхиматозным опухолям.
Лечение не было начато до гистологического диагноза, который оказался отличным от исходного предположения. 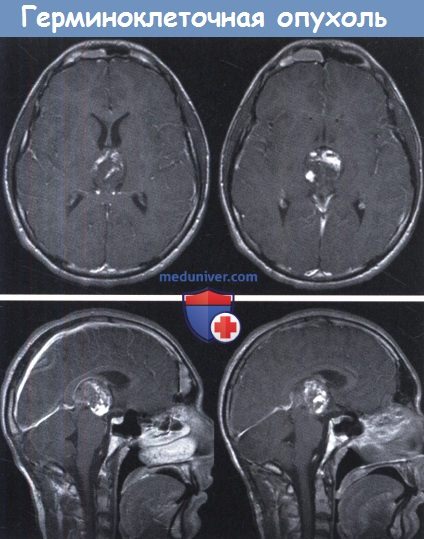
Из-за неоднородности поражения выполнялась открытая резекция, приостановленная после гистологического подтверждения герминомы.
Позже в дополнительных образцах выявлена тератома с незрелыми фрагментами.
После облучения опухоль сохранила огромный размер, скорее всего, представленный зрелой тератомой. От дальнейшего лечения пациент и его семья отказались. 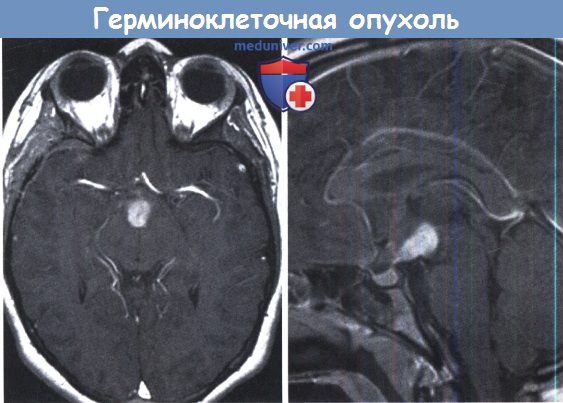
нарушением пищеварения и психическими изменениями. 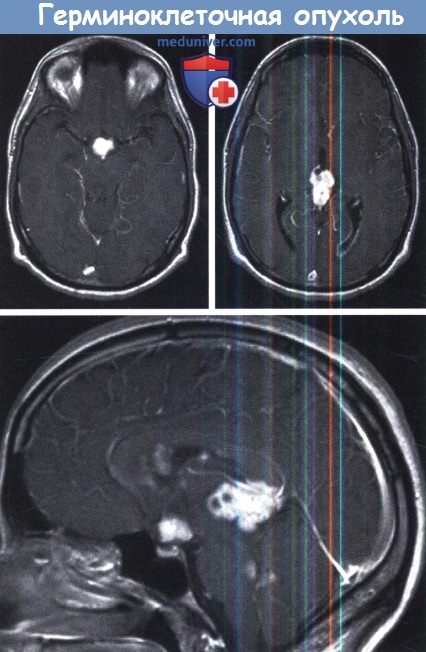
Одновременное расположение в супраселлярной и пинеальной области очень характерно для герминомы. 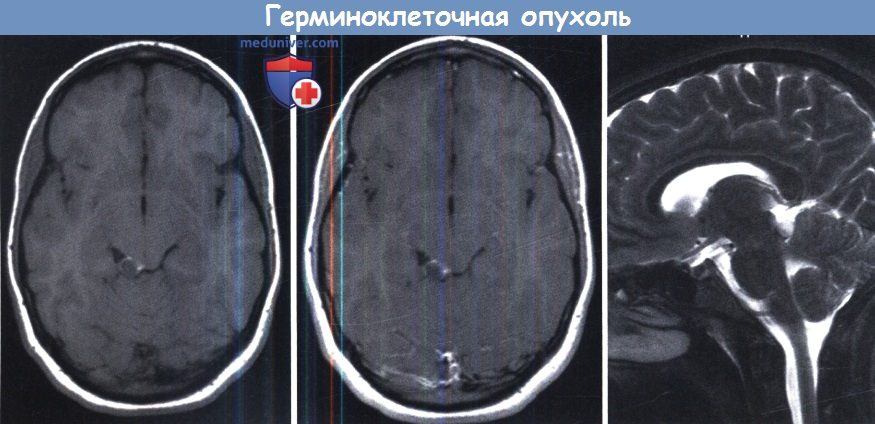
связанная с шишковидной железой, оказалась зрелой тератомой и была полностью удалена. 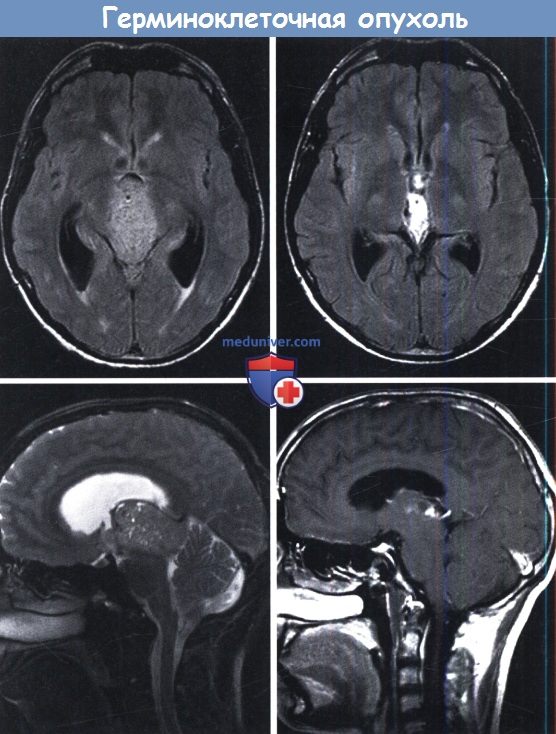
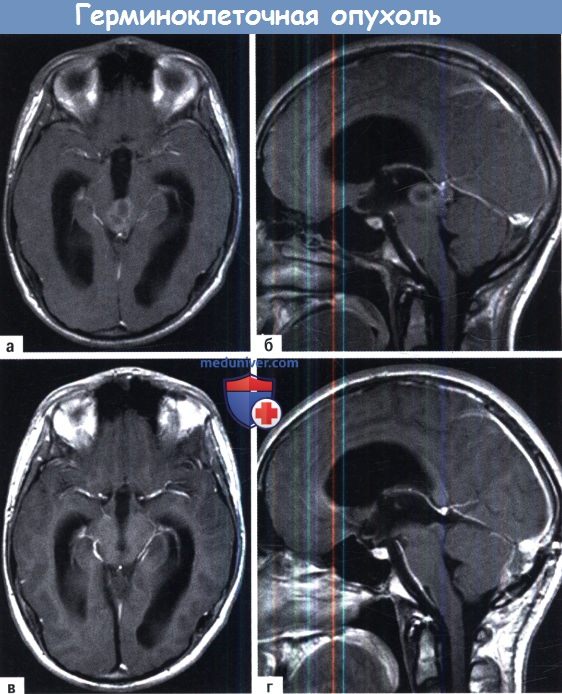
которая была полностью резецирована (В, Г) через супрацеребеллярный доступ. 
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021