опухоль головного мозга у ребенка неоперабельная
Неоперабельная опухоль головного мозга: современные подходы к лечению
Хирургическая операция – основной метод лечения больных с доброкачественными опухолями и один из наиболее эффективных способов борьбы с абсолютным большинством злокачественных новообразований, обнаруженных на ранних стадиях. Однако если патологический очаг находится в головном мозге, он может быть признан неоперабельным даже тогда, когда «ведет себя» неагрессивно, растет медленно и выявляется своевременно.
К неоперабельным опухолям головного мозга относят новообразования, удаление которых хирургическим путем связано с угрозой для жизни пациента, высоким риском его инвалидизации или резкого прогрессирования заболевания.
В том числе, такой диагноз может быть поставлен, если:
Чем больше из вышеперечисленных особенностей присуще конкретному новообразованию, тем выше вероятность, что в диагнозе может появиться фраза «неоперабельная опухоль головного мозга», которую человек нередко воспринимает, как приговор. Эти опасения нельзя назвать беспочвенными, ведь еще несколько десятилетий назад у такого пациента действительно было мало шансов победить болезнь или, хотя бы, замедлить ее развитие.
Причины неэффективности химиотерапевтического и лучевого лечения устаревшими методами
В связи с особой организацией и функциями центральной нервной системы, эффективность облучения опухоли мозга на традиционных радиотерапевтических установках была крайне низкой, равно как и польза от приема химиопрепаратов предыдущего поколения. Происходило это потому, что:
С появлением в арсенале нейроонкологов новых технологий, оборудования и препаратов ситуация кардинальным образом изменилась.
Современные подходы к лечению больных с неоперабельными опухолями головного мозга
Решить проблему с эффективным и безопасным лучевым лечением позволило внедрение в клиническую практику радиохирургических аппаратных комплексов Гамма-нож и Кибер-нож, систем TrueBeam и Triology с инновационными линейными ускорителями, томотерапевтических установок с многолепестковыми коллиматорами, а также открытие центров протонной терапии.
Выбор наиболее подходящего метода, аппарата и схемы лечения определяется с учетом особенностей технологии, опухоли и больного.
С помощью конформной лучевой терапии на установке TrueBeam STx можно быстро и эффективно разрушать неоперабельные новообразования большого размера и сложной формы
Современные препараты и схемы лечения и щадяще. Это дает возможность свести к минимуму вероятность и тяжесть побочных эффектов химиотерапии. Кроме того, в последнее время были синтезированы лекарства, способные успешно преодолевать гематоэнцефалический барьер.
Используемая технология дает надежду значительному числу пациентов с глубокорасположенными/труднодоступными опухолями головного мозга, которым было отказано в оперативном лечении, поскольку оно имело неоправданно высокий риск повреждения жизненно важных отделов головного мозга.
При этом также снижается риск инфицирования, не требуется длительного пребывания в стационаре (1 день по сравнению с 5-10 днями после открытой операции на головном мозге), уменьшается время восстановления, практически не требуется удаления волос и почти не остается рубцов.
Профессор K.Ashkan, нейрохирург клиники Харли Стрит, одной из наиболее авторитетных онкологических клиник Великобритании, подчеркнул, что: «Технология Visualase объединяет лазерную хирургию и робототехнику с использованием принципа «замочной скважины». Точность лазерной абляции обеспечивается МРТ-контролем в реальном времени и роботизированной системой управления ROSA. Гибкий катетер диаметром 1,65 мм и неглубокий костный фиксатор обеспечивают широкий хирургический доступ. Все это позволяет безопасно лечить опухоли головного мозга в местах, которые ранее считались недоступными. Минимально инвазивный характер вмешательства позволяет быстро восстановиться после терапии с минимальной продолжительностью пребывания в больнице. Visualase будет полезен пациентам с целым рядом неврологических и нейрохирургических расстройств, особенно с эпилепсией и опухолями головного мозга».
Таким образом, сегодня шанс на выход в ремиссию с сохранением качества жизни есть даже в самых тяжелых ситуациях – в том числе и у больных, ранее считавшихся безнадежными.
Немного о терминах и ошибочных выводах
У не имеющих медицинского образования пациентов или их родственников иногда возникают сомнения в необходимости удаления опухолевого узла с помощью радиохирургической установки. Связано это с тем, что во врачебном заключении не написано (и не может быть написано) «неоперабельный рак головного мозга», а идет речь об опухоли, новообразовании, очаге неопластического роста и др. Особенно много вопросов вызывает обоснованность облучения доброкачественной опухоли.
В данном случае людей вводят в заблуждение особенности медицинской терминологии. Нужно иметь в виду, что в тканях мозга нет клеток эпителия, которые способны переродиться и дать начало истинной раковой опухоли – карциноме. То есть, рака мозга как такового не существует. Но данное обстоятельство отнюдь не означает, что обнаруженный очаг безобиден. Напротив, высокозлокачественные опухоли мозга отличаются крайне агрессивным «поведением», хотя и не относятся к раковым.
Более того, в ряде случаев доброкачественные узлы могут доставлять не менее серьезные проблемы. Например, если они нарушают кровообращение, сдавливают центры нервной и нейрогуморальной регуляции.
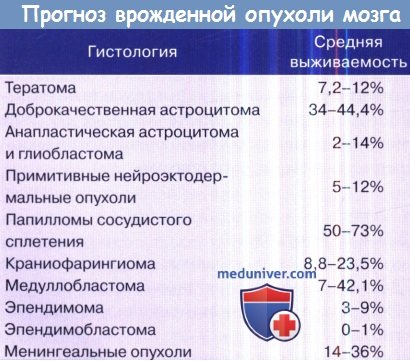
Прогнозы
Эффективность лечения больных с неподлежащими удалению новообразованиями мозга зависит от ряда факторов, среди которых:
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Опухоль головного мозга у ребенка неоперабельная
Опухоли ствола мозга составляют 5-11% всех внутричерепных опухолей у детей (Pollack, 1994) и 13,4— 28,7% инфратенториальных опухолей (Berher et al., 1983). Пилоцитарные или фибириллярные астроцитомы и глиобластомы являются основными гистологическими типами в сериях исследований, где проводилась верификация с помощью биопсии или при аутопсии. Пилоцитарные астроцитомы, как правило, обнаруживаются вне вентральной части моста и растут экзофитно, тогда как фибриллярные астроцитомы вовлекают в основном вентральную часть моста, поражая базилярную артерию.
Было отмечено, что исход тесно коррелирует с типом, причем фибриллярные астроцитомы возникают в более раннем возрасте и имеют гораздо худший прогноз (Fisher et al., 2000). Описаны редкие случаи ксантоастроцитом, которые несмотря на повышенную клеточность, плеоморфизм и некрозы, имели доброкачественное течение (Strom и Skullerud 1983).
а) Клиническая картина. Пик частоты глиомы ствола мозга приходится на возраст 5-9 лет. Клиническая картина обычно включает множественные параличи с VII по XII пары черепных нервов и паралич глазодвигательного нерва. Вовлечение нервов первоначально одностороннее, хотя впоследствии поражается и противоположная сторона. Параличи черепных нервов сопровождаются поражением длинных трактов с односторонними пирамидальными или мозжечковыми знаками, которые затем становятся двусторонними и могут стать первым проявлением. Симптомы повышенного ВЧД обычно появляются поздно, отек диска зрительного нерва часто отсутствует. Однако часто имеется рвота без признаков повышения ВЧД, которая, вероятно, является результатом прямого вовлечения центров продолговатого мозга; типичны раздражительность и эмоциональная нестабильность. Пароксизмальный зуд лица или шеи может быть первым симптомом (Summers и McDonald, 1988).
Экзофитные глиомы, растущие в заднем направлении в четвертый желудочек, могут вызывать обструктивную гидроцефалию (Stroink et al., 1986). Это относительно доброкачественные опухоли, при которых показана хирургическая резекция. Опухоли квадригеминальной пластинки (Squires et al., 1994; Daglioglu et al., 2003) и околоводопроводные опухоли проявляются гидроцефалией или признаками поражения глазодвигательного нерва. Исследование с помощью МРТ показало, что эти опухоли являются распространенной причиной стеноза водопровода (Valentini et al., 1995). Они обычно растут очень медленно или длительное время остаются в статичном состоянии, поэтому не требуют лечения, кроме шунтирования. Подобные опухоли могут возникать при нейрофиброматозе 1 типа.
При этом заболевании часто развиваются опухоли ствола мозга, в основном поражая продолговатый мозг, причем обычно они статичны или медленно растущие; возможна спонтанная регрессия (Pollack et al., 1996), поэтому следует избегать агрессивного лечения, за исключением шунтирования СМЖ в случае необходимости, и тщательного наблюдения (Molloyet al., 1995). Интрааксиальные опухоли цервикомедуллярного соединения представляют интересную группу глиом ствола мозга с относительно благоприятным прогнозом (Epstein, 1987; Epstein и Wisoff 1988; Weiner et al., 1997; Squires et al., 2000). Опухоли цервикомедуллярного соединения часто берут свое начало в верхней части спинного мозга и растут вверх, либо происходят из бульбарной области и растут вниз. Клиническая картина связана с поражением нижних черепно-мозговых нервов. Эти опухоли растут медленно и поддаются хирургическому лечению. Robertson et al. (1994) изучили 17 подобных случаев (10 астроцитом, 1 смешанная глиома, 4 ганглиоглиомы, 2 анапластических ганглиоглиомы).
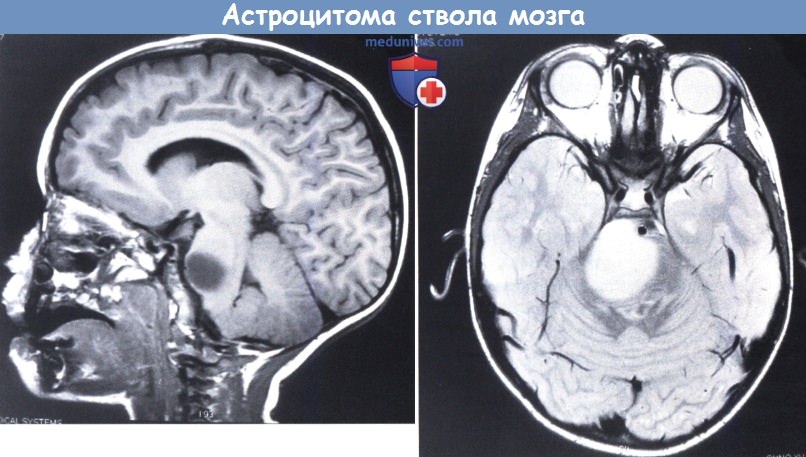
МРТ в режиме Т1 в сагиттальной проекции демонстрирует расширение ствола мозга, вызванное округлым образованием с низким сигналом (сверху).
Аксиальное изображение в режиме Т2, демонстрирующее повышенный сигнал от опухоли (снизу).
Клинические признаки включали дисфонию, дисфагию, нарушения дыхания, рвоту и квадриплегию у 4 детей. Радикальное удаление дало очень хорошие результаты, со 100% выживаемостью у 11 пациентов с впервые установленным диагнозом. Похожие результаты были получены и другими исследователями (Squires et al., 1997; Weiner et al., 1997, Young Poussaint et al., 1999).
Атипичные проявления включают плохую прибавку в весе (Cohen и Duffner 1994), острую гемиплегию, синдром мостомозжечкового угла и психиатрические симптомы.
Диагноз опухоли ствола мозга основывается на визуализации. КТ демонстрирует увеличение переднезаднего диаметра ствола мозга с задним смещением и компрессией четвертого желудочка, межножковых и околомостовых цистерн. Третий и латеральные желудочки расширены в четверти случаев. В большинстве случаев нарушена плотность паренхимы ствола мозга. Изоденсивные опухоли могут быть видны только при контрастировании и могут иметь более благоприятный исход, чем гиподенсивные опухоли (Cohen и Duffner, 1994). Напротив, эхогенные очаги и кольцевое усиление ассоциированы с плохим исходом, и в основном связаны со злокачественными анапластическими или глиобластомными опухолями (Stroink et al., 1986).
MPT точнее определяет вертикальную распространенность опухоли, лучше выявляет экзофитные выросты (Zimmerman et al., 1992) и является методом выбора. МРТ позволяет дифференцировать очаговую и диффузную глиомы, а также выявить экзофитный компонент и его взаимосвязь с соседними структурами, хотя другие авторы не обнаружили четкой корреляции между картиной КТ и гистологическими особенностями. Некоторые авторы полагают, что опухоли, которые лучше видны при контрастировании, обычно менее злокачественны (Lesniak et al., 2004). Наружная экспансия опухоли, по всей видимости, возникает чаще при относительно доброкачественных глиомах. Кальцификация и кисты внутри опухоли так же были ассоциированы с относительно благоприятным прогнозом.
б) Дифференциальный диагноз. Дифференциальный диагноз опухоли ствола мозга может быть сложен. Он включает энцефалит ствола мозга, способный вызывать отек ствола и изменять плотность сигнала; рассеянный склероз; гематомы или сосудистые мальформации; паразитарные кисты и туберкулемы. Возможность последних всегда следует рассматривать у мигрантов из развивающихся стран. При болезни Бехчета также наблюдалось образование в среднем мозге (Kermode et al., 1989). Другие объемные образования этой области, такие как энтерогенные кисты или эпидермоидные кисты, являются исключениями, и их визуализационная картина сильно отличается от картины глиом.
в) Лечение. Лечение глиом ствола мозга во многом зависит от типа опухоли. При наиболее распространенной диффузной глиоме лучевая терапия является методом выбора, в некоторых случаях дополненным химиотерапией (Broniscer и Gajjar 2004). Выживаемость низкая; лишь небольшое число детей выживает через два года. Более высокие показатели в литературе связаны, возможно, с другими типами глиом (Cohen и Duffner, 1994). При очаговых опухолях эффективным может быть хирургическое лечение, при необходимости усиленное облучением. Иногда возможна резекция очаговых опухолей (Stroink et al., 1986; Epstein, 1987; Epstein и Wisoff, 1988), а также экзофитных опухолей и опухолей цервикомедуллярного соединения. КТ может помочь в определении прогноза, но гистологическая картина не всегда коррелирует с исходом (Stroink et al., 1986). Тем не менее, клинический опыт указывает, что стереотаксическая биопсия эффективна в отношении прогноза и ведения заболевания (Giunta et al., 1989; Samadani и Judy 2003).
Дренирование кистозной опухоли может сопровождаться быстрым улучшением, и многие хирурги предпочитают оперировать экзофитные опухоли (Pierre-Kahn et al., 1993; Pollack et al., 1993), чтобы уменьшить массу опухоли и повысить эффективность других методов лечения. Изучалась роль гиперфракционированной лучевой терапии в лечении глиом ствола мозга (Packer et al., 1990). В настоящее время для этого метода рекомендуются дозы 60-72 Гр, что может улучшить прежние неудовлетворительные результаты (Cohen и Duffner, 1994). Изучается применение цисплатина как радиосенсибилизатора.
Редактор: Искандер Милевски. Дата публикации: 28.12.2018
Опухоль головного мозга у ребенка неоперабельная
Последние достижения в области терапии дали весьма впечатляющие результаты, особенно при определенных типах опухолей, таких как медуллобластомы, которые были абсолютно фатальными несколько лет назад. Выживаемость у детей с опухолями мозга (Duffner et al., 1986) варьирует в зависимости от природы и локализации опухолей. Наихудший прогноз имеют дети с диффузными опухолями ствола мозга, в то время как пятилетняя выживаемость у детей с мозжечковой астроцитомой составляет более 90%, а у детей с астроцитомой полушария никой степени злокачественности — 70-90%.
Дети в возрасте до двух лет с опухолями имеют более низкую выживаемость (30-50%), чем дети старшего возраста, и нередко плохое качество жизни. Эти данные относятся к случайной группе пациентов, поэтому результаты в отдельных специализированных учреждениях, имеющих опыт в лечении опухолей, должны быть лучше.
Качество жизни является одной из основных проблем при современных лечебных подходах. В проспективном исследовании небольшой группы пациентов (Duffner, 2004) большинство пациентов сохранило нормальный интеллект, хотя показатели IQ со временем снижались. Трудности в обучении были обнаружены более чем у 90% детей после лучевой терапии, и большинству детей потребовались специальная программа обучения.
Похожие результаты, особенно в отношении лучевой терапии, были отмечены другими исследователями (Radcliffe et al., 1992; Garcia-Perez et al., 1993). В серии Radcliffe et al. у детей, получавших лечение в возрасте до семи лет, наблюдалось снижение IQ в среднем на 27 баллов, однако у детей, получавших лечение в позднем возрасте, снижения IQ не наблюдалось. Packer et al. (1989) отмечали, что ранний возраст начала лучевой терапии и адъювантная химиотерапия являлись факторами риска, ассоциированными со снижением IQ. Лучевая терапия при опухолях связана и со значительными эндокринологическими осложнениями (Cohen и Duffner, 1994), в основном, с задержкой роста, которая часто вызывается гипофизарной недостаточностью, но также может возникать вследствие облучения позвоночника. Иногда возникают нарушения функций щитовидной железы и половых желез.
Наконец, небольшим, но реальным является риск позднего возникновения вторичных опухолей, в основном, менингиом и глиом, спустя 2-40 лет (в среднем 20 лет) после облучения (Cohen и Duffner, 1994). По этим причинам принимаются усилия по развитию методов лечения без определенных осложнений, особенно замещение лучевой терапии различными химиотерапевтическими режимами (Kalifa и Grill, 2005).
Долговременные исходы у детей с опухолями в целом благоприятны в отношении смертности. Тем не менее, могут возникать многочисленные поздние осложнения, включая позднюю смертность, вторичные опухоли, низкий рост или низкий вес детей при рождении, и особенно низкий уровень образования, которые являются значимыми проблемами и особенно часто встречаются в группах высокого риска (Anderson, 2003; Packer, 2005; Robison et al., 2005).
Редактор: Искандер Милевски. Дата публикации: 29.12.2018
Экспертное мнение: опухоли мозга у детей в большинстве случаев излечимы
С 20 по 27 октября проходит Всемирная неделя осведомленности об опухолях мозга. По такому случаю Благотворительный Фонд Константина Хабенского попросил специально для проекта «Социальный навигатор» главных экспертов в сфере медицинской помощи детям с опухолями мозга в России рассказать, как обстоит ситуация с диагностикой и лечением таких заболеваний и почему сегодня родителям не нужно бояться этого диагноза.
«Сейчас позитивная ситуация с опухолями центральной нервной системы у детей»
Ольга Желудкова, детский онколог высшей категории, профессор Российского научного центра рентгенорадиологии:
«Сегодня существуют программы лечения, позволяющие вылечить большинство маленьких пациентов с опухолями центральной нервной системы. Сейчас мы оцениваем опухоли в том числе и с молекулярной точки зрения: это самый современный подход, который позволяет понять, каков прогноз заболевания и насколько интенсивной должна быть программа лечения. Мы используем стереотаксическую, максимально локальную лучевую терапию, что позволяет минимизировать побочные эффекты. Онкологи применяют новые схемы лечения — например, включающие в себя терапию иммунологическими препаратами. Все это привело к значительному прогрессу и улучшению результатов: сейчас выживаемость наших пациентов — детей с опухолями мозга — достигает 70%».
«Операция на мозге не сделает из ребенка инвалида»
В большинстве случаев одним из этапов лечения опухоли мозга у ребенка становится хирургическое удаление новообразования. Многие до сих пор считают, что это страшная, болезненная и опасная операция, которая может привести к тяжелым неврологическим последствиям, однако это далеко не всегда так. Сегодня нейрохирургия развита настолько, что риски, связанные с вмешательством хирурга, минимальны.
Сергей Горелышев, главный детский нейрохирург Министерства здравоохранения РФ, заведующий 1-м детским отделением Центра нейрохирургии имени Н.Н.Бурденко, профессор:
«Бояться нейрохирургической операции ни в коем случае не нужно. В настоящее время летальность после операции по удалению опухоли головного мозга составляет 0% при условии, что она проводится вовремя. Если до хирургического вмешательства у ребенка нет серьезных нарушений, то сама по себе операция не повлечет за собой потери важных жизненных функций.
Конечно, результаты операций значительно лучше именно в клиниках в крупных городах, где нейрохирурги гораздо чаще сталкиваются с такими пациентами. Сейчас в Министерстве здравоохранения при нашем участии готовится новый приказ о порядке оказания нейрохирургической помощи детскому населению, где мы постараемся прописать положения о маршрутизации детей с опухолями головного мозга в межрегиональные центры».
«Опухоли мозга у детей можно успешно лечить в России»
Некоторые родители, узнав о диагнозе ребенка, хотят получать лечение за границей, поскольку не доверяют российским врачам. По мнению экспертов, сегодня по уровню развития нейроонкологии Россия не уступает другим странам, а российские протоколы лечения в федеральных клиниках идентичны зарубежным.
Ольга Желудкова, детский онколог высшей категории, профессор Российского научного центра рентгенорадиологии:
«Я знаю несколько случаев, когда больные с медуллобластомой (Злокачественная опухоль мозга. — Прим. ред.) приезжали, например, в Германию, а им говорили: «Зачем вы приехали? В России проводят такое же лечение, по тем же протоколам, которые используем мы». Это действительно так: сегодня для лечения большинства опухолей центральной нервной системы мы применяем те же методики, что и наши коллеги в зарубежных клиниках. Более того, мы работаем с самыми современными европейскими протоколами, у нас есть последние версии 2017 и даже 2018 года».
Михаил Ласков, онколог, гематолог, основатель Клиники амбулаторной онкологии и гематологии:
«Все компоненты успешного лечения в России действительно есть: у нас работают прекрасные врачи, а в больницах установлено высокотехнологичное оборудование. За последние 20 лет материально-техническая база для лечения выросла, однако остаются проблемы с неравномерным распространением компетенций. Опытные специалисты есть в основном в крупных городах, а страна у нас большая. До ближайшей больницы, где окажут действительно качественную помощь, некоторым пациентам приходится добираться сутками. В этом плане мы отстаем от развитых западноевропейских стран, где в каждом регионе есть хороший нейрохирург».
«Получить квалифицированную медицинскую помощь может любой ребенок с опухолью мозга»
Сегодня стандартное лечение опухоли мозга у ребенка может быть бесплатным. Многие медицинские услуги предоставляются по полису ОМС, а за помощью в оплате нестандартного лечения или новых методов исследования можно обратиться в специализированные благотворительные фонды.
Сергей Горелышев, главный детский нейрохирург Министерства здравоохранения РФ, заведующий 1-м детским отделением Центра нейрохирургии имени Н.Н.Бурденко, д. м. н., профессор:
«Лечение опухолей головного мозга в нашей стране бесплатное: существуют системы ВМП (высокотехнологичная медицинская помощь), ОМС (обязательное медицинское страхование) и так называемая ВМП в ОМС. Многие считают, что попасть на операцию в ведущие федеральные медицинские учреждения очень сложно, но на самом деле это не так. Например, если к нам обращаются родители ребенка с опухолью головного мозга, то ребенок будет госпитализирован в течение нескольких дней. Конечно, что-то все равно будет платным, например МРТ или некоторые анализы, но само хирургическое лечение для родителей будет бесплатным».
Алена Мешкова, директор Благотворительного фонда Константина Хабенского:
«Хирургическое лечение действительно в большинстве случаев бесплатно. Но иногда в конце года бывают ситуации, когда квоты заканчиваются и требуется наша поддержка, потому что при онкологических заболеваниях головного мозга нельзя терять время. Помимо госпитализации и операции есть дальнейшие этапы лечения, которые не входят ни в ОМС, ни в квоты. На этих этапах наш фонд «подхватывает» пациентов, чтобы уже проделанная за счет государства работа не была напрасной».
«Возвращение к полноценной жизни после лечения опухоли мозга реально»
Многие дети сталкиваются с различными последствиями сложного лечения опухоли мозга: кому-то приходится восстанавливать двигательные функции, кто-то заново учится говорить, а кто-то — складывать буквы в слова на бумаге или запоминать имена знакомых людей и персонажей в книгах. В каждом конкретном случае все индивидуально, и специалисты не всегда могут сказать наверняка, с какими сложностями придется столкнуться ребенку после лечения. Однако грамотный подход к реабилитации поможет скорректировать многие нарушения, а иногда даже избежать некоторых из них.
Александр Карелин, онколог, гематолог, директор лечебно-реабилитационного научного центра «Русское поле»:
«Конечно, для детей с опухолями ЦНС важны не только диагностика и лечение, но и реабилитация. Она должна начинаться еще до постановки диагноза. Диагноз могут уточнять в течение двух-трех недель, и все это время ребенка будут беспокоить определенные симптомы. Уже с этого момента команда специалистов должна заниматься его проблемами, тогда многие из них получится нивелировать.
Реабилитация — это не просто лечебная физкультура, как до сих пор считают многие. Процесс реабилитации должен быть комплексным: необходимо, чтобы он включал в себя развитие двигательной активности, нейрокогнитивную поддержку, нутритивную поддержку (то есть специальную организацию питания), помощь с социализацией. При таком комплексном подходе реально добиться улучшений даже у самых тяжелых пациентов».
Милана Паршкова, студентка Медицинского института РУДН, бывшая пациентка, прошедшая лечение опухоли мозга в детстве:
«После лечения у меня возникли некоторые проблемы с социализацией. Многие люди считают, что человек с диагнозом «опухоль мозга» больше никому не нужен. Им просто нельзя что-то доказать, они вряд ли тебя поймут. Я думаю, что с такими людьми каждый встречался в жизни. Для меня более серьезной задачей было восстановление определенных функций: у меня, например, появились проблемы со зрением и с нервной системой. Я до сих пор каждый день продолжаю работать над своими минусами и знаю, что еще есть к чему стремиться. Несмотря на эти сложности, я поступила в медицинский институт, сейчас учусь уже на шестом курсе. Выбор профессии никак не связан с моим заболеванием: я с детства об этом думала».
«Лечение опухоли мозга — не повод впадать в депрессию»
Даже в больнице или реабилитационном центре детям с опухолью головного мозга и их родителям не стоит замыкаться в себе: почти всегда можно найти возможность отвлечься от тяжелых мыслей. Важно помнить, что положительные эмоции и правильный психологический настрой помогают в борьбе с болезнью.
Милана Паршкова, бывшая пациентка, прошедшая лечение опухоли мозга в детстве:
«Когда я заболела, мне было 11 лет. Я уже понимала, что мне предстоит, но отнеслась к этому совершенно спокойно. У любого человека есть те или иные заболевания, и мое — просто одно из них. Кто-то ломает руку или ногу, а мне нужно было перенести операцию на мозге, и в этом нет ничего особенного. Я считаю, что многие боятся онкологических диагнозов, потому что общество недостаточно информировано об этих заболеваниях. Неизвестное всегда пугает больше всего».
Максим Никонов, папа 11-летнего Лени, подопечного Фонда Хабенского:
«Конечно, сначала я испытывал большой страх, и он был связан в том числе и с большим количеством мифов о нашем заболевании. На каждом этапе мы преодолевали самые разные страхи: страх перед операцией, страх начать химиотерапию, страх приступить к реабилитации.
Очень важно, что уже во время лечения Леня начал развиваться творчески, благодаря этому у него появился интерес к жизни. Я всегда старался его социализировать и делал все, чтобы он продолжал общаться с одноклассниками. Ему писали письма, его приглашали на дни рождения и другие праздники, когда это было возможно. Мы всегда находили моменты для радости, и я видел, что именно они его заряжают. Благодаря этим маленьким шажкам у него появилось желание собирать паззл под названием «жизнь».