отек спинного мозга что делать
Отек костного мозга позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Ребра, грудина, тазовые кости, череп, позвонки, эпифизы длинных трубчатых костей являются вместилищем красного костного мозга. Избыточное депонирование жидкости (отек) в тканях последнего в сегментах позвоночника на уровне L1-5 может быть следствием травматизации или ряда заболеваний. Клинические проявления представлены симптомами основной патологии. Отек костного мозга поясничного отдела позвоночника обнаруживают с помощью магнитно-резонансного сканирования. Лечение преимущественно консервативное.
Рассказывает специалист ЦМРТ
Дата публикации: 16 Июля 2021 года
Дата проверки: 0 года
Содержание статьи
Причины отека костного мозга
Накопление жидкости происходит на фоне:
Если причину отека установить не представляется возможным, говорят об идиопатической форме. К факторам риска относят заболевания почек и сердца, связанные с задержкой жидкости в организме.
Симптомы отека костного мозга
Клиника обусловлена основной причиной и локализацией очага. Начальная стадия не имеет выраженной симптоматики, а отек костной ткани позвоночника можно диагностировать исключительно на МРТ. Без медицинской помощи нарушается кроветворение, что выражается снижением выработки форменных элементов. При длительном течении развивается анемия, появляются носовые кровотечения, “беспричинные” синяки на теле, слабость. Гипергидратация способствует увеличению объема губчатого вещества и разбуханию тела позвонка, что вызывает стеноз канала с компрессией спинного мозга и нервных волокон. Изменения могут сопровождать:
Классификация
Первичный отек костного мозга развивается после травмы на фоне проникновения из поврежденных кровеносных и лимфатических сосудов жидкости, вторичный — является следствием специфического заболевания вертебрального столба.
Как диагностировать
Жалобы неспецифичны и могут встречаться при других заболеваниях опорно-двигательного аппарата. Наиболее подходящим инструментом визуализации рассматривают магнитно-резонансную томографию. Отек костного мозга на МРТ позвоночника виден на доклинической стадии, когда симптомы отсутствуют. Сканирование показывает:
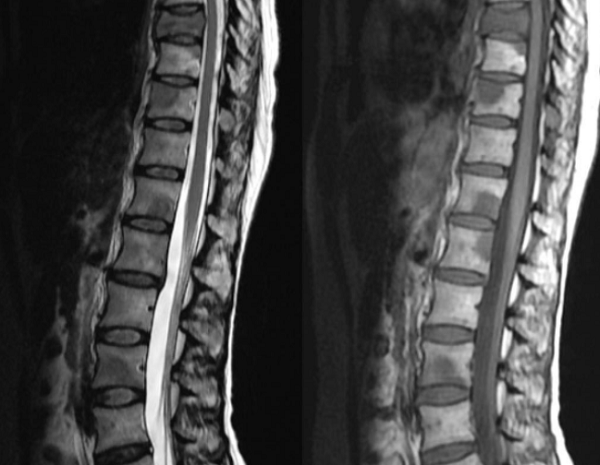
Отек костного мозга в шейном отделе позвоночника нередко сопровождается гидроцефалией. О трабекулярном отеке на фото МРТ свидетельствует деформация, деструкция позвонка. В отдельных случаях может потребоваться биопсия пораженной структуры.
К какому врачу обратиться
Пациентов с подобной проблемой могут вести несколько специалистов — невролог, ортопед-травматолог, вертебролог, онколог. После купирования острых явлений показана консультация реабилитолога.
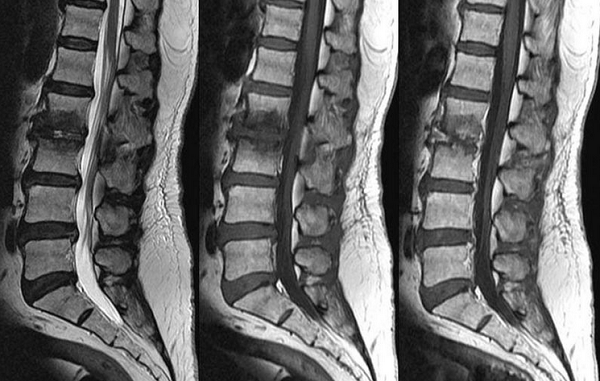
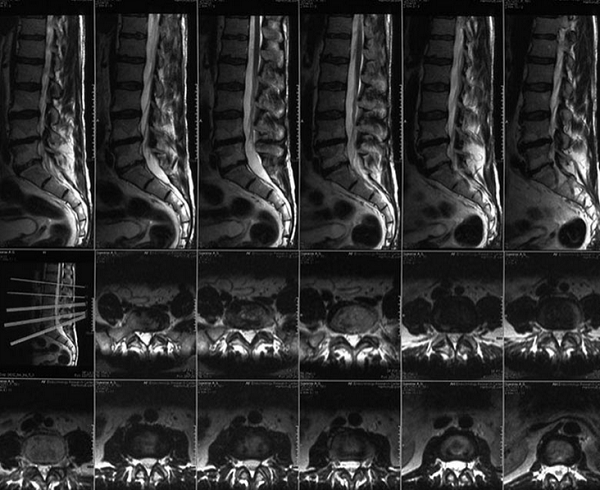
Отек костного мозга на МРТ позвоночника
Спондилодисцит поясничного отдела с гипергидратацией (увеличением объема жидкости) губчатого вещества
Датчики томографа фиксируют сигнал, возникающий при резонансе заряженных атомов. Информацию с помощью сложных алгоритмов преобразуют в серию монохромных изображений и транслируют на монитор компьютера. Послойное сканирование осуществляют с шагом от 1 мм, что позволяет визуализировать малейшие изменения вещества в зоне интереса.
В некоторых случаях проводят МРТ с контрастным усилением. Метод предполагает внутривенную инъекцию «окрашивающего» раствора на основе хелатов гадолиния. Препарат не вызывает аллергию и выводится из организма естественным путем.
Что значит отек костного мозга?
Губчатое вещество (трабекулярная ткань) состоит из рыхлых пластинок и перегородок. Промежутки заполнены костным мозгом, который отвечает за кроветворение и формирование иммунных цепочек в организме человека. Отек губчатой ткани сопровождается скоплением экссудата в трабекулярных пластинах. Уровень жидкости может возрасти до 20% (в нормальном состоянии – 10%).
Трабекулярный отек на снимке МРТ позвоночника (пораженный участок выделен красным)
По характеру течения различают три типа гипергидратации костного мозга:
вазогенный – вследствие повышения проницаемости или повреждения стенок капилляров происходит скопление жидкости в межклеточном пространстве;
интерстициальный – под действием экссудата коллагеновые волокна увеличиваются в объеме;
цитотоксический – наблюдается набухание клеток костного мозга (остеоцитов, остеобластов, остеокластов).
На ранних стадиях процесс протекает бессимптомно. При отсутствии лечения патология негативно влияет на состояние и функциональность костного мозга. На фоне развития отека наблюдают прогрессирование аутоиммунных заболеваний (ревматоидный артрит). Нарушение функции кроветворения заключается в уменьшении продуцирования форменных элементов:
При длительном течении процесса у пациента наблюдаются:
появление синяков и гематом без явной причины;
Развитие отека костного мозга приводит к увеличению объема губчатого вещества, тело позвонка набухает. Изменения передаются на соседние ткани, захватывают нервные волокна и субарахноидальное пространство.
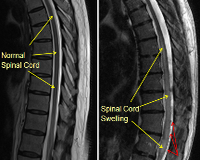
Деформация позвонка приводит к стенозу канала и сдавлению спинного мозга. Компрессия провоцирует патологические изменения в области нервных тканей. Отек спинного мозга сопровождается клиническими проявлениями, характер которых зависит от локализации пораженного участка. Чем выше расположен очаг, тем серьезнее последствия патологии. Наиболее выражена симптоматика при поражении шейного отдела позвоночника. В случае неблагоприятного течения процесса возможен летальный исход.
Подозрения на развитие трабекулярного отека позвонков и спинномозгового канала возникают при наличии:
постоянной ноющей боли в спине, усиливающейся при физических нагрузках;
парестезий, паралича верхних и нижних конечностей;
беспричинных нарушений в работе дыхательной, сердечно-сосудистой систем;
болей при мочеиспускании, опорожнении кишечника (при локализации процесса в области копчика);
жалоб на часто возникающие судороги;
нарушений функциональности мочеполовой системы.
Особенностью клинической картины при отеке губчатого вещества позвонка является локализация болевого импульса выше точки поражения. Причина заключается в сдавлении расположенных рядом спинальных корешков измененными тканями.
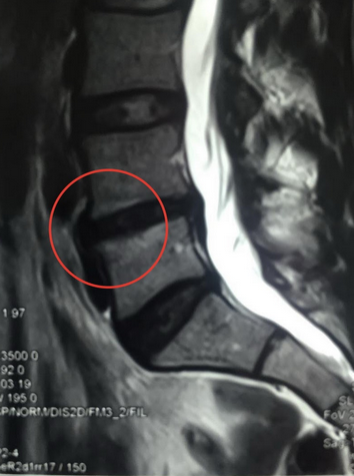
Перелом тела позвонка и признаки отека костного мозга (указаны стрелками)
Наряду с болевым синдромом компрессия нервных стволов приводит к нарушению работы внутренних органов грудной клетки, брюшной полости и малого таза.
Причины отека костного мозга
Повреждения губчатого вещества чаще возникают вследствие травм спины (падений, ушибов, ранений и пр.). При повреждении тела позвонка возможны:
нарушение целостности костных структур;
разрывы лимфатических и кровеносных сосудов;
выделение жидкого экссудата в область губчатого вещества.
Наблюдающиеся при этом отеки называют первичными. Процесс может распространяться на паравертебральные ткани (мышцы, сухожилия, связки, синовиальные оболочки).
Причинами вторичных отеков костного мозга служат патологические явления в окружающих тканях:
инфекционные заболевания (спондилит, остеомиелит, туберкулез позвоночника);
воспалительные изменения суставных элементов при остеоартрите;
добро- и злокачественные новообразования;
операции на позвоночнике;
эндокринные патологии и заболевания, сопровождающиеся нарушением клеточного метаболизма;
дегенеративно-дистрофические явления (остеохондроз, грыжи, деформирующий артроз и пр.)
Воспалительные процессы костной ткани позвонка усиливают проницаемость капилляров губчатого вещества и сопровождаются активным выделением жидкого экссудата в межклеточное пространство. Опасны заболевания, протекающие с образованием множественных гнойных очагов, которые провоцируют увеличение отечности окружающих структур.
На фоне развития в области позвонка онкологического процесса происходит разрушение трабекул. Наблюдается перифокальный отек, локализованный в зоне костного мозга. Злокачественные образования могут повреждать кровеносные сосуды, увеличивая количество жидкости в губчатом веществе.
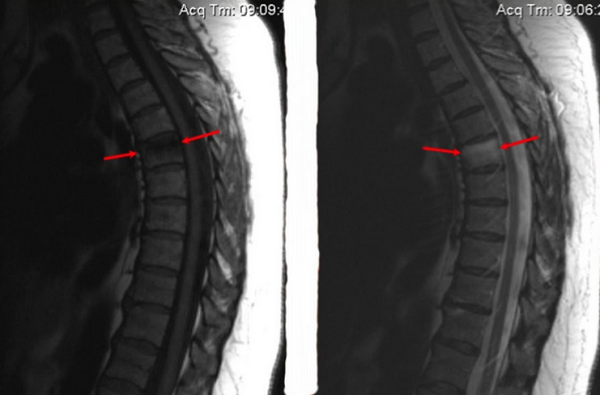
Метастазы на снимке МРТ, признаки перифокального отека костного мозга
Дегенеративно-дистрофические патологии приводят к изменению структуры позвонка, снижают трофику тканей и вызывают асептическое воспаление костных и хрящевых элементов. Возможно развитие субарахноидального и трабекулярного отеков.
Гипергидратация костного мозга в большинстве случаев является защитным механизмом при поражении губчатого вещества. Для эффективного лечения патологии необходимо выяснить причину патологии и устранить повреждающий фактор.
Отек костного мозга, что покажет МРТ позвоночника?
Диагностику патологического состояния проводят с помощью инструментальных видов исследования. Одним из наиболее результативных способов является магнитно-резонансная томография позвоночника. Метод визуализирует форму, размеры, расположение морфологических элементов, показывает состояние окружающих тканей.
Отек костного мозга на МРТ позвоночника дает гиперинтенсивный сигнал и выглядит как очаг с размытыми контурами. Сканирование позволяет определить этиологию процесса, отражает изменения расположенных рядом структур. На томограммах можно увидеть травматические повреждения костной ткани, признаки воспалительных, онкологических или дегенеративных явлений в области пораженного участка.
При локализации процесса в шейном отделе возможно скопление цереброспинальной жидкости в желудочках головного мозга. Признаки гидроцефалии на МРТ служат поводом для сканирования позвоночного столба.
На томограммах при развитии трабекулярного отека врач увидит деформацию пораженного костного элемента. В случае стеноза спинального канала МРТ визуализирует состояние оболочек и церебрального вещества. Послойные изображения показывают состояние суставных элементов позвоночника и окружающих мягких тканей.
МР-диагностика заболеваний позвоночника (снимки в боковой и поперечной плоскостях)
Магнитно-резонансная томография дает возможность уточнить локализацию и размеры патологического участка. При необходимости врач реконструирует 3D-модель изучаемого отдела. Трехмерное изображение визуализирует взаимное расположение структурных элементов, позволяет определить характер распространения отека.
Клиника «Магнит» осуществляет диагностику заболеваний позвоночника с помощью МРТ. Исследование проводят на закрытом томографе немецкой фирмы Siemens мощностью 1,5 Тл. Благодаря высокой напряженности магнитного поля получают качественные фотографии изучаемой области.
Записаться на сканирование спины можно по телефону +7 (812) 407-32-31 или на сайте клиники.
Главный онколог «СМ-Клиника» рассказал об опухолях костного мозга
Среди всех опухолей в области центральной нервной системы поражения спинного мозга занимают примерно 12% у взрослых и около 5% у детей. В чем причина этих патологий и как их лечат?
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог,
член Санкт-Петербургского
общества патофизиологов
АЛЕКСАНДР СЕРЯКОВ
Д.м.н., профессор, врач-онколог,
врач-гематолог, врач-радиолог
(лучевой терапевт) высшей категории,
ведущий онколог холдинга «СМ-Клиника»
Наиболее часто опухоли, локализованные в области спинного мозга, выявляются у людей в возрасте от 30 до 50 лет. Преимущественно, примерно в 85% случаев, они поражают оболочки мозга и окружающие его структуры.
Что нужно знать об опухоли спинного мозга
Что такое опухоль спинного мозга
– Опухоли спинного мозга, – говорит врач-онколог Александр Серяков, – это патологические новообразования злокачественной и доброкачественной природы, которые локализуются в области спинного мозга. Они встречаются редко.
По расположению бывают:
Причины опухоли спинного мозга у взрослых
Истинные причины опухолевого роста, который возникает в области спинного мозга, на сегодняшний день не определены. Ученые выделяют ряд факторов риска, которые могут повышать вероятность опухолевого роста у детей или взрослых, но однозначно не приводят к образованию патологии. Сюда включают:
Симптомы опухоли спинного мозга у взрослых
Нет типичных или характерных симптомов только для опухоли, все признаки могут имитировать и другие болезни, особенно на ранних стадиях. Поэтому стоит обращаться к врачу, чтобы определить или исключить проблему при следующих жалобах.
Болевой синдром. Наиболее частым проявлением опухоли становится боль, которая возникает в области позвоночника, где начала свой рост опухоль. В ранней стадии боль может быть легкой или более сильной, но выраженных неврологических симптомов при этом нет. По мере прогрессирования опухоли возникают расстройства чувствительности и движения, боль становится сильнее на фоне кашля или резких движений, чихания, физической нагрузки, ночью и при движениях, наклонах головы.
Двигательные расстройства. Возможна также слабость мышц, которая возникает в сочетании с расстройствами чувствительности, явления атрофии мышц, резкие и внезапные ее сокращения, подергивания мышечных групп, которые расслаблены.
Расстройства чувствительности. Иногда болевых ощущений нет, но могут страдать поверхностная чувствительность, на фоне сохранения глубокого тактильного чувства. Пациент может не ощущать боль, температуру, прикосновения, но воспринимает давление, вибрации.
Проблемы с работой сфинктеров. Возможны нарушения мочевыделительных функций, реже – опорожнения кишечника. Это приводит к задержке мочи или стула.
Также по мере прогрессирования процесса может возникать сколиоз позвоночника, который формируется из-за болевых ощущений, расстройств двигательной функции или разрушения тел позвонков.
Внешне определить опухоли спинного мозга невозможно, они расположены достаточно глубоко в области спинномозгового канала.
Классификация опухолей спинного мозга у взрослых
Существует достаточно много вариантов классификации опухолей, локализованных в области спинного мозга. Возможно разделение на группы по ряду признаков – расположение опухолевого очага относительно спинного мозга, позвоночника или мозговых оболочек, особенности гистологической картины, а также конкретная локализация поражения.
Если делить опухоли по происхождению, их можно отнести к двум группам:
По происхождению и типу клеток классификация очень большая, опухоли определяют по данным биопсии.
Лечение опухоли спинного мозга у взрослых
Диагностика
Проведение диагностики – это поэтапный процесс, который позволяет определить размеры, тип опухоли и составить план ее лечения. Прежде всего, врачу важны жалобы пациента, имеющиеся у него симптомы, история болезни. Важно – когда развились симптомы, как они изменялись со временем.
Также проводится полное неврологическое обследование – определение тонуса мышц, рефлексов, силы мышц, подвижности позвоночника, чувствительности.
Для утонения патологии необходимы:
Современные методы лечения
– Основной вид лечения, – рассказывает врач-онколог Александр Серяков, – это нейрохирургическая операция, при которой полностью удаляется новообразование и выполняется декомпрессия (устранение сдавления) спинного мозга. Используются часто микро-нейрохирургические техники, интра-операционная нейровизуализация и нейронавигация.
При злокачественных опухолях спинного мозга кроме хирургического лечения пациенту могут назначить химиотерапию и лучевую терапию (стереотаксическая радиотерапия и радиохирургия на линейных ускорителях типа «Кибер-Нож»).
Профилактика опухолей спинного мозга у взрослого в домашних условиях
Профилактика, по словам врача-онколога Александра Серякова, это здоровый образ жизни:
Популярные вопросы и ответы
Какие могут последствия у опухоли спинного мозга?
Какие симптомы должны быть поводом для визита к врачу?
При опухоли спинного мозга различают 3 клинических синдрома:
Отек спинного мозга
Отек спинного мозга — это неспецифический патологический процесс, при котором происходит избыточное накопление жидкости в межклеточных пространствах. Заболевание возникает как осложнение позвоночно-спинномозговой травмы, опухолевого процесса, демиелинизирующих или сосудистых патологий. Состояние проявляется восходящими параличами, потерей всех видов чувствительности, отсутствием рефлексов, другими симптомами с учетом первопричины. Диагностика отека требует проведения КТ или МР-сканирования спинного мозга, рентгенографии позвоночника. Лечение включает массивную дегидратацию, нейрометаболическую поддержку, нейрохирургические операции (по показаниям).
МКБ-10
Общие сведения
Истинная распространенность состояния не установлена, поскольку отек спинного мозга служит универсальной реакцией на травматическое повреждение. Он встречается у всех больных с осложненной травмой позвоночника. После оперативного удаления новообразований вероятность отека составляет около 0,6%, Патология широко распространена в практической неврологии, является опасной для жизни и здоровья пациента, поэтому не теряет актуальности разработка новых способов диагностики и эффективного лечения отека спинного мозга.
Причины
Основной причиной развития отека является позвоночно-спинномозговая травма (ПСМТ) — повреждение, которое сопровождается контузией, нарушением анатомической целостности спинного мозга. Патология возникает в начальном остром периоде (первые 2-3 суток), значительно отягощает состояние пациента после травмы. Кроме ПСМТ, причинами отека могут выступать следующие заболевания:
Патогенез
В механизме развития отека участвует несколько факторов: травматический, циркуляторный, сосудистый, тканевой. Наблюдается повреждение тканевых элементов, накопление провоспалительных медиаторов, нарушение проницаемости сосудов, что сопровождается избыточной фильтрацией жидкости в интерстициальное пространство. При этом спинной мозг увеличивается в объеме, а поскольку он ограничен пространством спинномозгового канала, возникают явления компрессии.
Посттравматический отек вызывает ишемию спинного мозга, которая становится причиной поражения миелиновых оболочек нервов. В последующем формируется специфический глиоз — замещение погибших нейронов клетками нейроглии, что сопровождается нарушением спинномозговых функций. Эти изменения видны на МРТ в виде миомаляции: в первые полгода состояние может быть частично обратимо, затем закрепляется стойкий неврологический дефицит.
Симптомы
Клиническая картина обусловлена основным заболеванием. При перенесенной ПСМТ ведущим симптомом является боль в спине, которая сосредоточена в месте приложения механической силы, распространяется на другие отделы позвоночника. Соответственно уровню повреждения развиваются вялые параличи дистальных отделов ног или всех нижних конечностей, дополняемые парезами мышц брюшного пресса, спины, грудной клетки.
При локализации поражения на уровне верхнешейного отдела спинного мозга наблюдается тетраплегия по центральному типу с утратой чувствительности, которая дополняется вялым параличом шейных мышц. Если травма произошла в нижнешейном отделе, определяются признаки поражения плечевого сплетения, одно- или двусторонний синдром Горнера, различное положение рук (опущены, сложены на груди, запрокинуты).
Отек спинного мозга неуклонно нарастает, уже спустя несколько часов патологический процесс захватывает значительное число сегментов. Постепенно усугубляется неврологическая симптоматика: появляются восходящие параличи, которые распространяются от нижних к верхним конечностям, туловищу, мышцам шеи и головы. Может возникать судорожный синдром.
Осложнения
Отек спинного мозга — грозное состояние, которое без лечения может быстро распространиться на вышележащие сегменты, достигая церебрального уровня. При вовлечении в процесс продолговатого мозга у пациента нарушаются витальные функции: дыхательная (дыхание Биота), сердечно-сосудистая деятельность (замедление пульса, гипотония). Наблюдается отсутствие сухожильных и периостальных рефлексов, расширение зрачков, неподвижность глазных яблок.
При ПСМТ спинальный отек нередко осложняется спинальным шоком, который характеризуется перераздражением органа или лишением супраспинальных влияний со стороны церебральных структур. У больных выявляются атонический паралич, отсутствие всех типов рефлексов и чувствительности ниже уровня травмы. Также отмечаются расстройства функций тазовых органов, быстро нарастающие трофические нарушения.
Вероятность смертельного исхода составляет до 25%. При успешном купировании неотложного осложнения могут появляться на этапе восстановления неврологических функций. Из-за необратимых повреждений нейронов в резидуальном периоде сохраняется дефицит моторных функций ниже поврежденного уровня, полное или диссоциативное расстройство чувствительности. Часть больных после перенесенного заболевания получают инвалидность.
Диагностика
Обследование начинается со стандартного осмотра врачом-неврологом. У пациента выявляются парезы и параличи, разнообразные нарушения чувствительности, арефлексия и другие симптомы цереброспинального поражения. На травму указывает локальная болезненность, признаки перелома позвонков, характерный анамнез. Для подтверждения диагноза применяются инструментальные и лабораторные методы:
Лечение отека спинного мозга
Консервативная терапия
Медикаментозное лечение проводится по общим принципам неотложной помощи в неврологии. Терапия направлена на снижение количества жидкости в интерстиции, за счет чего удается уменьшить компрессию органа, предупредить необратимые органические изменения. В лечении отека используется несколько групп препаратов:
При тяжелом состоянии, поражении мышц диафрагмы и шеи, угрозе развития дыхательной недостаточности необходим экстренный перевод пациента на ИВЛ. В качестве симптоматического лечения при отдельных состояниях, сопровождающихся отеком спинного мозга, назначаются антиконвульсанты, обезболивающие средства, противовоспалительные препараты. При проникающих травмах для предупреждения инфекционных осложнений показана антибиотикотерапия.
Хирургическое лечение
При травматическом или опухолевом генезе отека больному необходима квалифицированная помощь нейрохирургов. Тип и объем операции подбирается индивидуально: фиксация переломов позвонков пластинами или винтами, установка люмбального дренажа, иссечение новообразования и т. д. При сдавлении спинного мозга хирургическое вмешательство проводится в максимально ранние сроки, чтобы не допустить необратимых изменений.
Прогноз и профилактика
Отек спинного мозга имеет неблагоприятное течение, риск летального исхода в первые часы заболевания, а также высокую вероятность развития инвалидности в восстановительном периоде. Своевременное начало лечения значительно повышает шансы на восстановление неврологического дефицита. Профилактика состояния заключается в предупреждении травматизма, раннем выявлении и лечении опухолевых, нейродегенеративных, сосудистых заболеваний.
Спинальный эпидурит
Спинальный эпидурит (epiduritis; синоним: спинальный эпидуральный абсцесс, наружный гнойный пахименингит, гнойный перипахименингит) — это воспалительный острый или хронический процесс в эпидуральном пространстве и на наружной поверхности твердой мозговой оболочки спинного мозга [4].
Классификация.
Классически выделяют, как и в любом другом воспалительном заболевании, острую и хроническую форму. Чаще всего поражаются позвонки нижнего грудного и поясничного отдела.
В зависимости от локализации заболевания выделяют эпидурит:
1) ограниченный – область поражения ограничивается только грыжевым выпячиванием;
2) неограниченный – воспалительный процесс наблюдается в нисходящих и восходящих сегментах;
3) распространенный односторонний – воспаление наблюдается только с одной стороны;
4) распространенный двусторонний – процесс воспаления захватывает обе стороны [3] ;
6) Различают внутренний и наружный эпидурит спинного мозга. Первая разновидность встречается редко. Чаща наблюдается наружный вид, при котором воспалительный процесс всегда распространяется на жировую клетчатку эпидурального пространства. Еще чаще процесс начинается с эпидуральной клетчатки и потом распространяется на наружные слои твердой оболочки. [2]
Кроме того, выделяют две формы заболевания:
1) Гнойный: Самая тяжелая форма заболевания, характеризуется наличием гнойного очага в области эпидурального пространства.
2) Негнойный (серозные, серозно-фиброзные, гиперпластические): часто имеет скрытый характер течения. В ходе развития заболевания не наблюдается возникновение нарушений неврологического плана. Вялотекущие процессы могут привести к изменениям в эпидуральной клетчатке, а также нарушить целостность твердой мозговой оболочки. Часто фиброзная ткань разрастается, а воспаление переходит на мягкие оболочки спинного мозга. Нарушается ликворообращение, сосуды сдавливаются. Результатом такого воздействия становятся ишемические изменения в спинном мозге [3].
2. Этиология и патогенез.
Гнойный эпидурит обычно развивается как осложнение гнойных процессов рядом с эпидуральным пространством: остеомиелита позвоночника, заднего медиастинита, паравертебрального абсцесса, абсцесса легкого и др., или общей гнойной инфекции: сепсиса (чаще стафилококкового, реже стрептококкового, пневмококкового), гнойного тонзиллита, рожи, пиелита, инфицированного аборта, фурункулеза. В эпидуральное пространство возбудитель попадает per continuitatem или гематогенным путем. Локализуется процесс чаще всего в нижнем грудном отделе. Абсцесс обычно распространяется на протяжении 3—4 позвонков. Через твердую мозговую оболочку возбудитель не проникает, поэтому мягкие оболочки и спинной мозг обычно в воспалительном процессе непосредственна не участвуют. Но они могут, конечно, страдать от давления, воздействия токсинов, расстройства кровообращения и лимфообращения и других патогенных факторов [1, 3].
Негнойный эпидурит, согласно мнению исследователей, нередко протекает латентно. Эпидуральная клетчатка отличается высокой реактивностью и вовлекается в процесс при многих местных и общих инфекциях, особенно при аллергических реакциях. Острые негнойные эпидуриты обычно вполне доброкачественны и не вызывают стойких неврологических нарушений. Наряду с этим встречаются хронически текущие негнойные пахименингиты и эпидуриты, вызывающие массивные изменения в эпидуральной клетчатке и твердой мозговой оболочке. Жировая ткань замещается грануляционной, в оболочке происходит разрастание фиброзной ткани. С течением времени воспалительные изменения могут перейти и на мягкие мозговые оболочки. Плотная фиброзная ткань, как кольцом окружая спинной мозг, нарушает ликворообращение, сдавливает сосуды и вызывает ишемические изменения в спинном мозге и его оболочках [1, 3].
Подобные гиперпластические формы пахименингита и эпидурита, при которых твердая мозговая оболочка может стать толще нормальной в 5—10 раз, срастаясь с надкостницей позвонков, с одной стороны, и с мягкими оболочками — с другой, постепенно прогрессируя, дают клиническую картину опухоли спинного мозга. Это гипертрофический пахименингит, по терминологии старых авторов [2].
Хронический эпидурит — вторичное заболевание, осложняющее туберкулез, сифилис (редко), бруцеллез. Может выявляться в связи с травмой позвоночника, перенесенной за много лет до появления симптомов эпидурита, с наличием инородного тела или опухолью в позвоночном канале, с простудой. Хронические заболевания позвоночника воспалительного и дегенеративного характера также могут осложниться хроническими эпидуритом. Эпидурит может проявляться одним очагом, несколькими отдельными очагами или поразить диффузно все эпидуральное пространство. Страдают преимущественно грудной или одновременно грудной и поясничный отделы. Много реже встречается описанный старыми авторами гипертрофический шейный пахименингит. Рубцовые изменения и воспалительные наслоения сильнее выражены по задней поверхности дурального мешка, реже наблюдается их более или менее одинаковое развитие в виде муфты по всей окружности твердой мозговой оболочки. [2]
3. Клиническая картина
Гнойный эпидурит.
Болезнь начинается остро, реже подостро. Появляются симптомы тяжелой острой инфекции: слабость, недомогание, головные боли, отсутствие аппетита, гектическая лихорадка, изменения крови септического характера (ускоренная СОЭ, нейтрофильный сдвиг). На этом фоне развиваются корешковые боли, симптомы натяжения, парестезии, нарушение функции тазовых органов. Позднее возникают параличи, чаще всего в форме нижнего парапареза (параплегии) спастического характера. При поражении на шейном уровне развивается тетрапарез разной выраженности до плегии. Нередко наблюдаются корешковые симптомы выпадения: вялость отдельных рефлексов, гипестезия, похудание мышц [1, 2]
Негнойный_эпидурит.
4. Диагностика
Для распознавания спинальных эпидуритов предложена (Д. Куимов) следующая триада:
— острые корешковые боли на фоне высокой температуры и менингеальных явлений;
— синдром нарастающего сдавления спинного мозга — острый компрессионный синдром;
— наличие гнойного или инфекционного очага в организме (по МРТ). Кроме того проводится, в первую очередь, лабораторная диагностика ( Лейкоцитоз со сдвигом влево, повышение СОЭ, СРБ). Так же в ходе оперативного лечение возможно применение цитологического исследования. Кроме того, важно проводить дифференциальную диагностику со спондилодисцитами, спондилитами, паравертебральными абсцессами, менингитом, миелитом, опухолевым поражением [1].
Диагностика острых гнойных эпидуритов не представляет больших затруднений. Хронические эпидуриты обнаруживаются либо на операции по поводу других поражений спинного мозга, либо на секции [5].
5. Лечение
Классически выделяют консервативное и хирургическое лечение. В случае описываемого заболевания без применения обоих типов лечения нельзя обойтись.
При установлении гнойного этиологии эпидурита показаны срочная ламинэктомия и опорожнение эпидурального пространства от гнойного экссудата с последующим энергичным лечением антибиотиками. Во время операции вскрывать твердую мозговую оболочку не следует. Применяют антибиотики широкого спектра действия (чаще пенициллины) [2].
В случае негнойного эпидурита- лечение так же, в первую очередь, хирургическое. Антибиотики назначаются до и после операции [2].
В последующем показано проведение разного по длительности ( в зависимости от выраженности неврологического дефицита) реабилитационного лечения, включая лечебную гимнастику и физиопроцедуры. Кроме того, при длительном обездвиживании пациента нельзя забывать о риске ТЭЛА и проводить антикоагулянтную терапию и другие виды симптоматического лечения.
6. Прогноз
Прогноз во многом зависит от того, насколько рано пациент обратится к специалисту. Ранняя диагностика позволяет начать своевременное лечение и снизить негативные последствия заболевания. Безусловно необходимо своевременно выявить возбудителя процесса инфицирования и провести грамотное оперативное вмешательство и антибактериальную терапию. Если лечение было начато несвоевременно, то эпидурит может закончиться выздоровлением или перейти в хроническую форму. Среди последствий в этом случае отмечают нарушения двигательных способностей в виде пареза, плегии, расстройств чувствительности, а также расстройств функции тазовых органов ( недержание мочи или хроническая задержка). Кроме того, при длительной иммобилизации больного, могут образоваться пролежни, ТЭЛА, различная урогенитальная инфекция. При несвоевременном или неполном лечении больной может навсегда остаться инвалидом.