поражение лобных долей мозга последствия
Нейропсихиатрические осложнения травмы головного мозга
Травма головного мозга (TBI) в первую очередь относится к дисфункции мозга, вызванной внешней травмой. В США только футбольные игроки в средней школе страдают от 100 000 диагностированных сотрясений в год. Точно так же бокс может вызывать сотрясение от удара по голове кулаком, вызывая разрыв мостовидных вен (субдуральная гематома), микрогеморрагии в головном мозге и диффузное повреждение аксонов.
Пациенты, пострадавшие от прямой аксональной травмой, обычно испытывают проблемы с активацией, медленной когнитивной обработкой и вниманием. Возраст является важным фактором в развитии психических симптомов, например, пожилые люди, пострадавшие от TBI, имеют более длительный период ажитации, большие когнитивные нарушения и более высокую вероятность развития глобальных поражений организма. Повреждение обонятельного нерва, расположенного рядом с орбитофронтальной корой, может вызвать посттравматическую аносмию. Нарушение функционирования обонятельной системы часто может возникать у пациентов с умеренной и тяжелой черепно-мозговой травмой, связанной с повреждением лобной и височной долей.
Многие расстройства тревожного спектра могут развиваться после черепно- мозговой травмы (TBI). При исследования 66 пациентов с TBI у 11% пациентов развилось генерализованное тревожное расстройство в дополнение к большой депрессии. В исследовании, которое оценивало 120 солдат, пострадавших от умеренной до тяжелой TBI, у 9% больных зафиксировали паническую атаку. В другом исследовании, проведенном на пациентах с TBI, у 18% развилось ПТСР, у 14% ОКР, у 11% паническое расстройство, у 8% генерализованное тревожное расстройство, а у 6% фобическое расстройство.
TBI и расстройства злоупотребления психоактивными веществами часто встречаются..
PsyAndNeuro.ru
Постинсультные депрессии при поражении лобной доли
По данным всемирной организации здравоохранения ежегодно у 15 миллионов людей по всему миру случается инсульт. Развитие постинсультной депрессии является частым (30-60%) осложнением инсульта, которое серьезно ограничивает реабилитацию больных и ухудшает прогноз пациентов в будущем. В настоящее время точный механизм развития постинсультной депрессии не ясен, и его понимание – ключ для разработки точечной и эффективной терапии.
Отсюда и возникает интерес в исследовании структурных и функциональных аномалий головного мозга, связанных с постинсультной депрессией. Ученые Южного медицинского университета Китая провели исследование на базе больницы Чжу Цзян с целью выявления закономерностей между определенной локализацией повреждения и развитием постинсультной депрессии. В предыдущих работах, посвященных изучению постинсультной депрессии, все типы пациентов анализировались вместе, без уделения внимания базовым факторам инсульта: его типа, локализации поражения и его размера, длительности течения заболевания; что приводило к высокой разнородности получаемых данных. Китайские исследователи посчитали важным проводить изучение сетей мозга на определенных типах больных с постинсультной депрессией для увеличения надежности выводов.
В клинической практике поражение лобной доли при инсульте чаще всего способствует развитию постинсультной депрессии, так как она является важной частью системы обработки эмоций и имеет большое количество связей с другими зонами головного мозга (например, с таламусом, поясной корой и гиппокампом). Вероятно, что поражение именно лобной доли ведет к эмоциональным расстройствам. Поэтому ученые выбрали пациентов с поражением лобной доли для изучения влияния локализации повреждения на эмоциональную систему механизма развития постинсультной депрессии. Ученые также отмечают, что их работа является первым исследованием, которое сочетает методы воксель-базированной морфометрии и анализа функциональной связности в покое для изучения аномалии головного мозга у пациентов с постинсультной депрессии при поражении лобной доли.
Материалы и методы
Для исследования было отобрано 30 пациентов больницы Чжу Цзян Южного медицинского университета, которые соответствуют следующим критериям:
Каждый больной прошел клиническое интервью с опытным нейропсихологом, который провел диагностику депрессии в соответствии с критериями DSM-IV. Тяжесть депрессии оценивалась по шкале HAMD-24. В результате пациенты были распределены по двум группам:
Также всем участвующим в испытание пациентам была проведена оценка когнитивных функций (MMSE) и активности жизнедеятельности (индекс Бартела).
Каждый пациент прошел МРТ и фМРТ покоя, по 6 минут каждое исследование.
Воксель-базированная морфометрия – метод нейровизуализации, способный отражать объемную плотность коры зон мозга и использующий для этого специализированное программное обеспечение (в данном случае SPM8). В ходе воксель-базированной морфометрии происходит постпроцессорная обработка данных МРТ.
Морфометрия выполняется в несколько этапов:
1. Проверка данных нейровизуализации на наличие артефактов, структурных аномалий и патологий, и выделение основных структур головного мозга: серого и белого вещества, цереброспинальной жидкости;
2. Создание специального шаблона из всех изображений серого вещества
обработка изображений серого вещества головного мозга, корректировка, сглаживание структур и предварительный статистический анализ;
3. На завершающем этапе проводится статистическая обработка подготовленных изображений, результатом которой является выявление зон достоверных различий для качественной оценки;
Анализ функциональной связности в покое
Seed-based метод – гипотетический подход, при котором определенный участок выбирается в качестве эталона, и рассчитываются временные корреляции между ним и другими участками головного мозга. Данный метод позволяет выявить изменения функциональной связности, которые характерны для нейропсихических заболеваний.
В качестве эталона (seed-region) исследователями были выбраны обе стороны передней поясной коры (ППК), так как она входит в лимбическую систему. Лимбическая система является важным узлом системы эмоций, включающий дэфолт-систему мозга и сеть внимания, и имеет богатые нервные связи с миндалевидным телом, таламусом и гиппокампом. Также ППК активно участвует в обмене информацией с префронтальной корой (ПФК). Выбор передней поясной коры как ROI (region of interest) может стать важным этапом в изучении механизма развития постинсультной депрессии. Карты функциональной связности (ФС) всего головного мозга были сгенерированы отдельно для каждой группы больных.
Результаты
Результаты анализа воксель-базированной морфометрии
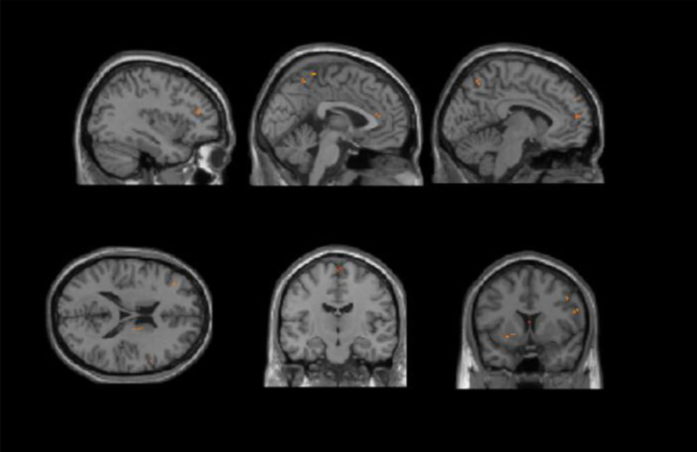
У пациентов с постинсультной депрессией отмечалось уменьшение объема серого вещества в ПФК, лимбической системе, первичной и вторичной сенсорной коре, дополнительной моторной области. При этом выраженное уменьшение серого вещества (особенно в лимбической системе) было локализовано в правом полушарии, а уменьшение объема ПФК – в обоих полушариях.
Изображение 1. Участки головного мозга со значительно измененным объемом серого вещества у пациентов с постинсультной депрессией по сравнению с пациентами без постинсультной депрессии.
Результаты анализа функциональной связности покоя
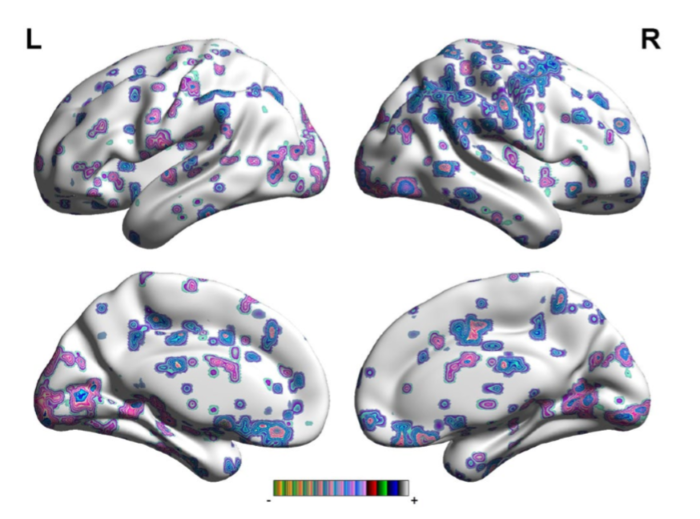
В карте ФС для левой ППК у пациентов с постинсультной депрессией отмечается:
Изображение 2. Участки головного мозга со значительно измененными связями с правой ППК у пациентов с постинсультной депрессией по сравнению с пациентами без постинсультной депрессии.
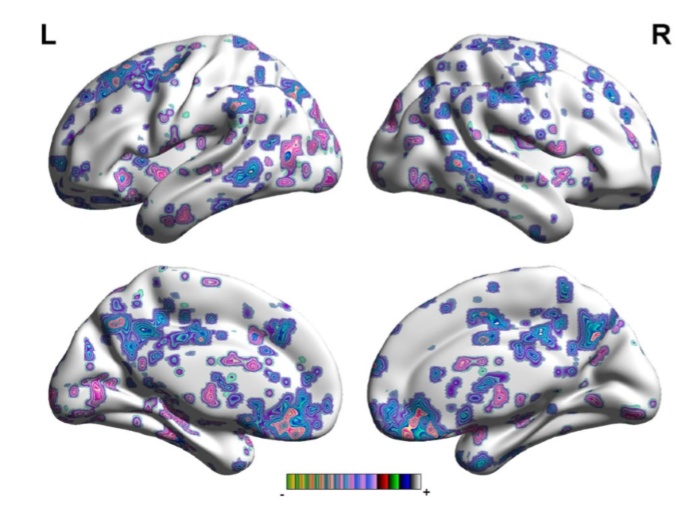
Карта ФС для правой ППК демонстрирует, что у пациентов с постинсультной депрессией отмечается:
Изображение 3. Участки головного мозга со значительно измененными связями с левой ППК у пациентов с постинсультной депрессией по сравнению с пациентами без постинсультной депрессии.
Интерпретация полученных результатов
В ходе исследования не было найдено значительных отличий в результатах оценок NIHSS, MMSE и индекса Бартела между двумя исследуемыми группами. Несмотря на то, что пациенты из обеих групп пострадали от серьезной неврологической травмы, было обнаружено несколько субъектов без депрессивной симптоматики или с низкими баллами по шкале HAMD-24. Это говорит о том, что нервное повреждение может быть не ключевым фактором для развития постинсультной депрессии.
Полученные результаты согласуются с предыдущими исследованиями, которые демонстрируют уменьшение объема серого вещества в ППК, СПК, ПФК и островке у пациентов с постинсультной депрессией. Более того, регионы с уменьшенным объемом серого вещества в основном были расположены в ипсилатеральном повреждению полушарии.
Уменьшение объема серого вещества в первичной моторной, первичной и вторичной соматосенсорной коре может объяснить феномен аномального двигательного и сенсорного расслабления у пациентов с постинсультной депрессией.
Левая ПФК и ППК тесно связаны с системой вознаграждения, и обнаруженное снижение ФС между этими двумя зонами у пациентов с постинсультной депрессией может объяснить снижение функции системы вознаграждения. Нарушения в развитии ППК вместе с повреждениями в вентромедиальной префронтальной коре могут быть субстратом для социо-когнитивного дефицита при аутизме, что также может играть роль в развитии постинсультной депрессии и влиять на реабилитацию пациентов.
Множество исследований указывают на то, что повреждение миндалевидного тела играет свою роль в патофизиологии депрессивных болезней. Результаты же этого исследования показали, что увеличение ФС левой стороны миндалевидного тела с ППК, может быть причиной усиления негативных эмоций у пациентов с постинсультной депрессией. Также миндалевидное тело тесно связано с социофобией, и увеличение ФС в этой области усиливает уровень социального уклонения, тем самым негативно влияя на последующую социальную адаптацию пациента.
Считается, что гиппокампова извилина участвует в процессах формирования кратковременной памяти и эмоционального контроля. Увеличение ФС между ней и правой ППК может способствовать ускорению передачи негативных эмоций. Результаты исследования показывают, что чрезмерная активация гиппокамповой извилины усиливает негативные аспекты эмоциональной памяти, тем самым делая пациентов более тревожными и пессимистичными. У пациентов с постинсультной депрессией отмечено уменьшение объема серого вещества правой гиппокамповой извилины, что может играть роль в развитии постинсультной депрессии.
Сниженный объем серого вещества в таламусе и лобной доле может оказывать негативное влияние на систему вознаграждения, что может быть причиной замедления мышления при постинсультной депрессии.
Так как островок расположен в центральной части полушарий головного мозга, это позволяет ему быть в тесной связи с остальными зонами – такими как сенсорная, поясная и префронтальная кора. Структурный дефицит островка и увеличенная ФС с ППК могут быть причиной повышенной чувствительности к тревоге. Также ФС между островком и ППК может усиливать чувства социального отвращения при постинсультной депрессии.
Ученые обнаружили, что постинсультные повреждения фронтальной доли могут нарушать маршрут проводимости лимбической системы ипсилатерального полушария. В результате чего ФС между височным полем и ППК ипсилатерального полушария уменьшается, тогда как между височным полем и ППК контралатерального полушария компенсаторно увеличивается. В то же время некоторые ученые предполагают, что ФС между ППК и височным полем модулируется фронтальной корой. В итоге данные результаты показывают роль лобной доли в развитии депрессии, что может быть причиной высокой частоты ее возникновения при поражении лобной доли.
Уменьшение ФС ППК с первичной моторной корой и дополнительной моторной областью может объяснить наличие более сильных моторных нарушений у больных с постинсультной депрессией. Также уменьшение ФС в дефолт-системе мозга (ПФК, задняя поясная кора, угловая извилина, височное поле) может объяснить, почему пациенты с постинсультной депрессией проявляют безразличие и избегают общество.
В итоге, инсультное повреждение головного мозга снижает возбудимость зон головного мозга в ипсилатеральном полушарии. Постинсультная депрессия оказывает влияние на настроение через нейросеть префронтального-лимбического пути. Некоторые сети головного мозга, включая моторную кору и дефолт-систему мозга, показывают иные характеристики нейросетей у пациентов с постинсультной депрессией.
PSD – post stroke depression
постинсультная депрессия
FC – functional connectivity – Функциональная связность – это связь между областями мозга, которые разделены функциональными свойствами. Она рассматривает отклонения от статистической независимости между распределенными и возможно пространственно удаленными нейронными единицами (http://ceur-ws.org/Vol-1752/paper43.pdf)
VBM – voxel-based morphometry – воксель-базированная морфометрия
GMD – gray matter density – плотность серого вещества
ACC – anterior cingular cortex –
ППК – передняя поясная кора
MCC – mid-cingulate cortex
СПК – средняя поясная кора
OFC – orbitofrontal cortex
ОФК – орбитофронтальная кора
DLPFC – dorsolateral prefrontal cortex
ДЛПФК
VMPFC – ventromedial prefrontal cortex
ВМПФК
HP – gippocampus gyrus
ГИ – гиппокампова извилина
PHP – paragippocampa gyrus
ПГИ – парагиппокампова извилина
M1 – primary motor cortex
ПДК – первичная двигательная кора
S1 – primary sensory area
ПСО – первичная соматосенсорная область
S2 – secondate sensory area
ВСО – вторичная соматосенсорная область
SMA – suplementary motor area
ДМО – дополнительная моторная область
BOLD – blood oxygen level-dependent
Подготовил: Долгов В.В.
Психоневрологические нарушения в отдаленном периоде черепно-мозговой травмы у детей и подростков
По данным эпидемиологических исследований, ежегодно во многих странах число новых случаев черепно-мозговой травмы (ЧМТ) среди детей и подростков достигает 180–200 на 100 тыс. человек. Наиболее распространена легкая
По данным эпидемиологических исследований, ежегодно во многих странах число новых случаев черепно-мозговой травмы (ЧМТ) среди детей и подростков достигает 180–200 на 100 тыс. человек. Наиболее распространена легкая ЧМТ (в том числе сотрясение головного мозга и ушиб мозга легкой степени), на долю которой приходится примерно 80% от всех случаев. Среднетяжелая и тяжелая ЧМТ составляют около 15% случаев, оставшиеся 5% приходятся на крайне тяжелые ЧМТ, часто заканчивающиеся летальным исходом. Именно ЧМТ является ведущей причиной инвалидизации и смертности среди детей и подростков.
Две основные возрастные группы повышенного риска ЧМТ: до 5 лет, 15–25 лет. При этом абсолютный максимум случаев ЧМТ приходится на вторую возрастную группу и часто связан с употреблением алкоголя и дорожно-транспортными происшествиями. Среди пострадавших с ЧМТ около 70% составляют пациенты мужского пола.
В основу классификации ЧМТ положены характер и степень повреждений головного мозга. К закрытой ЧМТ относят повреждения, при которых отсутствуют нарушения целостности покровов головы или имеются раны мягких тканей без повреждения апоневроза, к открытой ЧМТ — с переломами костей свода черепа, сопровождающиеся повреждением апоневроза, переломами основания черепа, кровотечением или ликвореей (из носа или уха).
Повреждения головного мозга при ЧМТ делятся на первичные (очаговые и диффузные) и вторичные. К первичным относят повреждения, возникающие в момент воздействия механической энергии (ушибы, размозжения мозговой ткани, диффузные аксональные повреждения, первичные внутричерепные гематомы, ушибы ствола мозга и пр.). Вторичные повреждения возникают в результате неблагоприятного воздействия на мозг ряда дополнительных внутри- и внечерепных факторов, которые провоцируют цепь сложных реактивных процессов, усугубляющих тяжесть первичных повреждений.
Основные клинические формы ЧМТ могут быть представлены очаговыми и диффузными поражениями.
При оценке степени тяжести ЧМТ и прогнозировании ее течения учитываются следующие показатели:
В зависимости от степени тяжести ЧМТ может отмечаться следующая продолжительность потери сознания в остром периоде травмы (R. Appleton, T. Baldwin, 1998):
Между тем у детей, особенно младших возрастных групп, потеря сознания при ЧМТ наблюдается не всегда и даже может отсутствовать при тяжелой травме.
Для оценки состояния больных с закрытой ЧМТ широко применяется ШКГ (B. Jennett, G. Teasdale, 1981), которая позволяет судить не только о степени тяжести, но также делать прогноз при ЧМТ. Общая оценка по ШКГ рассчитывается путем сложения баллов по каждой из трех групп реакций: открывание глаз, вокализация (или речевая активность), двигательная активность. Для повышения чувствительности и прогностической значимости традиционной шкалы в педиатрической практике предложены возрастные модификации ШКГ для детей до 1 года и для малышей от 1 года до 5 лет; для детей 6–15 лет используется тот же вариант шкалы, что и для взрослых пациентов (А. С. Иова и соавт., 1999). Общая оценка по ШКГ может варьировать от 15 до 3 баллов. Степень тяжести ЧМТ по ШКГ определяется следующим образом (B. Jennett, G. Teasdale, 1981; K. M. Yorkston, 1997):
Со времени разработки ШКГ в 1974 г. она широко используется для определения тяжести ЧМТ. Доказано, что с уменьшением общего количества баллов по ШКГ увеличивается вероятность неблагоприятных исходов. При анализе прогностической значимости возрастного фактора было установлено, что он существенно влияет как на летальность, так и на инвалидизацию при ЧМТ. Несмотря на некоторые противоречия, имеющиеся в литературе, установлено, что исходы у детей лучше, чем у взрослых.
Своеобразие клинического течения и исходов ЧМТ у детей обусловлено тем, что механическая энергия воздействует на мозг, рост и развитие которого еще не закончены. Благодаря высокой пластичности развивающегося мозга у детей чаще, чем у взрослых, возможен благоприятный исход, в том числе и после тяжелых клинических вариантов ЧМТ. Между тем даже легкие ЧМТ в детском возрасте не всегда проходят бесследно. Так, показано, что в отдаленном периоде после перенесенного сотрясения головного мозга (в интервале от 6 мес до 3 лет) не менее чем у 30% пациентов детского возраста формируется комплекс нарушений, обозначаемый как посткоммоционный синдром.
Основные проявления посткоммоционного синдрома:
Не вызывает сомнения тот факт, что ЧМТ средней и тяжелой степени приводят к более серьезным последствиям. При этом необходимо иметь в виду, что последствия ЧМТ могут проявиться не сразу, а оказаться отсроченными. Если ЧМТ влияет на нормальный ход процессов развития мозга, то в результате она отражается и на формировании личности ребенка, его когнитивном и эмоциональном развитии, школьном обучении, формировании социальных навыков. Выраженность психоневрологических нарушений в отдаленном периоде ЧМТ в значительной мере определяется исходной степенью тяжести травмы.
Клинические проявления последствий ЧМТ
Ранее считалось, что восстановление нарушенных функций после перенесенной ЧМТ у детей и подростков происходит в более полном объеме, нежели у взрослых. Полагали также, что чем младше возраст, в котором произошла ЧМТ, тем значительнее вероятность полного регресса неврологических расстройств. Тем не менее результаты целенаправленных исследований оказались не столь оптимистичными (J. R. Christensen, 1996). Выживаемость после тяжелых ЧМТ среди пациентов детского возраста действительно выше, чем среди взрослых, но существует вероятность появления отсроченных клинических симптомов. Действительно, постепенно стало очевидно, что в отдаленном периоде среднетяжелых и тяжелых ЧМТ у многих детей сохраняются резидуальные неврологические расстройства.
Среднетяжелые ЧМТ обычно сопровождаются преходящими неврологическими расстройствами, лишь в некоторых случаях они оказываются стойкими (J. R. Christensen, 1996). Исходы тяжелых ЧМТ, по данным литературы, варьируют довольно широко.
J. D. Brink. (1980) и соавторы изучали последствия тяжелых и крайне тяжелых ЧМТ у 345 детей и подростков в возрасте до 18 лет. Продолжительность комы в остром периоде ЧМТ составляла более 24 ч с медианой 5–6 нед. В отдаленном периоде ЧМТ 73% пациентов самостоятельно передвигались и полностью обслуживали себя, 10% имели ограничения в передвижении и оставались частично зависимыми в обслуживании, у 9% восстановилось сознание, но сохранялась полная зависимость от окружающих. В работе J. F. Kraus и соавторов (1987) было показано, что при оценке 3–4 балла по ШКГ в остром периоде ЧМТ у 100% детей формируется как минимум умеренная инвалидизация, при оценках в диапазоне 5–8 баллов — у 65% обследованных.
Двигательные нарушения
Парезы или плегии конечностей в отдаленном периоде ЧМТ у детей встречаются довольно редко. Нередко при сохранности мышечной силы обследование позволяет обнаружить снижение скорости выполнения движений (D. Chaplin et al., 1993). Нарушения координации движений, напротив, наблюдаются у многих детей, перенесших ЧМТ (J. R. Christensen, 1996).
Хотя восстановление двигательных функций в отдаленном периоде закрытой ЧМТ у детей во многих случаях бывает удовлетворительным, в ходе неврологического обследования даже незначительные двигательные нарушения считаются патологией. Резидуальные двигательные нарушения сказываются не только на общей двигательной активности и успехах в занятиях физкультурой и спортом, но также на отношении к ребенку сверстников. При негативном отношении со стороны сверстников у ребенка, перенесшего ЧМТ, развиваются нарушения социальной адаптации.
Когнитивные нарушения
Выраженность когнитивных нарушений в отдаленном периоде ЧМТ также определяется исходной степенью ее тяжести. Ряд нарушений высших психических функций обусловливается специфической локализацией поражений, в частности преимущественным поражением при ушибах мозга лобных и височных долей. Когнитивные расстройства у пациентов, перенесших ЧМТ, часто затрагивают такие сферы психической деятельности, как память, внимание, скорость переработки поступающей информации, а также обеспечиваемые префронтальными отделами больших полушарий мозга управляющие функции (планирование, организация, принятие решений). Тем не менее во многих случаях резидуальные расстройства формируются вследствие диффузного вовлечения коры и повреждения аксиальных структур головного мозга, которые модулируют функциональную активность коры. Именно сочетанное поражение локальных зон коры головного мозга, аксиальных и подкорковых образований приводит к развитию нарушений памяти, внимания, регуляции уровня психической активности, эмоций и мотиваций.
Речевые расстройства
Непосредственно после закрытой ЧМТ у детей нередко наблюдаются речевые и двигательные нарушения, которые со временем в значительной степени регрессируют. Довольно часто встречаются дизартрии (бульбарная или псевдобульбарная), в некоторых случаях наблюдаются моторная афазия, а также нарушения контроля дыхания, сопровождающиеся преходящими заиканием, шепотной или монотонной речью. Среди особенностей речи в отдаленном периоде ЧМТ могут отмечаться ее замедленный темп, затруднения при подборе слов, бедность активного словаря с дополнением собственной речи мимикой и жестами, в некоторых случаях — трудности, связанные с пониманием длинных и сложных высказываний.
Трудности при обучении в школе
Травматические повреждения определенных корковых центров могут приводить к возникновению специфических трудностей, связанных с формированием навыков чтения (дислексии), письма (дисграфии) или счета (дискалькулии), но подобные случаи встречаются не так часто. У большинства детей приобретенные до ЧМТ школьные навыки сохраняются либо обретаются вновь. Тем не менее во многих случаях возможно формирование школьной дезадаптации, обусловленной возникшими вследствие ЧМТ когнитивными, речевыми нарушениями, а также эмоциональными и поведенческими трудностями. У многих детей и подростков в отдаленном периоде ЧМТ отмечаются следующие затруднения, связанные с обучением в школе:
Эмоциональные и поведенческие нарушения у детей и подростков в отдаленном периоде ЧМТ трудно разграничить, поскольку они тесно связаны между собой. Травматическая церебрастения характеризуется преобладанием в клинической картине выраженной утомляемости и раздражительности, иногда достигающей аффективной взрывчатости; на этом фоне нередко возникают истерические, неврастенические, ипохондрические или депрессивные симптомы. Часто отмечаются двигательная расторможенность, импульсивность, неспособность придерживаться инструкций и справляться с теми или иными заданиями, отказ от их выполнения. При попадании ребенка или подростка в сложные жизненные обстоятельства остаточные явления после травматических поражений головного мозга служат предрасполагающим фактором к возникновению психогенных или невротических расстройств, являются благоприятной основой для патологического формирования личности. Эмоциональные и поведенческие нарушения в отдаленном периоде ЧМТ затрудняют социальную адаптацию.
Поведенческие нарушения в отдаленном периоде ЧМТ:
Посттравматическая эпилепсия представляет собой одно из наиболее серьезных последствий ЧМТ, перенесенной в детском и подростковом возрасте. Посттравматическая эпилепсия развивается после открытой ЧМТ — 50% случаев. Среди них у 2/3 больных начало эпилепсии наблюдается в течение первого года после ЧМТ, у 90% — в течение 5 лет после травмы, (включая первый год жизни), еще у 7% пациентов эпилепсия развивается через 10–15 лет после ЧМТ. Максимальный риск развития посттравматической эпилепсии отмечен у пациентов с очаговой неврологической симптоматикой и массивным поражением ЦНС в результате тяжелой ЧМТ.
В 70–80% случаев уже первые эпилептические приступы сопровождаются судорогами генерализованного характера (G. M. Fenichel, 1997).
После закрытой ЧМТ посттравматическая эпилепсия встречается реже (G. M. Fenichel, 1997). В течение 5 лет эпилепсия развивается у 11,5% пациентов после тяжелой ЧМТ (ушиб мозга, внутричерепное кровоизлияние) и у 1,6 % — после ЧМТ средней степени тяжести.
По результатам обследования (Н. Н. Заваденко, А. И. Кемалов, 2003) 283 детей и подростков в возрасте от 6 до 14 лет, в отдаленном периоде закрытой ЧМТ (среднетяжелой и тяжелой) развитие эпилепсии было отмечено у 18 человек. Среди них: у 16 детей возникновение приступов (по типу вторично-генерализованных) отмечено в сроки от 4 до 12 мес, после перенесенной закрытой ЧМТ; в двух случаях в те же сроки закрытая ЧМТ спровоцировала дебют идиопатических (наследственно обусловленных) форм эпилепсии — детской абсансной эпилепсии (у мальчика 7 лет) и идиопатической эпилепсии с изолированными генерализованными судорожными приступами (у мальчика 10 лет).
Таким образом, посттравматическая эпилепсия относится к симптоматическим формам эпилепсии. Для нее характерны те же особенности, что и для группы симптоматических эпилепсий в целом (А. С. Петрухин, К. Ю. Мухин, 2000), а именно:
Лечение психоневрологических нарушений в отдаленном периоде ЧМТ у детей и подростков
Терапевтические и реабилитационные мероприятия в отдаленном периоде ЧМТ у детей и подростков должны интенсивно проводиться как в первые 12 мес после ЧМТ, когда от их применения правомерно ожидать наиболее значительных результатов, так и в дальнейшем, с учетом продолжающихся процессов морфофункционального созревания ЦНС и высокой пластичности развивающегося мозга. Эти мероприятия должны носить комплексный характер и включать методы психолого-педагогической, логопедической коррекции, психотерапии, лечебной физкультуры, а также медикаментозное лечение. Для преодоления когнитивных и речевых нарушений применяются препараты ноотропного ряда. При посттравматической эпилепсии показан длительный прием антиконвульсантов. С целью профилактики головных болей, в зависимости от ведущих механизмов их патогенеза, рекомендуются курсы сосудистых, дегидратационных препаратов или антиконвульсантов. При аффективных расстройствах и нарушениях поведения назначаются антидепрессанты и нейролептики, но высокой терапевтической эффективностью при этих состояниях обладают также антиконвульсанты, особенно вальпроаты (препараты вальпроевой кислоты и вальпроата натрия). В частности, вальпроаты уменьшают агрессивность и раздражительность, оказывают нормотимическое действие, сглаживают выраженность аффективных колебаний.
Положительное действие ноотропных препаратов в отдаленном периоде ЧМТ у детей и подростков проявляется в улучшении общего самочувствия, регрессе головных болей, церебрастенических проявлений. В неврологическом статусе наблюдается уменьшение выраженности двигательных нарушений, особенно в координаторной сфере, при психологическом обследовании — улучшение показателей памяти, внимания, других высших психических функций. Длительность курсов лечения ноотропами у пациентов данной группы должна составлять не менее 3–4 нед. Эти препараты назначаются в первую половину дня, что связано с их психостимулирующим действием. В первые дни приема рекомендуется постепенное наращивание дозы. При наличии ликвородинамических нарушений терапию ноотропами дополняют назначением дегидратационных средств. У пациентов с посттравматической эпилепсией до применения ноотропов необходимо достичь полного контроля над приступами в течение 4–6 мес (не менее) на фоне постоянного приема антиконвульсантов.
При лечении посттравматической эпилепсии к числу базовых противоэпилептических средств относят вальпроаты (конвулекс, депакин, конвульсофин). Их длительное назначение в стабильных терапевтических дозах направлено на предупреждение повреждений нейронов, связанных с повторными эпилептическими приступами. На развитие нейронального повреждения будут указывать: повторяющиеся эпилептические приступы, снижение когнитивных функций, расстройства поведения у больного, наличие нарушений на электроэнцефалограмме и структурных изменений при нейровизуализации. Поэтому важным направлением в лечении психоневрологических нарушений в отдаленном периоде ЧМТ является нейропротекция, подразумевающая антиэпилептическую направленность терапии в сочетании с функциональной и метаболической защитой мозга. Нейропротекторные свойства вальпроатов подтверждаются следующими особенностями действия:
Ориентировочные суточные дозы при терапии вальпроатами составляют 15–45 мг/кг. Специальные формы, удобные для применения при лечении детей и подростков, разработаны для препарата конвулекс (табл. 2). Так, детям младшего возраста назначаются капли для приема внутрь (с содержанием 10 мг вальпроата натрия в одной капле) или сироп (с содержанием 50 мг вальпроата натрия в 1 мл).
Уменьшение числа приемов препарата до 1–2 раз в сутки может быть достигнуто при применении таблеток пролонгированного действия, содержащих по 300 и 500 мг вальпроата натрия.
Своевременное обращение к неврологу и проведение рациональной медикаментозной терапии позволяют добиться существенного улучшения состояния детей и подростков в отдаленном периоде ЧМТ. Однако одной лекарственной терапии для преодоления последствий ЧМТ бывает недостаточно. Все дети, перенесшие ЧМТ, нуждаются в обследовании у психолога с целью выявления возможных нарушений высших психических функций. Нередко данные нарушения бывают негрубыми, но даже в этих случаях они могут оказывать негативное влияние на успешность обучения в школе и поведение ребенка. Следовательно, помощь детям, перенесшим ЧМТ, всегда должна носить комплексный характер.
Литература
Н. Н. Заваденко, доктор медицинских наук, профессор
А. И. Кемалов, Л. С. Гузилова
В. Е. Попов, кандидат медицинских наук
М. И. Лившиц, кандидат медицинских наук
Е. В. Андреева, кандидат медицинских наук
РГМУ, Москва
Морозовская детская клиническая больница, Москва