после приступа эпилепсии человек сошел с ума
Диагностика и лечение эпилепсии
Эпилепсия – хроническое заболевание головного мозга, которое проявляется неконтролируемыми приступами судорог. Они возникают вследствие патологически усиленного импульса в коре головного мозга. Заболевание характеризуется волнообразным течением – после приступа наступает период ремиссии. Клинические проявления заболевания зависят от локализации очага, степени тяжести и разновидности припадков. В Юсуповской больнице неврологи проводят диагностику эпилепсии с помощью новейших методов. Для комплексной терапии используют современные лекарственные препараты, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Причины возникновения
Возникновение приступов эпилепсии обусловлено наличием в коре головного мозга стабильного очага с эпилептической активностью. Судорожная активность из первичного очага может распространяться через комиссуральные волокна, корковые нейронные комплексы, центрэнцефалическую систему мозга. При наличии повышенной судорожной активности в течение длительного времени возникают вторичные очаги. Они могут под воздействием определенных факторов стать независимыми, самостоятельными. В результате этого приступ в первичном очаге затухает, а во вторичном – нет. Такая картина наблюдается у пациентов после двух лет болезни. В течение некоторого времени в коре головного мозга могут развиться и третичные очаги судорожной активности.
Эпилепсия может развиться под воздействием следующих провоцирующих факторов:
Вторичные приступы эпилепсии возникают у пациентов, страдающих опухолями головного мозга, церебральной сосудистой патологией, после кровоизлияния в области головы, вследствие отравления токсическими веществами.
Очень важно выявить заболевание на ранних сроках, чтобы снизить вероятность развития осложнений. Какой врач лечит эпилепсию? Для качественной терапии необходимо наблюдаться у невролога, эпилептолога, психотерапевта. По мере прогрессирования клинической симптоматики может потребоваться помощь физиотерапевта, фармаколога.
Частота эпилептических припадков
Частота приступов может варьироваться от одного в 2-3 месяца до ежедневных однократных или множественных. Спровоцировать припадок может нарушение режима сна, стресс, чрезмерное употребление алкоголя, долгое пребывание в душном помещении, резкие вспышки света и т.п. На данный момент еще не известен конкретный фактор, влияющий на увеличение частоты эпиприпадков.
Мнение эксперта
Автор: Дарья Олеговна Громова
Эпилепсия на протяжении многих лет считается одной из наиболее опасных и распространенных болезней. Согласно статистике ВОЗ, 4-10 человек на 1000 населения страдают судорожными припадками. Врачи отмечают ежегодный прирост случаев дебюта эпилепсии. Благодаря многочисленным клиническим исследованиям доказано, что заболевание регистрируется в 2-3 раза чаще в странах с низким и средним уровнем развития. Это связано с наличием большего количества провоцирующих факторов, таких как инфекции, высокий уровень травматизма. По статистике, 80% больных эпилепсией проживают в подобных условиях.
Точные причины возникновения судорожных припадков до сих пор неизвестны. Врачи выделяют несколько видов судорог, а также вызывающих их факторов. При подборе терапии неврологи и эпилептологи Юсуповской больницы учитывают все данные. При соблюдении правил профилактики и приеме противосудорожных препаратов около 70% больных могут длительное время прожить без припадков. Для каждого пациента Юсуповской больницы разрабатывается индивидуальный план лечения эпилепсии. Используемые препараты отвечают европейским стандартам качества и безопасности. Помимо этого, пациентам предоставляются персональные профилактические рекомендации, которые минимизируют риск рецидива эпилепсии.
Предвестники эпилептических судорог
Первый предвестник эпилептических судорог – аура. Она индивидуальна у каждого пациента. Благодаря постоянности предвестников больные могут предупредить окружающих о начале приступа или самостоятельно переместиться в безопасное место.
Различают следующие виды ауры, предшествующей возникновению приступа эпилепсии:
Продолжительность ауры – несколько секунд. В это время пациенты не теряют сознания.
Разновидности судорог при эпилепсии
В зависимости от причины возникновения различают следующие виды эпилептических припадков:
Внешние проявления судорожного синдрома определяются его видом. Если патологический очаг локализован в одном полушарии головного мозга, возникают простые или сложные судороги.
Простые парциальные приступы
На фоне простых судорог пациент не всегда теряет сознание. Клиническая симптоматика зависит от места расположения патологического очага в коре головного мозга. Средняя продолжительность простых парциальных приступов – две минуты.
Неврологи выделяют следующие основные признаки заболевания:
Сложные парциальные припадки
Продолжительность сложных парциальных припадков – одна или две минуты. Перед началом приступа возникает аура. Имеет место неконтролируемый плач и крик, повторение слов, выполнение определённых движений. По завершении припадка пациенты не ориентируются в пространстве и во времени. Простой парциальный приступ эпилепсии может перейти в сложный припадок.
Генерализованные судороги
Генерализованные судороги возникают на фоне тотального поражения головного мозга. Они бывают следующими:
При тонических судорогах происходят бессознательные сокращения мышц. Пациентов беспокоит сильная боль в мышцах спины, верхних и нижних конечностей. Тонические судороги редко приводят к обморочному состоянию. Приступ продолжается не более двадцати секунд. Тонические судороги могут возникнуть во сне.
У пациентов, страдающих эпилепсией, реже возникают клонические судороги. Они проявляются неконтролируемым приступообразным мышечным сокращением. Во время судорог изо рта больного выделяется пена. Он теряет сознание. Может развиться паралич. Клонические судороги возникают вследствие сильного стресса, черепно-мозговой травмы, нарушения мозгового кровообращения, опухоли головного мозга. Во время приступа непродолжительное мышечное напряжение сменяется расслаблением. Приступы быстро сменяют друг друга.
Наиболее типичные и характерные для приступа эпилепсии тонико-клонические судороги. Их продолжительность варьируется от 1 до 3 минут. Если тонико-клонические судороги сохраняются на протяжении более длительного времени, рекомендуется вызов бригады скорой помощи. Неврологи в протекании приступа выделяют тоническую и конвульсивную фазы. В тонической фазе пациент теряет равновесие и сознание, в конвульсивной – возникают непроизвольные мышечные сокращения. После завершения приступа больные не помнят о случившемся.
Тонико-клонические судороги также могут сопровождаться следующими проявлениями:
Атонические судороги возникают после черепно-мозговой травмы, инсульта, инфекционных воспалительных процессов, при наличии опухоли головного мозга. Во время приступа пациент на некоторое время теряет сознание и падает. В некоторых случаях судороги могут выражаться подёргиванием головы. Приступ продолжается около 15 секунд. По его окончания пациент не помнит о случившемся.
Миоклонические судороги характеризуются быстрым подёргиванием различных частей тела. Приступ напоминает прыжки внутри туловища. Чаще всего мышечные сокращения возникают в верхней половине туловища, области верхних и нижних конечностей. Миоклонические судороги могут возникать при засыпании или пробуждении. Проявлением приступа может быть икота. Продолжительность приступа – несколько секунд. Во время миоклонических припадков пациенты не теряют сознание.
Ночная эпилепсия
У одной трети пациентов приступы эпилепсии возникают в ночное время. Патологические признаки могут проявляться при засыпании, во время сна или в период пробуждения. Ночная эпилепсия возникает под воздействием следующих факторов:
Продолжительность ночного приступа эпилепсии варьируется от нескольких секунд до пяти минут. Большинство пациентов не помнят о произошедших судорогах. Некоторые люди чётко описывают испытываемые ощущения. Приступ эпилепсии, возникший во сне, сопровождается следующими проявлениями:
Во время ночного приступа эпилепсии пациенты могут совершать необдуманные действия. Они встают на четвереньки или симулируют езду на велосипеде. Заподозрить наличие ночного приступа можно по следующим косвенным приступам:
Эти симптомы индивидуальны для каждого пациента. Они проявляются с той или иной выраженностью. Поэтому неврологи считают, что ночные приступы эпилепсии диагностировать очень сложно.
Роландическая эпилепсия
Эпилепсия этого типа является фокальной и генетически детерминированной. Проявляется редкими приступами в ночное время суток, они затрагивают одну из половин лица с языком и глоткой. Для роландического типа характерны парциальные эпиприступы без потери сознания.
Первым признаком начала является пощипывание или онемение одной из сторон лица, губ, десен, языка. После развиваются моторные пароксизмы.
Алкогольная эпилепсия
Данный вид эпилепсии развивается у пациентов, которые злоупотребляют спиртными напитками. Судороги возникают в связи с необратимыми патологическими процессами в коре головного мозга. Приступы эпилепсии на фоне алкогольного опьянения чаще возникают у пациентов, страдающих следующими сопутствующими заболеваниями:
Причиной болезни может быть отягощённая наследственность. Симптоматика алкогольной эпилепсии имеет некоторые особенности. Болезнь необязательно начинается с судорожного синдрома. Вначале появляются следующие патологические признаки:
Приступ алкогольной эпилепсии может закончиться остановкой дыхания и летальным исходом.
Эпилепсия новорожденных
До одного года у малыша могут проявляться следующие виды припадков эпилепсии: малый, большой и ночной. При малом приступе ребёнок запрокидывает голову и застывает в одной позе. Его взгляд направлен в одну точку. Младенец не реагирует на поглаживание и звук, закатывает глаза. У него может повышаться температура тела.
Большой припадок эпилепсии проявляется тем, что ребёнок весь вытягивается, сгибает ножки и принимает позу эмбриона. Происходят судороги, потеря сознания и остановка дыхания.
Во время ночного приступа малыш неожиданно пробуждается, вскрикивает. Его лицо изменяется. После приступа ребёнок долго не может заснуть. Дети, страдающие эпилепсией, могут отставать от сверстников в развитии, у них нарушается память, возникают нарушения психического здоровья.
Детская эпилепсия
Эпилепсия у детей проявляется следующими симптомами:
Такое состояние возникает из-за незрелости детского мозга, когда преобладают процессы возбуждения, отягощённой наследственности или органических поражений мозга. Вначале возникают предвестники припадка: головная боль, раздражительность, чувство страха. При генерализованной форме заболевания ребёнок стонет, кричит и теряет сознание. У него напрягаются все мышцы, сжимаются челюсти, происходит остановка дыхания, расширяются зрачки, лицо становится синюшным.
У ребёнка вытягиваются ноги, сгибаются руки в локтях. После завершения тонической фазы припадка возникают клонические судороги. Дыхание ребёнка становится шумным, изо рта выделяется пена. Он прикусывает язык. Происходит непроизвольное мочеиспускание и дефекация. Малые припадки продолжаются недолго.
Абсансная эпилепсия
Это идиопатическая генерализованная эпилепсия, которая встречается у дошкольников. Характерная симптоматика: кратковременное выключение сознания в дневное время суток, реже – ночью. Это никак не влияет на неврологический статус и интеллект.
Приступ начинается внезапно, ребенок будто застывает и не реагирует ни на какие раздражители, его взгляд устремлен в сторону. Такое состояние длится не дольше 15 секунд и в изолированном виде встречается редко. Чаще оно дополняется запрокидыванием головы назад, закатыванием глаз, возможным повторением каких-то действий: поглаживание рук, облизывание губ, повторение слов или звуков. Ребенок не помнит, что он делал.
Если к симптоматике добавляется сильная усталость, сонливость, приступ длится продолжительное время, то это говорит о неблагоприятном течении недуга.
Другие виды эпилепсии
Височная эпилепсия
Структурная фокальная эпилепсия
Дебют заболевания происходит у лиц различных возрастных групп. Очаг поражения находится в височной зоне головного мозга. Пациент чувствует ускоренность или замедленность времени. Привычная обстановка воспринимается им как новая, а новое происшествие – как давно пережитое.
Эпилептический приступ проявляется следующими симптомами:
У пациента появляются жалобы на наличие болей в сердце, животе, тошноты, изжоги, удушья. Отмечается нарушение ритма сердечной деятельности, повышенное чувство страха, озноб, бледность кожных покровов. При прогрессировании височной эпилепсии развивается вторичная генерализованная форма заболевания. Приступ проявляется тоническими судорогами во всех группах мышц, потерей сознания.
Посттравматическая эпилепсия
Развивается в результате менингита, энцефалита черепно-мозговой травмы, асфиксии. Заболевание чаще диагностируют у детей. Приступ не сопровождается потерей сознания или протекает с нарушением сознания. Если пациент теряет сознание, у него может начаться вторичный генерализованный припадок. В судорожный процесс вовлекаются мышцы стопы, верхних конечностей.
Чем опасен эпилептический припадок
Во время тонико-клонического приступа останавливается дыхание, а во всех остальных приступах с судорогами возможна дополнительная травматизация из-за ударов головой о твердую поверхность. Опасность представляют также падения с высоты собственного роста при потере сознания. Каждый возникший припадок повреждает нейроны головного мозга, что впоследствии приводит к снижению когнитивных и умственных способностей, изменению психики.
Это не мешает больным с эпилепсией вести активную жизнь. Однако ограничиваются некоторые аспекты — запрещено водить автомобиль и работать на производствах в цехах, с открытым огнем или на высоте, а также на работах, требующих частого переключения внимания. Грамотно подобранная терапия позволяет увеличить межприступный период на месяцы или даже годы.
Диагностика
Диагностирование заболевания происходит при помощи сбора анамнеза. Специалист выслушивает жалобы, на основе которых можно поставить предварительный диагноз.
После этого пациента отправляют на лабораторные и аппаратные обследования, что дает возможность дифференцировать эпилептические приступы от других патологий, позволяет выяснить причину, характер изменений, определить форму и назначить лечение.
Постановкой диагноза занимаются неврологи и эпилептологи, которые выясняют причины эпилепсии у взрослых с помощью показаний, полученных от комплексного развернутого обследования.
Инструментальные методы диагностики
Самая безопасная аппаратная диагностика – проведение ЭЭГ. Она не имеет противопоказаний, с ее помощью можно зафиксировать зоны пароксизмальной активности. Это могут быть острые волны, спайки, медленные волны. Современная ЭЭГ дает возможность выявить точную локализацию патологического очага.
Наиболее информативным нейровизуализационным методом является МРТ головного мозга. Исследование позволяет выявить первоначальную причину отклонения, определить локализацию поражения в ЦНС.
Лабораторные методы диагностики
Эпилепсия возникает под воздействием различных причин, чтобы выявить наличие инфекции, воспалительного процесса, гормональных сбоев, генетических дефектов, пациенту требуется сдать анализ крови общий, биохимический, молекулярно-генетический, проверить онкомаркер.
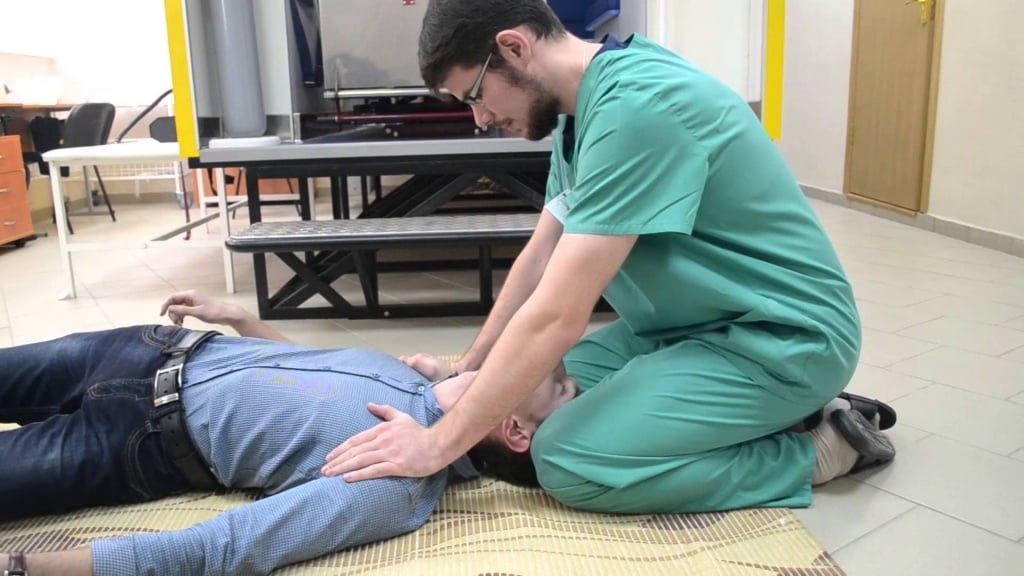
Первая помощь при приступах
Правильно оказанная помощь при эпилептическом припадке снижает риск развития осложнений и травм. Человеку, который оказался рядом с больным, следует его подхватить и не допустить падения. Также необходимо выполнить следующие действия:
Во время приступа у пациента может произойти непроизвольное мочеиспускание или дефекация. Это проявление эпилепсии не должно вызывать страх у окружающих. После приступа больные обычно испытывают сонливость, выраженную слабость.
Лечение
Неврологи Юсуповской больницы проводят комплексную терапию эпилепсии. Она направлена на снижение частоты появления эпилептических приступов и прекращение приёма лекарств во время ремиссии. Согласно статистике, в 70% случаев адекватно подобранное лечение помогает практически полностью снять пароксизмальную активность у пациентов.
Для достижения оптимального результата в лечении пациентам прописывают препараты от эпилепсии следующего свойства:
Идиопатическая фокальная эпилепсия протекает доброкачественно. Она требует симптоматического лечения. При фокальных формах с припадками, которые появляются сериями 2-3 раза в месяц и сопровождаются нарастанием психических расстройств, нейрохирурги выполняют операцию.
Излечима ли эпилепсия?
Прежде чем начинать лечение, следует определить диагноз, потому что и потеря сознания, и различные судороги могут происходить из-за резкого падения сахара крови, анемии, отравления, высокой температуры, нарушения мозгового кровообращения, дефицита кальция и других состояний. Назначать таким больным сразу противоэпилептические препараты нельзя. Диагноз эпилепсия ставится только тогда, когда эпилептические припадки повторяются.
При адекватном лечении, согласно обобщенным статистическим данным, у 80-85 процентов больных достигается хороший терапевтический эффект, а у 60-70 процентов больных припадки удается устранить полностью. А это является очень веским основанием отменить противоэпилептические препараты.
Процент больных эпилептическими приступами мог быть значительно ниже, если бы больные принимали лекарства регулярно и не прекращали самостоятельно лечение. Решение об отмене лекарственных препаратов может принимать только врач, и не ранее, чем через 5 лет лечения, если за это время у больного не было эпилептических приступов. В Юсуповской больнице врач-эпилептолог всегда контролирует, как развивается болезнь пациента.
Прогноз
Прогноз при эпилепсии в случае соблюдения врачебных рекомендаций, своевременном приёме препаратов, благоприятный. Для этого человеку важно сохранять бережное отношение к своему здоровью: поддерживать режим дня, иметь полноценный сон, не допускать перенапряжений, полностью отказаться от вредных привычек, таких как сигареты и алкоголь.
Потеря трудоспособности зависит от частоты приступов: если они эпизодические и происходят в ночное время, то никаких противопоказаний к выполнению рабочих функций не имеется. Дневные приступы с потерей сознания являются причиной ограниченности в выборе работы.
В большинстве клиник больных эпилепсией наблюдают неврологи или психотерапевты, которым подчас сложно разобраться в деталях диагностики и тонкостях лечения этого заболевания. Только для одного ЭЭГ нужен огромный опыт и умения профессионала. Поэтому в Юсуповской больнице работают узкоспециализированные врачи-эпилептологи, которые могут ответить на все волнующие вас вопросы. Записаться к ним на консультацию можно по телефону Юсуповской больницы.
Психические расстройства при эпилепсии
Калинин Владимир Вениаминович
Доктор медицинских наук, профессор,
врач высшей категории, психиатр
Эпидемиологические исследования показывают, что эпилепсия представляет одно из наиболее распространенных неврологических заболеваний с определенными психическими нарушениями. Как известно, в эпидемиологии существует два кардинальных показателя: заболеваемость и болезненность (распространенность). Под заболеваемостью принято понимать число вновь заболевших больных тем или иным заболеванием в течение года. Заболеваемость эпилепсией в Европейских странах и США составляет около 40-70 случаев на 100000 населения,(May, Pfäfflin,2000), тогда как в развивающихся странах заболеваемость гораздо выше (Sander и Shorvon, 1996, Wolf, 2003). Интересно, что заболеваемость эпилепсией у мужчин, особенно в пожилом и позднем возрасте выше таковой у женщин (Wolf, 2003). Принципиально, что заболеваемость эпилепсией демонстрирует четкую зависимость от возраста.
Так, в первые четыре года жизни заболеваемость эпилепсией в 30-40-е годы 20 века в одном из зарубежных Западных исследований составляла около 100 случаев на 100000,тогда в интервале от 15 до 40 лет наблюдалось снижение заболеваемости до 30 на 100000, а после 50 лет- возрастание заболеваемости (Hauser et al.,1993).
Распространенность (болезненность) эпилепсии составляет – 0,5-1% от общей популяции (М.Я. Киссин, 2003). В некоторых зарубежных эпидемиологических исследованиях установлено, что индекс так называемой кумулятивной распространенности эпилепсии составляет 3,1% к возрасту 80 лет. Иными словами, если бы все население доживало до возраста 80 лет, эпилепсия могла бы возникнуть на протяжении жизни у 31 человека из каждой тысячи населения (Leppik, 2001). Если принять в расчет не эпилепсию, а судорожные припадки, то показатель кумулятивной распространенности для них составляет уже 11%, т.е. эпилептические припадки могут возникнуть на протяжении жизни у 110 человек из тысячи населения. В странах СНГ эпилепсией страдает около 2,5 миллионов человек. В Европе распространенность эпилепсии составляет 1,5% и в абсолютных цифрах ею страдает 6 млн. человек (М.Я. Киссин, 2003). Все сказанное показывает актуальность изучения и своевременного выявления и, самое главное, лечения больных эпилепсией.
В нашей стране, как, впрочем, и в большинстве других стран мира диагностикой и лечением эпилепсией занимались врачи двух специальностей – невропатологи и психиатры. Четкой демаркационной линии в области задач по ведению больных эпилепсией между неврологами и психиатрами не существует. Тем не менее, в соответствии с традициями, характерными для отечественного здравоохранения, “основной удар” в плане диагностики, терапии и социореабилитационной работы с больными эпилепсией принимают на себя психиатры. Это обусловлено психическими проблемами, возникающими у больных эпилепсией. Они включают изменения личности больных, специфические для эпилепсии связанные с мнестико-интеллектуальным дефектом, аффективные расстройства и, собственно, так называемые эпилептические психозы (В.В. Калинин, 2003). Наряду с этим следует указать и на разнообразные психопатологические феномены, возникающие в рамках простых парциальных припадков при височной эпилепсии, которые также скорее представляют больший интерес для психиатров. Исходя из этого, становится ясно, насколько важную задачу для психиатров представляет своевременная диагностика психических расстройств и их адекватная терапия у больных эпилепсией.
Показания и противопоказания к применению метода.
Показания:
1. Все формы эпилепсии, согласно с Международной классификации эпилепсий и эпилептических синдромов.
2. Психические расстройства пограничного спектра у больных эпилепсией в соответствии с диагностическими критериями МКБ-10.
3. Психические расстройства психотического уровня у больных эпилепсией в соответствии с диагностическими критериями МКБ-10.
Противопоказания для применения метода:
Психические расстройства неэпилептического генеза
Материально-техническое обеспечение метода:
Для применения метода следует использовать следующие антиконвульсанты и психотропные препараты:
Личностные характеристики больных эпилепсией.
Замедление всех психических процессов и склонность к торпидности и вязкости у больных эпилепсией вызывает затруднения в накоплении нового опыта, снижение комбинаторных способностей и ухудшение воспроизведения ранее приобретенной информации. С другой стороны, следует указать на склонность к брутальным и агрессивным поступкам, что ранее связывалось с нарастанием раздражительности. Подобные личностные особенности, которые описывались в психиатрической литературе прошлых лет под названием “энехетической конституции”, “глишроидии”, “иксоидного характера” (В.В. Калинин, 2004), приводят к снижению продуктивности, а по мере прогрессирования заболевания – к стойким выпадениям высших психических функций, т.е. к развитию слабоумия. Как указывал Schorsch (1960) эпилептическое слабоумие заключается в прогрессирующем ослаблении познавательных способностей и запоминания, в возрастающей узости суждений. Для него также характерно неумение отличить существенное от несущественного, неспособность к синтетическим обобщениям и непонимание соли шуток. На заключительных этапах заболевания развивается монотонность речевой мелодии и разорванность речи.
Попытки по изучению особенностей личностной типологии в зависимости от формы эпилепсии предпринимались уже в середине 20 века. Так, после Janz принято противопоставлять типы изменения личности при первично генерализованной и при височной эпилепсии. При этом к первой относят так называемую “эпилепсию пробуждения” (Auchwachepilepsie), которая характеризуется изменениями личности в виде малой общительности, упрямства, лишением целеустремленности, небрежностью, равнодушием, утратой самоконтроля, нарушениями предписаний врача, анозогнозией, стремлением к употреблению алкоголя и склонностью к девиантному и делинквентному поведению. Этих же больных отличает выраженная впечатлительность, достаточно живой ум, легкая эмоциональная вспыльчивость, отсутствие самоуверенности с пониженной самооценкой. Для данного типа личностных изменений подходит обозначение “взрослый ребенок”, предложенное Tellenbach.
Существенно, что отмеченные личностные особенности совпадают с таковыми у больных с так называемой юношеской миоклонической эпилепсией. Эти наблюдения не разделяются всеми авторами, поскольку полученные закономерности можно объяснить не столько характером эпилептического процесса, сколько влиянием подросткового возраста.
Вместе с тем, в личностном отношении этот тип больных представляет собой противоположность больных с эпилепсией сна. Последняя является разновидностью височной эпилепсией (ВЭ). Для нее характерны изменения личности в виде эгоцентризма, высокомерия, ипохондричности, мелочности на фоне вязкости и тугоподвижности мышления и аффектов, обстоятельности и педантичности.
Данный синдром представляет собой картину, противоположную состоянию, возникающему при синдроме Kluver-Bucy (КБС), полученному в эксперименте при удалении височных долей мозга у животных. КБС характеризуется упорным исследовательским поведением, повышенным сексуальным влечением и снижением агрессивности.
В англо-американской эпилептологии вслед за Waxman S. и Geschwind N. принято выделять группу признаков измененного, но не патологического поведения, которое связано с ВЭ. Данная группа явлений включалет усиление эмоций, обстоятельность, повышенную религиозность, снижение сексуальной активности и гиперграфию. Эти личностные особенности получили название “интериктальный поведенческий синдром”. В последующем за данным синдромом в психиатрической литературе закрепилось название синдрома Gastaut-Geshwind (Калинин В.В. 2004).
Существенно, что в зависимости от стороны фокуса эпилептической активности в височных долях будут наблюдаться определенные отличия в личностных характеристиках больных. Так, у больных с правосторонним височным фокусом наблюдается больше эмоциональных личностных особенностей и стремление представить девиации в выгодном свете (отполировать свой образ). Напротив, у больных с левосторонним височным фокусом – больше выражены идеаторные (мыслительные) характеристики при одновременном стремлении обезличить образ своего поведения по сравнению с оценками сторонних наблюдателей. Наряду с этим имеет значение и то, что при правостороннем фокусе возникает пространственная левосторонняя агнозия, а при левостороннем фокусе – более часто депрессивная симптоматика. При этом левосторонней пространственной агнозии соответствует стремление отполировать, а депрессии – тенденция обезличить образ своего поведения.
Во внимание следует принять и то, что показатели IQ у больных эпилепсией остаются не на постоянном уровне, а подвержены колебаниям во времени.
Особый интерес представляет вопрос о различиях в показателях вербального и исполнительского подтипа IQ в связи с латерализацией мозговых функций. В данном контексте можно предполагать, что у больных эпилепсией с левосторонним очагом или повреждением следует ожидать снижения показателя вербального IQ, тогда как у больных с правосторонним фокусом – снижения показателя исполнительского IQ. С этой целью широко применяли тесты Wechsler для оценки как вербальных, так и исполнительских функций у больных с височной эпилепсией. Полученные результаты, однако, не отличаются постоянством.
Мозговые травмы, вызванные падениями во время генерализованных припадков, могут снижать уровень интеллекта. В этом плане заслуживают внимания ставшие классическими наблюдения Stauder (1938). Согласно им число перенесенных припадков решающим образом предопределяет степень слабоумия. Это становится очевидным примерно спустя 10 лет после начала болезни. Существенно, что у больных, перенесших более 100 развернутых судорожных припадков можно констатировать развитие слабоумия в 94% случаев, тогда как у больных с меньшим числом припадков в анамнезе, слабоумие формируется лишь у 17,6% лиц (Stauder, 1938).
Этому соответствуют и более современные данные. При этом в качестве основных факторов, влияющих на формирование интеллектуального дефекта и деменции, выступают показатели числа перенесенных припадков до начала терапии, числа припадков за период всей жизни, или количества лет с припадками. В целом, можно считать, что тяжесть мнестико-интеллектуального снижения коррелирует с количеством лет наличия припадков. Так, для вторично-генерализованных припадков установлена статистически значимая связь с глубиной интеллектуального дефекта. При этом дефект развивается в случае наличия не менее 100 тонико-клонических припадков в течение жизни, что подтверждает приведенные выше наблюдения Stauder (1938).
Установлено, что у больных, у которых удалось полностью подавить припадки препаратами и достичь ремиссии, наблюдается повышение уровня IQ. С другой стороны, при формах эпилепсии, резистентных к АЭП, наблюдаются более низкие показатели IQ. Из этого вытекает вывод о необходимости неотступной и продолжительной антиэпилептической терапии.
Установлено, что уровень интеллекта может снижаться не менее чем на 15% по сравнению со здоровыми лицами в случае наличия эпилептического статуса в анамнезе, что вполне согласуется с приведенными выше данными.
С другой стороны, для сложных парциальных припадков при височной эпилепсии подобной закономерности установлено не было. Применительно к ним было показано, что для возникновения дефекта и деменции имеет значение не общее их количество, а так называемый показатель “окна времени”, в течение которого можно рассчитывать на восстановление познавательных процессов. Напротив, при превышении этого показателя развиваются необратимые интеллектуально-мнестические изменения. Так, в некоторых исследованиях необратимые изменения обнаруживались через 5 лет непрерывного возникновения сложных парциальных припадков, хотя в большинстве других работ этот показатель составляет не менее 20 лет (Калинин В.В., 2004).
Однако имеются и другие наблюдения. Так, имеется пример формирования выраженного слабоумия после единственной серии припадков, а также случаи формирования деменции в результате немногочисленных и абортивно протекающих припадков. Полагают, что это особенно характерно для детского мозга, который особенно чувствителен к гипоксии и отекам, возникающим вследствие припадков. К этому примыкает другая проблема, связанная с развитием выраженной деменции в детском возрасте за счет энцефалопатии при синдроме Lennox-Gastaut.
Сравнение уровня интеллекта при генуинной и симптоматической эпилепсии показывает, что среди детей с симптоматической формой эпилепсии умственно отсталых гораздо больше (примерно в 3-4 раза), чем при идиопатической эпилепсии. Все сказанное лишний раз подчеркивает важность долгосрочной противосудорожной терапии.
Антиэпилептические препараты и мнестико-интеллектуальный дефект.
Влияние АЭП на выраженость мнестико-интеллектуального дефекта представляет большую самостоятельную проблему, которая не может быть полностью рассмотрена в настоящем пособии. При изучении традиционных АЭП установлено, что фенобарбитал приводит чаще к выраженным когнитивным нарушениям, чем другие препараты. При этом возникает психомоторная заторможенность, снижается способность к концентрации внимания, усвоению нового материала, нарушается память и уменьшается показатель IQ.
Фенитоин (дифенин), карбамазепин и вальпроаты также приводят к сходным побочным эффектам, хотя их выраженность гораздо меньше, чем в случае применения фенобарбитала. Данные о поведенческой токсичности указанных препаратов, в целом, не носят постоянного характера. Это позволяет их рассматривать как более предпочтительные по сравнению с барбитуратами, хотя не ясно, какой из трех перечисленных препаратов является самым безвредным.
Сравнительно мало известно о поведенческой токсичности новых АЭП, в частности, таких препаратов, как фельбамат, ламотриджин, габапентин, тиагабин, вигабатрин и топирамат. Установлено, что АЭП новой генерации, в целом, не оказывают отрицательного влияния на протекание познавательных процессов.
Отмечаемые в небольшом числе работ у больных когнитивные нарушения в случае применения топирамата, на наш взгляд, не могут быть объяснены исключительно влиянием этого препарата, поскольку он использовался в режиме дополнительного средства к основным АЭП. Очевидно, что в подобных случаях необходимо принимать во внимание и фармакокинетическое взаимодействие между всеми АЭП, что, несомненно, усложняет проблему изучения когнитивных нарушений в зависимости от типов используемых АЭП.
Собственный опыт длительной терапии топамаксом различных форм эпилепсии с разной степенью мнестико-интеллектуального снижения показывает, что по мере его длительного применения у больных нормализуются мнестические процессы. Это касается, в первую очередь, больных с височной эпилепсией (медиотемпоральный вариант), для которой характерны выраженные нарушения автобиографической памяти.
Здесь же следует указать на возможность некоторого замедления ассоциативных процессов (снижение речевой беглости) в самом начале применения топирамата в режиме необоснованно быстрого повышения доз. Принципиально, что указанные нарушения нивелировались по мере дальнейшего применения препарата.
Прежде, чем перейти к вопросу о собственно психических расстройствах при эпилепсии, следует подчеркнуть, что в современной эпилептологии сложилась традиция рассматривать все эти расстройства (депрессии, психозы) в зависимости от времени их появления по отношению к припадкам (Barry et al., 2001; Blumer, 2002; Schmitz, 2002; Kanemoto, 2002; Kanner, 2004). В соответствии с этим правилом выделяют перииктальные (пре- и постиктальные), иктальные и интериктальные расстройства.
Преиктальные психические расстройства возникают непосредственно перед припадком и фактически переходят в него.
Постиктальные расстройства, напротив, следуют после припадков. Они возникают, обычно, через 12-120 часов после последнего припадка и характеризуются высокой аффективной заряженностью и продолжительностью, не превышающей от нескольких часов до 3-4 недель.
Иктальные психические расстройства следует рассматривать как психический эквивалент пароксизмов, тогда как интериктальные психические расстройства возникают на фоне ясного сознания спустя длительное время после припадков и не зависят от них. Рассмотрим отдельно аффективные и психотические расстройства в соответствии с предложенной схемой.
Аффективные расстройства.
Аффективные расстройства имеют едва ли не основное значение среди всего многообразия психической патологии у больных эпилепсией. Они включают депрессивные, тревожные, панические состояния, фобические расстройства и обсессивно-компульсивные переживания. Это объясняется их высокой частотой в популяции больных эпилепсией. В частности, установлено, что доля депрессивных состояний среди больных эпилепсией составляет не менее 25-50% (Baumgartner, 2001; Barry et al., 2001; Wolf, 2003). Сравнение частоты встречаемости собственно депрессивных расстройств у больных эпилепсией и в общей популяции показывает, что у первых они встречаются примерно в 10 раз чаще (Barry et al., 2001).
Среди основных причин развития аффективных расстройств выделяют как реактивные, так и нейробиологические факторы. Ранее в эпилептологии преобладала точка зрения о преимущественном значении реактивных механизмов в генезе депрессивной симптоматики (А.И. Болдырев, 1999). Подобный подход не утратил своего значения и сегодня. В этой связи рассматривают значение психосоциальных характеристик в жизни больных эпилепсией (Kapitany et al., 2001; Wolf, 2003). Среди них, в первую очередь, выделяют факторы стигматизации и социальной дискриминации, которые часто приводят к потере работы и семьи у больных. Наряду с этим в происхождении аффективной симптоматики придают значение и механизмам “обученной беспомощности”, в основе которой лежит страх потери семьи или работы из-за болезни. Это приводит к снижению социальной активности, трудовой дезадаптации и, в конечном счете, к депрессии (Kapitany et al., 2001; Wolf, 2003).
В последние 10-15 лет полагают, что основную роль в происхождении аффективной симптоматики, играют не столько психореактивные, сколько нейробиологические механизмы. В этой связи убедительно показано, что для возникновения депрессивной симптоматики имеет значение определенные типы припадков (сложные парциальные), определенная локализация фокуса эпилептической активности (преимущественно в медиальных отделах височных долей мозга), латерализация фокуса (преимущественно слева), высокая частота приступов, длительность течения заболевания и ранний возраст начала заболевания (Kapitany et al., 2001; Schmitz, 2002).
В пользу преимущественного значения биологических факторов для возникновения аффективной симптоматики при эпилепсии говорит и то, что при других тяжелых неврологических заболеваниях депрессивные расстройства возникают гораздо реже, чем при эпилепсии (Mendez et. al.,1986; Kapitany et al., 2001).
Наконец, нельзя не учитывать и значения характера препаратов, применяемых для длительной противосудорожной терапии. В этом плане установлено, что длительное лечение барбитуратами и фенитоином (дифенином) приводит к развитию депрессивных состояний (Kapitany et al., 2001; Schmitz, 2002).
Иктальные аффективные расстройства характеризуются преимущественно аффектом тревоги, страха или паники, реже депрессии и мании. Данные феномены следует рассматривать как клиническое проявление простых парциальных припадков (аура), либо как начальный этап сложных парциальных припадков. Иктальные аффективные расстройства возникают, как правило, при медиотемпоральной (височной палеокортикальной) эпилепсии. Принципиально, что психопатологическая симптоматика составляет не менее 25% от всех аур (простых парциальных припадков), среди которых 60% приходится на симптоматику аффекта страха и паники и 20% на симптоматику депрессии (Williams, 1956; Kanner, Kusniecky, 2001; Kanner, 2004).
Точная диагностика эпилепсии, протекающей в виде простых парциальных припадков с картиной панического расстройства, представляет диагностические трудности. В практических условиях точный диагноз эпилепсии может легко быть установлен после появления генерализованных тонико-клонических припадков. Тем не менее, анализ продолжительности иктальной паники в рамках височной эпилепсии показывает, что длительность панического периода практически никогда не превышает 30 секунд, тогда как при паническом расстройстве она может достигать до получаса. Паника характеризуется стереотипной картиной и возникает вне какой-либо связи с предшествующими событиями. Наряду с этим следует указать на возможность наличия явлений спутанности различной продолжительности и автоматизмы, выраженность которых варьирует от малой интенсивности до значительной степени. Интенсивность переживаний паники редко достигает высокой интенсивности, как наблюдается при паническом расстройстве (Kanner, 2004).
Напротив, продолжительность интериктальных панических атак составляет не менее 15-20 минут и может достигать до нескольких часов. По своим феноменологическим проявлениям панические интериктальные атаки мало отличаются от панического расстройства, возникающего у больных без эпилепсии. При этом чувство страха или паники может достигать крайне высокой интенсивности, и связано с обилием вегетативной симптоматики (тахикардия, выраженная потливость, тремор, нарушения дыхания). При этом, однако, сохраняется сознание, и нет явлений спутанности, как бывает при сложных парциальных припадках.
Ошибочная диагностика панического расстройства у больных эпилепсией с иктальной паникой может отчасти быть обусловлена отсутствием специфических для эпилепсии изменений ЭЭГ во время простых парциальных припадков у больных с медиотемпоральной эпилепсией (Kanner, 2004).
Следует помнить, что у больных с иктальной паникой могут встречаться и интериктальные панические атаки, которые наблюдаются у 25% больных эпилепсией ( Pariente et al., 1991;Kanner, 2004). Более того, наличие иктального аффекта страха и паники являются предиктором развития панических атак и в интериктальном периоде (Hermann et al., 1982; Kanner, 2004).
Весьма часто интериктальная симптоматика тревоги сочетается с аффектом тоски. В этой связи можно говорить, по меньшей мере, о двух разновидностях аффективной патологии у больных эпилепсией: о расстройстве, подобном дистимии и о депрессии, достигающей глубины большого депрессивного эпизода.
При расстройстве, подобном дистимии на передний план выступает симптоматика хронической раздражительности, непереносимости фрустрации и аффективной лабильности. Некоторые авторы в этом контексте предпочитают говорить об “ интериктальном дисфорическом расстройстве” (Blumer, Altschuler, 1998), хотя симптоматика дисфорий, с нашей точки зрения, гораздо сложнее и не может быть сведена только к раздражительности и непереносимости фрустрации.
Авторы при этом ссылаются на наблюдения Kraepelin (1923). Согласно этим наблюдениям, дисфорические эпизоды включают собственно депрессивный аффект, раздражительность, тревогу, головную боль, инсомнию, реже временами эпизоды эйфории. Дисфории характеризуются быстрым началом и исчезновением, отчетливой тенденцией к повторяемости и однотипной психопатологической картиной. Существенно, что сознание при дисфориях сохраняется. Длительность эпизодов дисфорий варьирует от нескольких часов до нескольких месяцев, но чаще всего не превышает 2 дней (Blumer, 2002).
С нашей точки зрения, дисфории не следует приравнивать к депрессивному эпизоду даже глубокой степени у больных эпилепсией, поскольку между этими двумя состояниями существуют выраженные феноменологические различия, что собственно и позволяет противопоставить дисфории депрессивному аффекту.
Так, в структуре простой депрессии преобладает аффект витальной тоски с выраженной интрапунитивной направленностью (идеи самообвинения и самоуничижения) и вытекающим из них голотимным бредом. Напротив, дисфории обладают гораздо более сложной структурой. Главной особенностью дисфорического аффекта являются элементы недовольства, досады, угрюмости, раздражительности, скорби, озлобленности (на весь окружающий мир) и ожесточенности (против всех). Для дисфорий характерна экстрапунитивная направленность переживаний больного (Scharfetter, 2002).
Помимо дисфорий у больных эпилепсией в интериктальном периоде, обычно спустя много лет после прекращения припадков развиваются аффективные расстройства, которые по своим феноменологическим особенностям практически не отличаются от картины эндогенной депрессии. В данном случае правомерен диагноз органического аффективного расстройства, возникшего на основе эпилепсии (МКБ-10: F 06.3 ) (Wolf, 2003).
Происхождение подобных феноменов принято связывать с развитием тормозных процессов в мозге у больных эпилепсией в состоянии ремиссии. Полагают, что подобные тормозные процессы являются естественным следствием предшествующих многолетних процессов возбуждения и возникают в результате хорошего эффекта антиэпилептической терапии (Wolf, 2003).
Проблеме органических депрессий эндоформной структуры (не только в связи с эпилепсией) вообще уделяется много внимания на протяжении последнего десятилетия
( Kapitany et al., 2001; Lishman, 2003; Marneros, 2004; Pohlman-Eden, 2000; Wetterling 2002). В этой связи подчеркивается, что под органическим аффективным расстройством (ОАР) следует понимать не депрессивную реакцию или депрессивную оценку тяжелого соматического заболевания, а также не их последствия. Не следует под ОАР понимать и неспецифические нарушения в аффективной сфере и влечениях. Напротив, оно представляет собой расстройство, возникшее в условиях верифицированного органического (соматического) заболевания и феноменологически неотличимое от эндогенного (неорганического) аффективного расстройства. В этой связи некоторые авторы вообще говорят о “психоорганической меланхолии” или ‘психоорганической мании” (Marneros, 2004).
Картина органического аффективного расстройства (депрессии) у больных эпилепсией мало чем отличается от классической эндогенной депрессии. В этих случаях на первый план выступает довольно заметный тоскливый аффект с витальным компонентом и суточными колебаниями. На фоне депрессивного аффекта присутствуют характерные для депрессивных состояний идеи самообвинения и самоуничижения с четкой интрапунитивной направленностью. Принципиальным является то, что примерно у половины больных факт наличия эпилепсии не получает сколько-нибудь должного звучания и трактовки в структуре переживаний. Больные соглашаются с диагнозом эпилепсии, но это мало связывается ими с настоящим депрессивным эпизодом. Напротив, главное, что подчеркивается ими в беседе с врачом – это наличие настоящего депрессивного состояния. С нашей точки зрения, это лишний раз указывает на то, что связать развитие подобных тяжелых депрессий исключительно с психогенными переживаниями не будет правомерным. Очевидно, что в их основе лежат какие-то другие нейробиологические закономерности.
В рамках многогранной проблемы органических депрессий при эпилепсии нельзя не выделить более частной проблемы – суицидального поведения у больных эпилепсией.
Здесь следует подчеркнуть, что частота совершения суицидальных попыток среди больных эпилепсией примерно в 4-5 раз выше, чем в общей популяции. Если принять в расчет исключительно больных с височной эпилепсией, то в этих случаях частота суицидов будет превышать таковую в общей популяции уже в 25-30 раз (Harris & Barraclough, 1987; Blumer, 2002; Schmitz, 2002).
Прицельный анализ связей между тяжестью органического аффективного расстройства и суицидальной готовностью показал наличие корреляции между этими параметрами. Вместе с тем оказалось, что эта связь в большей мере характерна для больных эпилепсией женщин, а не мужчин (Калинин В.В., Полянский Д.А. 2002; Полянский, 2003). В этом плане установлено, что риск совершения суицидальной попытки у больных эпилепсией женщин при наличии сопутствующей органической депрессии примерно в 5 раз выше, чем у женщин с эпилепсией без депрессивной симптоматики. С другой стороны, риск развития суицидального поведения у мужчин при наличии депрессии лишь в два раза выше, чем у мужчин с эпилепсией, но без депрессии. Это свидетельствует о том, что подобный стиль поведения у больных эпилепсией, связанный с попыткой суицида вследствие сопутствующей депрессии является довольно архаичным способом решения проблем. В пользу этого говорит закон В.А. Геодакяна (1993) о тропизме старых в эволюционном отношении признаков к женскому полу и молодых – к мужскому.
Лечение депрессивных состояний в рамках органического аффективного расстройства при эпилепсии следует проводить с помощью антидепрессантов. При этом необходимо соблюдать следующие правила (Barry et al., 2001):
1. Терапию депрессии следует проводить, не отменяя АЭП;
2. Следует назначать антидепрессанты, не снижающие порог судорожной активности;
3. Предпочтение следует отдавать селективным ингибиторам обратного захвата серотонина;
4. Среди АЭП следует избегать назначения фенобарбитала, примидона (гексамидина), вигабатрина, вальпроатов, тиагабина и габапентина;
5. Среди АЭП рекомендовано применение топирамата и ламотриджина
Эффективность от использования метода
Приведенные в настоящем пособии характеристики наиболее распространенных психических расстройств при эпилепсии позволят практикующим врачам лучше ориентироваться в случаях оказания помощи этой категории больных. Наибольшие трудности при квалификации диагноза представляют, как правило, психотические расстройства, по клинической картине мало, чем отличающиеся от эндогенных психозов. В этой связи представленные дефиниции эпилептических психозов могут явиться основополагающими при дифференциальной диагностике шизофрении и эпилепсии.
Приведенные методики лечения психозов при эпилепсии, с предпочтительным выбором тех или иных нейролептиков, позволят наиболее безопасно, с наименьшим риском развития побочных эффектов, купировать острую симптоматику.
Определенный акцент, сделанный на терапии депрессивных расстройств, как одной из наиболее распространенной психической патологии при эпилепсии, позволяет выделить приоритетные антидепрессанты при лечении эпилепсии.
С целью превенции когнитивных нарушений и, в конечном счете, мнестико-интеллектуального дефекта у больных эпилепсией, даны рекомендации по применению антиэпилептических препаратов, обладающих наименьшим влиянием на психические функции.
Таким образом, указанный дифференцированный подход к терапии психических расстройств при эпилепсии позволит значительно повысить эффективность предложенного метода, что в свою очередь обеспечит стойкость ремиссий и повышение качества жизни и уровня социального функционирования у больных эпилепсией.