признаки сотрясения мозга у младенца
Варикоцеле
Определение болезни. Причины заболевания
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев).
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:
Симптомы сотрясения головного мозга у детей
К основным признакам, свидетельствующим о СГМ во взрослом возрасте, относятся:
Симптомы СГМ у детей с момента травмы появляются не сразу. В момент травмирования отмечается бледность кожных покровов (прежде всего лица) и тахикардия. В динамике возникает головная боль, вялость и сонливость, рвота, беспокойство, капризность, расстройства сна, срыгивания во время кормления.
У детей дошкольного возраста, в отличие от взрослых и детей старше семи лет, посттравматическое состояние протекает без утраты сознания, отмечается лабильный пульс, горизонтальный нистагм, снижение корнеальных рефлексов (при лёгком прикосновении к роговице глаза веки не смыкаются), изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, повышение температуры до 37,1-38,0°C.
Состояние ребёнка обычно улучшается на 2-3 день после СМГ, тогда как у взрослых симптомы регрессируют на 5-9 сутки с момента травмы.
Осложнения сотрясения головного мозга у детей
Несмотря на то, что сотрясение у детей не приводит к структурным изменениям в мозге, последствия могут быть весьма тяжёлыми. Так, при отсутствии своевременной диагностики и лечения могут развиться такие осложнения, как отёк головного мозга, внутричерепная гематома, эпилептические приступы.
Наиболее частыми последствиями СГМ у детей являются:
Диагностика сотрясения головного мозга у детей
Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
Для определения степени тяжести ЧМТ оценивается:
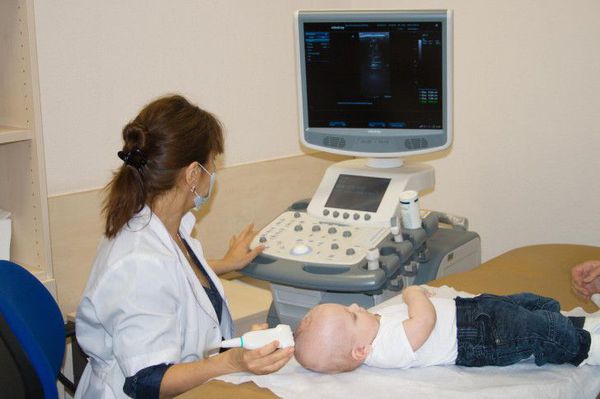
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния.
УЗИ-признаки травмы головного мозга, исключающих СГМ:
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и «плюс ткань» эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга.
Лечение сотрясения головного мозга у детей
В современной литературе, посвященной СГМ, ряд авторов рекомендует устанавливать пострадавшим постельный режим на 1-3 суток. С учётом особенностей клинического течения этот период можно увеличить на 2-5 суток. После этого при отсутствии осложнений выписка возможна на 10-14 день. При этом должна быть обеспечена возможность периодического врачебного контроля и повторной госпитализации при возникновении опосредованных осложнений.
Медикаментозное лечение при сотрясении мозга не должно быть агрессивным. Оно направлено на оптимизацию функционального состояния головного мозга и снятие симптоматики. Спектр назначаемых лекарств при поступлении в стационар включает в себя анальгетики, седативные средства и снотворные препараты (преимущественно в таблетированной форме).
Проводится метаболическая терапия для улучшения мозгового кровообращения. Предпочтительно сочетание вазотропных и ноотропных препаратов.
Для предупреждения возможных осложнений при благополучном завершении СГМ требуется амбулаторное наблюдение у невролога на протяжении года по месту жительства.
Прогноз. Профилактика
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
Сотрясение головного мозга у детей
Как заподозрить сотрясение мозга у ребенка

Сотрясение головного мозга — это один из самых распространенных диагнозов в детской травматологии. В целом, черепно-мозговая травма (ЧМТ) занимает первое место среди всех травм детского возраста, требующих госпитализации. Примерно 120 тысяч детей с сотрясением головного мозга ежегодно поступают в больницы России.
По степени тяжести черепно-мозговая травма подразделяется на легкую (сотрясение головного мозга), средней тяжести (ушиб головного мозга легкой и средней степени тяжести, с возможными переломами костей свода черепа) и тяжелую (ушибы головного мозга тяжелой степени, внутричерепные гематомы со сдавлением мозга, переломы основания черепа). По счастью, до 90% детской ЧМТ приходится на сотрясения мозга, о чем и пойдет речь в этой статье.
Высокий уровень травматизма у детей объясняется повышенной двигательной активностью ребенка, его непоседливостью и любознательностью, которая сочетается с несовершенством моторных навыков и координации движений, а также пониженным чувством опасности и страха высоты. Кроме этого, у детей младшего возраста голова имеет относительно большой вес, а навык страховки руками еще не развит, поэтому маленькие дети падают, как правило, вниз головой и руки не подставляют.
Причины детской ЧМТ очень специфичны для каждой возрастной группы. Новорожденные в общей массе пострадавших составляют 2%, дети грудного возраста — 25%, ясельного — 8%, дошкольного — 20% и школьного возраста 45%.
Травмы у младенцев — это прежде всего результат невнимания и беспечности их родителей. Дети до 1 года чаще всего (более чем в 90%!) получают травмы головы после падения с пеленальных столиков, кроватей, с рук родителей, из колясок и т.п. Никогда нельзя оставлять малыша одного в месте, откуда он может упасть. Если вам надо отойти от ребенка на расстояние, большее, чем в тянутая рука, не поленитесь, переложите его в кроватку, в коляску с бортиками, в манеж! Одной-двух секунд бывает достаточно, чтобы кроха перекатился к краю пеленального столика и упал.
Начиная с 1 года малыши начинают ходить. Основной причиной ЧМТ становится падение с высоты собственного роста, а чуть позже — падения с лестниц, деревьев, крыш, окон, горок и пр. Сам эпизод ЧМТ не всегда удается выявить. Следует иметь в виду, что если ребенок оставался под наблюдением родственников, соседей или няни, то они могут скрыть от родителей факт падения малыша.
Дети более старшего возраста сами по различным причинам зачастую утаивают травму. Кроме этого у детей возможно повреждение мозга без непосредственной травмы головы. Эти повреждения обычно возникают при воздействии на тело ребенка резкого ускорения или торможения (синдром «встряхнутого ребенка»). Синдром «встряхнутого ребенка» чаще всего наблюдается в возрасте до 4-5 лет и может возникнуть при грубом обращении, прыжках с высоты на ноги, а у детей младшего возраста даже при их чрезмерно интенсивном укачивании.
Проявления сотрясения головного мозга
При сотрясении головного мозга в нем не происходит грубых, необратимых изменений, и такая травма, будучи наиболее частой, имеет самый лучший прогноз и очень редко приводит к осложнениям.
Следует помнить, что головной мозг ребенка (и особенно младенца) существенно отличается от мозга взрослого человека. Картина сотрясения головного мозга у взрослых существенно отличается от течения этой травмы у ребенка.
Во взрослом возрасте сотрясение головного мозга проявляется следующими основными признаками: эпизод потери сознания от нескольких секунд до 10-15 минут; тошнота и рвота; головная боль; амнезия (выпадение из памяти) событий, связанных с травмой (до травмы, сама травма и после травмы). Кроме этого выявляются некоторые специфические неврологические симптомы, такие, как нистагм (подергивание глазных яблок), нарушение координации движений и некоторые другие. Картина сотрясения головного мозга у ребенка совершенно иная.
У детей до 1 года сотрясение головного мозга, как правило, протекает малосимптомно. Потери сознания чаще не бывает, отмечается однократная или многократная рвота, тошнота, срыгивания при кормлении, бледность кожи, беспричинное беспокойство и плач, повышенная сонливость, отсутствие аппетита, плохой сон.
У детей дошкольного возраста чаще удается установить факт потери сознания, тошноты и рвоты после травмы. У них отмечаются головные боли, учащение или замедление пульса, нестабильность артериального давления, бледность кожных покровов, потливость. При этом нередко отмечается капризность, плаксивость, нарушение сна.
Иногда у детей наблюдается такой симптом, как посттравматическая слепота. Она развивается сразу после травмы или немного позже, сохраняется в течение нескольких минут или часов, а затем самостоятельно исчезает. Причина этого явления до конца не ясна.
Особенности детского организма приводят к тому, что длительное состояние компенсации может смениться быстрым ухудшением состояния. То есть сразу после падения ребенок чувствует себя удовлетворительно, а через некоторое время появляется и начинает быстро нарастать симптоматика.
Принимаем срочные меры
Что делать родителям, ребенок которых получил черепно-мозговую травму? Ответ здесь один — ребенка следует обязательно и срочно показать врачу. Лучше всего сразу вызвать «скорую помощь», которая обязательно отвезет ребенка в стационар, имеющий детских нейрохирургов или невропатологов. И эта мера не является излишней. При минимальной симптоматике и жалобах у малыша может быть тяжелое повреждение головного мозга. Длительное видимое благополучие ребенка, отсутствие симптоматики, особенно при кровоизлияниях в головной мозг, нередко спустя несколько часов и даже дней сменяется прогрессирующим ухудшением состояния, которое начинается с изменения поведения ребенка, его повышенной возбудимости, может быть тошнота, рвота, нистагм, у грудничков выбухает родничок, затем появляется сонливость, наблюдается угнетение сознания.
Диагностика сотрясения головного мозга
В больнице ребенка осматривает детский невропатолог, нейрохирург или травматолог. Он тщательно выясняет жалобы, собирает анамнез (историю заболевания), проводит общий и неврологический осмотр. Назначаются дополнительные методы диагностики. Основными являются рентгенография черепа, нейросонография (у маленьких детей), эхо-энцефалография (Эхо-ЭГ). При необходимости — компьютерная томография головного мозга (КТ), магниторезонансная томография (МРТ), электроэнцефалография (ЭЭГ), люмбальная пункция.
Рентгенография черепа проводится большей части больных. Целью данного исследования является выявление переломов черепа. Наличие любого повреждения костей черепа автоматически переводит травму в разряд средне-тяжелых или тяжелых (в зависимости от состояния ребенка). Иногда у маленьких детей с благополучной клинической картиной на рентгенограммах выявляются линейные переломы костей черепа. Судить о состоянии вещества головного мозга по рентгенограммам нельзя.
Нейросонография (НСГ) — это ультразвуковое исследование головного мозга. На нейросонограммах хорошо видно вещество головного мозга, желудочковая система. Можно выявить признаки отека головного мозга, очаги ушиба, кровоизлияний, внутричерепные гематомы. Процедура проста, безболезненна, быстро выполняется, не имеет противопоказаний. Ее можно проводить многократно. Единственное ограничение нейросонографии — наличие так называемых «естественных ультразвуковых окон» — большого родничка или тонких височных костей. Метод очень эффективен у детей в возрасте до 2 лет. Позже ультразвук становится трудно проходить через толстые кости черепа, что резко ухудшает качество изображения. Аппаратура для выполнения нейросонографии имеется в большинстве детских больниц.
Эхо-энцефалография (Эхо-ЭГ) — это также ультразвуковой метод исследования, который позволяет выявить смещение структур средней линии головного мозга, что может свидетельствовать о наличии дополнительных объемных образований головного мозга (гематомы, опухоли), дать косвенную информацию о состоянии вещества головного мозга и желудочковой системе. Метод этот простой и быстрый, однако надежность его невысока. Раньше он широко использовался в нейротравматологии, но при наличии современных средств диагностики, таких, как нейросонография, компьютерная и магниторезонансная томография, от него можно полностью отказаться.
Идеальным методом диагностики повреждений и заболеваний головного мозга является компьютерная томография (КТ). Это рентгенологический метод исследования, при котором с высокой четкостью можно получить изображения костей черепа и вещества головного мозга. По КТ диагностируются практически любые повреждения костей свода и основания черепа, гематомы, очаги ушиба, кровоизлияния, инородные тела полости черепа и пр. Точность этого исследования очень высока. Его основным недостатком является то, что КТ-аппарат дорог, и он есть далеко не в каждой больнице.
Магниторезонансная томография (МРТ) — наиболее точный, но сложный и дорогой метод обследования центральной нервной системы. Он редко используется для диагностики острой черепно-мозговой травмы, так как не позволяет увидеть кости черепа, менее точен для распознавания острых кровоизлияний, занимает больше времени, чем компьютерная томография, часто требует наркоза при обследовании маленьких детей — ребенок должен лежать абсолютно неподвижно в течение 10-20 минут, а маленькие дети этого сделать не могут; кроме того очень немногие клиники могут похвастаться наличием магниторезонансных томографов.
Электроэнцефалография (ЭЭГ) позволяет изучить биоэлектрическую активность головного мозга. Она применяется по специальным показаниям для оценки степени тяжести черепно-мозговой травмы, выявления очагов эпилептической активности. Очаг эпиактивности — область коры головного мозга с патологически измененной активностью нейронов (нервных клеток), которая может приводить к возникновению эпилептических приступов.
Люмбальная пункция — это забор ликвора (жидкости, омывающей головной и спинной мозг) из спинно-мозгового канала на поясничном уровне. Изменения в ликворе могут свидетельствовать о травме или кровоизлиянии (наличии крови) или воспалительном процессе, менингите. Люмбальная пункция проводится крайне редко и только по особым показаниям.
Тактика лечения сотрясения головного мозга
После того как малыш упал, до того как его осмотрит доктор, помощь ребенку заключается в создании спокойной обстановки. Нужно уложить малыша, обеспечить ему покой. Если есть кровотечение из раны, произвести по возможности ее обработку и бинтование.
Помимо диагностических процедур в приемном покое больницы проводится обработка повреждений мягких тканей головы (ушибов, ссадин, ран). Дети, особенно раннего возраста, с подтвержденной черепно-мозговой травмой, в том числе и с сотрясением головного мозга, подлежат обязательной госпитализации.
Госпитализация имеет несколько целей.
Во-первых, в течение нескольких дней ребенок находится под контролем врачей в условиях стационара для раннего выявления и предотвращения осложнений травмы — отека головного мозга, появления внутричерепных гематом, эпилептических (судорожных) приступов. Вероятность этих осложнений мала, но последствия их крайне тяжелые и могут привести к катастрофически быстрому ухудшению состояния ребенка. Поэтому при сотрясении головного мозга стандартный срок госпитализации составляет неделю. При хорошем техническом оснащении стационара (компьютерная томография, нейросонография), позволяющем исключить более тяжелые повреждения мозга, сроки пребывания в больнице можно сократить до 3-4 дней.
Во-вторых, во время госпитализации больному обеспечивается создание психоэмоционального покоя. Это достигается ограничением двигательной и социальной активности ребенка. Безусловно, добиться полностью постельного режима для детей сложно, но все же условия больницы не допускают беготни, шумных игр, долгого просмотра телевизора, сидения за компьютером. После выписки домашний режим сохраняется еще на протяжении 1,5-2 недель, несколько недель ограничиваются занятия спортом.
Медикаментозная терапия при сотрясении головного мозга имеет несколько целей. В первую очередь, ребенку назначаются мочегонные препараты (чаще всего ДИАКАРБ, реже — ФУРОСЕМИД) в обязательной комбинации с препаратами калия (АСПАРКАМ, ПАНАНГИН). Это делается для профилактики отека вещества головного мозга. Проводится успокаивающая терапия (ФЕНОЗЕПАМ, НАСТОЙ КОРНЯ ВАЛЕРИАНЫ) и назначаются антигистаминные препараты (СУПРАСТИН, ДИАЗОЛИН, ДИМЕДРОЛ). При головных болях назначаются анальгетики (БАРАЛГИН, СЕДАЛГИН), при выраженной тошноте — ЦЕРУКАЛ. В более поздние сроки могут назначаться ноотропные препараты, улучшающие процессы обмена в мозге, витамины.
Контроль за состоянием детей осуществляется лечащим и дежурным врачом, а также постовыми медсестрами. В случае любого ухудшения проводится повторный осмотр ребенка, назначаются дополнительные диагностические исследования (нейросонография, компьютерная томография, ЭЭГ).
Предлагая лечь в больницу, врач прежде всего заботится о том, чтобы не пропустить более тяжелой, нежели сотрясение головного мозга, травмы, а это возможно только при квалифицированном наблюдении за ребенком.
При удовлетворительном состоянии малыша через несколько дней родители могут забрать его домой под расписку. Однако и дома требуется соблюдать лечебно-охранительный режим, ограничивать просмотр телевизора, игры на компьютере, прогулки, посещение друзей, продолжать медикаментозную терапию. При любом подозрении на ухудшение состояния ребенка (появление тошноты и рвоты, головных болей, немотивированная сонливость, судорожные приступы, появление слабости в конечностях, частое срыгивание у малышей) следует немедленно повторно обратиться к врачу для дообследования и возможной госпитализации.
Как правило, через 2-3 недели состояние ребенка полностью приходит в норму. Сотрясение головного мозга обычно проходит без последствий и осложнений. Ребенок снова может посещать ясли и детский сад, заниматься спортом.
В заключение еще раз необходимо подчеркнуть важность своевременно обращения в специализированный детский стационар, что позволит исключить более тяжелые формы черепно-мозговой травмы.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
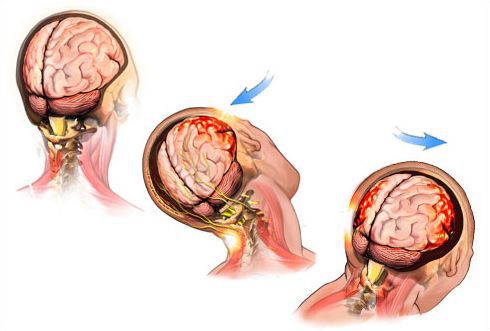
Сдержите гнев! Что такое синдром детского сотрясения?
Почему нельзя трясти и подбрасывать ребёнка? К каким последствиям могут привести подобные действия?
О синдроме детского сотрясения (синдроме встряхнутого ребёнка), о том, когда его можно получить, мы поговорили с детским неврологом «Клиники Эксперт» Тула Юлией Александровной Эбергард.
— Юлия Александровна, что такое синдром детского сотрясения? Почему и как он возникает?
— Синдром детского сотрясения, или синдром встряхнутого ребёнка, – это совокупность симптомов, свидетельствующих о повреждениях головного мозга и сосудов головного мозга. Синдром возникает у детей при определённых видах травмы (чаще всего это поступательно-колебательные движения, которые возникают при тряске ребёнка).
— В каких ситуациях ребёнок может получить синдром детского сотрясения?
— В большинстве случаев причиной синдрома детского сотрясения является недостаточно бережное отношение к ребёнку со стороны родителей и/или ухаживающих за ним. Это встряхивание, жёсткие укачивания и иногда подбрасывания вверх. И редкий случай, но это тоже описано, когда ребёнок в результате дорожно-транспортных происшествий получает травму, если ехал не в автолюльке.
— Дети какого возраста находятся в группе риска?
— По данным литературы, этому синдрому чаще всего подвержены дети до 1,5 лет. Это связано с анатомическими особенностями ребёнка: размер головы относительно поверхности тела больше, слабый мышечный корсет шеи (ребёнок не может удерживать голову в пространстве), особенность строения черепа и мозговых сосудов.
— Какие симптомы у синдрома встряхнутого ребёнка и когда они проявляются?
— В зависимости от тяжести синдрома детского сотрясения и полученных повреждений симптомы могут быть разными. Чаще всего возникает рвота, срыгивание, необоснованное беспокойство ребёнка. Очень грозные симптомы – нарушение дыхания, когда ребёнок бледнеет, и утрата сознания. В любом случае нужно обращаться к врачу. Признаки синдрома встряхнутого ребёнка могут возникать непосредственно сразу после травмы. При этом нет внешних повреждений, черепная коробка цела. Т. е. повреждения, кровоизлияния возникают именно внутри головного мозга.
— Как диагностируется синдром детского сотрясения?
— Во-первых, ребёнка осматривает офтальмолог. Кровоизлияния в сетчатку глаза – характерный симптом, с высокой вероятностью подтверждающий факт синдрома детского сотрясения. Для диагностики также применяется нейросонография (УЗИ головного мозга), которая показывает гематомы, и в тяжёлых случаях проводят РКТ (рентгеновскую компьютерную томографию, также известную как КТ) или МРТ головного мозга.
— Какой врач лечит синдром встряхнутого ребёнка?
— Невролог. А в совсем тяжёлых случаях, если есть гематомы, требующие оперативных вмешательств, подключается нейрохирург.
— Как лечат синдром детского сотрясения?
— Лечат в зависимости от того, что нашли. По факту это черепно-мозговая травма. Просто вопрос, какой степени тяжести. Если это разрывы и кровоизлияния, то проводится длительное неврологическое, гемостатическое лечение (остановка кровотечений).
Понимаете, синдром так назвали с целью показать механизм получения травмы. Фактически при этом происходит далеко не сотрясение головного мозга, а более тяжёлые вещи: либо ушибы головного мозга, либо гематомы. Часто это приводит к летальному исходу.
— Расскажите подробнее, какие могут быть последствия? Можно ли полностью вылечить синдром детского сотрясения?
— Вылечить полностью этот синдром довольно сложно. Но на что мы всегда надеемся? Головной мозг ребёнка (и здоровый, и повреждённый) до двух лет очень активно развивается. Т. е. в этом возрасте даже окончательно не ставятся диагнозы аномалий развития головного мозга, не делаются прогнозы, потому что головной мозг до двух лет способен на практически полную компенсацию. Если вовремя диагностировать синдром и начать лечение, то прогнозы, как правило, хорошие. Исход зависит от тяжести полученных повреждений. Проблема в том, что очень часто родители вовремя не обращаются за медицинской помощью, и диагностика происходит тогда, когда уже развились судороги. Впоследствии, при тщательном сборе всей клинической картины, выясняется, что имело место такое воздействие на ребёнка.
Инвалидизация при получении синдрома детского сотрясения – до 30–40 % с исходом в эпилепсию, в двигательные нарушения.
— Как можно предотвратить синдром детского сотрясения?
— Можно перенять опыт зарубежных стран, в которых каждому родителю при выписке из роддома показывают на специальном манекене, что происходит с головным мозгом ребёнка при тряске. Т. е. надо говорить о последствиях, чтобы избежать этих моментов. Активно пропагандировать использование автолюлек при перевозке детей в машине, а также рассказывать о том, что в семье все должны помогать друг другу. Не надо оставлять уставшую маму наедине с ребёнком, если она с ним не справляется, не может его успокоить обычным способом. Нужно дать ей отдохнуть. От того, что ребёнок просто поплачет, последствий будет гораздо меньше, чем если мама в отчаянии и усталости начнёт его трясти с силой большей, чем нужно для его успокоения.
— Что ещё вы могли бы посоветовать родителям и всем тем, кто работает с детьми?
— Каждый взрослый человек должен понимать, что его ребёнок – это только его ответственность, и обращаться с ним нужно бережно. Это необходимо прежде всего для себя самого и для своего спокойствия.
Все члены семьи, родственники должны помогать маме, чтобы она имела возможность отдохнуть, успокоить свою нервную систему. И если ребёнок очень беспокойный, имеется необходимость в постоянном его укачивании, то нужно понимать, что это тоже не совсем нормально. Обычно здоровый младенец, которого ничего не беспокоит, не требует такого пристального к себе внимания. Т. е. лучше обратиться к специалисту. Тем более сейчас их масса, и педиатрическая помощь представлена достаточно широко. Есть горячие линии по грудному вскармливанию, по уходу, кормлению, по обращению с ребёнком. Специалисты дадут советы, как максимально избежать дискомфорта в уходе за ребёнком.
Беседовала Марина Воловик
Записаться на приём к врачу-детскому неврологу можно здесь
Редакция рекомендует:
Для справки:
Эбергард Юлия Александровна
В 2008 г. окончила педиатрический факультет Ивановской государственной медицинской академии.
2009 г. – интернатура по специальности «Неврология».
2014 г. – интернатура по специальности «Детская психиатрия».
В настоящее время – детский невролог в «Клинике Эксперт» Тула.
Принимает по адресу: ул. Болдина, д. 74.