Расшифровка МРТ головного мозга
Результаты МРТ головного мозга – это серия снимков в нескольких плоскостях, представляющих собой послойные виртуальные срезы толщиной в пару миллиметров, сделанные через исследуемую область. Полная и точная интерпретация снимков магнитно-резонансной томографии – работа врача-рентгенолога, имеющего специализацию в соответствующей области. Задача данного материала – знакомство с основными принципами расшифровки результатов МРТ головного мозга, но не обучение данному процессу.
Как выглядит снимок МРТ головного мозга
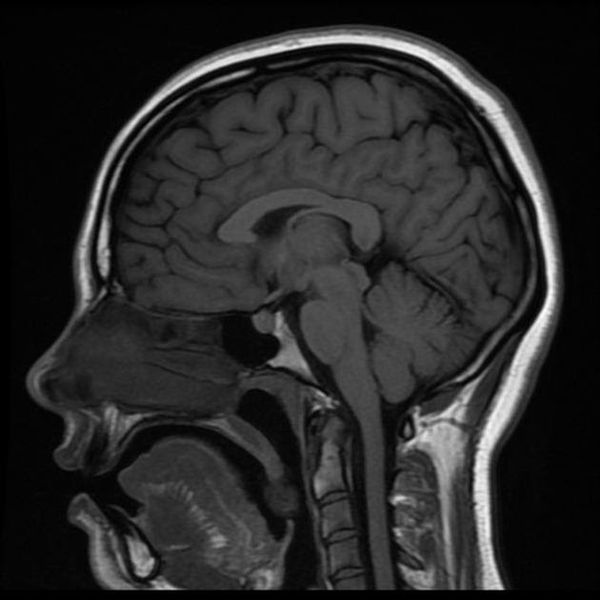
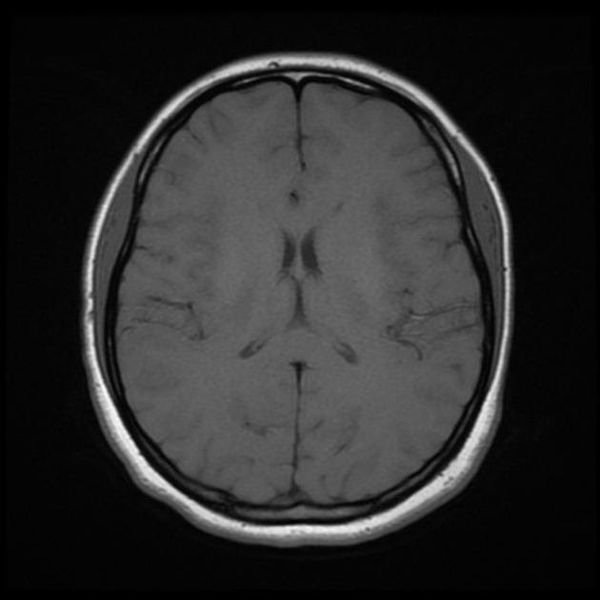
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Норма и отклонения на МРТ головного мозга
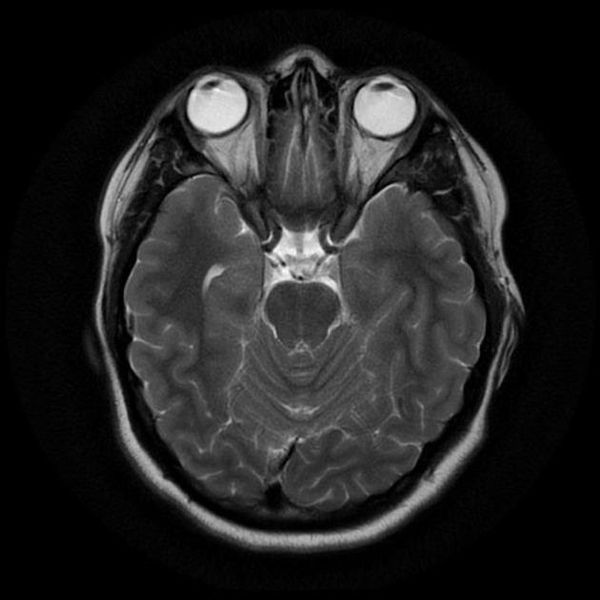
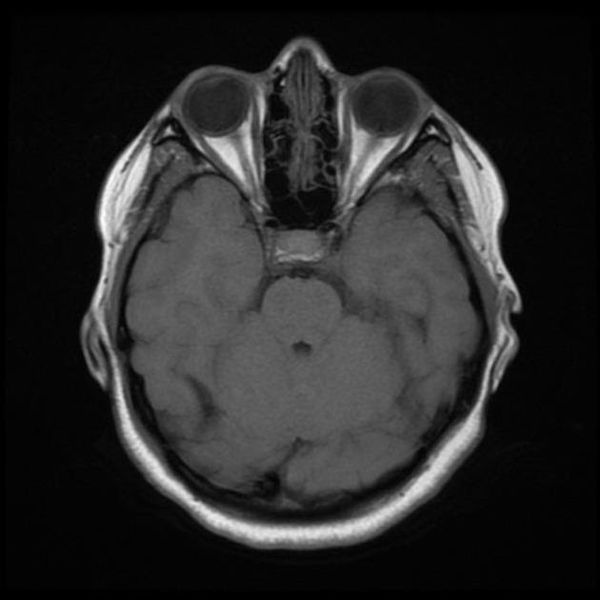
Как же узнать, есть ли на снимках признаки болезни? Самое главное – запомнить, как выглядит головной мозг здорового человека. Врач, изучая снимки пациентов, постоянно сравнивает их с нормальными снимками, хранящимися у него в голове. Чтобы понять, как это происходит – посмотрите на снимки внизу:
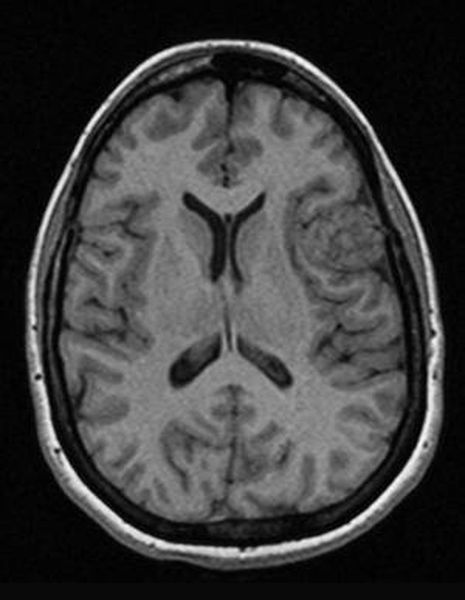
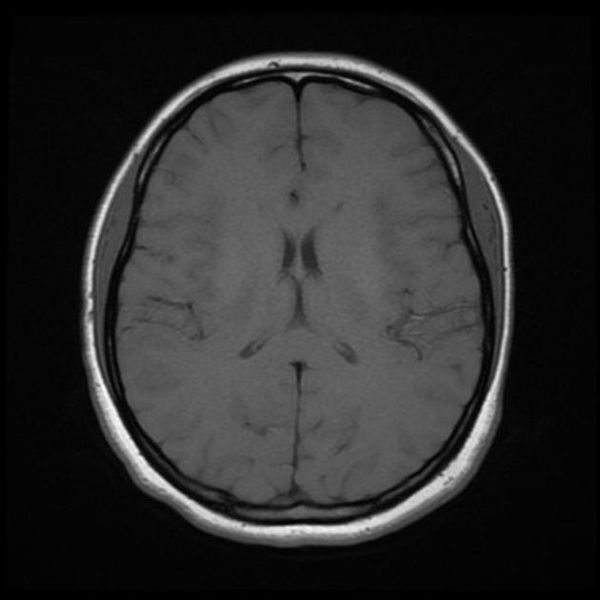
Перед вами – два снимка, сделанных в одном режиме. Снимок снизу – норма. Какое заболевание, в таком случае, есть на верхнем снимке? Чтобы понять это, нужно сравнить эти изображения. Явно видно отличие – на верхнем снимке в правой части головного мозга есть новообразование. Разница еще заметнее, если сравнить левую и правую части того же снимка.
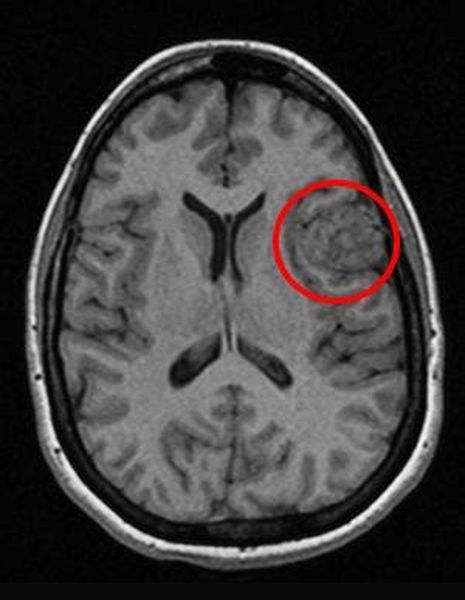
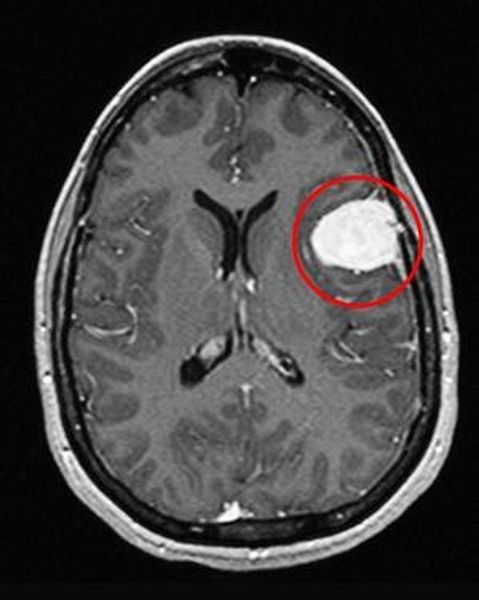
Отметим его красной окружностью. Визуально оно представляет собой узел, неоднородный по окраске и отличающийся от серого и белого вещества головного мозга. В таких случаях, чтобы точно определить границы опухоли и определить её тип исследование повторяют с контрастом. Введение контрастного препарата в кровь через локтевую вену приводит к накоплению контрастного вещества в тканях опухоли – нормальные здоровые ткани его практически не накапливают. И мы получаем следующую картину, показанную на рисунке справа. Яркая окраска опухоли соответствует накопленному контрасту – теперь можно не только сказать, где опухоль, но и примерно определить, что это доброкачественная опухоль, так как она имеет четкие границы (злокачественные опухоли прорастают окружающие ткани, из-за чего границы будут размытыми и не такими четкими).
Таким образом расшифровка результатов МРТ головного мозга проводится путем сравнения полученных снимков с нормой. При отсутствии отличий можно говорить о том, что пациент, чьи снимки исследует врач, скорее всего здоров. Сравнивается все – форма, размеры анатомических структур, локализация, симметричность, количество спинномозговой жидкости в полостях головного мозга, и множество других параметров. Каждое заболевание, будь то инсульт или рассеянный склероз, имеет свои характерные признаки.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом. Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны. Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.
Протокол мрт головной мозг
Магнитно-резонансная томография (МРТ) головного и спинного мозга согласно современным критериям является основным методом диагностики, подтверждающим клинический диагноз рассеянного склероза (РС). Применение МРТ у пациентов с РС в последние годы заметно участилось, расширился спектр программного обеспечения, что позволило получать новые сведения о данном заболевании в динамике. Стандартизация МРТ-протоколов является очень важной задачей, поскольку позволит унифицировать выполнение МРТ-исследований у пациентов с предполагаемым РС, а также адекватно оценивать развитие патологического процесса и легче интерпретировать выявляемые изменения. Тем не менее различия учреждений в имеющемся оборудовании и разные возможности в использовании новых импульсных последовательностей создают сложности в применении единого стандартизированного МРТ-протокола. Однако отсутствие единого протокола МРТ-исследований может привести к неправильной интерпретации изменений, которые могут быть ошибочно расценены специалистами, особенно не имеющими достаточного опыта в этой области [1]. В свою очередь это может усложнить работу врачей-неврологов и привести к неадекватной оценке ситуации в каждом отдельном случае.
Стандартизированный МРТ-протокол головного мозга
МРТ головного мозга имеет важное значение в быстрой и точной диагностике РС, так как обладает высокой чувствительностью в выявлении очагов демиелинизации в белом веществе головного мозга. Однако различные факторы, связанные с проведением МРТ-исследования, включающие позиционирование пациента, выбор импульсных последовательностей, величины магнитной индукции, применение контрастного вещества, оказывают большое влияние на выявление изменений в веществе головного мозга. Предлагаемый стандартизированный многопоследовательный МРТ-протокол должен выполняться на томографе с величиной магнитной индукции не менее 1,5 Тесла с максимальной толщиной срезов 3 мм, с пространственным разрешением 1×1 мм (размер воксела 3×1×1 мм) и с использованием импульсных последовательностей, указанных в табл. 1 [2].

Рекомендуемая длительность МРТ-протокола должна составлять 25—30 мин. Тем не менее, несмотря на сказанное выше, выбор конкретных последовательностей и временной интервал между последующими повторными МРТ-исследованиями должны определяться врачом в каждом случае отдельно (рис. 1).
Рис. 1. МРТ головного мозга пациента с РС в режимах Т2 (а), Т2-FLAIR (б), Т1 после КВ (г), ДВИ (д), ИКД (е) в аксиальной проекции и в режиме Т2-FLAIR в сагиттальной проекции (в).
Импульсные последовательности Т2
Выбор наиболее подходящих импульсных последовательностей Т2 имеет решающее значение. Быстрые режимы в импульсной последовательности «спиновое эхо», такие как Т2 и PD, считаются стандартными, так как они обладают высокой чувствительностью в выявлении очагов демиелинизации вне зависимости от их локализации. В свою очередь режим 2D Т2-FLAIR в импульсной последовательности «инверсия—восстановление» менее чувствителен к определению субтенториальных очагов, и наоборот, очаги с перивентрикулярной и субкортикальной локализацией лучше визуализируются в этом режиме в связи с погашением МР-сигнала от ликвора, что может быть хорошей заменой для PD в некоторых ситуациях. В отдельных участках головного мозга, часто подверженных наличием артефактов от тока крови в артериях (например, задняя черепная ямка или передние височные доли), использование обеих Т2-последовательностей — и Т2-FLAR, и Т2 (или PD) — с целью обнаружения новых очагов является обязательным требованием для наиболее полной оценки диссеминации патологического процесса во времени [3].
При первичном МРТ-исследовании Т2-последовательности должны быть выполнены как минимум в двух плоскостях: аксиальные Т2-FLAR и Т2 (или PD) комбинируются с использованием Т2-FLAR в сагиттальной проекции. Это позволяет сравнивать разные Т2-последовательности в одной плоскости, а также получать информацию о наличии и локализации очагов в мозолистом теле, что используется в дифференциальной диагностике РС с типичной асимметричной локализацией и расположением в нижних отделах мозолистого тела по сравнению с очагами сосудистого происхождения [4].
Режим 3D Т2-FLAIR с изотропным вокселем (размер воксела 1 мм 3 ) может заменить выполнение режима 2D Т2-FLAIR, так как он сочетает в себе такие преимущества, как высокое пространственное разрешение и сканирование с тонкими срезами, и подходит для рутинного МРТ-обследования пациентов [5]. Также в режиме 3D Т2-FLAIR наблюдается более однородное подавление МР-сигнала от ликвора, уменьшение артефактов в задней черепной ямке, тем самым достигается лучшая визуализация субтенториальных очагов [6]. Кроме того, при необходимости можно получить изображения высокого качества в любой плоскости.
Исследования с применением контрастного вещества
Применение контрастного вещества (КВ) не требуется в тех случаях, когда в режимах Т2 не обнаружено патологических изменений. Когда очаги в веществе головного мозга выявлены, проведение режима Т1 после введения КВ (в разовой дозировке 0,1 ммоль/кг) является обязательным при первичном МРТ-исследовании, так как это позволяет отличить активные очаги от хронических и, следовательно, используется в оценке диссеминации патологического процесса во времени. Характер накопления КВ также может помочь в дифференциальной диагностике с другими заболеваниями, которые могут имитировать РС.
Рекомендуемое время задержки между введением КВ и началом выполнения режима Т1 составляет 5—15 мин. Это время ожидания может быть использовано для проведения режима Т2-FLAIR. Таким образом, на общее время МРТ-исследования вышеописанная временна́я задержка не повлияет. Хотя такая схема может иметь некоторые недостатки в виде появления артефактов от тока крови в связи с низким Т1-взвешиванием Т2-FLAIR изображений вследствие длительного времени инверсии. Временна́я задержка более 20 мин и применение больших доз КВ могут помочь выявить дополнительные изменения в головном мозге при РС, но, как правило, в рутинной клинической практике такая схема МРТ исследования не используется [7].
Импульсные последовательности Т1
Выбор наиболее подходящей импульсной последовательности Т1 после введения КВ все еще остается предметом дискуссий. Хотя стандартные режимы 2D Т1 в импульсной последовательности «спиновое эхо» оказались лучше, чем «градиентное эхо» для визуализации активных очагов РС на аппаратах с величиной магнитной индукции 1,5 Тесла после введения КВ, до конца нет единого мнения в том, какую все-таки импульсную последовательность следует использовать в рутинной практике, применяя сверхвысокопольные МРТ с величиной магнитной индукции 3,0 Тесла [8]. Вполне возможно, что режим 3D Т1 с изотропным вокселем (размер воксела 1 мм 3 ) в таких случаях может быть полноценной альтернативой 2D Т1-последовательности, так как использует тонкие срезы с высоким разрешением и охватывает весь объем головного мозга. Кроме того, при последующей постобработке можно получить изображения высокого качества в любой плоскости. Последние исследования показали, что использование 3D Т1 в импульсных последовательностях «градиентное эхо» или «быстрое спиновое эхо» на МРТ с величиной магнитной индукции 3,0 Тесла обладают более высокими показателями выявления накапливающих КВ очагов (особенно небольшого размера), чем стандартные 2D Т1 в импульсной последовательности «градиентное эхо» с лучшим подавлением артефактов, связанных с пульсацией от сосудов [9].
Диффузионно-взвешенная МРТ (ДВ-МРТ)
Диффузионно-взвешенные изображения (ДВИ) в стандартизированном МРТ-протоколе головного мозга были предложены с целью дифференциальной диагностики активных очагов РС с «острой» ишемией головного мозга. Так, например, накапливающие КВ активные очаги демиелинизации будут иметь высокие показатели измеряемого коэффициента диффузии (ИКД), в то время как «острые» очаги ишемии, наоборот, низкие значения ИКД [10]. Однако в некоторых активных очагах демиелинизации в ранней стадии их эволюции (первые несколько часов или дней) было описано кратковременное ограничение диффузии (повышение интенсивности МР-сигнала на ДВИ и снижение ИКД, как при «острой» ишемии), что может быть связано с локальным воспалительным процессом или локальными гипоксически-ишемическими изменениями, которые сопровождаются развитием цитотоксического и вазогенного отеков [11]. Учитывая, что данный феномен не является закономерным для активных очагов РС, ДВ-МРТ не может заменить применение режима Т1 после введения КВ для дифференциальной диагностики между острыми и хроническими изменениями при Р.С. Кроме этого, ДВ-МРТ в последнее время активно применяется для диагностической дифференциации активных очагов демиелинизации от прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ), которая рассматривается в рамках осложнений применения некоторых препаратов, изменяющих течение РС (ПИТРС) [12].
Импульсные последовательности для выявления корковых очагов
Кортикальные очаги встречаются в достаточном количестве у пациентов с РС и легко визуализируются в импульсной последовательности «двойная инверсия—восстановление» — DIR (double inversion recovery), в которой происходит подавление интенсивности МР-сигнала и от белого вещества, и от ликвора [13]. Таким образом, DIR улучшает чувствительность МРТ для выявления очагов корковой локализации invivo, но пока не позволяет различать между собой типы корковых очагов [14, 15]. Более чувствительными в этом смысле являются последовательности PSIR (phase-sensitive inversion recovery) и MPRAGE (high-resolution 3D magnetization-prepared rapid acquisition with gradient echo), выполненные на аппаратах с высокими величинами магнитной индукции.
МРТ-исследования в динамике
Повторные МРТ головного мозга необходимо выполнять и пациентам, которые имеют клинические и рентгенологические данные, позволяющие предполагать РС, но пока еще не отвечают диагностическим МРТ-критериям, и пациентам с уже установленным диагнозом РС с целью оценки субклинической эффективности применяемой терапии. В первом случае временной интервал между первичным и повторным МРТ-исследованиями является до сих пор предметом дискуссий, но считается, что оптимальный интервал должен составлять 3—6 мес. Это предположение основано на том, что у большинства (80%) пациентов с клинически изолированным синдромом (КИС), которые имеют по крайней мере три очага поражения в белом веществе при первичном МРТ-исследовании, в последующие 3 мес появляются новые очаги в режимах Т2 [16]. Если новые очаги поражения белого вещества при повторном МРТ отсутствуют, третье сканирование может быть выполнено через 6—12 мес.
Эти временны́е интервалы могут также применяться у пациентов с радиологически изолированным синдромом (РИС). Новые активные очаги, появляющиеся у пациентов с РИС при повторном МРТ-исследовании, значительно увеличивают риск развития у таких пациентов РС, хотя точный диагноз РС не может быть установлен при отсутствии соответствующей клинической симптоматики [17]. Необходимость проведения повторного МРТ-исследования спинного мозга для установки диагноза РС является пока дискутабельной.
У пациентов с уже установленным диагнозом РС для оценки субклинической эффективности применяемой терапии временной интервал между МРТ устанавливается непосредственно лечащим врачом в зависимости от применяемого препарата и клинического течения заболевания на фоне терапии.
Основной целью повторных МРТ-исследований головного мозга является выявление активных очагов (т.е. новых или увеличенных в размере очагов в режимах Т2 с или без накопления КВ в режиме Т1). Таким образом, упрощенный (по сравнению с первичным МРТ-исследованием) МРТ-протокол для повторных МРТ-исследований включает в себя Т2-FLAIR и/или Т2/PD-последовательности, а время сканирования не должно превышать более 15—20 мин. Выполнение режима Т1 после введения КВ не является строго обязательным, но рекомендуется, поскольку облегчает выявление активных накапливающих КВ очагов. Особенно это важно у пациентов с большим количеством очагов, когда анализ динамики патологического процесса только по Т2-изображениям весьма сложен [5].
В идеале повторные МРТ-исследования должны быть выполнены на том же оборудовании и по тому же МРТ-протоколу, как при первичном сканировании, что позволяет максимально приблизить идентичность МРТ-исследований друг к другу. Адекватное репозиционирование также является необходимым для точной оценки МРТ-изображений в динамике, и наоборот, неправильное репозиционирование может приводить к артефактам, которые могут имитировать изменения при Р.С. Сравнение двух последовательных серий изображений возможно с помощью так называемой субтракции — автоматизированного «вычитания» первичного из повторного МРТ-исследования с получением изображений, на которых отображены различия между ними. Однако эти автоматизированные алгоритмы не всегда технически легко реализовать в рутинной клинической практике.
Режим 3D Т1 с изотропным вокселем без введения КВ часто используется в многоцентровых исследованиях у пациентов с РС для оценки общего и регионарных объемов вещества головного мозга, которые считаются возможным биомаркером нейродегенерации и прогрессирования инвалидизации [18]. Объем головного мозга не может быть оценен с помощью полуколичественных визуальных методов, в связи с чем были разработаны автоматизированные программы для количественной оценки общей и регионарной атрофии головного мозга. Эти методы основаны на сегментации вещества мозга, часто используются для оценки эффективности изучаемой терапии в клинических исследованиях (в длительных наблюдениях) и могут оказаться полезными для прогнозирования риска развития рецидивов, увеличения инвалидности и скорости прогрессирования заболевания у пациентов с КИС или на ранних стадиях Р.С. Однако адекватная оценка уровня атрофии может быть затруднена вследствие наличия рядов факторов, связанных с РС (например, эффект псевдоатрофии на фоне приема стероидной терапии) и не связанных с РС, а также из-за технических вопросов, вызванных проведением МРТ и методологией постобработки. В связи с вышесказанным определение атрофии головного мозга пока еще не может быть рекомендовано для применения в клинической практике с диагностической и прогностической целью.
Стандартизированный МРТ-протокол спинного мозга
Изменения при РС затрагивают всю центральную нервную систему (ЦНС) и более чем у 90% пациентов определяются в спинном мозге в виде локальных и диффузных изменений в режимах Т2. Поражение спинного мозга менее распространено при КИС, чем у пациентов с достоверным Р.С. Тем не менее бессимптомные поражения спинного мозга встречаются у 30—40% пациентов с КИС, а также описаны и при РИС [19].
Визуализация спинного мозга с помощью МРТ более сложна по сравнению с МРТ головного мозга у пациентов с Р.С. Спинной мозг представляет собой тонкую подвижную структуру небольших размеров, что затрудняет получение высококачественных изображений. Осложняет также наличие артефактов от дыхания, пульсации крови и спинномозговой жидкости, и это может приводить как к ложноположительным, так и к ложноотрицательным результатам. Эти проблемы могут быть минимизированы путем некоторых технических усовершенствований, включающих установку зоны пресатурации во время МРТ-исследования и выполнение быстрых импульсных последовательностей в сочетании с использованием спинальных приемных катушек, которые позволяют обследовать весь спинной мозг за небольшое время. Использование импульсных последовательностей «спиновое эхо» с синхронизацией сердечной деятельности позволяет уменьшить артефакты от тока крови, но удлиняет время сканирования, тем самым увеличивая риск появления артефактов от движения пациента [20].
МРТ спинного мозга рекомендуется проводить на аппаратах с величиной магнитной индукции 1,5 Тесла (табл. 2). В отличие от МРТ головного мозга использование аппаратов с величиной магнитной индукции 3,0 Тесла не дает никаких дополнительных диагностических и прогностических преимуществ [21].

МРТ спинного мозга является обязательной у пациентов со спинальной симптоматикой в дебюте заболевания, прежде всего, чтобы исключить другую патологию, не связанную с демиелинизирующим процессом. Кроме того, МРТ спинного мозга необходимо выполнять в случаях сомнительных изменений, обнаруженных при МРТ головного мозга, например во время дифференциальной диагностики с очагами сосудистого происхождения, очагами глиоза у пациентов старшего возраста, случайных находок, связанных с мигренью или хронической головной болью, а также при обнаружении одного или двух очагов, характерных для РС, но не соответствующих критериям диссеминации патологического процесса в пространстве.
В отличие от головного мозга в спинном мозге реже встречаются изменения, характерные для РС. В таких ситуациях необходимо интерпретировать выявленные изменения в спинном мозге совместно с МРТ-данными головного мозга и клинической симптоматикой. Выявление изменений в спинном мозге может помочь в постановке клинического диагноза РС и использоваться с прогностической точки зрения в оценке трансформации в клинически достоверный РС [22]. Кроме того, наличие асимптомных спинальных очагов у пациентов с очагами в головном мозге, у которых предполагается РИС, ассоциируется с повышенным риском быстрого прогрессирования либо в КИС, либо в первично-прогрессирующую форму РС.
Импульсные последовательности Т2
Выбор соответствующей Т2-последовательности необходим для получения качественного и диагностически значимого изображения. Сагиттальные изображения позволяют увидеть большие по протяженности отделы спинного мозга, но обладают ограничениями в виде частичной потери информации в связи с небольшой толщиной последнего, а также из-за наличия артефактов от пульсации спинномозговой жидкости. Стандартные последовательности «спиновое эхо» и «быстрое спиновое эхо» (такие как Т2 и PD) с пространственным разрешением 3×1×1 мм на сегодняшний день следует считать основными для визуализации спинного мозга [23].
Адекватный выбор ТЕ (времени эха) в режимах Т2 в импульсной последовательности «инверсия—восстановление» является решающим для получения качественных изображений спинного мозга, улучшая выявление очагов в спинном мозге и особенно важно при наличии диффузных его поражений (рис. 2). Импульсная последовательность STIR в этом плане имеет более высокую чувствительность перед стандартными и быстрыми режимами Т2 в импульсной последовательности «спиновое эхо» путем погашения сигнала от жировой ткани, тем самым повышая контрастность между «интактным» спинным мозгом и очагами в нем. Однако по сравнению с другими режимами Т2-последовательность STIR также имеет высокую чувствительность к артефактам, связанным с пульсацией спинномозговой жидкости (которые могут приводить к ложноположительным интерпретациям), невысокое качество получаемых изображений и требует более длительного времени исследования. Поэтому режим STIR следует рассматривать не как альтернативу другим режимам Т2, а выполнять и анализировать его вместе с последними.

Альтернативой режиму STIR для визуализации спинного мозга в сагиттальной проекции является режим Т1 в импульсной последовательности «инверсия—восстановление» в комбинации с режимом PSIR. Эта последовательность обладает большей чувствительностью к выявлению очагов в спинном мозге, чем STIR и Т2 в импульсной последовательности «быстрое спиновое эхо», хотя опробована она пока только на шейном отделе спинного мозга. Режим Т2-FLAIR очень хорошо используется для обнаружения очагов в головном мозге, но к выявлению поражений спинного мозга Т2-FLAIR менее чувствителен, чем стандартные и быстрые Т2-последовательности.
При выявлении очагов в спинном мозге в сагиттальной проекции для уточнения и оценки изменений относительно поперечника спинного мозга необходимо выполнить исследование в аксиальной проекции. Учитывая малую площадь поперечного сечения спинного мозга, нужно использовать последовательности с высоким разрешением. Для этого применяют 2D импульсные последовательности «градиентное эхо» с коротким ТЕ (временем эха), которые обладают быстрым временем сканирования и относительно устойчивы к артефактам от пульсации ликвора. Быстрые «спиновое эхо» Т2-последовательности с тонкими срезами требуют большего времени сканирования, но более чувствительны к выявлению очагов, особенно на грудном уровне. Сочетание режимов PSIR и Т2 с высоким разрешением в аксиальной проекции чувствительно для визуализации очагов на шейном уровне, но требует длительного времени, в связи с чем ограничено в применении в клинической практике.
Исследования с применением контрастного вещества
Значение и необходимость применения КВ при МРТ-исследовании спинного мозга до сих пор обсуждаются в литературе. Показано, что только небольшой процент очагов в спинном мозге накапливает КВ, и касается это тех очагов, которые напрямую связаны с клинической симптоматикой. При этом рекомендуется использовать стратегию «одного окна», т. е. проводить МРТ-исследование спинного мозга непосредственно сразу после МРТ головного мозга с КВ, что позволяет сэкономить дополнительное введение КВ и время сканирования. Таким образом, для МРТ-исследования и головного и спинного мозга используется однократная доза КВ.
Рентгенологическое заключение (протокол описания МРТ)
Все МРТ-исследования, выполненные пациентам с потенциальным диагнозом РС, требуют письменного официального заключения МРТ-специалиста, что облегчает взаимодействие последнего с врачом-неврологом. На данный момент общепринятого алгоритма рентгенологического заключения не разработано, однако описание обязательно должно включать всю необходимую врачу-неврологу информацию о выявленных изменениях и их интерпретацию МРТ-специалистом непосредственно в виде заключения (табл. 3).

Заключение
Представленные данные по проведению МРТ головного и спинного мозга предложены для оптимизации исследования пациентов с подозрением на РС или с уже подтвержденным диагнозом РС, а также для динамического контроля с диагностической и прогностической целью. Стандартизированный МРТ-протокол исследования необходим для облегчения диагностики РС на самых ранних стадиях заболевания, для планирования, проведения и интерпретации данных МРТ и их дальнейшего клинического применения.