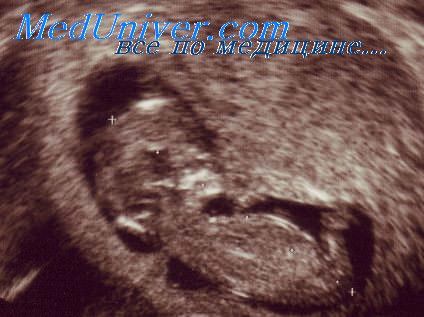
разные желудочки головного мозга у плода
Разные желудочки головного мозга у плода
Частота распространенности врожденного расширения желудочков головного мозга плода варьирует от 0,3 до 1,5 на 1000 родов. Эти цифры могут быть занижены, поскольку большинство известных данных основано на оценке клинических признаков, а во многих случаях расширение желудочков, по-видимому, протекает у новорожденных бессимптомно.
Боковые желудочки мозга имеют сложную трехмерную архитектонику, которая по мере прогрессирования беременности подвергается очень существенным изменениям. Поэтому неудивительно, что эхографическая оценка этих структур была предметом многочисленных исследований, в ходе которых было предложено много различных подходов к методам выявления и диагностики вентрикуломегалии У плода.
Были созданы нормативные таблицы для оценки размеров разных отделов боковых желудочков, которые измерялись как в стандартных поперечных (аксиальных), так и во фронтальных (коронарных) и продольных (сагиттальных) плоскостях. Тем не менее измерение поперечного диаметра преддверия (атриума) бокового желудочка на Уровне гломуса сосудистого сплетения в настоящее время является наиболее предпочтительным. В большинстве случаев, это измерение легко осуществляется и имеет высокую воспроизводимость.
По данным различных исследований были получены весьма близкие по значениям результаты при измерении во втором триместре беременности, при этом средняя ширина атриума составила приблизительно 7 мм со стандартным отклонением всего 1 мм. При измерениях в третьем триместре были получены несколько большие различия между нормальными значениями.
Для головного мозга человека характерна некоторая степень ассиметрии величины боковых желудочков, которая может определяться во внутриутробном периоде. Плоды мужского пола имеют незначительно большие, но достоверные по различиям размеры желудочков, чем плоды женского пола.
Термин «пограничная вентрикуломегалия» обычно применяется по отношению к случаям, когда ширина атриума бокового желудочка варьирует от 10 до 15 мм. Такое расширение желудочков имеет связь с повышенном риском наличия разнообразных аномалий ЦНС и других органов. В большинстве случаев, если обнаруживается изолированная пограничная вентрикуломегалия, она не вызывает клинических последствий.
Тем не менее в небольшом количестве случаев она может служить признаком, свидетельствующим о начальных проявлениях поражения головного мозга в результате воздействия различных причин, включая собственно формирование пороков мозга (например, обструктивной гидроцефалии, лисэнцефалии) и его деструктивного поражения (например, при перивентрикулярной лейкомаляции), возникающего вследствие гипоксии или инфекции. Анализ данных 234 наблюдений, где обнаруживались такие изменения, продемонстрировал неблагоприятный исход в 23% случаев.
Перинатальная смертность при этом составила 4% и обычно была связана с тяжелой задержкой внутриутробного развития плода (ЗВРП), преждевременными родами или внутриутробной инфекцией. Хромосомные аномалии, в основном, трисомия 21, имели место в 4%; мальформации, которые не были обнаружены при эхографии во втором триместре беременности, составили 9%, а неврологические осложнения, которые чаще всего проявлялись в виде задержки когнитивного и моторного развития и варьировали от легкой до средней степени тяжести, присутствовали у 11% детей.
Риск неблагоприятного неврологического исхода был выше у плодов женского пола в отличие от мужского, при ширине атриума 12 мм и более, а также при выявлении диагноза во втором триместре, по сравнению с более поздними сроками гестации. Пограничная вентрикуломегалия может быть односторонней. В этих случаях она обычно расценивается как доброкачественная находка. Однако данные литературы по этому вопросу ограничены, и имеются сведения, что у таких новорожденных также регистрировались хромосомные аберрации и неврологические осложнения.
Учебное видео УЗИ головного мозга плода в норме
— Вернуться в оглавление раздела «Акушерство.»
Гидроцефалия – серьёзная патология плода, обнаруживаемая на УЗИ
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?fit=827%2C550&ssl=1″ />
Почему формируется гидроцефалия у плода
Внутри мозгового вещества, находятся камеры, называемые желудочками. В них находится спинномозговая жидкость (ликвор), которая, стекая вниз, циркулирует вокруг головного и спинного мозга. Назначение жидкости – действовать как подушка для мозга, защищая его от повреждений. Но иногда ликвор образуется в избыточном количестве или плохо оттекает от мозговых структур. У такого ребенка формируется гидроцефалия (водянка мозга).
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?fit=827%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?resize=896%2C596″ alt=»гидроцефалия плода» width=»896″ height=»596″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?w=896&ssl=1 896w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?resize=827%2C550&ssl=1 827w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/gidrotsefaliya-ploda.png?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 896px) 100vw, 896px» data-recalc-dims=»1″ />
Поэтому беременным, перенёсшим вирусную инфекцию, или страдающим постоянным повышенным тонусом матки, нужно проходить межскрининговое УЗИ дополнительно к обязательным скринингам, чтобы увидеть, как развивается ребенок.
У таких детей обнаруживаются:
УЗ-диагностика гидроцефалии
Основной симптом болезни – увеличение размеров головы, вызванное увеличением давления жидкости на мягкие кости младенца. На первом и последующих скринингах видно, что голова плода слишком крупная.
При постановке диагноза врач сравнивает размеры головы плода с нормальными. Для этого измеряются размеры головки:
Увеличение обоих показателей свидетельствует о возможной гидроцефалии. Чем больше они отклоняются от нормы, тем тяжелее патология. Данные таблиц считаются приблизительными, поскольку зависят от размера плода
УЗИ плода: задачи, нормы и отклонения в трех триместрах
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=824%2C550&ssl=1″ />
Все беременные женщины, вынашивая ребенка, должны пройти плановые ультразвуковые исследования плода в каждом из трех триместров. Это требование Министерства Здравоохранения Российской Федерации. УЗИ плода позволяет полностью контролировать состояние женщины и ребенка, при этом обследование абсолютно безопасно и наиболее информативно.
Сроки плановых УЗИ во время беременности и показания для внеплановых обследований
Плановые скрининги плода проводятся в следующих рамках:
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=824%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=896%2C598″ alt=»узи плода» width=»896″ height=»598″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?w=896&ssl=1 896w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=824%2C550&ssl=1 824w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=768%2C513&ssl=1 768w» sizes=»(max-width: 896px) 100vw, 896px» data-recalc-dims=»1″ />
Однако большинство женщин проходят процедуру чаще. Поводом для внескринингового УЗИ служат следующие причины.
После первого УЗИ пройти внеплановое обследование нужно, если есть:
Также обследоваться нужно, чтобы подтвердить или опровергнуть заключения врачей прошлых исследований на УЗИ, показавших патологии.
Общие показания для всех трех триместров:
Задачи УЗИ всего периода беременности
Главная задача УЗИ плода — контроль роста, развития и самочувствия малыша. Но в каждом триместре есть свои особенности и уточняющие задачи.
В первом триместре доктору необходимо:
Во втором триместре на УЗИ плода гинеколог сможет:
Третий триместр считается судьбоносным в плане качества родов. Используя ультразвук, гинеколог-акушер может:
Полученная из УЗИ этого периода информация важна для определения возможных вариантов родоразрешения. При неправильном положении плода, доктор назначит кесарево сечение. При отслойке плаценты, угрозе удушения плода и т.д., могут проводиться искусственные ранние роды со стимуляцией процесса.
Подготовка к УЗИ плода, ход процедуры
Каких-то специальных действий от женщины для подготовки к исследованию ультразвуком не требуется, поскольку все внутренние органы смещены маткой и не мешают обзору. Но придерживаться нескольких рекомендаций для максимально комфортного самочувствия беременной придется.
Несоблюдение этих рекомендаций конечно влияет на полученные в процессе УЗИ результаты, но не так значительно, чтобы отказываться от диагностики, если вы съели накануне кусок мяса или выпили стакан газировки.
Процедура безболезненная. Как обычно, женщина ложится на спину на кушетке, специалист водит по смазанному минутой раньше необходимыми в качестве проводников гелями животу. Длится процедура в среднем от 10 минут до получаса.
Часто в первом триместре проводится трансвагинальное УЗИ – датчик с одетым на него презервативом вводят во влагалище беременной. Это не вызывает болезненных ощущений, процедура длится не более нескольких минут. Трансвагинальное УЗИ могут повторять во втором триместре, если необходимо детальное изучение шейки матки.
Что видно специалисту на УЗИ
Первый триместр
Первое плановое исследование ультразвуком является обязательной частью скрининга беременной и по закону должно проводиться не позже шестого дня тринадцатой недели. Глобально оно направлено на исключение патологий или факторов риска их появления. При подозрении на наличие каких-то отклонений, возникнувшем после УЗИ, может понадобиться дополнительное обследование амниотической жидкости или биопсия хориона.
В деталях исследование в первом триместре предоставляет такие фетометрические данные:
Второй триместр
Основная цель УЗИ с 20-й по 24-ю неделю – исследовать размеры и органы плода для исключения аномалий и отклонений в развитии, а также проконтролировать состояние органов беременной для избежания преждевременных родов. Полученные данные во многих случаях помогают сохранить беременность и наладить жизнедеятельность плода медикаментозным способом.
Внутренние органы плода:
Третий триместр
Плановый УЗ скрининг последнего триместра беременности проводится с 30-й до 34-й недели. Глобальная его цель – определить готовность плода и организма беременной к родам. Результаты исследования самые объемные, поэтому и процедура длится около 30 минут.
Женские детородные органы:
Фетометрика плода и ее соответствие нормальному развитию этого периода:
Внутренние органы плода:
Возможные заболевания плода:
Подробная расшифровка результатов УЗИ плода, нормы и патологии
Так как цели и предметы врачебного интереса УЗИ разных триместров различаются, то и аббревиатуры и сокращения в заключениях разные.
Первый триместр
Предполагаемая дата родов (ПДР) – фактически, это то самое, что точный срок беременности, только под другим углом зрения. Определяется данными о менструальном цикле и размерами плода
Боковые желудочки мозга: норма у плода, таблица по неделям, лечение вентрикуломегалии
Беременность всегда сопровождается определенными рисками, поэтому для их исключения или корректировки используют пренатальный скрининг, который является обязательным исследованием сложной беременности в современной медицине. В ходе скрининга исследуются биохимические и ультразвуковые показатели, которые состоят из анализа крови на гормоны и УЗИ для определения размеров всех жизненных показателей плода.
Первый скрининг выполняют в 11-14 недель, состоит из 2-х этапов: УЗИ и взятие крови.
На исследовании специалист определяет срок беременности, количество плодов, их размеры. В ходе результатов определяется, правильно ли развивается эмбрион, и нет ли отклонений в показателях.
Второй – 16-20 недель – назначается лишь при отклонениях, выявленных в ходе первого исследования. УЗИ помогает осмотреть внутренние органы плода, их размеры и полноценное развитие, исследуется головной мозг и составляющие его части.
В норме у плода должно быть 4 желудочка, два из них находиться внутри белого мозгового вещества. Все они между собой соединяются с помощью сосудов. Размер боковых желудочков должен быть не больше 10 мм, их расширение считается началом патологического процесса, который влечет за собой негативные последствия для всего организма.
Причины образования
Вентрикуломегалия может протекать изолировано или же существовать на фоне других аномальных развитий в организме. Но зачастую увеличение желудочков не сопровождается у детского организма хромосомными патологиями.
Главная причина патологии – генетические нарушения у беременной женщины, состояние которой осложнено различными негативными процессами.
Среди причин можно выделить наиболее распространенные:
Увеличение размера желудочков может спровоцировать у новорожденного такие недуги, как синдром Дауна, Эдвардса или Бонневи-Ульриха. Кроме этого, патология может стать причиной нарушения функциональности некоторых важных структур организма, например, мозга, опорно-двигательного аппарата или сердца.
Первое УЗИ не может стать основанием для постановки диагноза. Для этого необходимо провести как минимум два исследования с промежутком в 3 недели для оценки динамики изменений. Так же необходима консультация со специалистом по генетике, кариотипирование плода, анализ выявленных отклонений в хромосомном строении.
Типы вентрикулимегалии
Патологию боковых желудочков мозга в современной медицине делят на 3 типа:
Важно знать, что человеческий организм имеет отличительную особенность: желудочки мозга немного ассиметричны, выявить это можно еще в период вынашивания плода. У мальчиков эти различия немного больше выражены, нежели и девочек.
Если ширина колеблется от 10 до 15 мм, такие случае именуют «пограничной» вентрикуломегалией и это увеличивает риск нарушения работы ЦНС и других жизнеобеспечивающих органов.
Она может протекать бессимптомно до определенного времени, но является началом развития сложного патологического процесса и может повлечь за собой развитие сердечного порока, нарушения развития мозга, инфекции и многие другие негативные моменты внутриутробного развития.
Осложнения и негативные последствия
Ненормальное развитие мозговых желудочков может повлечь за собой очень тяжелые осложнения, и даже гибель еще не родившегося ребенка.
Эта патология может спровоцировать преждевременные роды, инвалидность малыша, серьезные нарушения функциональности систем и внутренних органов.
Если появление этих нарушений было вызвано генетической предрасположенностью, могут наблюдаться следующие отклонения:
Методы лечения
Целью лечения является устранение провоцирующего фактора и предотвращение возможных осложнений и последствий, которые могут проявиться в ходе болезни и нанести непоправимый вред вплоть до летального исхода.
Так как патология появляется внутриутробно, фармацевтическое лечение предназначается для будущей матери. Легкие формы болезни могут обойтись и без медикаментозных средств, достаточно регулярного контроля динамики развития и постоянное наблюдение у врача.
Для средних и тяжелых форм лечение назначается незамедлительно, включая такие группы препаратов:
В комплексе с лекарственными средствами назначается курс массажа и занятия лечебной физкультурой. Эти меры назначают и для деток, которые появились на свет с патологией для того, чтобы укрепить мышцы. В любом случае, при своевременно предпринятых мерах есть большой шанс обрести нормальную полноценную жизнь маленькому ребенку.
По статистике более 75% детей перерастают подобное состояние и развиваются дальше без отклонений от нормальных показателей сверстников.
Однако есть ситуации, при которых медикаментозная терапия не дает должных результатов ни в утробе матери, ни при появлении на свет. Такие патологии решаются исключительно хирургическими методами. В ходе операции в черепе ребенка устанавливается специальная трубка-дренаж, которая будет способствовать отводу от мозга избыточного количества жидкости.
Профилактические меры
Чтобы предупредить развитие патологий, женщина в период планирования должна следовать принципам здорового образа жизни, а также принимать фолиевую кислоту, проводить профилактику и своевременное лечение различных хронических недугов, вирусных инфекций и т.д. Обязательным является медицинская консультация у врача-генетика.
Вентрикуломегалия является очень опасным недугом, который несет прямую опасность жизни и здоровью малыша.
Именно поэтому нельзя пренебрегать обследованиями и наблюдениями у врача во время вынашивания плода.
Вовремя выявленная проблема и своевременное начатое устранение этой проблемы повышают шансы на здоровое будущее ваших детей. С помощью терапии можно устранить последствия и осложнения от болезни.
Эта заболевание диагностируют и у взрослых людей с помощью КТ и МРТ, но отклонение от нормы может и не мешать нормальному функционированию мозга и ЦНС, важно лишь контролировать эти процессы и постоянно следить за развитием недуга.
Боковые желудочки мозга: норма у плода, таблица по неделям, лечение вентрикуломегалии
Беременность всегда сопровождают риски, один из которых – патологическое развитие органов плода. Исключить или подтвердить аномалии позволяют специальные исследования. Ультразвук широко используется во время пренатальной диагностики.
Оно позволяет увидеть, как развиваются органы плода, и сравнить их параметры с нормальными фетометрическими показателями. Одним наиболее важных является исследование боковых желудочков мозга.
О чем говорит их расширение, какие оно может иметь последствия?
Что такое боковые желудочки мозга и за что они отвечают?
В головном мозге плода присутствуют четыре сообщающиеся полости – желудочки, в которых находится спинномозговая жидкость. Пара из них – симметричные боковые, находятся в толще белого вещества.
Каждый имеет передний, нижний и задний рог, они связаны с третьим и четвертым желудочком, а через них – со спинномозговым каналом.
Жидкость в желудочках защищает мозг от механических воздействий, поддерживает стабильные показатели внутричерепного давления.
Каждый из органов отвечает за образование, накопление ликвора и состоит в единой системе движения спинномозговой жидкости.
Ликвор необходим для стабилизации тканей мозга, поддерживает правильный кислотно-щелочной баланс, обеспечивая активность нейронов.
Таким образом, главными функциями желудочков головного мозга плода является выработка спинномозговой жидкости и поддержание ее непрерывного движения для активной мозговой деятельности.
ЧИТАЕМ ТАКЖЕ: расширение желудочков головного мозга у новорожденного
Какого размера в норме должны быть боковые желудочки мозга у плода?
Мозговые структуры плода визуализируются уже в ходе второго УЗИ (на сроке 18–21 неделя). Врач оценивает множество показателей, в том числе размеры боковых желудочков мозга и большой цистерны у плода. Средняя величина желудочков – около 6 мм, в норме их размер не должен превышать показателя 10 мм. Основные нормы фетометрических параметров по неделям оценивают по таблице:
| Срок вынашивания, недели | Большая цистерна ГБЦ, мм | Окружность головы, мм | Лобно–затылочный размер, мм | Расстояние от наружного до внутреннего контура костей темени (БПР), мм |
| 17 | 2,1–4,3 | 121–149 | 46–54 | 34–42 |
| 18 | 2,8–4,3 | 131–161 | 49–59 | 37–47 |
| 19 | 2,8–6 | 142–174 | 53–63 | 41–49 |
| 20 | 3–6,2 | 154–186 | 56–68 | 43–53 |
| 21 | 3,2–6,4 | 166–200 | 60–72 | 46–56 |
| 22 | 3,4–6,8 | 177–212 | 64–76 | 48–60 |
| 23 | 3,6–7,2 | 190–224 | 67–81 | 52–64 |
| 24 | 3,9–7,5 | 201–237 | 71–85 | 55–67 |
| 25 | 4,1–7,9 | 214–250 | 73–89 | 58–70 |
| 26 | 4,2–8,2 | 224–262 | 77–93 | 61–73 |
| 27 | 4,4–8,4 | 236–283 | 80–96 | 64–76 |
| 28 | 4,6–8,6 | 245–285 | 83–99 | 70–79 |
| 29 | 4,8–8,8 | 255–295 | 86–102 | 67–82 |
| 30 | 5,0–9,0 | 265–305 | 89–105 | 71–86 |
| 31 | 5,5–9,2 | 273–315 | 93–109 | 73–87 |
| 32 | 5,8–9,4 | 283–325 | 95–113 | 75–89 |
| 33 | 6,0–9,6 | 289–333 | 98–116 | 77–91 |
| 34 | 7,0–9,9 | 293–339 | 101–119 | 79–93 |
| 35 | 7,5–9,9 | 299–345 | 103–121 | 81–95 |
| 36 | 7,5–9,9 | 303–349 | 104–124 | 83–97 |
| 37 | 7,5–9,9 | 307–353 | 106–126 | 85–98 |
| 38 | 7,5–9,9 | 309–357 | 106–128 | 86–100 |
| 39 | 7,5–9,9 | 311–359 | 109–129 | 88–102 |
| 40 | 7,5–9,9 | 312–362 | 110–130 | 89–103 |
Что такое вентрикуломегалия и какой она бывает?
Если по результатам УЗИ на сроке 16–35 недель беременности фиксируется увеличение боковых желудочков до 10–15 мм, и при этом размеры головки ребенка находятся в пределах нормы, сонолог ставит под вопросом вентрикуломегалию.
Одного исследования недостаточно для постановки точного диагноза. Изменения оцениваются в динамике, для чего проводятся еще как минимум два УЗИ с промежутком в 2–3 недели.
К этой патологии ведут хромосомные аномалии, внутриутробная гипоксия, инфекционные заболевания, которыми переболела мать во время вынашивания.
Вентрикуломегалия бывает изолированной асимметричной (расширение одного желудочка или его рогов без изменений в паренхиме мозга), симметричной (наблюдается в обоих полушариях) или диагностируется в сочетании с другими патологиями развития плода. Патология желудочков делится на три типа:
Если боковые желудочки увеличены до 10,1–15 мм (отклонение от нормативов таблицы на 1–5 мм), диагностируют пограничную вентрикуломегалию. Она может протекать бессимптомно до какого-то момента, но на самом деле свидетельствует о возникновении сложного патологического процесса, который постепенно меняет работу многих важных органов.
Лечение патологии
Во время лечения патологии врач ставит две цели: поиск и устранение причины аномального увеличения органов и нейтрализация его последствий для новорожденного.
При легкой изолированной форме, которая не вызвана хромосомными аномалиями, будущей маме показана медикаментозная терапия: прием мочегонных препаратов, витаминов, инъекции лекарств, предотвращающих гипоксию и плацентарную недостаточность.
Хороший эффект дает ЛФК (упор делают на мышцы тазового дна). Для предотвращения неврологических изменений в организме малыша будущей маме показаны медикаменты для удержания калия.
В послеродовом периоде грудничкам проводят несколько курсов массажа, направленного на снятие мышечного тонуса, укрепления, устранения неврологических симптомов. Обязателен контроль со стороны невролога в первые недели, месяцы и годы жизни.
Тяжелые формы патологии требуют хирургического лечения после рождения младенца. В головном мозге нейрохирурги устанавливают трубку, на которую возложена дренажная функция для поддержания правильного циркулирования спинномозговой жидкости.
Прогноз для ребенка при тяжелой форме, хромосомных аномалиях неблагоприятен.
Возможные последствия вентрикуломегалии
Аномальное развитие желудочков может вести к серьезным порокам плода, новорожденного, гибели ребенка. Подобные трагедии являются следствием нарушения оттока спинномозговой жидкости, что мешает развитию и функционированию нервной системы.
Патология нередко провоцирует ранние роды, нарушение мозговой деятельности, пороки сердца, инфекции. В тяжелых стадиях недуг заканчивается гидроцефалией головного мозга у детей. Чем раньше происходит подобное изменение, тем хуже прогноз врачей.
Если причиной отклонений стали хромосомные аномалии или отягощенная наследственность, вентрикуломегалия протекает совместно с такими патологиями:
Прогнозы легкой и умеренной вентрикуломегалии благоприятны, если патология не сопровождается иными нарушениями нервной системы.
Это подтверждают клинические оценки неврологического статуса малышей, которым во внутриутробном развитии был поставлен подобный диагноз.
У 82% детей не наблюдается серьезных отклонений, 8% имеют определенные проблемы, а у 10% отмечены грубые нарушения с инвалидизацией. Патология требует постоянно контроля со стороны невролога и своевременной коррекции.
RU2192237C2 — Способ лечения пиелоэктазии и(или) вентрикуломегалии в пренатальном периоде — Google Patents
Прием антигипоксантов, например трентала, проводят по стандартной схеме, ежедневно, курс 15-20 процедур.
Лечебную физическую культуру с индивидуально подобранным комплексом упражнений проводят ежедневно спустя 1-2 часа после одного из приемов препарата.
После окончания курса фармакотерапии ежедневно продолжают проводить лечебную физическую культуру, включающую статические и динамические упражнения для мышц тазового дна и соответствующую сроку беременности.
Беременная Т., 31 года, находилась на диспансерном учете в женской консультации Роддома 1, история болезни 1534. Диагноз: беременность 24 недели.
Жалобы: активное шевеление плода.
Из анамнеза: беременность вторая, один медаборт. Настоящая беременность протекала без особенностей. В первом триместре перенесла ОРЗ с повышением температуры до 37,5oС. Было назначено симптоматическое лечение.
При осмотре: матка соответствует сроку беременности 24 недели. Положение плода продольное, тазовое предлежание, сердцебиение плода ясное, ритмичное, до 144 уд./мин. Нормотонус матки.
При ультразвуковом исследовании: срок беременности по фетометрии 24 недели, вентрикуломегалия 12 мм, признаки хронической внутриутробной гипоксии плода. Рекомендован контроль в динамике через 3 недели Общий анализ кровли: гемоглобин 124 г/л, эритроциты 4,6•1012/л, лейкоциты 6,2•109/л, СОЭ 16 мм/ч.
Лечение назначено в соответствии с заявляемым способом. Прием антигипоксанта трентала в стандартной дозировке проводился 3 раза в день в течение 15 дней.
Лечебную физическую культуру с комплексом упражнений, соответствующих сроку беременности, проводили спустя 1 часа после приема препарата.
В дальнейшем восстановительную терапию с использованием ЛФК, соответствующей сроку беременности, проводили до начала родовой деятельности.
Спустя 10 дней после завершения приема трентала (25 дней от начала лечения) проведено повторное УЗИ. При ультразвуковом исследовании: срок беременности по фетометрии 27 недель, признаки размеры задних рогов боковых желудочков головного мозга меньше 10 мм, соответствует норме, признаки хронической внутриутробной гипоксии отсутствуют.
Беременная В., 28 лет, находилась на диспансерном учете в женской консультации Роддома 1, история болезни 1644. Диагноз: беременность 32 недели.
Жалобы: активное шевеление плода.
Из анамнеза: беременность третья, два медаборта. Настоящая беременность протекала без особенностей.
При осмотре: матка соответствует сроку беременности 32 недели. Положение плода продольное, головное, сердцебиение плода ясное, ритмичное, до 142 уд. /мин. Нормотонус матки.
При ультразвуковом исследовании: срок беременности по фетометрии 32 недели, вентрикуломегалия 13 мм, признаки хронической внутриутробной гипоксии плода. Рекомендован контроль в динамике через 2 недели.
Общий анализ крови: гемоглобин 116 г/л, эритроциты 3,6•1012/л, лейкоциты 8,2•109/л, СОЭ 14 мм/ч.
Лечение назначено в соответствии с заявляемым способом. Прием антигипоксанта трентала в стандартной дозировке проводился 3 раза в день в течение 20 дней.
Лечебную физическую культуру с комплексом упражнений, соответствующих сроку беременности, проводили спустя 2 часа после приема препарата.
В дальнейшем восстановительную терапию с использованием ЛФК, соответствующей сроку беременности, проводили до начала родовой деятельности.
Спустя 10 дней после завершения приема трентала (30 дней от начала лечения) проведено повторное УЗИ. При ультразвуковом исследовании: срок беременности по фетометрии 36 недель, размеры задних рогов боковых желудочков головного мозга меньше 10 мм, соответствует норме, признаки хронической внутриутробной гипоксии отсутствуют.
Беременная Ф., 23 года, находилась на диспансерном учете в женской консультации Роддома 1, история болезни 1745. Диагноз: беременность 22 недели.
Жалобы: периодическое активное шевеление плода преимущественно в вечернее время.
Из анамнеза: беременность третья, два медаборта. Беременность протекала без особенностей.
При осмотре: матка соответствует сроку беременности 22 недели. Положение плода продольное, головное, сердцебиение плода ясное, ритмичное, до 150 уд. /мин. Пормотонус матки.
Лечение назначено в соответствии с заявляемым способом. Прием антигипоксанта трентала в стандартной дозировке проводился 3 раза в день в течение 15 дней.
Лечебную физическую культуру с комплексом упражнений, соответствующих сроку беременности, проводили спустя 1 час после приема препарата.
В дальнейшем восстановительную терапию с использованием ЛФК, соответствующей сроку беременности, проводили до начала родовой деятельности.
Спустя 10 дней после завершения приема трентала (25 дней от начала лечения) проведено повторное УЗИ. При ультразвуковом исследовании: срок беременности по фотометрии 25 недель, признаки хронической внутриутробной гипоксии отсутствуют.
Беременная И., 27 лет, находилась на диспансерном учете в женской консультации Роддома 1, история болезни 1338. Диагноз: беременность 30 недели.
Жалобы: активное шевеление плода.
Из анамнеза: беременность вторая, один медаборт. Настоящая беременность протекала без особенностей.
При осмотре: матка соответствует сроку беременности 30 недель. Положение плода продольное, головное, сердцебиение плода ясное, ритмичное, до 148 уд. /мин. Нормотонус матки.
По данным УЗИ: срок беременности по фетометрии 30 недель, выявлена двухсторонняя пиелоэктазия (размеры лоханок почек плода увеличены до 10 мм), признаки хронической внутриутробной гипоксии плода. Рекомендован контроль в динамике через 3 недели Общий анализ крови: гемоглобин 118 г/л, эритроциты 3,9•109/л, лейкоциты 7,3•109/л, СОЭ 13 мм/ч.
Лечение назначено в соответствии с заявляемым способом. Прием антигипоксанта трентала в стандартной дозировке проводился 3 раза в день в течение 20 дней.
Лечебную физическую культуру с комплексом упражнений, соответствующих сроку беременности, проводили спустя 2 часа после приема препарата.
В дальнейшем восстановительную терапию с использованием ЛФК, соответствующей сроку беременности, проводили до начала родовой деятельности.
Спустя 10 дней после завершения приема трентала (30 дней от начала лечения) проведено повторное УЗИ. При ультразвуковом исследовании: срок беременности по фетометрии 34 недели, размеры задних рогов боковых желудочков головного мозга меньше 10 мм, соответствует норме, признаки хронической внутриутробной гипоксии отсутствуют.
При УЗИ в срок беременности 34 недели размеры лоханок почек плода соответствуют норме, признаки хронической внутриутробной гипоксии отсутствуют, Роды протекали без осложнений в срок беременности 39 недель, новорожденная весом 3400 г и длиной 56 см, оценка по шкале Апгар — 9 баллов.
Заявляемым способом пролечено 24 больных, из них 11 с вентрикуломегалией и 13 — с пиелоэктазией.
Больные в возрасте от 18 до 39 лет находились на диспансерном учете в женской консультации Роддома 1. Сроки беременности 20-32 недели.
Жалобы: активное шевеление плода, преимущественно в вечернее время.
Из анамнеза: беременности первая — 12 пациенток, вторая — 8 пациенток и третья — 4 пациентки. Беременности в 18 случаях протекали без особенностей. В 6 случаях наблюдалось повышение тонуса матки.
По данным УЗИ у 13 пациенток выявлена двухсторонняя пиелоэктазия (размеры лоханок почек плода увеличены до 8-12 мм), имеются признаки хронической внутриутробной гипоксии плода, а у 11 пациенток выявлена вентрикуломегалия (размеры задних рогов боковых желудочков головного мозга увеличены до 12-14 мм.
Пациенткам рекомендован контроль через 2-3 недели.
Лечение назначено в соответствии с заявляемым способом. Прием антигипоксанта трентала в стандартной дозировке проводился 3 раза в день в течение 15-20 дней.
Лечебную физическую культуру с комплексом упражнений, соответствующих сроку беременности, проводили спустя 1-2 часа после приема препарата.
В дальнейшем восстановительную терапию с использованием ЛФК, соответствующей сроку беременности, проводили до начала родовой деятельности.
Спустя 10 дней после завершения приема трентала (25-30 дни от начала лечения) проводили повторное УЗИ. При ультразвуковом исследовании: размеры задних рогов боковых желудочков головного мозга и (или) лоханок почек плода соответствовали норме, признаки хронической внутриутробной гипоксии отсутствовали.
Роды протекали без осложнений в срок беременности 39-40 недель, новорожденные весом в пределах нормы, оценка по шкале Апгар — 8-10 баллов.
Обоснование отличительных признаков. Использование для лечения в пренатальном периоде пиелоэктазии и (или) вентрикуломегалии комплекса, включающего лечебную физическую культуру и антигипоксические средства, является патогенетически обоснованным и подобранным на основании клинических наблюдений за группой беременных.
Одним из ведущих механизмов нарушения развития, патологических изменений плода, включающих пиелоэктазию и (или) вентрикуломегалию, является его гипоксия. С учетом этого включение в комплекс антигипоксических средств улучшает плацентарное кровообращение и уменьшает степень выраженности тканевой гипоксии плода.
Использование же в комплексе второго фактора — курсового соответствующего периоду беременности индивидуально дозированного воздействия лечебной физической культуры повышает адаптационные возможности организма матери.
Вследствие этого в плоде создаются благоприятные условия для развития саногенетических реакций, направленных на самовосстановление организма без дополнительного медикаментозного воздействия.
Лечебную физическую культуру назначают ежедневно для создания эффекта суммации положительного действия отдельных процедур.
С учетом данных [БИЛ] физические нагрузки, воздействующие прямо на мать и косвенно на плод, можно рассматривать как дозированные периодические процессы частичной «разборки» и «сборки» структур организма, что позволяет матери и плоду за счет известных механизмов самоорганизации восстановить нормальное структурно-функциональное состояние.
Комплексное воздействие лечебной физической культуры и антигипоксических средств дополняет друт друга на первом этапе восстановительного лечения.
Назначение одного из приемов антигипоксантов за 1-2 часа до лечебной физической культуры достаточно для всасывания антигипоксантов и вследствие этого улучшения маточно-плацентарного кровообращения, снижения тканевой гипоксии плода у всех пациентов.
В результате этого повышаются функциональные возможности организма, улучшается переносимость физических нагрузок и создаются возможности для проявления положительного действия физических нагрузок на организм матери и плода.
На втором же этапе, после окончания применения антигипоксантов, достигнутый положительный эффект комплексного воздействия факторов поддерживается за счет оздоравливающего действия лечебной физической культурой.
Комплекс лечебной физической культуры включает статические и динамические упражнения с вовлечением мышц тазового дна. Это позволяет нормализовать мышечный тонус и снижает вероятность осложнений как во время беременности, так и во время родов.
Длительность первого этапа в 15-20 дней оказывается достаточной для включения генетически обусловленных механизмов регуляции функции плода и нормализации его метаболизма и структуры.
Лечение при пиелоэктазии в сроки беременности от 20 до 28 недель назначают при размерах лоханок почек 5-8 мм, а в сроки беременности более 28 недель — 8-12 мм. Воздействие используемого лечебно-оздоровительного комплекса оказывается достаточным для уменьшения или нормализации указанных размеров лоханок почек плода.
Лечение при вентрикуломегалии в сроки беременности 22-38 недель назначают при размерах задних рогов боковых желудочков головного мозга плода 12-14 мм. Воздействие используемого лечебно-оздоровительного комплекса оказывается достаточным для нормализации указанных размеров задних рогов боковых желудочков головного мозга.
Преимущества заявляемого способа заключаются в возможности проведения лечения вентрикуломегалии и (или) пиелоэктазии без внутриутробного введения препаратов, то есть без дополнительного риска появления осложнений беременности.
Воздействие аптигипоксантов и лечебной физической культуры дополняют друг друга по механизму действия и клиническому эффекту. Применение лечебной физической культуры после фармакотерапии позволяет сохранять достигнутый положительный эффект до конца беременности.
Применение заявляемого способа возможно на любых сроках беременности, без побочных эффектов и отдаленных неблагоприятных последствий. Его реализации не требуется особых условий, дорогостоящей аппаратуры.
Источники информации 1. Демидов В.Н., Бахарев В.А., Фанченко Н.Д. Антенатальная диагностика состояния плода.// Акушерство и гинекология. — 1994. — 7. — с. 31-33.
2. Кривоногова Т.С., Матвеева Л.А., Черновская Л.К., Попова В.Н. Беременность и здоровье // Томск. — 1998. — 44 с.
3. Карпов О.И., Зайцев А.А. Риск применения лекарств при беременности и лактации// Дюсельдорф, Киев, Москва, Санкт-Петербург, 1998. — 352 с.
вентрикуломегалия — Ventriculomegaly
ассоциации
Однако, в случае мягкой изолированной вентрикуломегалии, есть около 90% вероятности нормального результата.
Хотя оценка размеров боковых желудочков является решающей для установления диагноза вентрикуломегалии, форма желудочковой системы, что лобных рогов включая, также имеет важное значение.
Рекомендации
Вопросы про вентрикуломегалию
Вентрикуломегалия у плода — это порок развития, при котором размер боковых желудочков мозга превышает 10 мм. На вопросы пациентов о вентрикуломегалии отвечают врачи медицинских клиник «Арт-Мед».
В 28 лет — первая беременность. Экстренное кесарево сечение — отслойка плаценты. На 38 неделе родилась девочка. Диагноз ПЭП. Сейчас 2 беременность. Абортов и выкидышей не было. На УЗИ в 31 неделю следующие результаты: плод один, мальчик. Размер плода соответствует 33-34 неделям: вес 2280 грамм, БПР 8.6 см, окружность головы 30.1 см, лобно-затылочный размер 10.5 см. Ширина бокового желудочка мозга слева РАСШИРЕНА до 1.3 см, справа 0.9 см. Большая цистерна не расширена. Мозжечок 3.5 см. Предварительный диагноз: вентрикуломегалич слева. Больше патологий не выявлено. На сроке 18 недель ставили Уреноплазму. Лечилась: свечи Гексикон. О чем говорят такие результаты УЗИ? Мне 31 год.
Расширение затылочных рогов боковых желудочков может быть изолированным или сочетаться с другими пороками развития.
Кроме того, вентрикуломегалия может возникать в результате структурных изменений мозга (патология мозолистого тела, мозжечка, спинного мозга) или быть следствием некоторых патологических состояний (простудные или инфекционные заболевания у мамы, внутрижелудочковое кровотечение, опухоль у плода и др.). В каждом конкретном случае прогноз для здоровья малыша будет разным. Для уточнения диагноза и прогноза желательно провести экспертное УЗИ.
Беременность первая,наступила самостоятельно.По работе постоянно в контакте с инфекцией (врач-педиатр),первый триместр выпал на эпидемию гриппа. На первом скрининге (13-14 недель) ТВП 2.6 мм,остальное в пределах нормы,кровь без отклонений. На втором скрининге (18-19 недель) вентрикуломегалия 17.4 мм,отсутствие коры головного мозга,агинезия мозолистого тела. Гинекологический анамнез не отягощён,анализы на инфекции чистые. Какова вероятность возникновения патологии из-за вируса гриппа? Вероятность благоприятного исхода последующих беременностей?
Если Вы не болели гриппом, то никак. ТВП 2.6 мм, хотя формально находится в пределах нормы, должно было насторожить относительно патологии плода. Так как точный диагноз не известен, сказать о прогнозе для будущих детей нельзя. Возможно, произошла свежая мутация с низким риском повторения. В любом случае Вам с супругом желательно сделать анализ кариотипа.
Первая беременность, ни выкидышей, ни абортов не было. На сроке 23 недели по УЗИ задний рог 0.7 мм, остальные все параметры в норме. На сроке 25 недель задний правый рог 9.2 мм, левый 5.1 мм, все остальные параметры в норме. На сроке 28 недель задний правый рог 11 мм, задний левый 4.8 мм, все остальные параметры в норме. Во время беременности был обнаружен золотистый стафилококк в зеве и носу, прошла лечение. Повторные анализы показали наличие лишь стрептококк в зеве и носу. Гипоксии у плода нет. Могла ли инфекция носоглотки вызвать вентрикуломегалию? Чем это опасно для ребенка в будущем? При условии, что на 28 неделе поставили ИЦН. Мне 24 года.
Маловероятно, что инфекция носоглотки вызвала вентрикуломегалию. Заранее дать прогноз нельзя. Возможны разные варианты – от компенсированой гидроцефалии до декомпенсированной.
25 недель беременности, двойня, на УЗИ 1 плода: задние рога тел боковых желудочков 11 мм, большая цистерна 15 мм, мозжечек смещен кпереди,отек ПЖК: двойной контур головки, гидроторакс,гидроперикард, выраженный асцит. Второй отстает по развитию на 2 недели,пороков не выявлено. Многоводие 1 плода и маловодие 2 плода. Что в данном случае можно сделать?
Рекомендуем сделать экспертное УЗИ с уточнением типа многоплодной беременности,консультацию акушер-гинеколога и генетика.
Заранее дать прогноз нельзя. Может ни к чему не привести, а может закончиться гидроцефалией. МРТ плода сейчас делать большого смысла нет. Ждите родов, а потом обследуйте ребёнка.
УЗИ в 25,5 недель беременности, показатели: БРГ 5,9 см, лобно-затылочный размер 8 см, средний диаметр живота 6,4 см, мозжечок 2,4 см, длина плечевой кости 3,9 см, длина локтевой кости 3,4 см, длина бедренной кости 4,3 см, длина берцовой кости 3,8 см. Желудочки мозга — отмечается двухсторонние расширение боковых желудочков. Ширина задних отделов тел — 1,3 см, высота 1,1 см, 3 и 4 желудочки не расширены. Все остальные показатели в норме. Масса плода 780 грамм, рост плода 33 см. Все ли в порядке с плодом?
У плода 2-х сторонняя вентрикуломегалия. В вашей ситуации требуется повторное УЗИ через 2-3 недели.
Беременность 24 недели 5 дней. Поставили диагноз: односторонняя вентрикуламегалия. По анализам боковые желудочки 4,7 мм, 11 мм, мозжечок 28 мм, бипариетальный размер головы 62 мм, окружность головы 219 мм, окружность живота 217 мм, длина бедренной кости левой 49 мм, правой — 49 мм, длина костей голени левой 43 мм и правой — 43 мм, длина плечевой кости 45 мм, правой — 45 мм, длина костей предплечья: левой 41 мм, правой — 41 мм, лобно затылочный размер 75 мм. Размеры плода соответствуют 26 неделям. ПВП — 884 гр. Чем чревато это увеличение? Мог ли повлиять грипп, перенесенный ранее на 21 неделе беременности?
Возможно формирование гидроцефалии. Влияние перенесённого гриппа маловероятно.
Мне 35 лет, беременность 25 недель. После планового УЗИ поставили диагноз вентрикуломегалия, задн. пр. рог расширен до 9 мм, после повторного УЗИ сказали, что размеры не увеличились, но остались прежними. По органам без патологии. Насколько это опасно для ребенка? Что нужно принимать чтобы размеры не увеличились?
Ширина задних рогов боковых желудочков 9 мм — верхняя граница нормы. Чаще, это проходящие изменения, для ребенка не опасно, лечение не требуется. Необходимо наблюдение акушера-гинеколога, лечение осложнений беременности, если они имеются, УЗИ в сроке 30-32 недели.
У плода развивается гидроцефалия. После рождения необходимо наблюдение и лечение под контролем хорошего детского невролога. Также стоит показать малыша генетику. Способ родоразрешения зависит от конкретной акушерской ситуации, заочно ответить на этот вопрос невозможно.
Мне 36 лет, беременность первая. Срок беременности 22 недели 3 дня. Результаты УЗИ на этом сроке размеры плода соответствуют 22 неделям, вес 516 гр. ПСР 21.02.2012, анатомия плода: боковые желудочки мозга расширены, задние рога до 11 мм, мозжечок 19 мм смещён в заднюю черепную ямку, большая цистерна. Лицевые структуры профиль без особенностей НК 8 мм, носогубный треугольник б/о. Глазницы 8 мм, позвоночник, легкие б/о, четырехкамерный срез сердца определяется, желудок определяется, кишечник изоэхогенный, почки, мочевой пузырь б/о. Заключение: Многоводие. Вентрикуломегалия, миссэнцефалю? Может ли врач ошибаться?
Любой человек может ошибаться. Врач не исключение. Если есть сомнения – сделайте экспертное УЗИ у другого специалиста ( достаточно 2Д).