после пункции спинного мозга болит поясница
После пункции спинного мозга болит поясница
Для лабораторных исследований СМЖ удаляют медленно, под мандреном, в объеме 2—3 мл, а в некоторых случаях — до 5—8 мл. Если пункцию производят с терапевтической целью (при менингитах, при повышенном внутричерепном давлении), то объем удаляемой жидкости может быть увеличен до 30—40 мл. Однако при этом необходимо контролировать снижение ликворного давления, не допуская возникновения гипотензии.
Опасно допускать быстрое истечение жидкости в виде струи, как это бывает при патологически повышенном ликворном давлении. Также опасно производить извлечение СМЖ с помощью шприца. В обоих случаях возникает резкое снижение давления в подпаутинном пространстве спинного мозга. Это может в некоторых случаях привести к возникновению грозного осложнения — дислокации стволового отдела головного мозга с нарушением дыхания и сердечно-сосудистой деятельности.
По окончании люмбальной пункции иглу быстро извлекают, место прокола смазывают спиртовым раствором йода и закрывают кусочком стерильной ваты, смоченной коллодием. Больного перевозят в палату и укладывают в постель. В течение первых 2—3 ч после пункции больному рекомендуется лежать на животе без подушки. После этого он может поворачиваться и принимать пищу. Не разрешается приподниматься, садиться, а тем более вставать в течение последующих суток.
Безусловно, не рекомендуется производить поясничный прокол в амбулаторных условиях.
При люмбальной пункции могут встретиться технические затруднения и изредка — осложнения. Иногда игла на глубине 2—3 см упирается в кость. При этом надо ее слегка вывести, оставив острие в подкожной клетчатке, а затем, несколько изменив направление иглы, обратив острие немного кверху (к голове больного), вновь произвести прокол. Если это не помогает, то надо извлечь иглу и вновь ввести ее в том же или в другом межостном промежутке.
Бывает, что игла проникла в субарахноидальное пространство, но жидкость не вытекает. При этом необходимо, не трогая иглы, снова ввести и опять извлечь мандрен. Если это не помогает, то поворачивают иглу вокруг своей оси, продвигают ее осторожно еще на несколько миллиметров вперед или, наоборот, немного извлекают ее. Осторожное извлечение или продвижение иглы на незначительную глубину позволяет точнее установить срез иглы в просвете канала. При отрицательных результатах всех этих манипуляций надо извлечь иглу, проверить, не закупорился ли просвет ее кусочком ткани или сгустком крови. Если игла «забита», то ее надо заменить и произвести пункцию повторно.
Появление при пункции в просвете иглы чистой крови свидетельствует о том, что игла попала в венозное сплетение позвоночного канала. В таких случаях иглу надо извлечь и сделать прокол в другом месте или прекратить пункцию. Если из иглы вытекает СМЖ, смешанная с кровью, то следует несколько выждать, пока жидкость не станет более или менее прозрачной. Нередко бывает трудно отличить, является ли примесь крови «артифициальной», т. е. результатом технически неудачно осуществленной пункции, или же примесь крови является следствием субарахноидального кровоизлияния.
В момент проникновения иглы в канал больной иногда ощущает кратковременную острую боль вследствие соприкосновения иглы со спинальным корешком. В этом случае больного необходимо успокоить, так как серьезных повреждений при этом не возникает. Некоторые больные в течение нескольких дней после пункции ощущают головные боли, поташнивание. Иногда бывают тошнота, общая слабость, небольшая ригидность затылочных мышц, некоторое повышение температуры тела. Это симптомокомплекс «менингизма», свидетельствующий о раздражении мозговых оболочек. Постпункционный менингизм бывает крайне редко, если люмбальная пункция осуществлена правильно и больной соблюдает назначенный после пункции режим. Для уменьшения явлений менингизма показаны внутривенные введения гипертонического раствора, раствора глюкозы, назначение болеутоляющих средств. Соблюдение правил асептики и технически грамотное осуществление люмбальной пункции исключают возможность занесения инфекции и развития менингита.
Абсолютным противопоказанием к люмбальной пункции является объемный процесс в области задней черепной ямки (опухоль, абсцесс, гематома и др.). Удаление в этих случаях даже небольшого количества СМЖ путем люмбальной пункции как бы «вышибает подставку» в виде ликворного столба, «подпиравшего» снизу образование в задней черепной ямке. Вследствие этого происходит смещение отделов мозга — развивается его дислокация. На первых этапах дислокация протекает скрыто, и только затем, когда происходит ущемление ствола мозга на уровне тенториального отверстия, а продолговатый мозг и миндалины мозжечка вклиниваются в большое затылочное отверстие, происходит бурное и стремительное развитие дислокационного синдрома, угрожающее летальным исходом. В этом случае показана срочная разгрузочная вентрикулярная пункция (см. ниже). Необходимо помнить, что дислокация головного мозга может возникнуть также, если люмбальная пункция с эвакуацией СМЖ произведена при наличии патологического объемного процесса в области височной доли.
Естественно, что люмбальная пункция не показана и во всех тех случаях, когда клинически уже имеются проявления дислокации головного мозга, а локализация и характер патологического процесса неизвестны.
Относительными противопоказаниями к люмбальной пункции могут считаться выраженные явления атеросклероза сосудов головного мозга, сопровождающиеся значительным повышением артериального давления.
Осложнения после люмбальной пункции
Постпункционный синдром
Симптоматика при данном синдроме не обусловлена извлечением ликвора во время самой пункции, а является результатом повреждения твердой мозговой оболочки, которая образуется после введения иглы. Попадание ликвора в эпидуральное пространство спинного мозга способствует смещению и расширению дуральных синусов и внутричерепных сосудов.
Формируется он через несколько часов после люмбальной пункции и имеет три степени выраженности:
Проявляется это головной болью в затылочной или лобной области, а в более тяжелых случаях тошнотой и рвотой. Постпункционный синдром длится около четырех дней, реже до двух недель, еще реже свыше двух недель. Использование игл меньшего диаметра или острых одноразовых игл, поворот иглы во время люмбальной пункции на 90° (срез иглы идет параллельно ходу волокон твердой мозговой оболочки), избежание излишнего ускоренного сгибания позволяют снизить частоту возникновения постпункционного синдрома.
Хронический постпункционный синдром лечится путем введения 10 мл аутокрови в эпидуральное пространство, что способствует форсированному закрытию ликвореи. При неэффективном консервативном лечении показано прямое хирургическое вмешательство, при котором дефект закрывается двумя специальными клипсами Кушинга.
Геморрагические осложнения
Среди геморрагических осложнений люмбальной пункции наиболее значимы: хроническая и острая внутричерепная субдуральная гематома, спинальная субарахноидальная гематома, внутримозговая гематома. Травматизация кровеносных сосудов может вызывать кровотечение, особенно у больных, принимающих антикоагулянты, имеющих патологию свертывающей системы крови или тромбоцитопению (менее 60000).
Непосредственная травма
При люмбальной пункции, а именно при введении иглы в субарахнаидальное пространство возможно повреждение образований, располагающихся в непосредственной близости от укола. Например, повреждение нервных корешков, травмирование межпозвонкового диска и образование грыжи диска, инфекционные осложнения. Инфекционный менингит может возникать в результате нарушения правил асептики (стерильности).
Тератогенный фактор
Опухоли позвоночного канала могут образовываться из за перемещения элементов кожи в спинномозговой канал. Такие опухоли характеризуются прогрессирующими болями в ногах и спине, нарушением походки и искривлением осанки спустя годы после пункции. Причиной такого осложнения считается плохо вставленный стилет или отсутствие стилета в игле.
Ликвородинамические и дислокационные осложнения
При наличии опухоли спинномозгового канала, изменение ликворного давления при люмбальной пункции может привести к тяжелым повреждениям, таким как болевой синдром и нарастание неврологического дефицита.
Изменения состава ликвора
Введение в субарахноидальное пространство спинномозгового канала инородных веществ, таких как контрастные вещества, химиопрепараты, воздух, анестетики, антибактериальные вещества может вызвать менингеальную реакцию (средней или выраженной степени). Она проявляется увеличением в первые сутки плеоцитоза до 1000 клеток, увеличением белка при нормальном уровне глюкозы и стерильном посеве. Проявляется быстрым снижением, но иногда может привести к радикулиту, арахноидиту или миелиту.
Другие осложнения
Для беременных женщин люмбальная пункция опасна тем, что в первый триместр беременности могут быть выкидыши. В 0,1-0,2 % случаях могут возникать вазовагальные реакции, которые опасны остановкой дыхания, нарушением сердечной деятельности и, как следствие, гипоксией мозга.
Режим после люмбальной пункции


Лечение и реабилитация заболеваний позвоночника в Израиле
Израильская медицина по праву считается одной из самых сильных в мире и это в полной мере относится к ортопедии и спинальной хирургии. Лучшие клиники и специалисты Израиля для хирургии и реабилитации позвоночника.
Лечение спины и суставов в Баден-Бадене
Ортопедическое лечение и реабилитация в восхитительном Баден-Бадене! Клиника «Винсенти» проведет диагностику и высокоэффективное лечение заболеваний суставов и позвоночника. Звоните – мы ждем вас!
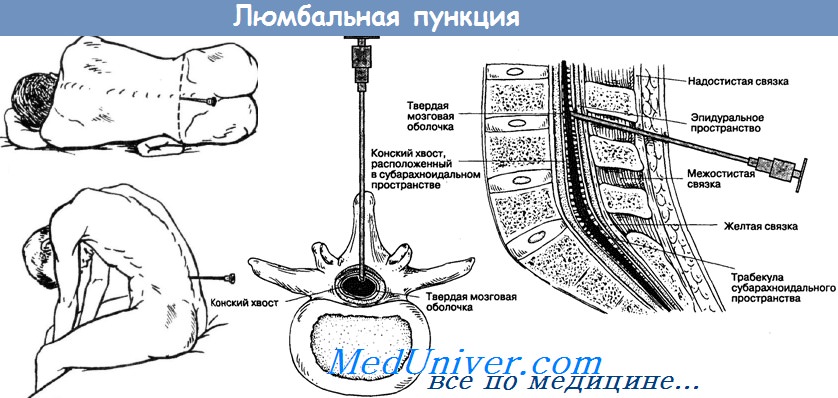
Люмбальная пункция
Люмбальная пункция – процедура введения иглы в субарахноидальное пространство спинного мозга на поясничном уровне. Выполняется с целью определения спинномозгового давления, получения спинномозговой жидкости для изучения состава ликвора и для анестезии. Люмбальная пункция в Москве проводится в Юсуповской больнице. Неврологи делают спинномозговую пункцию как с диагностической, так и с лечебной целью. В клинике неврологии созданы все условия для лечения пациентов:
В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории. Они в совершенстве владеют техникой выполнения люмбальной пункции. Проводится люмбальная пункция при инсульте и черепно-мозговой травме. Люмбальная пункция при рассеянном склерозе необходима для получения спинномозговой жидкости с целью лабораторного исследования. Выявление в ликворе большого количества иммуноглобулинов (антител), а также олигоклональных полос (особого расположения иммуноглобулинов при проведении более специфического теста) или определение белков – продуктов распада миелина даёт основание врачам предположить диагноз рассеянного склероза. Протокол люмбальной пункции записывают в историю болезни.
Показания и противопоказания
Проведение люмбальной пункции необходимо в следующих случаях:
Выполняется люмбальная пункция из позвоночника чтобы исключить или подтвердить диагноз «нейролейкемия».
Противопоказаниями к выполнению люмбальной пункции являются инфекционные заболевания кожи в месте предполагаемой пункции, подозрение на наличие объёмного образования головного мозга (абсцесса, опухоли, субдуральной гематомы), особенно в задней черепной ямке и выраженное снижение количества тромбоцитов в крови. Повторная люмбальная пункция при наличии показаний выполняется через 5-7 дней. Несмотря на наличие противопоказаний, люмбальную пункцию проводят при отёке дисков зрительных нервов (когда есть подозрение на гнойный менингит) и пациентам с доброкачественной внутричерепной гипертензией.
Алгоритм проведения
Неврологи Юсуповской больницы проводят люмбальную пункцию согласно алгоритму выполнения процедуры. Медицинская сестра готовит набор для люмбальной пункции:
Проводится психологическая подготовка пациента к люмбальной пункции согласно алгоритму. Успешное проведение спинномозговой пункции во многом зависит от правильного положения больного. Непосредственно перед пункцией пациенту придают эмбриональную позу – укладывают на бок, максимально наклоняют голову, сгибают ноги в тазобедренных и коленных суставах.
На уровне линии, которая соединяет верхние задние ости подвздошных костей, врач определяет промежуток между остистыми отростками третьего и четвёртого поясничных позвонков. Перед проколом кожу обрабатывают йодом. После этого йод тщательно удаляют спиртом, чтобы он не попал в субарахноидальное пространство. Место спинномозговой пункции окружают стерильной простынёй.
Проводят обезболивание места предполагаемой пункции 0,5% раствором новокаина. В иглу для люмбальной пункции вставляют мандрен, прокалывают кожу, уточняют направление иглы. По мере введения иглы врач последовательно преодолевает сопротивление жёлтой связки и твёрдой мозговой оболочки. После прокола твёрдой мозговой оболочки иглу для спинномозговой пункции вводят очень медленно. Время от времени извлекают мандрен для того чтобы проверить, не вытекает ли цереброспинальная жидкость. Когда игла попадает в субарахноидальное пространство, возникает ощущение провала. При появлении ликвора иглу продвигают ещё на 1–2 мм.
Затем пациента просят расслабиться, осторожно выпрямить ноги и голову. Врач извлекает мандрен, не допуская истечения спинномозговой жидкости. К игле присоединяет манометр и измеряют ликворное давление. Оно в норме составляет 100–150 мм водного столба. Истечение цереброспинальной жидкости при необходимости усиливают с помощью покашливания, надавливания яремные вены или живот, или яремные вены.
Спинномозговую жидкость собирают не менее чем в 3 стерильные пробирки:
Если врачи подозревают у пациента туберкулёзный менингит, собирают ликвор в четвёртую пробирку для выявления фибриновой плёнки. После забора спинномозговой жидкости мандрен убирают и извлекают иглу. Когда проводится люмбальная пункция, техника выполнения у детей имеет особенности. Иглу у детей располагают перпендикулярно к линии позвоночника, а у взрослых – слегка под углом, открытым в направлении конского хвоста.
Осложнения
Головные боли после люмбальной пункции возникают у 10-30% пациентов. Они связаны с длительным истечением ликвора через отверстие в твёрдой мозговой оболочке, которое приводит к снижению внутричерепного давления. Боль чаще всего локализуется в затылочной и лобной области, возникает в первые трое суток после пункции. Сколько дней болит голова после люмбальной пункции? Головная боль обычно продолжается 2-5 дней, но иногда затягивается на несколько недель.
Боль в спине после люмбальной пункции связана с поражением корешков спинного мозга. Иногда отмечается преходящее поражение отводящего нерва, сопровождающееся появлением паралитического сходящегося косоглазия и двоения. Если игла проходит через инфицированные ткани, может развиться менингит. Местные осложнения люмбальной пункции в виде покраснения в месте прокола встречаются редко и не требуют лечения.
Врачи клиники неврологии выполнят люмбальную пункцию. Получите консультацию невролога, предварительно записавшись на приём по телефону по телефону Юсуповской больницы.
После пункции спинного мозга болит поясница
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция; Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
Институт неврологии и нейрохирургии, Кишинев, Республика Молдова; Университет медицины и фармации им. Николая Тестемицану Республики Молдова, Кишинев, Республика Молдова
Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция
Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
Университет медицины и фармации им. Николая Тестемицану Республики Молдова, Кишинев, Республика Молдова
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(11): 87-92
Конческу Д., Молдовану И., Одобеску С., Мавет Дж., Русева А., Вовк В., Рооз К. Постпункционный синдром. Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(11):87-92.
Concescu D, Moldovanu I, Odobescu S, Mawet J, Ruseva A, Vovc V, Roos C. Post-lumbar puncture syndrome. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2018;118(11):87-92.
https://doi.org/10.17116/jnevro201811811187
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция; Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
В статье представлен клинический случай, в котором авторы описывают определенные клинические аспекты, факторы риска, лечение и методы профилактики осложнений постпункционного синдрома.
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция; Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
Институт неврологии и нейрохирургии, Кишинев, Республика Молдова; Университет медицины и фармации им. Николая Тестемицану Республики Молдова, Кишинев, Республика Молдова
Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция
Институт неврологии и нейрохирургии, Кишинев, Республика Молдова
Университет медицины и фармации им. Николая Тестемицану Республики Молдова, Кишинев, Республика Молдова
Центр головной боли, госпиталь Ларибуазьер, AP-HP, Париж, Франция
Поясничная пункция является диагностической, а иногда и терапевтической процедурой, выполняемой с целью забора ЦСЖ для биохимического, микробиологического и цитологического анализов или, что реже, для уменьшения внутричерепного давления. Процедура часто выполняется при острых состояниях, для того чтобы исключить наличие опасных заболеваний, таких как менингит, энцефалит, субарахноидальное кровоизлияние, или в терапевтических целях в случае псевдотуморозного синдрома или при синдроме повышения внутричерепного давления.
Еще во II веке н.э. греческий врач Гален выдвинул гипотезу o существовании желудочков головного мозга, содержащих газ, — так называемую душевную пневму. Только в XIX веке F. Magendie (Мажанди) [1] наглядно продемонстрировал существование ЦСЖ, пропунктировав большую цистерну головного мозга у животных, тем самым доказав существование субарахноидального пространства, которое соединяется с IV желудочком. В 1891 г. Квинке [цит. по 2] выполнил первую поясничную пункцию у человека, а в 1898 г. A. Bier [3] впервые описал постпункционный синдром (ППС).
ППС может осложнить все типы пункции твердой мозговой оболочки (поясничная пункция, рахианестезия или эпидуральная анестезия). Он чаще встречается у молодых лиц [4], женщин [5, 6] с низкой или нормальной массой тела [7], у пациентов, имевших ранее в анамнезе первичные головные боли (мигрень, головная боль напряжения) [5, 8], а также тревожные состояния [9]. Частота диагностической поясничной пункции составляет 15—40%, рахианестезии — 7,5%, и эта процедура чаще используется в акушерской практике или по другим показаниям [7]. Частота случайной пункции твердой мозговой оболочки при эпидуральной анестезии составляет от 0—2,6%, тогда как частота ППС доходит до 70% [10, 11].
Клинический случай. Пациентка 33 лет поступила в Центр головной боли (Париж) 28.01.14 с головной болью, возникшей с 30.12.13. Женщина происхождением из Шри-Ланки, мать 3 детей, последние роды 30.12.13 естественным путем с эпидуральной анестезией. Сразу после родов пациентка стала предъявлять жалобы на сильную сдавливающего характера головную боль, локализованную в лобной области, с иррадиацией в затылочную и шейную области. В начале отмечала уменьшение головной боли в положении лежа. Предложенные гинекологом методы лечения обезболивающими средствами (аспирин, нестероидные противовоспалительные средства) и триптанами давали незначительный эффект, больная была выписана домой под наблюдение семейного врача.
В дальнейшем головная боль стала постоянной, потеряв ортостатический компонент, что привело к бессоннице с частыми пробуждениями из-за боли. По этой причине больная обратилась в Центр головной боли парижской клиники Ларибуазьер (практически через 1 мес от дебюта головной боли). Интенсивность головной боли по визуальной аналоговой шкале боли достигала 8/10 баллов. Боли были диффузными, иррадиирующими в шейный отдел. Температура тела и артериальное давление пациентки были нормальными, общий и данные неврологического осмотра — в пределах нормы, без менингеальных знаков. Пациентка не предъявляла жалоб на шум в ушах, гипоакузию или «заложенность в ушах».
Были выполнены КТ головного мозга без и с контрастированием (рис. 1), 
При МРТ головного мозга после болюсного введения гадолиниевого контрастного вещества (рис. 2) 
С учетом клинической картины постпункционной внутричерепной гипотензии вследствие эпидуральной анестезии, осложненной двусторонними субдуральными гематомами, пациентка была госпитализирована в отделение неврологии. Больная сохраняла горизонтальное положение в течение 48 ч, ей было предложено лечение кофеином, которое оказалось неэффективным.
Через 2 дня, 30.01.14, больной было проведено пломбирование эпидурального пространства аутокровью (ПЭПА) объемом 30 мл на уровне LII—LIII. Введение было приостановлено при появлении головной боли и боли в спине, что указывает на достаточный объем введенной крови в перидуральное пространство. В дальнейшем пациентка оставалась в положении лежа на спине в течение 3 ч. При переходе в вертикальное положение больная не предъявляла жалоб на головную боль, была выписана с рекомендациями продолжить лечение на дому, в частности прием комбинации парацетамола с кофеином 2—3 г/сут.
Еще через 1 мес, 03.02.14, больная снова вернулась в Центр головной боли из-за рецидива диффузных головных болей, иррадиирующих в затылок, шума в ушах, фонофобии, уменьшающихся в положении лежа, а также из-за появления болей в спине. Неврологический статус был без особенностей. На компьютерных томограммах головного мозга и ангиограммах, выполненных 03.02.14, отмечалась частичная резорбция субдуральных скоплений, без тромбоза мозговых вен. МРТ спинного мозга больной — без особенностей.
Принимая во внимание, что больная является матерью 3 малолетних детей и ей, видимо, было достаточно сложно соблюдать в полной мере рекомендации по профилактике ППС, мы предположили, что произошло новое истечение ЦСЖ. Ввиду этого было принято решение выполнить вторую процедуру пломбирования эпидурального пространства аутокровью объемом 15 мл на уровне LII—LIII. После процедуры состояние больной улучшилось. С учетом того, что у больной наблюдались сопутствующие проявления тревожно-депрессивного синдрома, в течение 3 дней были проведены капельницы с амитриптилином в дозировке 75 мг/сут. Течение заболевания было благоприятным, с исчезновением головной боли и других сопутствующих симптомов. Таким образом, больной был выставлен следующий клинический диагноз: 7.2.1. Головная боль в рамках постпункционного синдрома, осложненного двусторонними субдуральными гематомами.
Позднее, 06.05.14, через 3 мес, на контрольном осмотре больная не предъявляла жалоб на головные боли, а по данным контрольной МРТ головного мозга после болюсного введения гадолиниевого контрастного вещества (рис. 3) 
Патофизиология ППС. Циркуляция ЦСЖ осуществляется от хориоидального сплетения боковых желудочков по направлению к субарахноидальному пространству через цистерны основания и конвекситальные борозды, резорбируется в венозную систему на уровне грануляций паутинной оболочки (пахионовы грануляции) через механизм клапанной системы. Очень небольшое количество ЦСЖ резорбируется в сосудах головного мозга с помощью механизма диффузии.
Отверстие в твердой мозговой оболочке, образованное иглой, в случае медленного рубцевания ведет к вытеканию ЦСЖ в эпидуральное пространство [12]. Эта утечка может спровоцировать дисбаланс между количеством продуцируемой и утерянной ЦСЖ, индуцируя внутричерепную гипотензию [13].
Внутричерепная гипотензия проявляется ортостатической головной болью, которая уменьшается в положении лежа. Боль вызвана опущением структур головного мозга, сопровождаемым ассоциированным натяжением структур, чувствительных к боли (оболочки головного мозга, венозные сплетения и артерии основания черепа) и расширением венозных сплетений для компенсации утраченного объема ЦСЖ. Согласно теории Монро—Келли [14] объемы полости черепа и головного мозга не изменяются и гиповолемия ЦСЖ компенсируется увеличением обьема сосудистого компонента [15]. Отек ствола мозга (вазогенный отек) связан с уменьшением венозного оттока из-за «стеноза» синуса (ампулы Галена, или правого синуса). Кохлеовестибулярные симптомы (шум в ушах, гипоакузия, головокружение) можно объяснить изменением давления эндолимфы, зависимой от объема, давления ЦСЖ [16]. Вовлечение черепных нервов, включая VI, обусловлено смещением головного мозга вниз [10].
Клиническая картина. Основным проявлением ППС служит необычная головная боль, которая устанавливается в первые 5 дней после пункции твердой мозговой оболочки [10, 17, 18]. Характер дебюта головной боли прогрессирующий или острый, иногда взрывного типа, как при громоподобной головной боли, что, однако, встречается реже. Локализация вариабельная, чаще затылочная, лобная, височная или орбитальная, может изменяться в процессе развития головной боли (у >50% больных) [6, 10]. Пациенты могут оставаться в вертикальном положении не более нескольких минут, а движения головы или проба Вальсальвы, кашель, дефекация, зевание, вероятнее всего, будут усиливать головную боль [19]. В 70—85% случаев головная боль ассоциирована с другими признаками или симптомами, непроизвольно усиливающимися в вертикальном положении пациента и уменьшающимися в положении лежа [10] (табл. 1). 
Изменение характера первичных головных болей, особенно потеря ортостатического компонента с развитием нарушений сознания, очагового дефицита или судорог, может быть вызвано сдавлением промежуточного мозга, обусловленным птозом мозжечка, гематомой или церебральным венозным тромбозом. Частота развития тяжелых осложнений при ППС остается неопределенной [10].
Критерии диагностики головной боли при ППС согласно Международной классификации головных болей ICHD-3 (2013) [18]:
A. Все головные боли, соответствующие критерию C.
B. Проведение пункции твердой мозговой оболочки.
C. Возникновение головной боли в первые 5 дней после проведения пункции.
D. Головная боль не соответствует другим диагностическим критериям ICHD-3.
Радиологическая клиническая картина. В случае ортостатической головной боли важно провести МРТ головного мозга или/и спинного мозга с болюсным контрастированием гадолинием для выявления осложнений ППС, ассоциированного с прямыми признаками внутричерепной гипотензии: вытекание ЦСЖ через отверстие в твердой мозговой оболочке [20], контрастирование мозговых оболочек, краниокаудальное смещение головного мозга, дающее эффект псевдо-Киари, субдуральная гематома или гигрома, уменьшение объема желудочков и расширение венозных синусов. Существует очень мало публикаций, посвященных МРТ при ППС, поэтому длительность возникновения и исчезновения осложнений в соответствии с клиническими проявлениями до сих пор не известна. R. Gordon и соавт. [20] сообщают об исчезновении накопления контрастного вещества в течение 2 нед после лечения ППС. Сканирование головного мозга с болюсным контрастированием не подтверждает ППС, но может выявить субдуральные накопления: субдуральная гематома, гигрома или тромбоз вен головного мозга (табл. 2). 
Неблагоприятные факторы и профилактика ППС. Риск развития ППС преобладает у подростков и молодых людей; частота его развития в 3—4 раза выше у пациентов в возрасте 20—29 лет, чем в возрасте 50—59 лет [10]. Как исключение ППС встречается у пожилых людей ( 60 лет) [22], а также у детей [23].
Наличие в анамнезе эпизода ППС считается фактором риска (ФР) повторного его появления после поясничной пункции [22]. ППС в 2 раза чаще встречается у женщин, чем у мужчин, особенно при наличии тревожных расстройств [9], низкой массе тела (ожирение является защитным фактором) [5, 24] и прешествующих первичных головных болях [8].
Стало очевидно, что определенные механические параметры инструментария и процедуры проведения поясничной пункции остаются очень важными и их несоблюдение может привести к возникновению ППС: большой калибр иглы марки G20/22, «острая» форма кончика, извлечение иглы без введения мандрена, большой объем эвакуированной жидкости и др. (табл. 3). 
В 1902 г. были опубликованы первые методы профилактики ППС, которые заключались в вынужденном положении пациента лежа первые 24 ч после проведения пункции [24, 25]. Этот факт вынужденного положения был опровергнут результатами контрольного исследования 1981 г., продемонстрировавшего полную неэффективность такого подхода [26].
Лечение ППС. По данным разных авторов, без специфического лечения 72% больных с ППС восстанавливаются в течение 7 дней без какого-либо вмешательствa [7], а по данным другим авторов, 82% больных — в течение 6 мес [27].
Пломбирование эпидурального пространства аутокровью (ПЭПА) или «пломбирование дуральной бреши» в настоящее время является самым эффективным методом лечения в случае неудачного консервативного лечения ППС. Его эффективность по сравнению с консервативным лечением продемонстрирована в ходе многих рандомизированных исследований [28, 29]. Эффективность ПЭПА варьирует, согласно проведенным исследованиям, в пределах 77—96%, а в случае неудачного проведенного первого ПЭПА (
.jpg)