последствия после операции на спинном мозге
Операции на спинном мозге: цены, виды, реабилитация и последствия
К категории особо повышенной сложности манипуляций на позвоночнике относят нейрохирургические вмешательства на спинном мозге (СМ). Цель хирургии уменьшить или полностью избавиться об боли и другого дискомфорта.
Показания к операции могут быть следующие: врожденные аномалии, травматические и дегенеративные нарушения, доброкачественные и злокачественные новообразования. Прежде чем назначить довольно серьезную операцию, специалистом тщательнейшим образом оценивается тяжесть клинического случая на основании данных визуализационной диагностики (МРТ, КТ, ангиографии и пр.) и результатов проведенных тестов на наличие неврологических расстройств (чувствительность, мышечная сила и др.).
Исход оперативного вмешательства напрямую зависит от запущенности болезни, профессионализма хирурга и качества послеоперационной реабилитации. Далеко не во всех клиниках, где делают операции на спинном мозге (видео процесса см. ниже), безупречно оперируют и восстанавливают пациентов. Во многих медучреждениях недопустимо высокий процент осложнений и отдаленных последствий, даже при отличной технической базе интраоперационного оборудования.
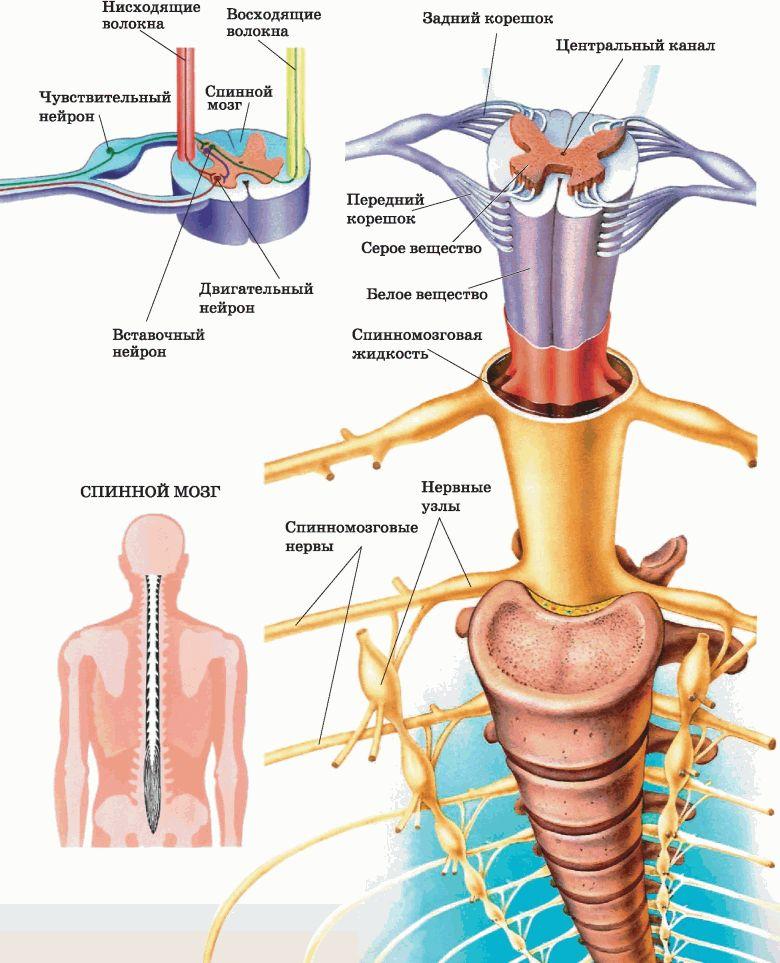
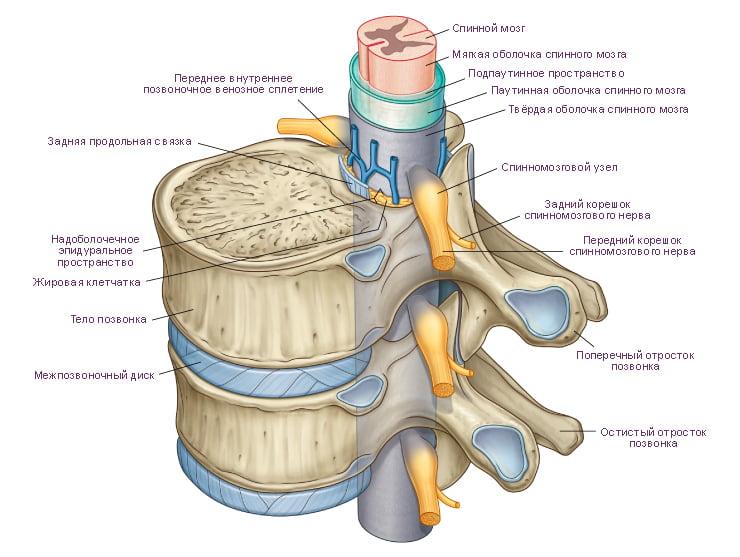
Важно понимать, что позвоночная система – это не просто комплекс костно-хрящевых элементов, но и вместилище спинного мозга, одного из главных центров нервной системы, обеспечивающего двигательные возможности конечностей и иннервацию внутренних органов. Малейшая ошибка хирурга в ходе оперативного сеанса, например, ненужное или некорректное пересечение артерий, травмирование инструментами здоровой ткани СМ или нервного корешка, может обездвижить пациента, поставить под угрозу его жизнь.
Операция фиксированного спинного мозга(высвобождение)
Это заболевание характеризуется неподвижностью спинного мозга, он оказывается зафиксированным к позвоночнику. В норме СМ должен быть в меру мобильным в момент движений, что позволяет ему уберечься от травм и различного рода повреждений. В подавляющем количестве случаев спинной мозг «привязан» к позвоночному столбу в нижнем отделе спины, то есть в пояснично-крестцовой части.
Остеоневральный недуг преимущественно является врожденным пороком развития, выявляется чаще у детей среднего дошкольного возраста. Первые неврологические, функциональные, кожные признаки у 80% детей определяются в районе 4-5 лет. Синдром наиболее тяжело протекает у взрослого человека, чем у ребенка, так как у взрослых нагрузка на хребет значительно выше. Симптоматика имеет склонность к интенсивному нарастанию, и последствия, к которым может быстро привести заболевание, довольно тяжелые:
Основное лечение – хирургическое вмешательство по устранению аномальной фиксации спинного мозга с целью оптимизации его структурно-функционального состояния и достижения регресса сформировавшихся на фоне болезни расстройств. В качестве базовых приемов выделяют эксцизию терминальной нити, разъединение всех спаек на соответствующем участке с артропластической реконструкцией нормальной анатомии позвоночника, укорачивающую вертебротомию.
Результаты хирургии прямо зависят от срока проведенной операции. Доказано клинически, что чем раньше пациента прооперируют, тем выше шансы на благополучный исход. Хороших результатов при раннем оперировании достигают порядка 90% пациентов. Некоторым прооперированным больным (10%) по причине повторной фиксации требуется провести спустя определенное время еще одно вмешательство.
По мнению большинства врачей, хирургию нужно делать даже при отсутствии или легкой степени неврологических симптомов, не дожидаясь их появления либо рецидивирующего нарастания. Новорожденным с фиксированным спинным мозгом тоже рекомендована операция.
Операция при астроцитоме спинного мозга
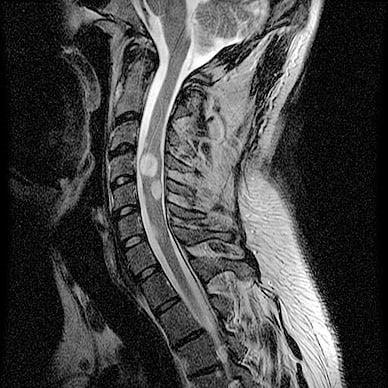
Астроцитома – одна из самых распространенных опухолей из группы глиом, образованная внутри спинного мозга нейроэпителиальными клетками (астроцитами) атипичного роста. Это – первичное заболевание, которое может иметь доброкачественную или злокачественную природу. По статистике, мужской пол в 1,5 раза чаще, чем женский, подвержен данной патологии. Астроцитарные глиомы в большинстве своем формируются в шейной и шейно-грудной зоне. Чаще поражают детскую категорию пациентов младшего и среднего возраста.
Астроцитома на срезе МРТ.
При глиоме любого типа вопросы по удалению, при глиобластоме аналогично, решается на основании конкретизированных данных: подтипа, локализации, степени новообразования, возраста и состояния здоровья человека. В настоящее время усовершенствованные нейрохирургические разработки позволяют подобного вида опухоли благополучно ликвидировать, однако светлые перспективы возможны исключительно при раннем их обнаружении и своевременном лечении.
На 1-2 стадии образование имеет четкую границу от здоровой ткани, поэтому он легко распознается и спокойно может быть удален радикально с минимальным риском развития рецидива в отдаленный послеоперационный период. С каждой последующей стадией рост инфильтрации и инвазия новообразования прогрессируют, что существенно усугубляет прогнозы на излечение и продление жизни человека.
Лечение базируется на микрохирургической операции с нейронавигацией по полной или частичной резекции глиомы с дальнейшим проведением сеансов радиотерапии. На последних стадиях при операбельности опухоли изначально назначается курс лучевой терапии, чтобы достичь максимально возможного отграничения опухолевой ткани от здоровых структур, и лишь потом приступают к операционной части лечения. Химиотерапия при данном диагнозе практически не используются.
Для клиники астроцитом характерны локальная боль, искривление позвоночника, угнетение моторики, вынужденное положение головы, выступающее для пациента как необходимость для снижения болезненных явлений.
Эпендимома спинного мозга: последствия, операция
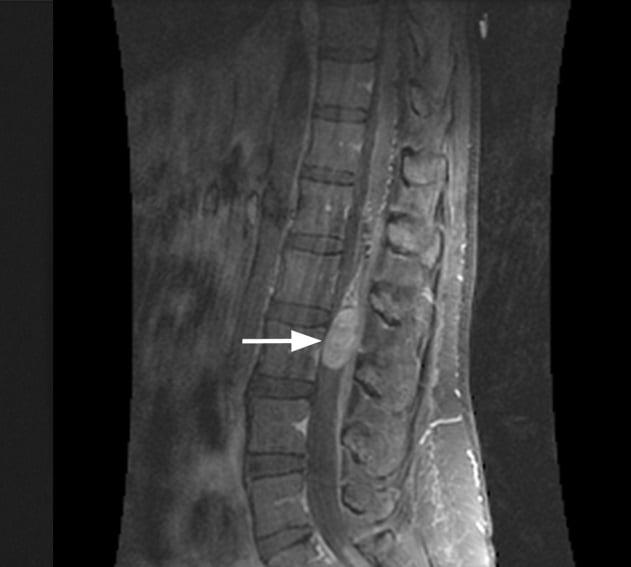
Эпендимома является интрамедуллярной опухолью спинного мозга, гистологически она преимущественно доброкачественной формы, но может в редких случаях и метастазировать. Опухоль формируется из эпендимоцитов – глиальных клеток, которые выстилают центральный канал СМ, расположенный в сером веществе. Частота заболеваемости составляет 1-2 случая на 1 млн. человек, наиболее распространена у пациентов мужского пола. Чаще всего диагностируется у маленьких детей, мальчиков, причем основной зоной локализации выступает конечный отдел спинного мозга. Опухолевая структура сдавливает здоровые материи мозга, нарушает нормальную циркуляцию ликвора, вследствие чего развиваются признаки неврологического дефицита:
Чем больше в размерах увеличено новообразование, тем агрессивнее степень выраженности симптомов. Липома конуса и другие патологии позвоночника в пояснично-крестцовой зоне проявляются идентично. Поэтому предельно значимо для определения верной и эффективной тактики лечения пациента правильно дифференцировать истинную болезнь от заболеваний, которые имеют аналогичную специфику симптомов. Магниторезонансная, радионуклидная диагностика, ликвородинамические пробы, биохимические анализы крови позволяют точно поставить диагноз.
После получения положительного ответа диагностики на наличие эпендимомы, в безотлагательном порядке начинают лечение. Единственный способ борьбы с данным заболеванием – это оперативное вмешательство. Заключается оно в использовании метода декомпрессии (ламинэктомии) для открытия доступа к проблемному участку с последующим вскрытием (миелотомией) спинного мозга и как можно более радикальным иссечением дефектной ткани под контролем микроскопа и интраоперационной ультрасонографии. После операции рекомендуются сеансы лучевой терапией с целью предупреждения рецидива.
Поскольку для благоприятного прогноза чрезвычайно важно добиться полного удаления аномального разрастания в спинном мозге, лучше не откладывать оперативное вмешательство. Резецировать эпендимому полноценно и без остатка получается в раннем периоде ее развития. Когда она серьезно расширит свои объемы и дислокацию, полное ее удаление практически сделать нереально. Без непоправимой травматизации жизненно важных структур ЦНС при тяжелых и запущенных эпендимомах можно произвести только субтотальную резекцию или же ограничиться лишь паллиативным лечением.
Реабилитация после операции на спинном мозге
От того, насколько адекватным и полноценным будет послеоперационная реабилитация, всецело зависит окончательный результат функционального восстановления больного. Первую медицинскую помощь пациент получает еще будучи в стационаре, дальше ему следует продолжить восстановление в отделении реабилитации или в специализированном центре по данному профилю. Восстановление после спинальных операций – длительный процесс, в целом он продолжается 12 месяцев. Из них не менее 3 месяцев человек нуждается в тщательном контроле со стороны врачей.
Восстановительная терапия складывается из 3 этапов, каждый из которых включает в себя свои задачи и комплекс лечебных мер.
Неважно, учитывала ли операция лечение спастичности после перенесенной травмы, удаление опухоли или другую лечебную цель, без точного соблюдения специального оздоровительного плана положительная динамика будет невозможна.
Реабилитация состоит из:
Цена операции на спинном мозге
Нейрохирургическая процедура на главнейшем органе центральной нервной системы, расположенном в позвоночном канале, относится к высокотехнологичному типу терапии повышенной сложности. Цены на данную категорию медицинской помощи достаточно высокие. Наиболее точную сумму вам назовут в ходе консультации и изучения конкретно вашего диагноза в избранном вами медучреждении. Для первого же знакомства с примерными российскими ценами на распространенные медуслуги можете воспользоваться данными из нашей таблицы.
Удаление опухолей позвоночника и спинного мозга
Периодическая боль в спине – это распространенная проблема. Большинство случаев возникновения боли является результатом обычных нагрузок и растяжений или дегенеративных изменений, появляющихся с возрастом. Но иногда причиной боли может стать спинальная опухоль – злокачественное или доброкачественное новообразование, развивающееся в спинном мозге, его оболочках или в костях позвоночника.
В большинстве органов доброкачественные опухоли не представляют большой опасности. Но в отношении спинного мозга все может происходить по-другому. Спинальная опухоль или любая разновидность новообразования может поражать нервы, что приводит к появлению боли, неврологическим нарушениям, а иногда и к параличу.
Спинальная опухоль, злокачественная или доброкачественная, может угрожать жизни и вызывать инвалидность. Однако достижения в лечении спинальных опухолей предлагают варианты лечения, ранее не доступные для пациентов с таким заболеванием.
Симптомы
Боль в спине, является самым распространенным симптомом как доброкачественной, так и злокачественной спинальной опухоли. Боль часто может усиливаться по ночам или при пробуждении. Она также может распространяться через позвоночник к бедрам, ногам, ступням или рукам и может усиливаться со временем, несмотря на лечение.
В зависимости от локализации и типа опухоли могут развиваться другие признаки и симптомы, особенно в процессе роста и воздействия злокачественной опухоли на спинной мозг или на нервные корешки, на кровеносные сосуды или кости позвоночника.
Спинальные опухоли прогрессируют с различной скоростью. В целом, злокачественные опухоли растут быстро, в то время как доброкачественные опухоли могут развиваться медленно, иногда существуя по нескольку лет до появления проблем.
Разновидности спинальных опухолей
Эпидуральные опухоли
Большинство опухолей, поражающих позвонки, распространяются (распространяют метастазы) на позвоночник из другого места организма, часто из простаты, молочной железы, легкого или почек. Хотя первичный рак обычно диагностируется до развития значительных проблем, связанных со спиной, боль в спине может быть первым симптомом заболевания у пациентов с метастазирующими спинальными опухолями.
Раковые опухоли, берущие начало в костях позвоночника – менее распространенное явление. К ним относятся остеосаркомы (остеогенные саркомы), самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей. Множественная миелома – это раковое заболевание костного мозга – пористой внутренней части кости, которая продуцирует кровяные клетки – наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника (сколиоз) и неврологические нарушения.
Субдуральные опухоли
Эти опухоли развиваются в твердой мозговой оболочке спинного мозга (менингиомы), в нервных корешках, выходящих из спинного мозга (шванномы и нейрофибромы) или у основания спинного мозга (эпендимомы). Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать. Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные. Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Интрамедуллярные опухоли
Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами ( чаще всего они развиваются у детей и подростков) или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых. Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Когда следует обращаться к врачу
Чаще боли в спине не связаны со спинальной опухолью. Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств. Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Обследование и постановка диагноза
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний. По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование. При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже исследований, чтобы подтвердить диагноз и выявить расположение опухоли:
Магнитно-резонансная томография (МРТ). Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография (КТ). Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли. Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить.
Компьютерная томография (КТ). Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника. Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Миелография. При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество. Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ. Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Биопсия. Единственный способ определить, является ли опухоль доброкачественной или злокачественной – это исследовать небольшой образец ткани (биопсия) под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли. Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
Лечение
В идеале цель лечения спинальной опухоли – это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов. Врачи должны учитывать возраст пациента, общее состояние здоровья, разновидность опухоли, является ли она первичной или распространилась в позвоночник из других органов (метастазировала).
Варианты лечения для большинства спинальных опухолей включают:
Операция
Часто это первый шаг в лечении опухоли, которую можно удалить с приемлемым риском поражения нервов.
Новые методы и инструменты позволяют нейрохирургам находить доступ к опухолям, которые ранее были недоступны. Мощные микроскопы, используемые в микрохирургии, делают возможной дифференциацию между опухолью и здоровой тканью. Врачи могут исследовать различные нервы во время операции с помощью электродов, что уменьшает возможность неврологического поражения. В некоторых случаях врачи могут использовать ультразвуковой аспиратор — прибор, который ультразвуком разрушает опухоль и удаляет оставшиеся фрагменты.
Даже учитывая современные достижения в лечении опухолей, не все они могут быть удалены полностью. Хирургическое удаление – это лучший вариант для многих интрамедуллярных и субдуральных опухолей, но крупные эпендимомы, расположенные в конечном отделе позвоночника, бывает невозможно удалить из-за большого количества нервов, находящихся в этой области. И хотя доброкачественные опухоли в позвонках обычно можно удалить полностью, метастазирующие опухоли обычно не являются операбельными.
Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани.
Лучевая терапия
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Химиотерапия
Реабилитация после удаления опухоли спиного мозга
Период реабилитации после операции на спинном мозге (например, при удалении опухоли) начинается с момента перемещения больного в реанимацию и заканчивается после нормализации обычного образа жизни.
Комплексное восстановление необходимо для того, чтобы пациенту вернулись:
Восстановительные программы разрабатываются опытными врачами-реабилитологами с учетом самочувствия пациента, особенностей и масштаба хирургических манипуляций. Восстанавливаться после операций на спинном мозге лучше не дома, а в специальных санаториях и лечебно-реабилитационных центрах.
Периоды реабилитации: цели, терапия, длительность
На каждом этапе реабилитации используются разные лечебно-оздоровительные методики с разными сроками:
Ранний период составляет 1-2 недели. Основные цели — снять отечность и болевые ощущения, предупредить возникновение осложнений, ускорить заживление раны. Первые дни необходимо соблюдать постельный режим, принимать антибиотики и нейрометаболические препараты, обрабатывать операционный шов. Обязательные действия: ношение корсета, дыхательная гимнастика, щадящая ЛФК.
Основные услуги клиники доктора Завалишина:
Поздний период реабилитации длится до 2,5 месяцев. За это время укрепляется связочно-мышечный аппарат, восстанавливаются функции позвоночника, пациент постепенно возвращается к обычной жизни. Медикаментозное лечение назначается только при необходимости, показана лечебная гимнастика, физиотерапия, специальные занятия в бассейне. При активных действиях возможно ношение корсета.
Отсроченный период может продолжаться до 9 месяцев (сроки определяются индивидуально). Особое внимание уделяется укреплению организма, полному возобновлению жизнедеятельности, профилактике рецидивов. План мероприятий состоит из ЛФК, аквагимнастики, мануальной терапии, минеральных ванн и грязелечения.
Реабилитация дополняется санаторно-курортным лечением, которое желательно проходить раз в год. Если процесс восстановления по каким-то причинам пошел не так, как планировалось, и не дал ожидаемых результатов, больной направляется на медицинскую экспертизу. Имея на руках данные обследования и анализы, специалист принимает решение о схеме дальнейших действий.
Почему правильная реабилитация — это важно?
Спинной мозг выполняет 2 функции: проводниковую и рефлекторную. В первом случае речь идет о движении нервных импульсов к головному мозгу и передаче команд от головного мозга к рабочим органам. Рефлекторная же функция позволяет выполнять простейшие двигательные рефлексы.
При непрофессиональном хирургическом вмешательстве, нарушении правил реабилитации, получении травм перечисленные функции не выполняются или выполняются не на 100%. Последствия могут быть двух типов:
физиологические (нарушение двигательных функций, изменений функций органов таза, возможен даже паралич нижних или верхних конечностей);
психосоциальные (дискомфорт, утрата интереса к жизни, депрессия, медленная адаптация к новым условиям жизни, ощущение бесполезности для окружающих).
Трудно сказать, какое из последствий более опасное для человека, но этап восстановления после операции обязательно должен сопровождаться психологической реабилитацией. Помощь квалифицированного психолога позволят сохранить оптимизм, более стойко перенести болезненные ощущения, усилить вовлеченность пациента в реабилитационный процесс, подстроиться под условия жизни с необратимыми физиологическими изменениями.
Где лучше пройти реабилитацию?
Перед тем, как начнется операция на спинном мозге, больному или родственникам нужно сразу определиться с местом реабилитации. Все это можно обсудить со своим нейрохирургом. Это может быть санаторий, специализированный центр или дневной стационар в больнице. Каждый вариант имеет свои преимущества и недостатки:
Немаловажным фактором быстрого восстановления является также правильная диета. В санатории, больнице или медицинском центре должен быть специалист, который разработает специально для вас принципы питания. В некоторых случаях придерживаться диеты необходимо и после окончания реабилитационного периода. Все это обязательно должны учитывать и рассказывать вам специалисты, которые будут с вами в этот важный период.
Последствия после операции на спинном мозге
Из всех опухолей центральной нервной системы на опухоли спинного мозга приходится от 1,4 % до 10 % [1, 2, 3, 4, 8]. Оперируя опухоль спинного мозга, хирург всегда стремится провести его декомпрессию, тотально удалить новообразование и, по возможности, избежать развития нового неврологического дефицита. Но нередко оперативные вмешательства по поводу спинальных опухолей, в связи с их анатомической локализацией и распространенностью представляют серьезную сложность для их удаления. Это приводит к повышенному числу интра- и послеоперационных осложнений, купирование которых увеличивает послеоперационный койко-день, требует серьезных экономических затрат и ухудшает качество жизни больных. Всё это обуславливает актуальность и большое социальное значение данной проблемы [2]. У длительно живущих пациентов, перенесших операцию по резекции опухоли спинного мозга, понятие «качества жизни» выходит на первое место, а усугубление или появление нового сенсомоторного дефицита драматическим образом влияет на физическое и моральное состояние оперированных. Поэтому, чрезвычайно важным является клинический и функциональный статус, в котором пациент окажется в результате лечения после операции. Появление после операции грубого тетрапареза или тетраплегии в ряде случаев в послеоперационном периоде из-за присоединения интеркуррентных заболеваний может вести и к гибели больного [3].
Все это обосновывает проведение анализа возникающих осложнений при резекции опухолей спинного мозга и побудительной основой для разработки более щадящих методов их удаления и, возможно, изменения тактики лечения и, в конечном счете, для уменьшения частоты их развития [1, 5, 6, 9].
Цель работы. Изучить характер, структуру и частоту осложнений, возникающих после удаления опухолей спинного мозга.
Материалы и методы исследования
Всего за последние 13 лет (2000-2012 г.г.) в клинике нейрохирургии Новосибирского НИИТО получили хирургическое лечение 467 больных с опухолями спинного мозга, из них 356 человек имели экстрамедуллярные опухоли и 111 – интрамедуллярные новообразования. Использованы клинические, неврологические электрофизиологические (интраоперационный контроль ССВП), радиологические (МСКТ, МР-визуализация, в том числе, с контрастными методиками и сосудистыми программами, рентгенологические), лабораторные методы диагностики.
Математико-статистический анализ полученных результатов выполнен методами описательной, параметрической и непараметрической статистики с использованием стандартного пакета программ «STATISTICA 7.0 for Windows XP» для персональных компьютеров с использованием специализированных руководств (Ю.Н. Тюрин, А.А. Макарова, 1995; Медик В.А., Токмачев М.С., Фишман Б.Б., 2001; Зайцев В.М., Лифляндский В.Г., Маринкин В.И., 2003; Калиниченко А.В., Чебыкин Д.В., Аверьянова Т.А., 2006). Сравнение вариационных рядов осуществлялось с помощью параметрических критериев и непараметрических: c2 – критерия знаков для малых по объему выборок, F – критерия точного метода Фишера, t – критерия Стьюдента.
Результаты исследования и их обсуждение
Все возникшие осложнения после удаления опухолей спинного мозга классифицированы нами следующим образом:
1. По времени возникновения:
А. Интраоперационные осложнения.
Б. Ранние – до 1 месяца с момента проведения операции.
В. Поздние – спустя 1 месяц после оперативного вмешательства.
2. Осложнения со стороны спинного мозга:
А. Неврологические нарушения.
Б. Отек спинного мозга.
3. Осложнения неинфекционного характера области хирургического вмешательства:
А. Послеоперационная ликворея.
В. Гематомы позвоночного канала в зоне оперативного вмешательства.
С. Формирование ликворных кист в эпидуральном и межмышечном пространстве (псевдомиелорадикулоцелле).
4. Осложнения области хирургического вмешательства инфекционного характера:
А. Поверхностная инфекция разреза.
Б. Глубокая инфекция разреза.
5. Гнойные инфекционные осложнения со стороны центральной нервной системы
А. Гнойные менингиты.
В. Гнойные менинго-энцефалиты.
6. Экстрамедуллярные осложнения:
А. Воздушная венозная эмболия.
Б. Тромбэмболия легочной артерии.
В. Назокоминальная пневмония.
Г. Трофические нарушения (пролежни).
Е. Инфекция мочевыделительной системы.
7. Осложнения со стороны позвоночника (ортопедические осложнения):
В. Функциональная нестабильность.
Интраоперационные осложнения при удалении новообразований спинного мозга были представлены только венозной воздушной эмболией (ВВЭ). Она по своему характеру не была массивной и диагностирована во время операции у 10 из 135 больных, оперированных в положении «сидя», что составило 7,4 %, а среди всех 467 пациентов – в 2,1 % случаев.
Основное количество осложнений после резекции первичных опухолей спинного мозга развилось в раннем послеоперационном периоде, частота их встречаемости составила 34,3 % (160 случаев). Из них основное количество (n = 154) носило легкий характер и лишь 6 (1,3 %) явились причиной летального исхода.
В позднем послеоперационном периоде встречались два вида осложнений – формирования ликворных кист в эпидуральном и межмышечном пространстве (пссевдомиелорадикулоцелле) и различные деформации позвоночника. Они диагностированы у 48 (10,3 %) оперированных.
Осложнения со стороны спинного мозга. Проведен анализ неврологических нарушений, возникающих после удаления первичных новообразований спинного мозга у 234 человек (6 детей – 2,6 %, 228 взрослых – 97,4 %). 89 (38 %) имели интрамедуллярные, 145 (97,4 %) – экстрамедуллярные опухоли. Для оценки возникающих после операции нарушений функции спинного мозга исследовался в динамике неврологический статус пациента и его функциональное состояние по Евзикову Г.Ю. (2002) и по шкале Mc-Cormick P.C. (1990).
Как при экстра, так и интрамедуллярных новообразованиях развитие неврологических осложнений в послеоперационном периоде зависели в первую очередь от исходного функционального состояния больного, локализации, гистологической структуры опухоли и степени поражения спинного мозга. Наиболее часто эти осложнения развивались у больных с опухолью злокачественного характера в шейном отделе спинного мозга с исходно выраженным неврологическим дефицитом. Наибольшее и статистически достоверное количество неудовлетворительных функциональных результатов получено у пациентов в фазе частичного и полного поперечного поражения спинного мозга, по сравнению с ирритативной фазой заболевания. Частота неудовлетворительных функциональных исходов операций у пациентов старше 60 лет была также статистически достоверно выше. У больных после удаления экстрамедуллярных опухолей грубые неврологические нарушения в раннем послеоперационном периоде составили 5,9 %. Большая часть возникающей вновь и углубляющейся после операции неврологической симптоматики носит обратимый характер.
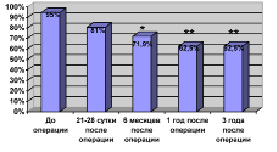
У пациентов с интрамедуллярными опухолями уже через 6 месяцев после проведенной операции у достоверно меньшего количества больных определяются чувствительные расстройства (F = 1,75), а через 1 и 3 года достоверность этих различий возрастает еще больше (F = 2,45; F = 2,01) – рис. 2, А. У этой группы оперированных через 6 месяцев и 1 год после хирургического лечения, по сравнению с дооперационным уровнем и перед выпиской, отмечался статистически достоверный регресс двигательных расстройств у большего числа пациентов (F = 1,67; F = 2,53) – рис. 1.
Рис. 1. Динамика двигательных нарушений у больных с ИМО. Примечание: * – различия достоверны
У них же через 1 год после хирургического лечения пациенты 2 и 3 функциональных классов по шкале Mc-Cormick P.C. (1990 г.) встречались достоверно чаще – 41,8 % – F = 2,47 и 28,6 % случаев – F = 1,98. Риск развития серьезных необратимых неврологических осложнений после радикального удаления интрамедуллярных опухолей в нашей серии составил 9 %. Большая часть возникающей в послеоперационном периоде неврологической симптоматики является обратимой.
Имеющийся отек спинного мозга после удаления опухолей на верхне-шейном уровне нередко прогрессирует, что значительно усугубляет клиническую картину заболевания и осложняет течение послеоперационного периода. Клиническое его прогрессирование проявляется появлением на 2-5 сутки бульбарных симптомов в виде нарушения глотания, а затем расстройствами сознания больного вплоть до комы. Восходящий отек спинного мозга у наших больных с опухолями шейного отдела диагностирован у 3 человек (0,6 %).
Неинфекционные осложнения области хирургического вмешательства. Осложнения неинфекционного характера наблюдались в раннем и позднем после операционном периоде у 31 больного, что составило 6,6 %. Из них наиболее часто встречалась послеоперационная ликворея. Она диагностирована в 6 % случаев (у 28 из 467 больных) от общего числа всех больных с опухолями спинного мозга. Это потребовало установки больным наружного люмбального дренажа на 7-11 суток и наложения на кожу в зоне ликвореи дополнительных герметизирующих швов. Такая тактика позволила без дополнительного оперативного вмешательства купировать возникшие осложнения. Ранее проведенная лучевая терапия на область частично удаленной опухоли значительно повышает риск развития послеоперационной ликвореи. Так, например, из 6 больных, оперированных нами повторно в связи с продолженным ростом экстра-интрамедуллярных опухолей и ранее проведенной лучевой терапией, у 2 (33 %) она развилась в раннем послеоперационном периоде
У 1 (0,2 %) человека в зоне оперативного вмешательства диагностирована клинически и по данным МРТ спинного мозга эпидуральная гематома, вызывающая компрессию спинного мозга. Проведенная операция, направленная на удаление гематомы привела к регрессу вновь возникшей неврологической симптоматики.
Формирование ликворных кист в эпидуральном и межмышечном пространстве (пссевдомиелорадикулоцелле) в большинстве случаев происходило у больных с послеоперационной упорной ликвореей. Данный вид осложнений отмечен в позднем послеоперационном периоде у больных в результате не герметичности твердой мозговой оболочки в зоне оперативного вмешательства у 11 больных (2,3 %).
Размер псевдомиелорадикулоцелле колебался от небольших до значительных размеров (от 25 до 150 мл). Ни у одного больного они не вызывали сдавление спинного мозга и не усугубляли неврологическую симптоматику. Но у 3 из 11 явились причиной развития поздней ликвореи, которая купирована нами хирургическим путем. Всем им проведена пластика ликворного свища путем герметизации ТМО гомотрасплантатом с использованием медицинского клея, тахокомба и послойного ушивания мягких тканей с установкой наружнего эндолюмбального катетера на срок 10-12 дней (рис. 2).
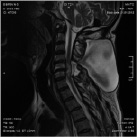
Рис. 2. МРТ спинного мозга больной с псевдомиелорадикулдоцелле: А, Б – до операции. В – послеоперационный МРТ контроль
Инфекционные осложнения области хирургического вмешательства. Осложнения подобного характера встретились у 9 оперированных – в 1,9 % случаев. Инфекционные осложнения области хирургического вмешательства в виде поверхностного либо глубокого нагноения послеоперационной раны возникли у 7 больных, что составило 1,5 % от всех оперируемых больных. Поверхностные нагноения купированы путем предварительной местной санации ран, а затем наложением вторичных швов на кожу. Глубокое нагноение операционной раны возникло у 1 человека (0,2 %). Оно потребовало раскрытие и санацию раны до твердой мозговой оболочки с эвакуацией нагноившейся гематомы и наложением вторичных швов.
Инфекционные осложнения со стороны центральной нервной системы в виде гнойного менингита отмечено у 1 (0,2 %) больного с экстрамедуллярной опухолью. Оно купировано местным и парентеральным введение антибиотиков.
Экстрамедуллярные осложнения. Данные осложнения в нашей серии наблюдений суммарно диагностированы 115 раз. Это связано с тем, что у 20 пациентов их развивалось по 2, а у 15 оперированных – по 3 в виде негрубых нарушений со стороны дыхательной, желудочно-кишечной и мочеиспускательной систем. В итоге 115 осложнений возникло у 65 (13,9 %) человек.
Экстрамедуллярные осложнения были представлены в большинстве своем дисфункцией желудочно-кишечного тракта. Интестинальная недостаточность проявлялась в виде динамической кишечной непроходимости. Она наблюдаются у 9 % пациентов (у 42 из 467). Для устранения динамической кишечной непроходимости использовали метоклопрамид, слабительные средства, гипертонические клизмы с одновременной стимуляцией кишечника прозерином или убретидом. В атонической стадии противопоказано введение газоотводной трубки. По мере восстановления перистальтики стимуляцию с помощью клизм заменяют применением свечей.
На втором месте по частоте встречаемости были назокоминальные инфекции. У больных с опухолями спинного мозга в первую очередь с интрамедуллярными на шейном уровне нередко наблюдаются выраженные нарушения функции дыхания, которые могут усугубляться после операции. Это приводит к ухудшению, а нередко и к выключению грудного дыхания с резким уменьшением легочной вентиляции, ателектазам и на фоне нарушения дренажной функции бронхов к развитию пневмонии. Послеоперационные бронхо-легочные осложнения при хирургическом лечении опухолей спинного мозга относятся к одним из наиболее частых. Частота послеоперационных пневмоний, по данным спинальной клиники Института нейрохирургии им. акад. А.П. Ромоданова, в различные годы колебалась от 7 % до 12 %. По нашим данным частота развития пневмонии составила 4 % (у 18 из 467 больных) и развивалась она только у больных с опухолями шейного отдела спинного мозга с исходным грубым неврологическим дефицитом. Но ни в одном случае данное осложнение не явилось причиной летального исхода.
Наиболее часто трофические нарушения в виде пролежней у наших больных развивались на фоне грубой неврологической симптоматики при поражении интрамедуллярной опухолью шейного отдела спинного мозга. Такие осложнения возникли у 7 больных, что составило 1,5 % от общего числа пациентов. Согласно классификации Когана 4 человека имели поверхностные пролежни в виде мацерации кожных покровов в стадии первичной реакции в области крестца, у 3-х имелись глубокие пролежни в некротической стадии.
Наличие у больных нескольких очагов инфекции в виде пневмонии, пролежней нередко приводит к развитию сепсиса. Из всех оперированных сепсис диагностирован у 3 (0,6 %) человек со злокачественными интрамедуллярными опухолями на шейном уровне на фоне двусторонней пневмонии и пролежней.
Венозная воздушная эмболия (ВВЭ). Частота встречаемости ВВЭ в нашей серии, состоящей из 135 больных с опухолями на уровне шейного и верхне-грудного отделов позвоночника, оперированных сидя, составила 7,4 % (у 10 их 135 больных). Она не носила массивный характер, летальных исходов от развившейся ВВЭ ни в одном случае не было.
Тромбоэмболия легочных артерий (ТЭЛА). В нашей серии больных, несмотря на использование нами отработанной в Институте им. Н.Н. Бурденко комплексной профилактики, ТЭЛА развилась в 1,4 % случаев (7 из 467 человек). При этом причиной летального исхода ТЭЛА явилась у 3 из 467 пациентов, что составило 0,6 %.
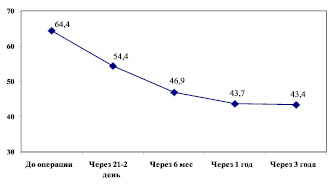
Инфекция мочевыводящих путей. У 64,4 % у наших больных, особенно с интрамедуллярными опухолями, уже до операции имелась дисфункция тазовых органов в виде нарушения мочеиспускания (рис. 3). Им проводилась периодическая катетеризация мочевого пузыря. Всем им и больным, у которых не наступало быстрое восстановление самостоятельного мочеиспускания, проводили продолжительную катетеризацию мочевого пузыря катетером Фолея. При восстановлении позывов на мочеиспускания предпочтение отдавали периодической катетеризации. В этой ситуации на фоне сохраняющейся дисфункции мочевого пузыря, несмотря на профилактику циститов, последние в нашей серии больных диагностированы у 25 человек – 5,4 % от общего числа больных.
Рис. 3. Нарушения функции тазовых органов у больных с интрамедуллярными опухолями в динамике
Операции по поводу опухолей спинного мозга при сочетании ряда неблагоприятных факторов могут заканчиваться летальным исходом. Всего в представленной нами хирургической серии в раннем послеоперационном периоде умерло 6 из 467 больных, что составило 1,3 %. Причиной летального исхода явились осложнения в виде ТЭЛА (50 %) и восходящий отек спинного мозга (50 %). 3 человека имеющие интрамедуллярные опухоли на верхне-шейном уровне и погибли от восходящего отека на бульбарные отделы ствола головного мозга. У остальных 3-х опухоли локализовались в шейном (1) и у 2-х в грудном отделах позвоночника.
Осложнения со стороны позвоночника (ортопедические осложнения). Деформации позвоночника, как, например, сколиоз или, чаще, кифоз различной степени тяжести наблюдались в нашей хирургической серии больных у 37 из 467 пациентов (8 %). У детей после удаления интрамедуллярной опухоли осложнения в отдаленном послеоперационном периоде в виде сколиотической деформации возникли в 33 % случаев. Все они связаны с проведением расширенной ламинэктомии на шейно-грудном и грудопоясничном уровне, потребовавшейся для удаления распространенных интрамедуллярных опухолей на 5-7 позвонках.
Наши данные совпадают с литературными в том, что гемиламинэктомия, применяющаяся, при небольших, в основном экстрамедуллярных опухолях спинного мозга не подходят для интрамедуллярных опухолей, т.к. необходимо обнажение средней линии спинного мозга. Когда требуется обширная ламинэктомия или ламинотомия, рекомендуется сохранять одну заднюю дужку между каждым пятым или шестым позвонками. Для снижения травматичности операционных доступов к опухолям спинного мозга являются необходимо избегать повреждения межпозвонковых суставов, выполнять остеопластическую ламинотомию у детей с последующей иммобилизацией позвоночника как минимум на 4 месяца. Наряду с этим проводится ортопедический и радиологический контроль до окончания периода роста ребенка и отказ от назначения радиотерапии пациентам с доброкачественными интрамедуллярными опухолями. Ламинотомия проводится нами с использованием ультразвукового аппарата фирмы Misonix.
Для снижения травматичности операционных доступов к опухолям спинного мозга, по нашему мнению, также необходимо использовать микрохирургическую технику в сочетании с разработанными нами технологическими приемами лазерной хирургии на основе применения неодимового лазера. Сочетание данных технологий позволяет уменьшить травматичность операционных доступов и резецировать экстрамедуллярные опухоли только из геми- и интерламинарных доступов с сохранением суставных и остистых отростков позвонков. Наряду с этим, проведение ламинотомии и ламинопластики у взрослых позволяет в отдаленном периоде также уменьшать вероятность развития подобных деформаций.
Хирургическое лечение деформаций позвоночника осуществлялось путем: краниоцервикальной фиксации, проведения межтелового спондилодеза на нескольких уровнях, транспедикулярной и ламинарной фиксации позвоночного столба (рис. 4).
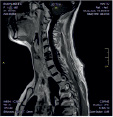
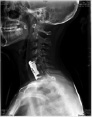
Рис. 4. Клинический примеры пациентов: А. – МРТ послеоперационный контроль пациента с экстрамедуллярной опухолью на шейном уровне («песочные часы») Б. Рентгенограмма шейного отдела позвоночника того же больного после проведенного переднего спондилодеза Ni-Ti и пластиной Atlantis; В. – Дооперационные МРТ изображения пациента с экстрамедуллярной опухоли корешков конского хвоста; Г. – Рентгенография позвоночника того же больного после удаления опухоли и транспедикулярной фиксации позвоночника на поясничном уровне
Заключение
Наибольшее количество осложнений после удаления опухолей спинного мозга развивается в раннем послеоперационном периоде (1 месяц с момента проведения операции).
Наиболее грозными осложнениями, часто приводящим в послеоперационном периоде больных к летальным исходам, является восходящий отек спинного мозга, развивающийся в 0,6 % и тромбэмболия легочных артерий, диагностированная в 1,4 % случаев.
Риск развития серьезных необратимых неврологических осложнений после радикального удаления интрамедуллярных опухолей составил 9 %. Грубые неврологические нарушения в раннем послеоперационном периоде после резекции экстрамедуллярных опухолей развиваются в 5,9 %. При этом большая часть возникающей вновь и углубляющейся после операции неврологической симптоматики носит обратимый характер.
Хирургическое лечение опухолей спинного мозга имеет минимальные риски развития общехирургических осложнений и не влияет на клинические результаты лечения больных и летальность.