противоотечные препараты при сотрясении мозга
Противоотечные препараты при сотрясении мозга
Объем, интенсивность и длительность консервативного лечения (КЛ) определяются тяжестью и видом ЧМТ, выраженностью отека мозга, внутричерепной гипертензии, нарушений микроциркуляции и ликворотока, а также наличием осложнений ЧМТ, особенностями преморбидного состояния и возрастом пострадавших. Ведущее значение для выбора тактики КЛ имеет оценка клинической формы ЧМТ, что определяет субстрат повреждения и тяжесть состояния больных.
СОТРЯСЕНИЕ ГОЛОВНОГО МОЗГА. Лечение направлено на снятие избыточных церебральных реакций и восстановление функциональной активности наиболее подверженных микродеформациям стволовых образований мозга.
Основные направления лечения сотрясения головного мозга при этом:
1) соблюдение постельного режима сроком на 1 неделю;
2) применение седативных (элениум, сибазон), гипосенсибилизирующих (димедрол, пипольфен), вегетотропных (платифиллин, беллоид) препаратов в обычных дозах перорально.
При выраженных вегетативных реакциях с целью улучшения церебральной микроциркуляции в/в вводят эуфиллин. Наблюдаемая при сотрясении мозга преходящая артериальная гипертензия, а также нарушения функции гемато-энцефалического барьера приводят к умеренному отеку мозга. В связи с этим оправдано применение в остром периоде дегидратирующих средств, главным образом, салуретиков (фуросемид, этакриновая кислота) по 1 таб. в утренние часы в течение 4—6 сут. с коррекцией возможного дефицита калия (диета, панангин). При нарушениях сна к отмеченным седативным препаратам добавляют диазепам, фенобарбитал. При сохраняющейся астении целесообразно использовать кофеин (2 мл 10% р-ра 2 раза в сут.) и другие психостимуляторы (аце-фен, сиднокарб, центедрин по 1 таб. утром и днем). В последующем для профилактики посттравматических остаточных явлений назначают ноо-тропил, пиридитол и другие ноотропы (В. Б. Карахан, Л. Б. Лихтерман, 1994).
Черепно-мозговые травмы: применение современных ноотропных препаратов в острый период и при лечении посттравматической энцефалопатии
Опубликовано в журнале:
«Русский врач» »» № 11 2005г.
Е.С. Чикина, В.В.Левин,
ОAО «Отечественные лекарства»
Черепно-мозговая травма (ЧМТ) относится к наиболее распространенным видам травматической патологии, ежегодно она регистрируется у 2—4 человек на 1000 жителей. Среди получивших травму преобладают дети и лица молодого возраста. Социально-экономическое значение ЧМТ велико: по данным МЗ РФ, в 2003 г. на каждых 200 работающих приходился 1 случай выдачи больничного листа в среднем на 9,6 дня [3]. Однако наиболее важны в социальном и экономическом отношении последствия ЧМТ, поскольку они могут приобретать хронический характер, ухудшая качество жизни пациента, снижая его трудоспособность и нередко приводя к стойкой инвалидизации. В 2000 г. около 70 тыс. взрослых (или 4,7 на 10 тыс. населения) и 17,6 тыс. детей (6,2 на 10 тыс. населения) были признаны инвалидами вследствие травм всех локализаций [4], при этом в общей структуре травматизма на долю нарушения функций ЦНС приходится до 30—40%, а в структуре причин инвалидности — 25—30% [7].
В зависимости от повреждения апоневроза, предотвращающего проникновение инфекции в полость черепа, выделяют закрытые и открытые ЧМТ, а закрытые ЧМТ, в свою очередь, подразделяют на сотрясение мозга, ушиб мозга различной степени тяжести, диффузное аксональное повреждение, сдавление головного мозга.
Прогноз при сотрясении и ушибе мозга легкой степени обычно благоприятный (при условии соблюдения пострадавшим рекомендованного режима и лечения). При ушибе мозга средней степени часто удается добиться полного восстановления трудовой и социальной активности. У ряда больных развиваются астенизация, головные боли, вегетососудистая дисфункция, нарушения статики, координации и другая неврологическая симптоматика.
При ушибе мозга тяжелой степени прогноз нередко неблагоприятный. Смертность достигает 15—30%. Среди выживших значительна инвалидизация, ведущими причинами которой являются психические расстройства, эпилептические припадки, грубые двигательные и речевые нарушения. Однако при адекватной тактике лечения, если отсутствуют отягчающие обстоятельства и осложнения, спустя 3—6 нед наблюдается регресс внутричерепной гипертензии, менингеальных симптомов, а также очаговой неврологической симптоматики [6].
При сдавлении мозга, как правило, требуется срочное хирургическое лечение; прогноз так же, как и при диффузном аксональном повреждении головного мозга, зависит от характера и степени повреждения жизненно важных структур мозга.
Таким образом, при ЧМТ весьма важно правильно лечить пациентов как в острый период, так и для коррекции последствий травмы. Одно из ведущих мест в лечении занимает медикаментозная терапия, направленная на предотвращение гипоксии мозга, улучшение обменных процессов, восстановление активной умственной деятельности, нормализацию эмоциональных и вегетативных проявлений.
Среди новых эффективных фармакологических ноотропных препаратов особое место занимает фенотропил, оказывающий выраженное ноотропное, антигипоксическое, психостимулирующее, антидепрессивное, вегетостабилизирующее, анксиолитическое, антиастеническое и противосудорожное действие [1]. Применение фенотропила у пациентов с ЧМТ изучалось в нескольких клинических исследованиях (табл. 1).
Таблица 1
ЭФФЕКТИВНОСТЬ ФЕНОТРОПИЛА У БОЛЬНЫХ С ЧМТ
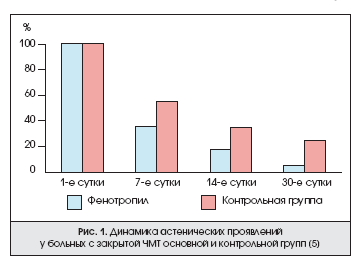
П.П.Калинский и соавт. [5] провели сравнительное изучение динамики астенических и вегетативных изменений у больных в остром периоде сотрясения головного мозга. Одна группа больных получала фенотропил в дозе 100 мг/сут (23 человека), другая — стандартную ноотропную терапию (20 человек). Курс лечения длился 1 мес, еженедельно состояние больных оценивалось с помощью ряда клинических шкал. 18 (78%) человек из основной группы уже после 1-х суток лечения фенотропилом в дозе 100 мг/сут субъективно отметили положительный эффект лечения. Они указали на «появившиеся ощущения прилива сил», уменьшение дневной сонливости и общей слабости. К 7-му дню терапии фенотропилом все пациенты отметили уменьшение астении, утомления, одновременно появилось чувство бодрости, активности, исчезла дневная сонливость, улучшился фон настроения. Незначительная головная боль сохранялась только у 8 (35%) человек. К этому же периоду у 11 (55%) человек 2-й группы, получавших стандартное лечение, сохранялись жалобы астенического характера и умеренные вегетативные проявления. К 14-му дню терапии только у 4 (17%) человек, принимавших фенотропил, сохранялись эпизодические жалобы астенического характера. К этому же периоду астенические проявления в контрольной группе оставались у 7 (35%) человек (рис. 1).
По результатам исследования авторами был сделан вывод, что фенотропил более эффективен, чем стандартная ноотропная терапия, при лечении астенического синдрома и вегетативных дисфункций в остром периоде легкой ЧМТ.
Самым частым последствием ЧМТ является хроническая посттравматическая энцефалопатия, которая нередко представляет собой динамический процесс с наклонностью к прогредиентному течению. К ведущим клиническим синдромам посттравматической энцефалопатии относят: 1) синдром неврологического дефицита; 2) синдром психических дисфункций (психоорганический); 3) синдром вегетативной дизрегуляции (вегетативно-дистонический); 4) астенический (астеноневротический) синдром; 5) синдром ликвородинамических нарушений; 6) эпилептический синдром. Хроническая посттравматическая энцефалопатия характеризуется главным образом астенизацией, диффузной головной болью («тяжелая голова»), головокружением, снижением памяти, расстройством сна, очаговой неврологической микросимптоматикой. При этом характерны трудности в сосредоточении внимания и выполнении интеллектуальных задач, эмоциональная лабильность, полиморфные проявления вегетативной дистонии, ипохондрия. После ЧМТ возможны посттравматическая деменция, развитие которой зависит от характера ЧМТ и возраста пациентов (чаще встречается у пожилых), а также депрессия [7]. По результатам экспериментальных исследований, у больных с посттравматическими депрессиями в отдаленном периоде локальный повреждающий фактор утрачивает свое определяющее значение и главную роль в патогенезе энцефалопатии начинают играть нозонеспецифические общемозговые реакции, одним из проявлений которых и является депрессия. При этом подтвердилась общность клинических, нейропсихологических и морфологических (лимбическая система) изменений при органических (вследствие закрытых среднелегких ЧМТ) и эндогенных депрессиях [2].
Вместе с тем известно, что ЧМТ способствует как более быстрому развитию алкогольной зависимости, так и большей злокачественности ее течения, что еще больше усугубляет клиническую картину посттравматической энцефалопатии. В связи с этим лечение больных с последствиями ЧМТ должно быть комплексным, влияющим на все ведущие синдромы посттравматической энцефалопатии.
Эффективность фенотропила при лечении последствий ЧМТ также изучалась в ряде исследований.
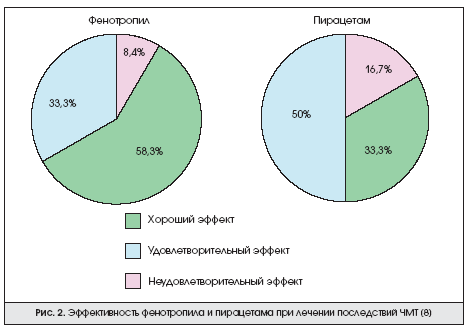
Так, М.М. Одинак и соавт. [8] изучали эффективность фенотропила при лечении последствий ЧМТ. Было обследовано 48 человек в возрасте от 19 до 50 лет с давностью ЧМТ от 1 до 10 лет. Ведущими клиническими синдромами были астенический, психоорганический, судорожный, ликвородинамические нарушения. Пациенты составили 2 группы по 24 человека; 1-я группа получала пирацетам по 400 мг 2 раза в день, 2-я группа — фенотропил по 50 и 100 мг дважды в день. Лечение продолжалось 30 дней. Эффективность лечения оценивалась на основании динамики микроочаговых симптомов, по субъективным ощущениям, по данным нейрокартирования и транскраниальной ультразвуковой допплерографии. По окончании курса лечения исследователи отметили более выраженный эффект фенотропила, особенно в дозе 100 мг: улучшение наступало уже на 3—4-й день и наиболее выраженным было у пациентов с астеническим синдромом. По субъективной оценке (рис. 2) также отмечен лучший эффект фенотропила. У пациентов с судорожным синдромом на фоне его приема не было зафиксировано ни одного эпилептического приступа, и данные нейрокартирования свидетельствуют о положительной динамике.
С.Ю.Филиппова и соавт. [11] также изучали эффективность фенотропила у больных с отдаленными последствиями ЧМТ в виде астенодепрессивных, невротических, ипохондрических, поведенческих расстройств, суицидальных тенденций. Возраст больных составил от 37 до 43 лет, давность ЧМТ — от 7 до 10 лет. Пациенты были подразделены на 2 группы: основную (16 человек), в которой больные получали фенотропил в дозе 100 мг/сут в течение 30 дней, и контрольную (10 человек), которая получала пирацетам в суточной дозе 800 мг, транквилизаторы и общеукрепляющие средства (витамины). Проводилась оценка уровня депрессии и тревоги по ряду специализированных шкал, изучались память и интеллект. Отдельно оценивались сенестопатические, психопатоподобные и эмоционально-волевые нарушения у пациентов основной и контрольной групп по 5-балльной шкале (рис. 3), в которой минимальному баллу соответствует максимальная выраженность нарушений. На фоне лечения пациенты обеих групп отметили улучшение памяти и внимания, однако динамика улучшения способностей к запоминанию была более выражена в основной группе. У пациентов обеих групп нормализовался сон, уменьшились метеолабильные проявления и эмоционально-волевые нарушения. Вместе с тем у лиц, получавших фенотропил, полностью регрессировала тревога, повысился фон настроения, исчезли суицидальные мысли, появилась критичность к своему состоянию.
А.Ю. Савченко и соавт. [9] изучали эффективность фенотропила у 33 пациентов от 40 до 60 лет с последствиями ЧМТ в виде ушиба головного мозга средней или тяжелой степени в области лобной или теменной долей. Давность травмы составила от 1 до 3 лет. Оценка неврологической симптоматики проводилась по оригинальной шкале, разработанной в Омской клинике неврологии и нейрохирургии [10], использовались шкалы MMSE [13], EuroQol [12], Госпитальная шкала тревоги и депрессии [14].
На фоне курсового лечения отмечались достоверные (p
Литература:
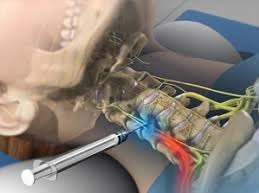
Корешковый синдром шейного отдела
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
Симптомы
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
Инструментальные методы диагностики
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Сотрясение головного мозга
Сотрясение головного мозга – это черепно-мозговая травма легкой степени без повреждений костей свода и основания черепа. При данном состоянии нет выраженных нарушений работы головного мозга и нет изменений его анатомической целостности.
Сотрясение отличается от ушиба или сдавления головного мозга тем, что нарушение функции мозга носит минимальный характер. Для сотрясения головного мозга патогномонично кратковременный сбой функции головного мозга и достаточно быстрое выздоровление.
Жалобы при сотрясении головного мозга.
К наиболее частым симптомам сотрясения головного мозга относят:
Важно, что при проведении МРТ головного мозга и КТ (компьютерной томографии) изменений в структуре головного мозга не определяется.
Осложнения при сотрясении головного мозга.
Сотрясение головного мозга не опасно для жизни, но может иметь неприятные отдаленные последствия. Наиболее часто последствием сотрясения головного мозга является:
Лечение сотрясения головного мозга:
Лечение сотрясения головного мозга должно осуществляться в нейрохирургическом отделении. При отказе лечиться в стационаре пациенту необходимо строго соблюдать рекомендации нейрохирурга и невролога. Если вам поставили диагноз «сотрясение головного мозга» и вас беспокоят вышеперечисленные жалобы, обращайтесь к врачу неврологу. Невролог назначит терапию для восстановления адекватной работы головного мозга.
Лечение сотрясения головного мозга в Самаре.
В Самаре лечением сотрясения головного мозга и его последствий занимаются врачи нейрохирургии и неврологи высшей категории Клиники Первая Неврология.
Наши специалисты
Тарасова Светлана Витальевна
Деревянко Леонид Сергеевич
Палагин Максим Анатольевич
Романова Татьяна Александровна
Детский невролог.
Стаж: 24 года.
Темина Людмила Борисовна
Детский невролог высшей категории.
Кандидат медицинских наук.
Стаж: 46 лет.
Журавлёва Надежда Владимировна
Мизонов Сергей Владимирович
Безгина Елена Владимировна
Дроздова Любовь Владимировна
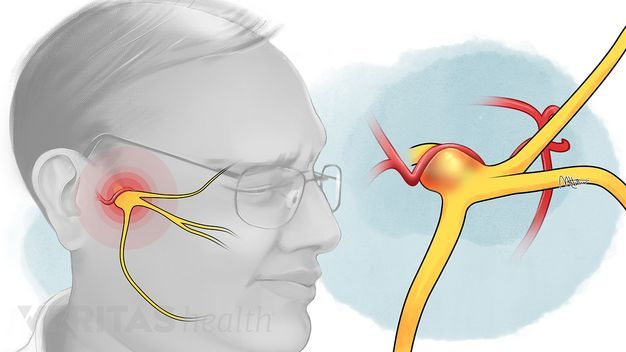
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.